Несмотря на значительные достижения современной медицины, аутоиммунный гепатит (АИГ) остается довольно сложным заболеванием в сфере гепатологии. Часто встречается под названием волчаночный или активный. В большей степени поражает молодых женщин до 30 лет и в климактерический период (после 50 лет), может диагностироваться у малышей. Относится к числу редких, плохо изученных патологий.
Классификация болезни
Аутоиммунный гепатит – это прогрессирующее хроническое заболевание печени, при котором собственная иммунная система постепенно разрушает клетки органа. Носит воспалительно-некротический характер, при этом в крови присутствует большое количество иммуноглобулинов и антител, имеющих печеночную ориентацию.
Не передается воздушно-капельным путем.
Классификация недуга производится на основе выявленных в сыворотке крови антител. Существует три разновидности заболевания, различающихся спецификой, реакциями на терапию и исходом:
- АИГ 1 типа – характеризуется наличием антител к: гладкомышечным клеткам, актину (белку мышечной ткани, участвующему в сократительных процессах), антинуклеарным антителам (группе антител, появляющихся при системных заболеваниях соединительной ткани). Развивается в любом возрасте, но чаще в 10–20 лет и период постменопаузы. При отсутствии терапии более 40% пациентов в течение трех лет получают цирроз печени. Хорошо поддается лечению кортикостероидами, порядка 20% больных показывают стойкую ремиссию после того, как иммунодепрессанты отменяют. Активный гепатит 1 типа распространен в Западной Европе и Соединенных Штатах Америки.
- АИГ 2 типа – проявляется антителами к: микросомам печеночных и почечных клеток, антигенам щитовидной железы, париетальным клеткам желудка. Часто диагностируется у людей после 35 лет и детей, 60% из которых — девочки. В старшей возрастной группе преобладают мужчины. Характеризуется острыми клиническими проявлениями, быстро прогрессирует в цирроз. У большей части пациентов на момент постановки диагноза в печени уже начались необратимые процессы. Нередко сочетается с другими патологиями (тиреоидит, витилиго, диабет, язвенный колит). Второй тип активного гепатита показывает большую устойчивость к медикаментозному лечению и рецидивирует после прекращения иммунотерапии. Имеет менее благоприятные прогнозы на исход болезни по сравнению с АИГ 1 типа.
- АИГ 3 типа – отличается наличием в крови антител к печеночному антигену. Этому виду присущ ревматоидный фактор. Многие специалисты не выделяют его отдельной формой недуга, определяя специфическим маркером первого типа.
Аутоиммунный гепатит
Кроме того, в классификации следует выделить формы заболевания, имеющие признаки хронического вирусного гепатита, первичного склерозирующего холангита (ПСХ), криптогенного гепатита, первичного билиарного синдрома (ПБЦ).
Причины возникновения болезни
До сих пор причины появления недуга остаются невыясненными. Считается, что к изменениям в работе иммунной системы человека, провоцирующим развитие АИГ, приводят вирусные заболевания: герпес, гепатиты A, B, C, болезнь Эпштейна-Барра, корь, цитомегаловирусная инфекция.
Еще одной причиной патологии является прием некоторых лекарственных препаратов (например, Интерферон). Не стоит исключать из списка негативных факторов наследственность.
Симптоматика болезни
Выраженность симптомов напрямую зависит от формы гепатита. При остром заболевании клинические проявления имеют стремительный характер. Если патология перешла в стадию хронической, вялотекущей, то симптоматика слабая, волнообразная.
Обычно первые признаки болезни замечают молодые люди до 30 лет. Появляются жалобы на: сильную слабость, переутомление, изменение цвета мочи и каловых масс, возникновение желтизны кожи, слизистых и склер (белочных оболочек глаза).
В 25% случаев аутоиммунный гепатит на начальном этапе проходит бессимптомно, что приводит к обнаружению патологии только на стадии цирроза. Затрудняет диагностику наличие острого инфекционного заболевания печени (цитомегаловирус, герпес). В этом случае АИГ берется под сомнение.
Слабость
Развитие хронического гепатита происходит постепенно с нарастанием основных признаков. В этом случае больной отмечает: слабость и головокружение, тупую боль в правом подреберье, периодическую желтизну склер, повышение температуры тела.
Среди других симптомов болезни следует выделить:
- чувство тяжести в правом подреберье;
- тошнота, потеря аппетита;
- увеличение лимфатических узлов, печени и селезенки;
- покраснения на коже, зуд, угревая сыпь;
- боль в суставах, их отечность;
- сбои в менструальном цикле у женщин;
- усиление волосяного покрова по всему телу.
Довольно часто при болезни производится излишек гормонов коры надпочечников, что приводит к появлению синдрома Иценко-Кушинга с характерной симптоматикой: истончение и уменьшение мускулатуры конечностей, быстрый рост веса, возникновение на щеках болезненного, красного румянца, пигментация кожи, особенно в местах активного трения (локти, шея).
Более 35% больных параллельно с АИГ страдают другими аутоиммунными заболеваниями.
Чаще всего диагностируют: витилиго, гингивит, герпетиформный дерматит Дюринга, болезнь Грейвса, плеврит, местный миозит, ирит, пернициозная или гемолитическая анемия, тиреоидит Хашимото, клубочковый нефрит, красный плоский лишай, диабет, синдром Хаммана-Рича, хроническая крапивница, миокардит, перикардит, ревматоидный артрит, синдром гиперкортицизма, болезнь Шегрена, узловатая эритема, системная красная волчанка, неспецифический язвенный колит.
Миокардит
Диагностирование болезни
Правильно поставить диагноз при данной болезни очень сложно, даже при выраженных симптомах. Проблема заключается в том, что признаки не проявляются все сразу, а, как правило, по отдельности.
В результате врач может спутать АИГ с иным заболеванием и без комплексного обследования, включающего лабораторные и инструментальные мероприятия, выявление затруднительно.
Обычно диагностика проходит путем исключения других печеночных патологий, особенно вирусных гепатитов.
В первую очередь врач собирает анамнез жизни пациента и фиксирует основные жалобы на самочувствие. Обязательно отмечают наличие хронических и наследственных заболеваний, вредные привычки, условия работы (контакт с химическими веществами, излучениями), длительный прием лекарственных препаратов, ранее перенесенные воспалительные процессы в брюшной полости, сепсис.
Далее проводится осмотр больного, при котором доктор обращает внимание на состояние кожных покровов, слизистых оболочек, склер глаз. Изменение размеров печени и болезненность этой области обнаружит пальпация. При подозрении на патологические процессы в органе назначаются анализы.
Лабораторные исследования включают:
- Общий анализ крови – покажет уровень лейкоцитов и гемоглобина. Повышенное содержание белых клеток говорит о воспалительном процессе в теле человека.
- Биохимический анализ крови – при болезни выявляет повышение нормы билирубина и аминотрансфераз.
- Исследование крови на наличие вирусов гепатитов A, B, C.
- Иммунологический анализ крови – у больного АИГ наблюдается повышение иммуноглобулинов G, гамма-глобулинов и некоторых антител (к гладким мышечным тканям, различным печеночным структурам, микросомам и антинуклеарных).
- Коагулограмма – позволяет оценить свертываемость крови. При циррозе печени этот показатель будет низким.
- Биохимические маркеры фиброза печени (PGA-индексы) – необходим для выявления цирроза печени.
- Исследование кала на простейших и яйца глистов. Некоторые паразиты поражают печень, вызывая сходные с АИГ симптомы.
- Копрограмма – микроскопическое, химическое и физическое лабораторное исследование каловых масс. Позволяет оценить состояние желудочно-кишечного тракта и правильность его функционирования.
Для подтверждения диагноза аутоиммунный гепатит нужно пройти ряд инструментальных процедур. В первую очередь назначается УЗИ органов брюшной полости.
При этом обращают внимание на состояние почек, кишечника, желчного пузыря, поджелудочной, печени и желчевыводящих путей. Чтобы изучить желудок, пищевод и двенадцатиперстную кишку, проводится эзофагогастродуоденоскопия.
Во время процедуры через ротовую полость вводится небольшой гибкий эндоскоп.
УЗИ органов брюшной полости
Детально изучить органы брюшной полости и выявить новообразования можно при компьютерной томографии (КТ). Биопсия печени позволяет получить образец ткани для проведения гистологического исследования. Также рекомендуется пройти эластографию – новейшее УЗИ, во время которого оценивают степень фиброза.
Методы терапии
Лечение аутоиммунного гепатита может проходить двумя способами: консервативно и хирургически.
Медикаментозное лечение подразумевает использование иммуносупрессоров, кортикостероидов, средств на основе урсодезоксихолевой кислоты (компоненты желчи, что предотвращают гибель печеночных клеток).
При совместном применении (иммунодепрессанты и глюкокортикоиды) наблюдается меньше побочных эффектов от препаратов. Комбинированное лечение показано пациентам с ожирением, кожными заболеваниями, остеопорозом, сахарным диабетом, нестабильным давлением.
Медикаментозное лечение
Нормализация общего состояния человека, исчезновение симптомов, улучшение анализов говорит об эффективности консервативного лечения. В случае отсутствия ответа на медикаменты, осложнения, рецидивы, нужна трансплантация печени.
Операция проводится только в случае невозможности нормализации функционирования собственного органа. Зачастую пересаживают часть печени от близкого родственника.
Выполняется в клинике профильным хирургом после тщательного обследования.
В период стойкой ремиссии по согласованию с врачом можно использовать средства народной медицины. Рецепты на основе лекарственных растений позволяют поддерживать здоровье органа и улучшить его состояние.
Прогноз
Для выздоровления необходима терапия, самостоятельно аутоиммунный гепатит не пройдет. Если больной не получает должного лечения, неизбежный итог болезни – печеночная недостаточность и цирроз, что развиваются в течение пяти лет. Выживаемость при этом не превышает 50%.
Правильно подобранное терапевтическое направление позволяет добиться стойкой ремиссии в большинстве случаев, продлевает срок жизни до 20 лет у 80% пациентов.
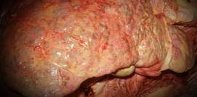
Цирроз печени
Наличие цирроза при остром воспалительном процессе в печени имеет неблагоприятный прогноз. В 60% случаев у таких больных летальный исход наступает в течение пяти лет, а 20% людей умирают через 1–2 года.
Профилактические меры
Так как точные причины возникновения недуга неизвестны, то и меры профилактики остаются под вопросом. Пациентам, перенесшим заболевание, необходимо вовремя проходить осмотр у гастроэнтеролога, контролировать уровень иммуноглобулинов, антител в крови и активность печеночных ферментов.
Любые патологии печени требуют снижения нагрузки на орган. Для этого следует полностью отказаться от пагубных привычек, минимизировать прием лекарственных препаратов, соблюдать строгую диету.
Особенно это касается детей, которые так любят «вредные» продукты: шоколад, сухарики, чипсы, газированные сладкие напитки.
Взрослые должны тщательно контролировать рацион ребенка и не допускать послаблений.
Следует ограничить физическую активность, чередовать нагрузки с отдыхом. Если больному показаны физиотерапевтические процедуры, необходимо проконсультироваться с лечащим врачом, чтобы не навредить печени. Профилактическая или плановая вакцинация проводится только с разрешения доктора.
Аутоиммунный гепатит – малоизученное и тяжелое заболевание печени. Важно понимать, что это не приговор. Чем раньше диагностировать и приступить к лечению, тем больше шансов на положительный исход болезни.
Источник: https://medgepatit.com/getatit/autoimmunnyj-gepatit/
Аутоиммунный гепатит
Аутоиммунный гепатит – это хроническое воспалительное иммунозависимое прогрессирующее заболевание печени, для которого характерны наличие специфических аутоантител, повышенный уровень гамма-глобулинов и выраженный положительный ответ на проводимую терапию иммунодепрессантами.
Впервые стремительно прогрессирующий гепатит с исходом в цирроз печени (у молодых женщин) был описан в 1950 году Дж. Вальденстремом.
Заболевание сопровождалось желтухой, повышением уровня сывороточных гамма-глобулинов, нарушением менструальной функции и хорошо поддавалось терапии адренокортикотропным гормоном.
На основании обнаруженных в крови пациентов антинуклеарных антител (ANA), характерных для красной волчанки (люпуса), в 1956 году заболевание получило название «люпоидный гепатит»; термин «аутоиммунный гепатит» введен в употребление почти 10 лет спустя, в 1965 году.
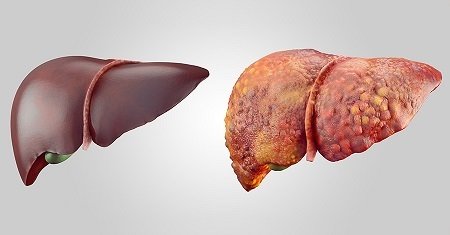
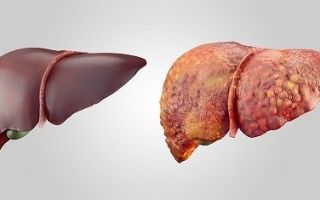
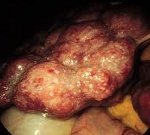
Как выглядит печень при аутоиммунном гепатите
Поскольку в первое десятилетие после того, как аутоиммунный гепатит был описан впервые, его чаще диагностировали у женщин молодого возраста, до настоящего времени сохраняется ошибочное мнение, что это заболевание молодых людей.
На самом деле средний возраст больных – 40-45 лет, что обусловлено двумя пиками заболеваемости: в возрасте от 10 до 30 лет и в период от 50 до 70.
Характерно, что после 50 лет аутоиммунный гепатит дебютирует в два раза чаще, чем до 30.
Частота встречаемости заболевания крайне мала (тем не менее оно является одним из самых изученных в структуре аутоиммунной патологии) и существенно различается в разных странах: среди европейского населения распространенность аутоиммунного гепатита составляет 0,1-1,9 случаев на 100 000, а, например, в Японии – всего 0,01-0,08 на 100 000 населения в год. Заболеваемость среди представителей разных полов также очень различается: соотношение больных женщин и мужчин в Европе составляет 4:1, в странах Южной Америки – 4,7:1, в Японии – 10:1.
Примерно у 10% пациентов заболевание протекает бессимптомно и является случайной находкой при обследовании по другому поводу, у 30% тяжесть поражения печени не соответствует субъективным ощущениям.
Причины и факторы риска
Основной субстрат развития прогрессирующих воспалительно-некротических изменений тканей печени – реакция иммунной аутоагрессии к собственным клеткам.
В крови пациентов с аутоиммунным гепатитом встречается несколько видов антител, но наиболее значимыми для развития патологических изменений являются аутоантитела к гладкой мускулатуре, или антигладкомышечные антитела (SMA), и антинуклеарные антитела (ANA).
Действие SMA-антител направлено против белка в составе мельчайших структур гладкомышечных клеток, антинуклеарные антитела работают против ядерной ДНК и белков клеточных ядер.
Причинные факторы запуска цепи аутоиммунных реакций достоверно неизвестны.
К аутоиммунному гепатиту приводит реакция иммунной аутоагрессии к собственным клеткам
В качестве возможных провокаторов потери иммунной системой способности различать «свое – чужое» рассматриваются ряд вирусов, обладающих гепатотропным действием, некоторые бактерии, активные метаболиты токсических и лекарственных веществ, генетическая предрасположенность:
- вирусы гепатита А, В, С, D;
- вирусы Эпштейна – Барр, кори, ВИЧ (ретровирус);
- вирус Herpes simplex (простой);
- интерфероны;
- сальмонеллезный Vi-антиген;
- дрожжевые грибы;
- носительство аллелей (структурных вариантов генов) HLA DR B1*0301 или HLA DR B1*0401;
- прием Метилдопы, Оксифенизатина, Нитрофурантоина, Миноциклина, Диклофенака, Пропилтиоурацила, Изониазида и других препаратов.
Формы заболевания
Выделяют 3 типа аутоиммунного гепатита:
- Встречается приблизительно в 80% случаев, чаще у женщин. Характеризуется классической клинической картиной (люпоидный гепатит), наличием ANA- и SMA-антител, сопутствующей иммунной патологией в других органах (аутоиммунный тиреоидит, язвенный колит, сахарный диабет и др.), вялым течением без бурных клинических проявлений.
- Имеет злокачественное течение, неблагоприятный прогноз (к моменту постановки диагноза цирроз печени выявляется уже у 40-70% больных), также чаще развивается у женщин. Характерно наличие в крови антител LKM-1 к цитохрому Р450, антител LC-1. Внепеченочные иммунные проявления более выражены, чем при I типе.
- Клинические проявления схожи с таковыми гепатита I типа, основная отличительная черта – обнаружение SLA/LP-антител к растворимому антигену печени.
В настоящее время существование аутоиммунного гепатита III типа ставится под сомнение; предлагается рассматривать его не как самостоятельную форму, а как частный случай заболевания I типа.
Пациенты с аутоиммунный гепатитом нуждаются в пожизненной терапии, так как в большинстве случаев заболевание рецидивирует.
Деление аутоиммунного гепатита на типы не имеет существенного клинического значения, представляя в большей степени научный интерес, поскольку не влечет изменений в плане диагностических мероприятий и тактике лечения.
Симптомы
Проявления заболевания неспецифичны: нет ни одного признака, позволяющего однозначно классифицировать его как симптом аутоиммунного гепатита.
Начинается аутоиммунный гепатит, как правило, постепенно, с таких общих симптомов (внезапный дебют встречается в 25-30% случаев):
- неудовлетворительное общее самочувствие;
- снижение толерантности к привычным физическим нагрузкам;
- сонливость;
- быстрая утомляемость;
- тяжесть и чувство распирания в правом подреберье;
- преходящее или постоянное желтушное окрашивание кожных покровов и склер;
- темное окрашивание мочи (цвет пива);
- эпизоды подъема температуры тела;
- снижение или полное отсутствие аппетита;
- мышечные и суставные боли;
- нарушения менструального цикла у женщин (вплоть до полного прекращения менструаций);
- приступы спонтанной тахикардии;
- кожный зуд;
- покраснение ладоней;
- точечные кровоизлияния, сосудистые звездочки на коже.
Основные симптомы аутоиммунного гепатита – пожелтение кожи и белков глаз
Аутоиммунный гепатит – системное заболевание, при котором поражается ряд внутренних органов. Внепеченочные иммунные проявления, ассоциированные с гепатитом, выявляются примерно у половины пациентов и чаще всего представлены следующими заболеваниями и состояниями:
- ревматоидный артрит;
- аутоиммунный тиреоидит;
- синдром Шегрена;
- системная красная волчанка;
- гемолитическая анемия;
- аутоиммунная тромбоцитопения;
- ревматический васкулит;
- фиброзирующий альвеолит;
- синдром Рейно;
- витилиго;
- алопеция;
- красный плоский лишай;
- бронхиальная астма;
- очаговая склеродермия;
- CREST-синдром;
- overlap-синдром;
- полимиозит;
- инсулинзависимый сахарный диабет.
Примерно у 10% пациентов заболевание протекает бессимптомно и является случайной находкой при обследовании по другому поводу, у 30% тяжесть поражения печени не соответствует субъективным ощущениям.
- 7 признаков того, что печень перегружена
- 11 продуктов, способствующих очищению печени
- 6 свидетельствующих о болезнях изменений глаз
Диагностика
Для подтверждения диагноза «аутоиммунный гепатит» проводится всестороннее обследование пациента.
Проявления заболевания неспецифичны: нет ни одного признака, позволяющего однозначно классифицировать его как симптом аутоиммунного гепатита.
Прежде всего необходимо подтвердить отсутствие переливаний крови и злоупотребления алкоголем в анамнезе и исключить прочие заболевания печени, желчного пузыря и желчных протоков (гепатобилиарной зоны), такие как:
- вирусный гепатит (в первую очередь В и С);
- болезнь Вильсона;
- недостаточность альфа-1-антитрипсина;
- гемохроматоз;
- медикаментозный (токсический) гепатит;
- первичный склерозирующий холангит;
- первичный билиарный цирроз.
Лабораторные методы диагностики:
- установление уровня сывороточного гамма-глобулина или иммуноглобулина G (IgG) (повышается как минимум в 1,5 раза);
- выявление в сыворотке антинуклеарных антител (ANA), антител к гладкой мускулатуре (SMA), печеночно-почечных микросомальных антител (LKM-1), антител к растворимому антигену печени (SLA/LP), к асиалогликопротеиновому рецептору (ASGPR), антиактиновых аутоантител (AAA), ANCA, LKM-2, LKM-3, AMA (титр у взрослых ≥ 1:88, у детей ≥ 1:40);
- определение уровня трансаминаз АЛТ и АСТ крови (повышается).
Исследование крови на аутоиммунный гепатит
Инструментальные исследования:
- УЗИ органов брюшной полости;
- компьютерная и магнитно-резонансная томография;
- пункционная биопсия с последующим гистологическим исследованием биоптатов.
Лечение
Основной метод терапии аутоиммунного гепатита – иммуносупрессивная терапия глюкокортикостероидами или их сочетанием с цитостатиками. При положительном ответе на проводимое лечение препараты могут быть отменены не ранее чем через 1-2 года. Следует учесть, что после отмены препаратов 80-90% пациентов демонстрируют повторную активизацию симптомов заболевания.
Несмотря на то, что у большинства пациентов отмечается положительная динамика на фоне проводимой терапии, около 20% остаются невосприимчивыми к иммунодепрессантам.
Приблизительно 10% пациентов вынуждены прервать лечение из-за развившихся осложнений (эрозий и изъязвлений слизистой оболочки желудка и двенадцатиперстной кишки, вторичных инфекционных осложнений, синдрома Иценко – Кушинга, ожирения, остеопороза, артериальной гипертензии, угнетения кроветворения и др.).
При комплексном лечении 20-летняя выживаемость превышает 80%, при декомпенсации процесса она снижается до 10%.
Помимо фармакотерапии, проводится экстракорпоральная гемокоррекция (объемный плазмаферез, криоаферез), что позволяет улучшить результаты лечения: наблюдается регресс клинических симптомов, снижаются концентрация сывороточных гамма-глобулинов и титр антител.
В тяжелых случаях аутоиммунного гепатита необходима операция по трансплантации печени
При отсутствии в течение 4 лет эффекта от фармакотерапии и гемокоррекции показана трансплантация печени.
Возможные осложнения и последствия
Осложнениями аутоиммунного гепатита могут быть:
- развитие побочных эффектов проводимой терапии, когда изменение соотношения «риск – польза» делает дальнейшее лечение нецелесообразным;
- печеночная энцефалопатия;
- асцит;
- кровотечение из варикозно расширенных вен пищевода;
- цирроз печени;
- печеночноклеточная недостаточность.
Прогноз
При нелеченном аутоиммунном гепатите 5-летняя выживаемость составляет 50%, 10-летняя – 10%.
Через 3 года активного лечения лабораторно и инструментально подтвержденная ремиссия достигается у 87% больных. Наибольшую проблему представляет реактивация аутоиммунных процессов, которая наблюдается у 50% пациентов в течение полугода и у 70% через 3 года от момента окончания лечения. После достижения ремиссии без поддерживающего лечения ее удается сохранить только у 17% больных.
При комплексном лечении 20-летняя выживаемость превышает 80%, при декомпенсации процесса она снижается до 10%.
Эти данные обосновывают необходимость пожизненной терапии. Если больной настаивает на прекращении лечения, необходимо диспансерное наблюдение каждые 3 месяца.
Видео с YouTube по теме статьи:
Олеся Смольнякова Терапия, клиническая фармакология и фармакотерапия Об авторе
Образование: высшее, 2004 г. (ГОУ ВПО «Курский государственный медицинский университет»), специальность «Лечебное дело», квалификация «Врач». 2008-2012 гг.
– аспирант кафедры клинической фармакологии ГБОУ ВПО «КГМУ», кандидат медицинских наук (2013 г., специальность «фармакология, клиническая фармакология»). 2014-2015 гг.
– профессиональная переподготовка, специальность «Менеджмент в образовании», ФГБОУ ВПО «КГУ».
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Источник: https://www.neboleem.net/autoimmunnyj-gepatit.php
Аутоиммунный гепатит
Первые симптомы аутоиммунного гепатита, диагностика и схема лечения
Аутоиммунный гепатит – воспалительное заболевание печени неопределенной этиологии, с хроническим течением, сопровождающееся возможным развитием фиброза или цирроза. Это поражение характеризуется определенными гистологическими и иммунологическими симптомами.
Впервые упоминания о таком поражении печени появилось в научной литературе в середине XX столетия. Тогда использовался термин «люпоидный гепатит». В 1993 году Международная группа по изучению болезней предложила нынешнее название патологии.
Что это такое?
Аутоиммунный гепатит – это воспалительное заболевание паренхимы печени не ясной этиологии (причины), сопровождающееся появлением в органе большого количества иммунных клеток (гамма-глобулинов, аутоантител, макрофагов, лимфоцитов и пр.)
Причины развития
Считается, что женщины чаще страдают аутоиммунным гепатитом; пик заболеваемости приходится на возраст от 15 до 25 лет или климактерический период.
В основе патогенеза аутоиммунного гепатита лежит продукция аутоантител, мишенью которых являются клетки печени – гепатоциты. Причины развития неизвестны; теории, объясняющие возникновение болезни, базируются на предположении о влиянии генетической предрасположенности и триггерных факторов:
- инфицирование вирусами гепатита, герпеса;
- альтерация (повреждение) ткани печени бактериальными токсинами;
- приём лекарственных препаратов, индуцирующих иммунную реакцию или альтерацию.
Старт заболевания может быть обусловлен как единственным фактором, так и их сочетанием, однако комбинация триггеров утяжеляет течение, способствует быстрому прогрессированию процесса.
Формы заболевания
Выделяют 3 типа аутоиммунного гепатита:
- Встречается приблизительно в 80% случаев, чаще у женщин. Характеризуется классической клинической картиной (люпоидный гепатит), наличием ANA- и SMA-антител, сопутствующей иммунной патологией в других органах (аутоиммунный тиреоидит, язвенный колит, сахарный диабет и др.), вялым течением без бурных клинических проявлений.
- Клинические проявления схожи с таковыми гепатита I типа, основная отличительная черта – обнаружение SLA/LP-антител к растворимому антигену печени.
- Имеет злокачественное течение, неблагоприятный прогноз (к моменту постановки диагноза цирроз печени выявляется уже у 40-70% больных), также чаще развивается у женщин. Характерно наличие в крови антител LKM-1 к цитохрому Р450, антител LC-1. Внепеченочные иммунные проявления более выражены, чем при I типе.
В настоящее время существование аутоиммунного гепатита III типа ставится под сомнение; предлагается рассматривать его не как самостоятельную форму, а как частный случай заболевания I типа.
Деление аутоиммунного гепатита на типы не имеет существенного клинического значения, представляя в большей степени научный интерес, поскольку не влечет изменений в плане диагностических мероприятий и тактике лечения.
Симптомы аутоиммунного гепатита
Проявления неспецифичны: нет ни одного признака, позволяющего однозначно классифицировать его как точный симптом аутоиммунного гепатита. Начинается заболевание, как правило, постепенно, с таких общих симптомов (внезапный дебют встречается в 25-30% случаев):
- головная боль;
- незначительное повышение температуры тела;
- пожелтение кожных покровов;
- вздутие кишечника;
- быстрая утомляемость;
- общая слабость;
- отсутствие аппетита;
- головокружение;
- тяжесть в желудке;
- боли в правом и левом подреберье;
- увеличение печени и селезенки.
При прогрессировании заболевания на более поздних этапах наблюдаются:
- бледность кожных покровов;
- снижение артериального давления;
- боли в области сердца;
- покраснение ладоней;
- появление телеангиоэктазий (сосудистых звездочек) на коже;
- учащение ритма сердечных сокращений;
- печеночная энцефалопатия (слабоумие);
- печеночная кома.
Клиническая картина дополняется симптоматикой сопутствующих патологий; наиболее часто это мигрирующие боли в мышцах, суставах, внезапное повышение температуры тела, макулопапулёзная сыпь на коже. У женщин могут возникнуть жалобы касательно нарушения менструального цикла.
Диагностика
Диагностическими критериями аутоиммунного гепатита служат серологические, биохимические и гистологические маркеры. Согласно международным критериям, об аутоиммунном гепатите можно говорить в случае, если:
- уровень γ-глобулинов и IgG превышает нормальные показатели в 1,5 и более раза;
- значительно повышена активность АсТ, АлТ;
- в анамнезе отсутствуют гемотрансфузии, прием гепатотоксичных препаратов, злоупотребление алкоголем;
- в крови не обнаруживаются маркеры активной вирусной инфекции (гепатитов А, В, С и др.);
- титры антител (SMA, ANA и LKM-1) для взрослых выше 1:80; для детей выше 1: 20.
Биопсия печени с морфологическим исследованием образца тканей позволяет выявить картину хронического гепатита с признаками выраженной активности. Гистологическими признаками аутоиммунного гепатита служат мостовидные или ступенчатые некрозы паренхимы, лимфоидная инфильтрация с обилием плазматических клеток.
Лечение аутоиммунного гепатита
В основе терапии лежит применение глюкокортикостероидов – препаратов-иммуносупрессоров (подавляющих иммунитет). Это позволяет понизить активность аутоиммунных реакций, которые разрушают клетки печени.
В настоящее время существуют две схемы лечения аутоиммунного гепатита: комбинированная (преднизолон + азатиоприн) и монотерапия (высокие дозы преднизолона). Их эффективность примерно одинакова, обе схемы позволяют добиться ремиссии и повышают процент выживаемости.
Однако для комбинированной терапии характерна более низкая частота возникновения побочных эффектов, которая составляет 10%, в то время как при лечении только преднизолоном этот показатель доходит до 45%. Поэтому при хорошей переносимости азатиоприна первый вариант предпочтительнее.
Особенно комбинированная терапия показана пожилым женщинам и больным, страдающим диабетом, остеопорозом, ожирением, повышенной нервной возбудимостью.
Монотерапия назначается беременным женщинам, больным с различными новообразованиями, страдающим тяжелыми формами цитопении (дефицит некоторых видов клеток крови).
При курсе лечения, не превышающем 18 месяцев, выраженные побочные эффекты не наблюдаются. В ходе лечения доза преднизолона постепенно снижается.
Продолжительность лечения аутоиммунного гепатита составляет от 6 месяцев до 2 лет, в некоторых случаях терапия проводится на протяжении всей жизни.
Хирургическое лечение
Данное заболевание можно вылечить только хирургическим путем, которое заключается в трансплантации (пересадке) печени. Операция довольно серьезная и тяжело переноситься пациентами. Так же существует ряд довольно опасных осложнений и неудобств, вызванных пересадкой органа:
- печень может не прижиться и отторгаться организмом, даже не смотря на постоянный прием медикаментов, подавляющих иммунитет;
- постоянный прием иммуносупрессоров тяжело переноситься организмом, так как в данный период можно заболеть любой инфекцией, даже самым банальным ОРВИ, которое может привести в условиях подавленного иммунитета к развитию менингита (воспаление мозговых оболочек), пневмонии или сепсиса;
- трансплантированная печень может не выполнять свою функцию, и тогда развивается острая печеночная недостаточность и наступает смерть.
Еще одна проблема заключается в том, чтобы найти подходящего донора, на это может уйти даже несколько лет и это стоит не малых денег (примерно от 100 000 долларов).
Инвалидность при аутоиммунном гепатите
Если развитие болезни привело к циррозу печени, больной имеет право обратится в бюро МСЭ (организация что проводит медико-социальную экспертизу) для того, чтобы подтвердить наличие изменений в данном органе и получить помощь от государства.
Если больной в связи с состоянием здоровья вынужден поменять место работы, но может занимать другую должность с более низкой оплатой, ему полагается третья группа инвалидности.
- Когда болезнь принимает прерывисто-рецидивирующее течение, у больного наблюдаются: нарушения функции печени средней и тяжелой степени, ограничение способности к самообслуживанию, выполнение работы возможно только в специально созданных условиях труда, с использованием вспомогательных технических средств, тогда человеку полагается вторая группа инвалидности.
- Первую группу можно получить, если течение болезни быстро прогрессирует, а у больного наблюдается тяжелая печеночная недостаточность. Работоспособность и способность больного к самообслуживанию понижены настолько, что в медицинских документах пациента врачи пишут о полной неспособности к трудовой деятельности.
Работать, жить и лечить это заболевание возможно, но все равно оно считается очень опасным, так как причины его возникновения еще до конца не изучены.
Меры профилактики
При аутоиммунном гепатите возможна только вторичная профилактика, которая заключается в проведении таких мероприятий, как:
- регулярное посещение гастроэнтеролога или гепатолога;
- постоянный контроль уровня активности ферментов печени, иммуноглобулинов и антител;
- соблюдение специальной диеты и щадящего режима;
- ограничение эмоциональных и физических нагрузок, приема различных лекарственных средств.
Своевременная диагностика, правильно назначенное медикаментозное лечение, фитотерапия народными средствами, соблюдение профилактических мер и предписаний врача предоставят возможность больному с диагнозом «аутоиммунный гепатит» эффективно справиться с этим опасным для здоровья и жизни заболеванием.
Прогноз
При отсутствии лечения заболевание неуклонно прогрессирует; спонтанные ремиссии не наступают. Исходом аутоиммунного гепатита служит цирроз печени и печеночная недостаточность; 5-летняя выживаемость не превышает 50%.
С помощью своевременной и четко проводимой терапии удается достичь ремиссии у большинства пациентов; при этом выживаемость в течение 20 лет составляет более 80%. Трансплантация печени дает результаты, сопоставимые с лекарственно достигнутой ремиссией: 5-летний прогноз благоприятен у 90 % пациентов.
Источник: https://medsimptom.org/autoimmunnyj-gepatit/
Аутоиммунный гепатит
Аутоиммунный гепатит – это прогрессирующее хроническое воспаление печени, протекающее с признаками перипортального или более обширного поражения и наличием аутоантител к печеночным клеткам. Клинические проявления включают астеновегетативные расстройства, желтуху, боли в правом подреберье, кожные сыпи, гепатомегалию и спленомегалию, аменорею у женщин, гинекомастию – у мужчин. Диагностика основывается на серологическом выявлении антинуклеарных антител (ANA), тканевых антител к гладкой мускулатуре (SMA), антител к микросомам печени и почек и др., гипергаммаглобулинемии, увеличения титра IgG, а также данных биопсии печени. Основу лечения составляет иммуносупрессивная терапия глюкокортикостероидами.
Аутоиммунный гепатит
Вопросы этиологии аутоиммунного гепатита изучены недостаточно. Считается, что в основе развития аутоиммунного гепатита лежит сцепленность с определенными антигенами главного комплекса гистосовместимости (HLA человека) — аллелями DR3 или DR4, выявляющаяся у 80-85% пациентов.
Предположительными триггерными факторами, запускающими аутоиммунные реакции у генетически предрасположенных индивидуумов, могут выступать вирусы Эпштейна–Барр, гепатитов (А, В, С), кори, герпеса (HSV-1 и HHV-6), а также некоторые лекарственные препараты (например, интерферон).
Более чем у трети пациентов с аутоиммунным гепатитом выявляются и другие аутоиммунные синдромы – тиреоидит, болезнь Грейвса, синовит, язвенный колит, болезнь Шегрена и др.
Основу патогенеза аутоиммунного гепатита составляет дефицит иммунорегуляции: снижение субпопуляции Т-супрессорных лимфоцитов, что приводит к неуправляемому синтезу В-клетками IgG и разрушению мембран клеток печени – гепатоцитов, появлению характерных сывороточных антител (ANA, SMA, анти-LKM-l).
В зависимости от образующихся антител различают аутоиммунный гепатит I (анти-ANA, анти-SMA позитивный), II (анти-LKM-l позитивный) и III (анти-SLA позитивный) типов. Каждый из выделяемых типов заболевания характеризуется своеобразным серологическим профилем, особенностями течения, откликом на иммуносупрессивную терапию и прогнозом.
- I тип. Протекает с образованием и циркуляцией в крови антинуклеарных антител (ANA) – у 70-80% пациентов; антигладкомышечных антител (SMA) у 50-70% больных; антител к цитоплазме нейтрофилов (pANCA). Аутоиммунный гепатит I типа чаще развивается в возрасте от 10 до 20 лет и после 50 лет. Характеризуется хорошим откликом на иммуносупрессивную терапию, возможностью достижения стойкой ремиссии в 20% случаев даже после отмены кортикостероидов. При отсутствии лечения в течение 3 лет формируется цирроз печени.
- II тип. В крови у 100% пациентов присутствуют антитела к микросомам печени и почек 1-го типа (анти-LKM-l). Данная форма заболевания развивается в 10-15% случаях аутоиммунного гепатита, преимущественно в детском возрасте и характеризуется высокой биохимической активностью. Аутоиммунный гепатит II типа более резистентен к иммуносупрессии; при отмене препаратов часто наступает рецидив; цирроз печени развивается в 2 раза чаще, чем при аутоиммунном гепатите I типа.
- III тип. Образуются антитела к растворимому печеночному и печеночио-панкреатическому антигену (анти-SLA и анти-LP). Довольно часто при этом типе выявляются ASMA, ревматоидный фактор, антимитохондриальные антитела (АМА), антитела к антигенам печеночной мембраны (антиLMA).
К вариантам атипичного аутоиммунного гепатита относят перекрестные синдромы, включающие также признаки первичного билиарного цирроза, первичного склерозирующего холангита, хронического вирусного гепатита.
В большинстве случаев патология манифестирует внезапно и в клинических проявлениях не отличается от острого гепатита. Вначале протекает с выраженной слабостью, отсутствием аппетита, интенсивной желтухой, появлением темной мочи.
Затем в течение нескольких месяцев разворачивается клиника аутоиммунного гепатита. Реже начало заболевания постепенное; в этом случае преобладают астеновегетативные расстройства, недомогание, тяжесть и боли в правом подреберье, незначительная желтуха.
У части пациентов аутоиммунный гепатит начинается с лихорадки и внепеченочных проявлений.
Период развернутых симптомов аутоиммунного гепатита включает выраженную слабость, чувство тяжести и боли в правом подреберье, тошноту, кожный зуд, лимфаденопатию. Для аутоиммунного гепатита характерны непостоянная, усиливающаяся в периоды обострений желтуха, увеличение печени (гепатомегалия) и селезенки (спленомегалия).
У трети женщин при аутоиммунном гепатите развивается аменорея, гирсутизм; у мальчиков может наблюдаться гинекомастия. Типичны кожные реакции: капиллярит, пальмарная и волчаночноподобная эритема, пурпура, акне, телеангиэктазии на коже лица, шеи и рук.
В периоды обострений аутоиммунного гепатита могу наблюдаться явления преходящего асцита.
К системным проявлениям аутоиммунного гепатита относится рецидивирующий мигрирующий полиартрит, затрагивающий крупные суставы, но не приводящий к их деформации.
Достаточно часто аутоиммунный гепатит протекает в сочетании с язвенным колитом, миокардитом, плевритом, перикардитом, гломерулонефритом, тиреоидитом, витилиго, инсулинозависимым сахарным диабетом, иридоциклитом, синдромом Шегрена, синдромом Кушинга, фиброзирующим альвеолитом, гемолитической анемией.
Аутоиммунный гепатит диагностируется в ходе консультации гепатолога или гастроэнтеролога. Критериями патологии служат серологические, биохимические и гистологические маркеры. Согласно международным критериям, об аутоиммунном гепатите можно говорить в случае, если:
- в анамнезе отсутствуют гемотрансфузии, прием гепатотоксичных препаратов, злоупотребление алкоголем;
- в крови не обнаруживаются маркеры активной вирусной инфекции (гепатитов А, В, С и др.);
- уровень γ-глобулинов и IgG превышает нормальные показатели в 1,5 и более раза;
- значительно повышена активность АсТ, АлТ;
- титры антител (SMA, ANA и LKM-1) для взрослых выше 1:80; для детей выше 1: 20.
Биопсия печени с морфологическим исследованием образца тканей позволяет выявить картину хронического гепатита с признаками выраженной активности.
Гистологическими признаками аутоиммунного гепатита служат мостовидные или ступенчатые некрозы паренхимы, лимфоидная инфильтрация с обилием плазматических клеток. Инструментальные исследования (УЗИ печени, МРТ печени и др.
) при аутоиммунном гепатите не имеют самостоятельного диагностического значения.
Патогенетическая терапия заболевания заключается в проведении иммуносупрессивной терапии глюкокортикостероидами. Такой подход позволяет снизить активность патологических процессов в печени: повысить активность Т-супрессоров, уменьшить интенсивность аутоиммунных реакций, разрушающих гепатоциты.
Обычно иммуносупрессивная терапия при аутоиммунном гепатите проводится преднизолоном или метилпреднизолоном в начальной суточной дозе 60 мг (1-ю неделю), 40 мг (2-ю неделю), 30 мг (3-4-ю недели) со снижением до 20 мг в качестве поддерживающей дозы.
Уменьшение суточной дозировки проводят медленно, учитывая активность клинического течения и уровень сывороточных маркеров. Поддерживающую дозу пациент должен принимать до полной нормализации клинико-лабораторных и гистологических показателей.
Лечение аутоиммунного гепатита может продолжаться от 6 месяцев до 2-х лет, а иногда и на протяжении всей жизни.
При неэффективности монотерапии возможно введение в схему лечения аутоиммунного гепатита азатиоприна, хлорохина, циклоспорина. В случае неэффективности иммуносупрессивного лечения аутоиммунного гепатита в течение 4-х лет, множественных рецидивах, побочных эффектах терапии ставится вопрос и трансплантации печени.
При отсутствии лечения аутоиммунного гепатита заболевание неуклонно прогрессирует; спонтанные ремиссии не наступают. Исходом аутоиммунного гепатита служит цирроз печени и печеночная недостаточность; 5-летняя выживаемость не превышает 50%.
С помощью своевременной и четко проводимой терапии удается достичь ремиссии у большинства пациентов; при этом выживаемость в течение 20 лет составляет более 80%.
Трансплантация печени дает результаты, сопоставимые с лекарственно достигнутой ремиссией, 5-летний прогноз благоприятен у 90% пациентов.
При аутоиммунном гепатите возможна лишь вторичная профилактика, включающая регулярное наблюдение гастроэнтеролога (гепатолога), контроль активности печеночных ферментов, содержания γ-глобулинов, аутоантител для своевременного усиления или возобновления терапии. Пациентам с аутоиммунным гепатитом рекомендуется щадящий режим с ограничением эмоциональных и физических нагрузок, соблюдение диеты, отвод от профилактической вакцинации, ограничение приема лекарственных препаратов.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/autoimmune-hepatitis
Аутоиммунный гепатит
Аутоиммунный гепатит (АГ) является очень редким заболеванием среди всех видов гепатитов и болезней аутоиммунного характера.
На территории Европы частота встречаемости составляет 16-18 больных с АГ на 100000 человек. На Аляске и Северной Америке распространенность выше, чем в Европейских странах. В Японии уровень заболеваемости низкий. У афроамериканцев и латиноамериканцев течение болезни протекает более стремительно и тяжело, лечебные мероприятия менее эффективны, смертность выше.
Заболевание встречается во всех возрастных группах, чаще болеют женщины (10-30 лет, 50-70 лет). У детей АГ может появиться от 6 до 10 лет.
История
Аутоиммунный гепатит впервые был описан в 1951 году в качестве хронического гепатита у молодых женщин, сопровождающегося гипергаммаглобулинемией, который улучшается на фоне адренокортикотропной терапии. В 1956 году выявлена связь между АИГ и наличием антинуклеарных антител (АНА) в крови, в связи с чем заболевание получило название «Волчаночного гепатита».
В период между 1960 и 1980 гг. в ряде клинических исследованиях была доказана эффективность монотерапии АИГ стероидными препаратами, а также в комбинации с цитостатиком — азатиоприном. АИГ стал первым заболеванием печени, медикаментозная терапия которого доказано увеличивала продолжительность жизни больных.
Классификация
В зависимости от образующихся антител различают аутоиммунный гепатит I (анти-ANA, анти-SMA позитивный), II (анти-LKM-l позитивный) и III (анти-SLA позитивный) типов. Каждый из выделяемых типов заболевания характеризуется своеобразным серологическим профилем, особенностями течения, откликом на иммуносупрессивную терапию и прогнозом.
- I тип. Протекает с образованием и циркуляцией в крови антинуклеарных антител (ANA) – у 70-80% пациентов; антигладкомышечных антител (SMA) у 50-70% больных; антител к цитоплазме нейтрофилов (pANCA). Аутоиммунный гепатит I типа чаще развивается в возрасте от 10 до 20 лет и после 50 лет. Характеризуется хорошим откликом на иммуносупрессивную терапию, возможностью достижения стойкой ремиссии в 20% случаев даже после отмены кортикостероидов. При отсутствии лечения в течение 3 лет формируется цирроз печени.
- II тип. В крови у 100% пациентов присутствуют антитела к микросомам печени и почек 1-го типа (анти-LKM-l). Данная форма заболевания развивается в 10-15% случаях аутоиммунного гепатита, преимущественно в детском возрасте и характеризуется высокой биохимической активностью. Аутоиммунный гепатит II типа более резистентен к иммуносупрессии; при отмене препаратов часто наступает рецидив; цирроз печени развивается в 2 раза чаще, чем при аутоиммунном гепатите I типа.
- III тип. Образуются антитела к растворимому печеночному и печеночио-панкреатическому антигену (анти-SLA и анти-LP). Довольно часто при этом типе выявляются ASMA, ревматоидный фактор, антимитохондриальные антитела (АМА), антитела к антигенам печеночной мембраны (антиLMA).
К вариантам атипичного аутоиммунного гепатита относят перекрестные синдромы, включающие также признаки первичного билиарного цирроза, первичного склерозирующего холангита, хронического вирусного гепатита.
Причины возникновения патологии
Причины возникновения аутоиммунного гепатита изучены недостаточно. Основополагающим моментом считается наличие дефицита иммунорегуляции – потеря толерантности к собственным антигенам.
Предполагается, что определенную роль играет наследственная предрасположенность.
Возможно, подобная реакция организма представляет собой ответ на внедрение какого-либо инфекционного агента из внешней среды, активность которого играет роль «пускового крючка» в развитии аутоиммунного процесса.
В качестве подобных факторов могут выступать вирусы кори, герпеса (Эпштейна–Барр), гепатитов А, В, С и некоторые медикаментозные препараты (Интерферон и т. п.).
Также более чем у 35% пациентов с этим заболеванием обнаруживаются и другие аутоиммунные синдромы.
Заболевания, сопутствующие АИГ:
- Аутоиммунный тиреоидит;
- Болезнь Грейвса;
- Витилиго;
- Гемолитическая и пернициозная анемия;
- Герпетиформный дерматит;
- Гингивит;
- Гломерулонефрит;
- Инсулинозависимый сахарный диабет;
- Ирит;
- Красный плоский лишай;
- Местный миозит;
- Нейтропеническая лихорадка;
- Неспецифический язвенный колит;
- Перикардит, миокардит;
- Нейропатия периферических нервов;
- Плеврит;
- Первичный склерозирующий холангит;
- Ревматоидный артрит;
- Синдром Кушинга;
- Синдром Шегрена;
- Синовит;
- Системная красная волчанка;
- Узловатая эритема;
- Фиброзирующий альвеолит;
- Хроническая крапивница.
Из них наиболее часты в сочетании с АИГ ревматоидный артрит, язвенный колит, синовит, болезнь Грейвса.
Симптомы
Проявления аутоиммунного гепатита неспецифичны: нет ни одного признака, позволяющего однозначно классифицировать его как симптом аутоиммунного гепатита. Начинается аутоиммунный гепатит, как правило, постепенно, с таких общих симптомов (внезапный дебют встречается в 25-30% случаев):
- неудовлетворительное общее самочувствие;
- снижение толерантности к привычным физическим нагрузкам;
- сонливость;
- быстрая утомляемость;
- тяжесть и чувство распирания в правом подреберье;
- преходящее или постоянное желтушное окрашивание кожных покровов и склер;
- темное окрашивание мочи (цвет пива);
- эпизоды подъема температуры тела;
- снижение или полное отсутствие аппетита;
- мышечные и суставные боли;
- нарушения менструального цикла у женщин (вплоть до полного прекращения менструаций);
- приступы спонтанной тахикардии;
- кожный зуд;
- покраснение ладоней;
- точечные кровоизлияния, сосудистые звездочки на коже.
Аутоиммунный гепатит – системное заболевание, при котором поражается ряд внутренних органов. Внепеченочные иммунные проявления, ассоциированные с гепатитом, выявляются примерно у половины пациентов и чаще всего представлены следующими заболеваниями и состояниями:
- ревматоидный артрит;
- аутоиммунный тиреоидит;
- синдром Шегрена;
- системная красная волчанка;
- гемолитическая анемия;
- аутоиммунная тромбоцитопения;
- ревматический васкулит;
- фиброзирующий альвеолит;
- синдром Рейно;
- витилиго;
- алопеция;
- красный плоский лишай;
- бронхиальная астма;
- очаговая склеродермия;
- CREST-синдром;
- overlap-синдром;
- полимиозит;
- инсулинзависимый сахарный диабет.
Примерно у 10% пациентов заболевание протекает бессимптомно и является случайной находкой при обследовании по другому поводу, у 30% тяжесть поражения печени не соответствует субъективным ощущениям.
Течение заболевания
Хронический аутоиммунный гепатит имеет непрерывное течение, периоды высокой активности процесса чередуются с относительной стабильностью состояния. Однако ремиссия без проводимого лечения самопроизвольно не наступает. Самочувствие больных может на какое-то время улучшаться, но при этом сохраняется активность биохимических процессов.
В некоторых случаях АИГ протекает в атипичной форме. То есть у пациентов есть признаки аутоиммунного процесса, но многие показатели не соответствуют международным стандартам диагностики.
Прогноз течения болезни хуже у людей, переживших острое начало заболевания по типу вирусного гепатита, несколько эпизодов печеночной энцефалопатии, при наличии признаков холестаза. При отсутствии лечения болезнь заканчивается развитием цирроза печени и печеночной недостаточностью.
Протекать аутоиммунный гепатит может на фоне других патологических процессов в печени. Встречается сопряженность гепатита с первичным билиарным циррозом или с первичным склерозирующим холангитом.
Диагностика
О наличии гепатита судят по совокупности серологических, гистологических и биохимических маркеров.
Особенностью АИГ является плазмоклеточный характер инфильтрации печени, в то время как при вирусном гепатите в биоптате преобладают лимфоидные клетки.
Диагноз аутоиммунной формы поражения печени выставляют только после исключения прочих заболеваний печени, в частности – вирусных гепатитов.
Согласно международным критериям, об АИГ можно говорить следующих случаях:
- В анамнезе отсутствуют переливание крови, лечение гепатотоксическими препаратами и алкоголизм;
- количество гамма-глобулинов и антител класса IgG увеличено в 1,5 раза;
- активность печеночных ферментов (аминотрансфераз АСТ, АЛТ) повышена многократно;
- титры антител (анти-ANA, анти-LKM-I, анти- SLA) у взрослых составляют 1:80, а у детей – 1:20 и более.
Лабораторная диагностика
Назначаются следующие исследования:
- Биохимический анализ крови. Для АИГ характерно повышение количества билирубина, печеночных ферментов, холестерина, ГГТ. При исследовании белковых фракций обнаруживается высокий уровень гамма-протеинов.
- Коагулограмма (исследование свертывающей системы крови). Здесь наблюдается снижение показателя протромбина. При развитии цирроза у пациентов свертываемость крови существенно снижается, что грози развитием кровотечения из вен пищевода.
- Клинический анализ крови (в период обострения – лейкоцитоз, ускорение СОЭ), часто находят анемию и снижение тромбоцитов;
- Серологические исследования на вирусные гепатиты;
- Копрограмма – исследование кала, по анализу можно определить нарушение пищеварительных процессов: наличие в кале непереваренных элементов, большое количество жира.
- Исследование на гельминты и простейшие.
Ведущая роль в диагностике аутоиммунного гепатита принадлежит определению титра антител:
- к микросомам печени;
- антинуклеарных антител;
- к гладкомышечным клеткам;
- к растворимому печеночному антигену.
При атипичных формах АИГ активность процесса слабо выражена, часто на первый план выходят неспецифические признаки в виде повышенной утомляемости, слабости, суставные и мышечные боли. В биоптате встречаются как специфические признаки АИГ, так и нехарактерные изменения — жировая дистрофия печени, патология желчных протоков.
Как лечить аутоиммунный гепатит?
Лечение аутоиммунного гепатита является патогенетическим и симптоматическим. Применяются следующие группы лекарственных препаратов:
- глюкокортикоиды;
- иммунодепрессанты;
- производные урсодезоксихолевой кислоты;
- цитостатики;
- гепатопротекторы.
Международная схема лечения включает применение синтетических аналогов гормонов коры надпочечников. Наиболее часто назначаются препараты на основе преднизолона. Хороший эффект дает комбинированная терапия, когда кортикостероиды сочетаются с иммунодепрессантами.
Совместное их применение уменьшает количество побочных реакций. Дозировку подбирает врач. Консервативное лечение аутоиммунного гепатита проводится длительным курсом. Дополнительно назначаются желчегонные препараты, витамины и ферменты.
В том случае, если на протяжении 4-х лет отсутствует эффект, то может понадобиться хирургическое вмешательство вплоть до пересадки печени.
При развитии асцита на фоне гепатита требуется ограничить потребление жидкости и соблюдать бессолевую диету. Назначаются белковые препараты, ингибиторы АПФ, диуретики и антагонисты рецепторов ангиотензина II.
В тяжелых случаях требуется парацентез. При развитии портальной гипертензии применяются бета-адреноблокаторы, аналоги соматостатина, препараты лактулозы, мочегонные средства и гормоны гипофиза.
После того как проведено обследование, назначается диета.
Всем больным показан стол № 5 по Певзнеру. Питаться необходимо дробно 5–6 раз в день маленькими порциями. Исключаются из меню жирные и острые продукты, жареные блюда, кофе, какао, бобовые. Нужно обогатить рацион фруктами, овощами, кисломолочными продуктами, нежирной рыбой, супами. Требуется уменьшить потребление соли.
При аутоиммунном гепатите может понадобиться хирургическое лечение. Наиболее радикальной мерой является трансплантация печени. Показаниями являются неэффективность медикаментозной терапии, развитие осложнений и частые рецидивы. После курса лечения проводится контрольное лабораторное исследование.
Прогноз для жизни
Прогноз выживаемости определяется интенсивностью воспалительного процесса. В легких случаях более 80% больных живут дольше 15 лет. Но при отсутствии полноценной терапии и тяжелом течении патологии только единицы живут более 5 лет.
Источник: https://doctor-365.net/autoimmunnyj-gepatit/

 Аутоиммунный гепатит
Аутоиммунный гепатит Слабость
Слабость Миокардит
Миокардит
 УЗИ органов брюшной полости
УЗИ органов брюшной полости Медикаментозное лечение
Медикаментозное лечение Цирроз печени
Цирроз печени Как выглядит печень при аутоиммунном гепатите
Как выглядит печень при аутоиммунном гепатите  К аутоиммунному гепатиту приводит реакция иммунной аутоагрессии к собственным клеткам
К аутоиммунному гепатиту приводит реакция иммунной аутоагрессии к собственным клеткам 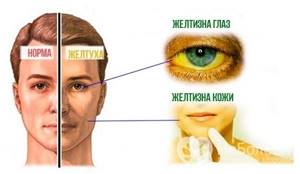 Основные симптомы аутоиммунного гепатита – пожелтение кожи и белков глаз
Основные симптомы аутоиммунного гепатита – пожелтение кожи и белков глаз  Исследование крови на аутоиммунный гепатит
Исследование крови на аутоиммунный гепатит 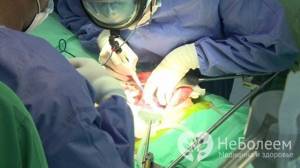 В тяжелых случаях аутоиммунного гепатита необходима операция по трансплантации печени
В тяжелых случаях аутоиммунного гепатита необходима операция по трансплантации печени  Олеся Смольнякова Терапия, клиническая фармакология и фармакотерапия Об авторе
Олеся Смольнякова Терапия, клиническая фармакология и фармакотерапия Об авторе 
 Аутоиммунный гепатит (АГ) является очень редким заболеванием среди всех видов гепатитов и болезней аутоиммунного характера.
Аутоиммунный гепатит (АГ) является очень редким заболеванием среди всех видов гепатитов и болезней аутоиммунного характера.