Заболевание, которому свойственно нарушение целостности тканей печени вследствие их острого или хронического повреждения, называется печёночной недостаточностью.
Это заболевание считается комплексным, в силу того, что после поражения печени происходит нарушение метаболических процессов.
Если не принимать соответствующих мер по излечению заболевания, то при определённых состояниях печёночная недостаточность может быстро и стремительно развиваться и привести к летальному исходу.
Онлайн консультация по заболеванию «Печеночная недостаточность».
Задайте бесплатно вопрос специалистам: Гепатолог.
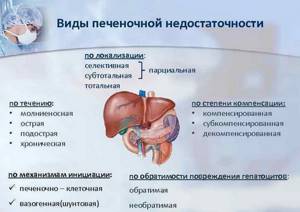
Классификация
Заболевание классифицируется по двум признакам: характеру протекания и стадиям.
По характеру протекания выделяют две стадии недуга:
Острая печёночная недостаточность возникает вследствие утраты печенью способности к выполнению своих функций. Проявляется преимущественно недуг в течение нескольких дней и характеризуется тяжёлой формой протекания симптомов. Зачастую острый вид приводит к летальному исходу, поэтому очень важно знать симптомы, чтобы распознать заболевание ещё на ранней стадии.
Острая печёночная недостаточность подразделяется, в свою очередь, на большую и малую. Большая является классической формой проявления заболевания, которая достаточно отчётливо прослеживается по клинико-лабораторным исследованиям.
Малая острая печёночная недостаточность встречается чаще у детей на фоне тяжёлых заболеваний (отравлений, кишечных инфекций, пневмонии и т. п.). Этот подвид очень сложно диагностируется в силу отсутствия симптомов недуга.
Малый вид может развиваться как стремительно, так и на протяжении нескольких лет.
Хроническая печёночная недостаточность развивается посредством медленного протекания заболевания.
Вследствие постепенной дисфункции печени с прогрессирующим протеканием хронического недуга паренхимы формируется хронический вид недуга.
Такие заболевания, как цирроз печени или хронический гепатит, являются следствием хронической печёночной недостаточности. Оба проявления заканчиваются печёночной комой с последующим смертельным исходом.
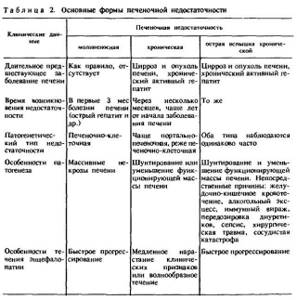
Основные формы печёночной недостаточности
Дополнительно различают два вида печёночной недостаточности:
Для эндогенного вида характерно проявление осложнений при отмирании или дистрофических изменениях в тканях печени. Этот вид характерен для цирроза печени и хронического гепатита.
Экзогенный вид формируется вследствие самоотравления организма, причиной чего являются продукты метаболизма и вещества, которые вырабатываются микрофлорой кишечника.
Возникает вследствие попадания этих веществ в кровь сквозь стенки кишечника, когда они останавливаются в печени.
Причиной остановки может послужить закупорка вен, поэтому в итоге наблюдается самоликвидация печени.
Согласно степеням тяжести выделяют четыре стадии:
- Начальная или компенсированная, которой свойственно бессимптомное протекание недуга. На начальной стадии печень начинает активно реагировать на токсины.
- Декомпенсированная. Проявляются первые признаки заболевания. На этапе данной стадии анализ крови свидетельствует о развитии заболевания.
- Дистрофическая или терминальная. Предзавершающая стадия, при наступлении которой у больного наблюдаются серьёзные нарушения функционирования печени. На фоне которого также происходит нарушение работы всего организма от ЦНС до обмена веществ.
- Стадия печёночной комы. Характеризуется углублением поражения печени, что в итоге влечёт за собой смертельный исход. Последняя стадия характеризуется сложностью лечения, так как печень переходит в стадию отмирания.
Причины заболевания
Заболевание «печёночная недостаточность» диагностируется как у мужчин, так и у женщин, мало того, оно не имеет возрастных ограничений, поэтому заболеть можно как в детском возрасте, так и в престарелом.
Причины недостаточности печени самые разнообразные и непредсказуемые. Их важно знать, чтобы иметь возможность преждевременного определения диагноза и скорейшего излечения.
Итак, причины, которые могут спровоцировать недостаточность печени у человека следующие:
- Болезни печени, к которым относятся: злокачественные опухоли и прочие новообразования, цирроз, гепатит острой и хронической формы, эхинококк и т. п. Любой из этих признаков может послужить толчком для развития смертельного заболевания. Цирроз и гепатит могут быть как причиной заболевания, так и его последствиями.
- Засорение жёлчных протоков, вследствие чего прогнозируется повышение давления жёлчной гипертензии. Сбой гипертензии нарушает кровообращение в печени, что становится причиной развития дистрофических отклонений в клетках этого органа.
- Болезни сердца, сосудов, инфекционные заражения организма, недостаточность эндокринных желез, аутоиммунные заболевания. Любое нарушение в организме может стать причиной развития серьёзного заболевания, поэтому гораздо проще устранить признаки отклонений на раннем этапе, чем пытаться излечиться от серьёзных болезней.
- Приём лекарственных препаратов (особенно продолжительное время) может оставить свой след на печени. Как известно, любое лекарство влияет на печень, поэтому очень важно вести правильные дозировки препаратов и не нарушать периодичность приёма.
- Отравления различными веществами органического и неорганического характера: ядовитые грибы, алкоголь, табак, химические препараты и т. п.
- Экстремальные влияния. Причиной смертельного заболевания может стать даже незначительный ожог на коже, к которому попросту не будут приняты соответствующие лечебные мероприятия. Помимо этого: травмы, кровопотеря, аллергия, септический шок и прочие факторы, могут стать первопричиной печёночной недостаточности.
- Отклонение функционирования почек, туберкулёз, мочекаменные заболевания, пиелонефрит, врождённые аномалии и многое другое, являются причинами такого заболевания, как почечно-печёночное недомогание.
Туберкулёз может вызвать печёночную недостаточность
Основной причиной почечно-печёночного недуга является отсутствие равновесия между сужениями и расширениями сосудов.
Причиной отсутствия равновесия может послужить банальная причина злоупотребления алкоголем, а также отравления как пищевые, так и дыхательные.
Заболевание почечно-печёночной недостаточностью не менее серьёзное, чем поражение только печени, так как ежегодно наблюдается увеличение смертности от этого вида недуга.
На основании всех причин проявляется комплекс симптомов заболевания. Что это за симптомы и их основные особенности рассмотрим подробнее.
Симптомы болезни
Симптомы печёночной недостаточности самые разнообразные, но именно они являются первыми факторами, после обнаружения которых необходимо поторопиться к врачу.
Начальные этапы недуга проявляются в виде общего недомогания организма, появлением мании и прочих двигательных беспокойств.
Во время сгибания/разгибания пальцев может наблюдаться симптом тремора, то есть латеральные признаки или дрожание, возникающее зачастую при резких движениях.
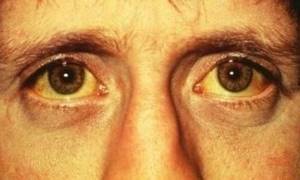
Печёночная недостаточность и её симптомы всегда сопровождаются развитием желтухи и невритов. У больного наблюдается поднятие температуры до отметки 40 градусов при обострении недуга, а также отёчность ног. Изо рта возникает неприятный, но специфический запах, свидетельствующий о начале формирования триметиламина и диметилсульфида.
Возникает расстройство эндокринной системы, наблюдается учащение выпадения волос, вплоть до облысения, снижается либидо, происходит атрофия матки и молочных желез у женщин, расслоение и крошение ногтей.
У женщин печёночная недостаточность в раннем возрасте может отрицательно отразиться на рождаемости, то есть спровоцировать развитие бесплодия.
Помимо этого весь период заболевания у больного наблюдается учащение головных болей, лихорадочные проявления, головокружения вплоть до обмороков и агрессивное состояние. Рассмотрим более подробно, какие симптомы присущи для трёх стадий заболевания.
Желтуха — симптом печёночной недостаточности
Стадии хронической печёночной недостаточности
Зачастую хроническая печёночная недостаточность характеризуется четырьмя стадиями, которые имеют свои симптомы.
- Компенсированная стадия проявляется зачастую бессимптомно, но внутри организма наблюдаются следующие негативные процессы: увеличение давления в печёночной системе, переполнение венозных сплетений на животе, варикозное расширение вен. На начальной стадии можно заметить неотчётливое появление сосудистых звёздочек на теле больного и покраснение ладоней. Больной отказывается от употребления пищи, по причине отвращения. Наблюдается незначительное снижение веса.
- Декомпенсированная стадия обусловлена усилением симптоматики недуга. Начинают появляться первые признаки заболевания: агрессия, дезориентация в местности, невнятная речь, дрожание конечностей. Родные могут наблюдать значительное изменение поведения человека.
- Дистрофическая стадия обуславливается возникновением ступора. Больной становится неадекватным, его очень сложно разбудить, а в моменты бодрствования апатия периодически заменяется возбуждением. Появляются отёчности лица, ног, скопление жидкости в брюшной полости. Также у больного могут появляться в утренние или вечерние периоды кровотечения из носа или ЖКТ.
- На завершающей стадии у больного наблюдается появление печёночной комы, в результате чего пациент находится без сознания, при этом реакция на внешние болевые раздражители отсутствует. У пациента снижается зрение, развивается косоглазие, происходит отёк мозга и накопление жидкости. Хроническая печёночная недостаточность развивается в каждом индивидуальном случае по-разному, зачастую на протяжении десятилетий.
Симптомы острого вида
Острая печёночная недостаточность протекает преимущественно стремительно с ярко выраженной картиной симптомов. Для этого вида присущи следующие симптомы:
- резкое появление слабости;
- тошнота, рвота и прочие признаки, схожие на отравление;
- увеличение температуры тела;
- нарастание желтухи, при этом можно наблюдать смену цвета кожи на жёлтый. Глазные яблоки у больного становятся также жёлтыми;
- запах изо рта;
- снижение размеров печени, что проявляется в виде болевых признаков;
- заторможенность, тревожность и нарушение речи.
Неприятный запах изо рта может свидетельствовать о развитии печёночной недостаточности
Острая печёночная недостаточность характеризуется изменением состава крови: происходит увеличение билирубина, что свидетельствует о распаде гемоглобина и его снижении, а также уменьшении протромбинового индекса.
Очень важно вовремя доставить больного в клинику, чтобы иметь возможность медикаментозного воздействия. В противном случае острая печёночная недостаточность может привести к смертельному исходу в крайние сроки.
Симптомы почечно-печёночного недуга
Симптомы почечно-печёночного заболевания практически идентичны с вышеуказанными, только единственным отличием является поражение почек, что говорит об их болезненности и проявлении следующих признаков:
- Наличие боли поначалу в печени, а затем и в области почек.
- Повышение температуры.
- Признаки желтухи.
- В моче обнаруживаются эритроциты, белок и составные желчи.
- Формируется геморрагический диатез, причиной которого является интоксикация организма.
Основной опасностью почечно-печёночного недуга является вовлечение в процесс патологии и иных органов и систем: ЖКТ, ЦНС, органов дыхания и т. д. При хроническом виде происходит остановка работоспособности печёночных тканей, в результате чего токсины начинают выводиться посредством ЖКТ и лёгких. Это ненормальное состояние, поэтому организм испытывает сильные нагрузки.
Прежде чем приступить к лечению, важно правильно диагностировать заболевание. Что необходимо для диагностики, можно узнать из следующего раздела.
Диагностика
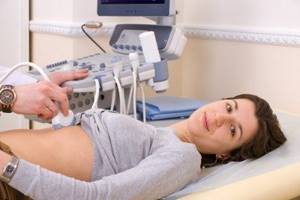
УЗИ печени
Если обнаруживаются все вышеперечисленные симптомы, то необходимо незамедлительно обратиться в стационар или вызвать скорую помощь.
В клинике потребуется диагностика, чтобы иметь возможность правильной постановки диагноза. Прежде всего, диагностика начинается с опроса и осмотра пациента.
Зачастую этого недостаточно, чтобы поставить верный диагноз, поэтому врач назначит клинические мероприятия.
Клинические мероприятия включают в себя сдачу крови на выявление биохимических данных на билирубин, щелочной фотосфазы, ЛДГ, АСТ и АЛТ. По этим показателям врач выявляет не только наличие признаков недуга, но и в какой стадии находится печёночная болезнь. Чем выше показатели, тем соответственно активнее процесс распада клеток печени.
Дополнительно может потребоваться УЗИ, на основании которого можно определить характер заболевания (острый или хронический), выявить размер печени и наличие структурных и дистрофических изменений.
Не исключается и проведение следующих диагностических мероприятий:
- анализ мочи;
- ЭКГ;
- общий анализ крови.
Эти дополнительные анализы и данные дадут представление о том, насколько вовлечены в процесс заболевания иные органы и системы человека.
Лечение
Лечение печёночной недостаточности
Лечение печёночной недостаточности довольно сложная и длительная процедура, которая зависит, прежде всего, от стадии недуга.
Важное место в процессе лечения отдаётся инфузионной терапии, посредством которой обеспечивается правильное питание и осуществляется дезинтоксикация организма. Также необходимо улучшить микроциркулирование печени, нормализовать или восстановить равновесие кислотно-щелочного баланса.
Больному назначаются слабительные препараты и клизмы, для очистки ЖКТ от токсинов и избавления от запоров. Капельница с раствором глюкозы, витаминов В6, В12, и липоевая кислота вводятся ежедневно.
Если заболевание перешло в стадию печёночной комы, то прибегают к проведению интенсивных медикаментозных воздействий.
Целью этих мероприятий является поддержание жизни пациента для возможности нормализации функционирования печени.
Вводится раствор гидрокарбоната натрия или калия, а через носовой катетер осуществляется ингаляция увлажнённого кислорода. Если снижается давление, тогда внутривенно вводится альбумин.
Больной обязательно находится на стационарном лечении и под присмотром медсестёр. Помимо медикаментозных процедур осуществляется соблюдение следующих условий:
- ежедневный контроль анализа крови на определение состава альбумина;
- мониторинг мочевыделений;
- профилактика пролежней;
- проведение взвешиваний ежедневно.
Препараты гипоаммониемического воздействия позволяют уменьшить уровень аммиака в организме.
Если у больного наблюдается подсоединение почечной недостаточности, то потребуется дополнительно гемодиализ для того, чтобы вывести из крови аммиак и прочие токсины, которые в нормальных условиях обезвреживаются печенью. При отёках или асците необходимо проведение парацентеза, который поможет вывести излишнюю жидкость из организма.
Помимо всего перечисленного, для нормализации печени потребуется поддержание правильного питания, а, точнее, соблюдение диеты.
Диета
Диета при печёночной недостаточности
Диета в лечении печёночного недуга является обязательной процедурой, так как значительный удар получает печень именно от неправильного питания. Диета включает в себя соблюдение следующих процедур:
- Снижение уровня белка и жиров до 30 грамм в сутки, а углеводов до 300.
- Питаться предпочтительно растительной пищей, в которую входят: фрукты, овощи, мёд, компоты, кисель.
- Пищу употреблять только в жидком или полужидком составе. При этом питаться необходимо понемногу, но каждые 2 часа.
- Соль вовсе исключить из своего рациона.
- Если нет отёков, то в сутки необходимо выпивать жидкости около 1,5 литра.
Диета играет важную роль при лечении печёночной недостаточности, поэтому комплексное воздействие позволит избавиться от симптомов недуга и вернуться к прежней здоровой жизни.
Источник: https://SimptoMer.ru/bolezni/zheludochno-kishechnyj-trakt/708-pechonochnaya-nedostatochnost-simptomy
Печеночная недостаточность — что это, причины, симптомы, лечение
Печеночная недостаточность – это состояние, которое описывается ключевым словом “недостаточность”. То есть подразумевается, что у пациента одна или несколько печеночных функций будут выполняться не полностью (в недостаточном объеме).
При этом важно отметить, что на ранних стадиях, при своевременном лечении данные нарушения могут быть обратимыми. И в дальнейшем, с учетом проведения комплексной терапии и устранения причин печеночных недостаточностей (ПН) – полностью компенсироваться.
Главными причинами развития тяжелых патологий печени являются гепатиты вирусного генеза и алкогольные поражения гепатоцитарных клеток.
Внимание. Ежегодно, более чем у ста тысяч пациентов с гепатитами вирусного генеза происходит развитие острых печеночных недостаточностей. Вероятность летальных исходов у таких пациентов составляет от семидесяти до девяноста процентов.
Справочно. Печеночная недостаточность – это совокупность различных нарушений гепатоцитарных функций, проявляющаяся неспособностью печени к адекватному поддержанию обменных процессов и обеспечения постоянства внутренней среды организма.
На начальных этапах заболевания возможно поддержание нормального функционирования печени за счет максимальной активизации ее компенсаторных возможностей. Однако, прогрессирование заболевания сопровождается быстрым истощением потенциальных возможностей печени.
- Острая печеночная недостаточность – это тяжелое нарушение печеночной функции, которое развивается менее чем за восемь недель и сопровождается развитием тяжелой коагулопатии (нарушения свертываемости крови), желтухи и печеночной энцефалопатии.
- Хронической печеночной недостаточностью называют патологические состояния, сопровождающиеся прогрессирующим поражением печеночных тканей, разрушением гепатоцитарных клеток и нарушением печеночных функций в течение более шести месяцев.
- Печеночную недостаточность, развивающуюся в течение от восьми до двадцати четырех недель, называют подострой.
Справочно. В случае, если симптомы печеночных недостаточностей развиваются в течение семи суток от момента появления желтушности кожи, выставляется диагноз молниеносной (фульминантной или сверхострой) ПН.
Код печеночной недостаточности по МКБ10 зависит от типа заболевания:
- алкогольную острую и хроническую печеночную недостаточность классифицируют как К70.4;
- неклассифицируемую ПН нумеруют как К72;
- острую и подострую ПН как К72.0;
- ПН с печеночным некрозом, развившиеся вследствие токсического поражения печени, классифицируют как К71.1;
- хроническую печеночную недостаточность – как К72.1;
- неуточненные печеночные недостаточности – как К72.9;
- поражение печеночных тканей у беременных, а также у женщин в послеродовом периоде – как О26.6.
Внимание. Следует отметить, что само определение «острая или хроническая печеночная недостаточность» имеет достаточно широкую трактовку. Данный диагноз не имеет четких, стандартных критериев диагностики как, например, сердечно-сосудистая, дыхательная или почечная недостаточность.
- В связи с этим, диагноз острых печеночных недостаточностей может выставляться как на основании только отклонений в биохимических анализах и показателях коагулограммы (в таком случае клиническая симптоматика заболевания может быть выражена слабо), так и на основании яркой клинической картины болезни.
- Однако в обоих случаях, основой патогенеза заболевания будет уменьшение массы нормально функционирующих гепатоцитов.
- Выраженность клинической симптоматики, скорость прогрессирования заболевания и прогноз зависят от выраженности некроза гепатоцитов. Развитие ПН сопровождается нарушением:
- белкового обмена;
- белоксинтетической функции печени;
- свертывания крови;
- процесса дезинтоксикации, обезвреживания экзогенных токсинов и продуктов белкового обмена;
- синтезирования таких веществ как холин, глутатион, таурин и т.д.;
- билирубинового обмена;
- осуществления таких реакций как дезаминирование, трансаминирование, декарбоксилирование белков и аминокислот;
- регулирования печенью метаболических процессов и т.д.
Вследствие этого, острая и хроническая печеночная недостаточность проявляется возникновением выраженной гипопротеинемии, гипоальбуминемии, гипоглобулинемии, гипофибриногенемии, гипотромбинемии, гипокоагуляции и гиперферментемии.
Указанные нарушения при печеночной недостаточности клинически проявляются развитием желтухи, выраженной слабостью и сонливостью, отвращением к пище, тошнотой и рвотой, геморрагической сыпью и кровотечениями, отеками и асцитом, тремором конечностей или судорожными приступами, неврологическими нарушениями и т.д.
Печеночная недостаточность – причины
Справочно. Наиболее частыми причинами развития тяжелой печеночной недостаточности является алкогольная болезнь печени и гепатиты вирусного генеза (гепатиты А, В и т.д.).
Приблизительно у тридцати процентов пациентов с данной патологией выявить причину развития некротического поражения гепатоцитов не удается.
Чем опасен цирроз печени при гепатите С
Также частыми причинами развития печеночных недостаточностей являются наличие у пациента:
- инфекционных патологий, сопровождающихся поражением печеночных тканей (герпетические инфекции, геморрагические лихорадки, тяжелые формы туберкулеза, амебиаз, описторхоз и т.д.);
- цирротического, фиброзного или дистрофического поражения печеночных тканей;
- злокачественных патологий печени и желчного пузыря;
- передозировки парацетамолом или другими лекарственными веществами;
- массивных опухолевых процессов вне печени и/или метастатических очагов, поражающих печень;
- врожденных или приобретенных дефицитов ферментов;
- генетических обменных нарушений;
- заболевания Вильсона-Коновалова;
- аутоиммунных патологий, сопровождающихся поражением печеночных тканей;
- первичных билиарных циррозов печени;
- длительных холестазов;
- митохондриальных цитопатий;
- длительных лихорадочных состояний;
- ишемических поражений печеночных тканей;
- нарушений кровоснабжения печени на фоне тяжелой сердечной недостаточности;
- токсического поражения печеночных тканей;
- муковисцидоза;
- гемохроматоза или наследственных нарушений обмена Fe (железо);
- вторичных билиарных циррозов печени;
- тяжелых эндокринных патологий;
- гипоксии;
- шоковых состояний;
- острой тяжелой кровопотери;
- сепсиса;
- тяжелых авитаминозов;
- эритроцитарного гемолиза;
- тяжелых гестозов беременности (эклампсия);
- неалкогольных жировых дистрофий печени и т.д.
Также печеночная недостаточность может развиваться:
- после проведения «чисток организма» или лечения воспалительных заболеваний печени средствами народной медицины (смесями масла с чесноком и лимоном и т.д.);
- на фоне длительного лечения гепатотоксичными препаратами (изониазидом, метотрексатом, амиодароном и т.д.).
Справочно. Печеночная недостаточность у детей чаще всего связана с острыми отравлениями, септическими осложнениями, муковисцидозом и вирусными гепатитами в сочетании с ВИЧ инфекцией.
Единой классификации печеночной недостаточности не разработано.
По времени развития печеночные недостаточности разделяются на острые, подострые и хронические. В некоторых классификациях указываются фульминантные, субфульминантные и отсроченные формы недостаточности.
Внимание! Степень тяжести печеночной недостаточности всегда крайне высока. Данное состояние является жизнеугрожающим и сопровождается высоким риском развития летальных последствий.
Даже в случаях, когда диагноз выставляется на компенсированной стадии (часто без выраженной клинической симптоматики, только на основании результатов анализов), необходимо учитывать, что декомпенсация функций печени может развиваться практически молниеносно. Поэтому прогноз при заболевании всегда серьезный.
По стадиям данные патологии разделяют на начально-компенсированные, выражено-декомпенсированные, терминально-дистрофические стадии печеночных ком.
По клинической симптоматике выделяют стадию:
- массивного некротического поражения гепатоцитарных тканей;
- развития печеночных энцефалопатий.
По формам поражений гепатоцитарных клеток выделяют:
- печеночно-клеточные типы, развивающуеся на фоне воспалительно-некротического поражения печеночных клеток и сопровождающуеся резким снижением тургора кожных покровов, кожной пигментацией, развитием гинекомастии, интенсивной желтушностью кожи и слизистых, а также развитием печеночных энцефалопатий и ком;
- экскреторную (холестатическую), развивающуюся в результате длительного внутрипеченочного застоя желчи и проявляющуюся интенсивной желтухой, зудом кожи, брадикардией, стеатореей, расстройством стула и выраженным кишечным дисбактериозом;
- васкулярную (сосудистую) форму, развивающуюся вследствие нарушения печеночной микроциркуляции и проявляющуюся развитием симптомов портальных гипертензий, «головы медузы», варикозных расширений пищеводных вен и кровотечения из них, асцита, отеков на ногах, спленомегалии (увеличения селезенки).
Печеночная недостаточность – симптомы у мужчин и женщин
Следует также отметить, что печень обладает большим запасом компенсаторных и регенераторных возможностей. В связи с этим, выраженные и специфические проявления нарушений печеночных функций развиваются после того, как погибнет более семидесяти-восьмидесяти процентов печеночных клеток.
Внимание. При острых печеночных недостаточностях, как правило, происходит быстрое разрушение семидесяти-девяноста процентов клеток печени.
- При хронических печеночных недостаточностях воспалительный процесс и некротическое поражение гепатоцитов может постепенно прогрессировать и длиться годами.
- В большинстве случаев, симптомы хронических нарушений почечных функций развиваются на фоне декомпенсированных печеночных циррозов.
- На стадии массивных воспалительно-некротических поражений печеночных тканей заболевание может проявляться:
- прогрессирующей слабостью,
- отвращением к пище и полным отсутствием аппетита,
- постоянной сонливостью,
- вялостью,
- легкой заторможенностью,
- тошнотой и рвотой,
- постоянной лихорадочной симптоматикой, не купирующейся жаропонижающими средствами.
Как передается болезнь Лайма — симптомы и лечение
У многих пациентов отмечается повышенная раздражительность, нарушения сна, перепады настроения, апатичность, приступы немотивированной мышечной слабости и т.д.
Внимание. Симптомы печеночной недостаточности у мужчин могут проявляться гинекомастией, снижением либидо, развитием импотенции.
Прогрессирование данной патологии сопровождается гемостатическими нарушениями, увеличением длительности кровотечения из ран, кровоточивостью десен, удлинением времени менструальных кровотечений и т.д.
Важно. У пациентов с варикозными расширениями пищеводных вен возможны массивные кровотечения, часто заканчивающиеся летальным исходом.
Тяжелые нарушения белковых обменов сопровождается развитием массивных отеков. Также на поздних стадиях цирроза и печеночной недостаточности развивается асцит (состояние при котором происходит скопление жидкостей в брюшной полости).
На стадиях развития печеночных энцефалопатий отмечается развитие выраженной эмоциональной неустойчивоти (чередования приступов эйфории и аппатичности), обмороков, выраженных психических нарушений, речевых нарушений, постоянной зевоты, хлопающих треморов конечностей и языка, нарушения ориентации в пространстве.
В дальнейшем отмечается значительная спутанность сознания, дезориентация в пространстве и времени, бредовые припадки и т.д.
Справочно. На стадии начальной комы отмечается выраженное снижение рефлексов, появление симптома «плавающих глазных яблок», бред, тремор конечностей, появление непроизвольных мочеиспусканий и дефекаций, патологических рефлексов и т.д.
Стадия глубокой комы сопровождается полной потерей реакции на все раздражители, появление паралича сфинктеров и т.д.
Диагностика
Справочно. Диагностика данного заболевания часто представляет значительные трудности. При поступлении пациентов с острой ПН часто отмечается яркая специфическая симптоматика заболевания и выраженные отклонения в анализах.
К лабораторным критериям диагностики относятся такие показатели как:
- общий белок,
- альбумины,
- холестерин,
- показатели свертываемости крови,
- результаты оценки печеночного клиренса и бромсульфаленовых проб (радионуклидные методы оценки объема массы активных гепатоцитов),
- проведение ультразвукового исследования печени и КТ (компьютерная томография).
Также проводится оценка общего анализа крови, уровней билирубина, печеночных трансаминаз, уровней аммиака, метонина, тирозина, фенола, фенилаланина, протеинограммы, холестерина, билирубина, ЩФ (щелочная фосфатаза).
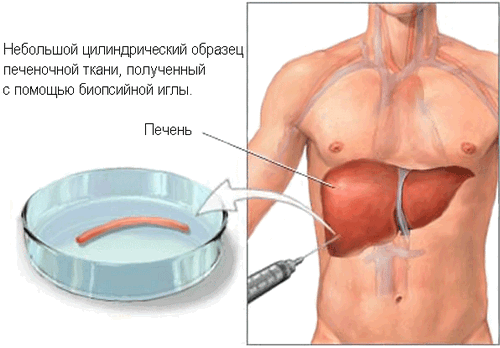
Справочно. Дополнительно выполняется компьютерная гаммаграфия, по показаниям проводится биопсия печеночных тканей.
Также важную роль играет сбор анамнеза, выявление сопутствующих патологий, которые могли спровоцировать развитие ПН или могут утяжелять ее течение.
Печеночная недостаточность – лечение
Лечение печеночных недостаточностей включает в себя назначение охранительного режима (полностью исключаются стрессы, перенапряжение, переутомление и т.д.), назначение строжайшей диеты, коррекция образа жизни и медикаментозную терапию развившихся осложнений.
Справочно. Также важно выявить и устранить (или перевести в стадию компенсации) основное заболевание, ставшее причиной развития поражения печени.
Диеты при печеночных недостаточностях являются важным этапом лечения. Пациентам рекомендовано полное исключение белковой пищи из рациона или резкое ограничение ее употребления (зависит от тяжести состояния больного).
Также пациентам проводят регулярные промывания кишечника, назначают антибиотики (через клизмы или через зонд) с целью угнетения роста кишечной микрофлоры, проводят коррекцию нарушений свертывания крови, назначают витамин К, энтеросорбенты, проводят коррекцию нарушений диуреза, нарушений кислотно-основных состояний крови, назначают витаминные препараты и т.д.
Справочно. Подача кислорода осуществляется при помощи носового зонда или маски.
С целью обезвреживания аммиака применяют L-глутамин. Дополнительно назначают препараты кардиотоников, гепатопротекторные средства, противосудорожные препараты, глюкокортикоидные гормоны, проводят плазмаферез, диализ и гемосорбцию.
При отсутствии эффекта от медикаментозной терапии может потребоваться проведение трансплантации печени.
Источник: https://klinikanz.ru/pechenochnaya-nedostatochnost/
Печеночная недостаточность
Печеночная недостаточность (синдром печеночной недостаточности) – патологический процесс, крайне опасный для жизни.
Развитие заболевания обусловлено тем, что в результате тех или иных этиологических факторов происходит нарушение одной или сразу нескольких функций печени, нарушение процессов метаболизма, развивается обширная интоксикация, происходит поражение ЦНС. В результате развития такой тяжелой клинической картины происходит печеночная кома.
Печеночная недостаточность протекает с ярко выраженной клинической картиной: желтуха, снижение массы тела, нарушение работы ЖКТ, симптоматика печеночной энцефалопатии.
Для диагностики используют как лабораторные, так и инструментальные методы исследования: проводят биохимический анализ крови, печеночные пробы, УЗИ почек и брюшной полости.
Лечение в первую очередь направлено на устранение симптоматики и стабилизацию состояния больного. В целом курс терапевтических мероприятий будет комплексным – прием медикаментов, соблюдение диеты, восстановление кислотно-щелочного баланса.
При своевременном начале лечения печеночной недостаточности прогноз будет благоприятным. При отсутствии лечения недуг в обязательном порядке переходит в термальную стадию, что влечет за собой развитие серьезных осложнений. Не исключается и летальный исход. Печеночная недостаточность у детей характеризуется особенно неблагоприятным прогнозом.
Выделяют следующие причины печеночной недостаточности:
- нарушение кровообращения;
- портальная гипертензия;
- доброкачественные или злокачественные образования в органе;
- хронические заболевания печени, в том числе цирроз и гепатит;
- паразитарные заболевания печени;
- генетическая предрасположенность к заболеваниям печени;
- нарушение обмена гликогена;
- сахарный диабет;
- недостаточное количество ферментов;
- интоксикация печени – алкоголизм, прием наркотических средств, злоупотребление некоторыми медикаментозными препаратами;
- авитаминоз, гиповитаминоз;
- нарушение белкового обмена;
- врожденный недостаток ферментов печени;
- застой желчи в печени;
- заболевания желудочно-кишечного тракта;
- аутоиммунные заболевания;
- неправильное питание – в рационе преобладает фаст-фуд, пища с большим количеством красителей и консервантов;
- патологии желчевыводящей системы;
- отравление грибами;
- неизлечимые инфекционные заболевания;
- врожденные патологии печени;
- ожирение и голодание, соблюдение ничем не оправданной диеты.
В целом причин развития данного заболевания довольно много, но в большинстве случаев такая патология выступает как осложнение иных заболеваний.
Предрасполагающими факторами для развития такой патологии у женщин или у мужчин является следующее:
- анемия;
- недостаток кислорода в организме;
- обширная кровопотеря;
- переливание несовместимой группы крови;
- хирургические операции на брюшной полости;
- заболевания гормонального фона.
- Достоверно определить причину развития заболевания можно только путем проведения необходимых диагностических мероприятий.
- Печеночная недостаточность классификацию подразумевает по нескольким признакам.
- Так, по характеру течения патологического процесса выделяют следующие формы:
- острая;
- хроническая печеночная недостаточность.
По характеру развития:
- эндогенная – обусловлена гибелью гепатоцитов и исключением их из паренхимы;
- экзогенная – нарушение печеночного кровотока;
- смешанного типа – сочетает в себе обе клинические картины, которые описаны выше.
Также выделяют следующие стадии печеночной недостаточности:
- начальная, то есть компенсированная – клиническая картина протекает в латентной форме, а при условии начала лечения на данной стадии прогноз может быть благоприятным;
- выраженная, то есть декомпенсированная;
- термальная дистрофическая;
- печеночная кома.
Последняя стадия разделяется на следующие подстадии:
- прекома;
- угрожающая кома;
- клинически выраженная кома.
В некоторых случаях развивается фульминантная печеночная недостаточность, которая характеризуется молниеносным развитием клинической картины. Тогда начальная стадия может практически сразу же перейти в термальную, то есть крайне опасную для жизни.
Если принять во внимание вероятность развития осложнений, то отдельно рассматривают такую форму течения патологического процесса, как почечно-печеночная недостаточность. Такая форма течения заболевания имеет крайне неблагоприятные прогнозы.
Хроническая печеночная недостаточность практически неизлечима.
Тяжелая печеночная недостаточность будет включать в себя клинические картины следующих патологических процессов:
- печеночная энцефалопатия;
- печеночно-клеточная недостаточность;
- печеночная кома.
В стадии печеночно-клеточной недостаточности симптомы будут иметь следующий характер:
- отечность ног и рук;
- желтушность кожных покровов;
- симптоматика геморрагического диатеза;
- боли в животе;
- асцит;
- нарушения эндокринного характера.
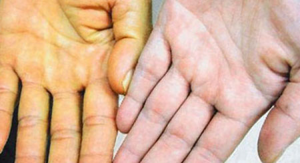
Пожелтение кожи при печеночной недостаточности
Безусловно, такие клинические признаки развиваются постепенно.
В целом симптомы печеночной недостаточности будут характеризоваться следующим образом:
- боль и ощущение дискомфорта в области правого подреберья;
- зуд кожных покровов;
- потемнение мочи;
- обесцвечивание каловых масс;
- пожелтение кожи и склер;
- снижение, извращение аппетита;
- тошнота и рвота;
- нарушение частотности опорожнения кишечника;
- повышение температуры – чаще всего это субфебрилитет, но в некоторых случаях присутствуют высокие показатели (до 39 градусов);
- слабость, нарастающее недомогание;
- боль в суставах;
- увеличение селезенки;
- сосудистая звездочка по телу;
- одышка, поверхностное дыхание;
- повышение артериального давления, головокружение;
- внутренние кровотечения.
Кроме этого, будут присутствовать признаки нарушения работы центральной нервной системы:
- вялость, апатичное настроение;
- головокружение;
- спутанность и потеря сознания;
- головные боли без видимой на то причины;
- снижение концентрации внимания, ухудшение памяти;
- повышенная возбудимость;
- приступы агрессии, резкие перепады настроения;
- нарушение координации движений;
- бредовое состояние;
- повышенный уровень тревожности, панические атаки без видимой на то причины.
Признаки печеночной недостаточности могут проявляться не сразу, а спустя два месяца после начала патогенеза. Кроме специфической клинической картины, может проявляться симптоматика острой сердечной недостаточности, легочной недостаточности, пареза кишечника. Именно потому, что такого рода патологический процесс протекает в тяжелой форме, высока вероятность летального исхода.
Хроническая почечная недостаточность развивается медленно – переход от одной стадии к другой может длиться месяцами, а в некоторых случаях даже годами, поэтому очень важно своевременно обратиться к врачу, даже если симптомы не вызывают особенного беспокойства.
Диагностика при подозрении на печеночную недостаточность начинается с осмотра больного такими специалистами, как:
- терапевт;
- гепатолог;
- гастроэнтеролог;
- если человек находится в бессознательном состоянии – реаниматолог.
В ходе физикального осмотра врач выясняет, если это представляется возможным, характер текущей симптоматики, личный и семейный анамнез. В обязательном порядке изучается история болезни пациента.
Лабораторные исследования основываются на проведении следующих процедур:
- общий клинический анализ крови;
- развернутый биохимический анализ крови;
- тимоловая проба;
- анализ крови на глюкозу и мочевину;
- общий анализ мочи;
- общий анализ кала;
- анализ крови на вирусные гепатиты;
- при подозрении на онкологический процесс – тест на онкомаркеры.
При подозрении на печеночную недостаточность диагностика включает обязательно инструментальные обследования:
- УЗИ брюшной полости;
- КТ и МРТ;
- электроэнцефалография;
- радиоизотопное сканирование печени;
- пункционная биопсия печени.
Дополнительно может потребоваться:
- электрокардиограмма;
- рентгенография грудной клетки;
- УЗИ почек;
- КТ, МРТ головного мозга;
- фиброгастродуоденоскопия.
- Тщательно проведенная диагностика дает возможность определить характер течения патологического процесса, а также тактику терапевтических мероприятий.
- При подтверждении диагноза обязательна незамедлительная госпитализация больного, а в некоторых случаях в реанимационное отделение.
- Первичные медицинские мероприятия будут направлены на стабилизацию состояния больного:
- останавливают внутреннее кровотечение, если оно есть;
- уменьшают интоксикацию – проводят очистку кишечника, вводят препараты для улучшения перистальтики кишечника, назначают специальную диету;
- восстанавливают объем циркулирующей крови;
- вводят глюкозу;
- восстанавливают функции печени и вводят препараты для ее регенерации;
- вводят препараты для улучшения мозгового кровообращения;
- назначают диуретики.
Назначают препараты следующего типа:
- диуретики;
- гепатопротекторы;
- препараты калия;
- аминокислоты;
- витамины.
Обязательно проводят дезинтоксикационную терапию. При неэффективности или нецелесообразности консервативных мероприятий проводят процедуры гемодиализа и плазмафереза. В особенно тяжелых случаях требуется пересадка печени.
Печеночная недостаточность лечение подразумевает только комплексное, поэтому в обязательном порядке назначается специальный режим питания. Диета при печеночной недостаточности будет назначаться врачом исходя из тяжести течения патологического процесса, общих клинических показателей здоровья пациента и его анамнеза.
При своевременном начале терапии прогноз будет благоприятным – изменения в печени на ранней стадии обратимы в 80-90% случаев. Если имеет место печеночная энцефалопатия, то в большинстве случаев она переходит в термальную стадию, что крайне опасно для жизни.
Основа профилактики заключается в предупреждении заболеваний печени.
Кроме этого, необходимо:
- правильно питаться;
- отказаться от чрезмерного употребления спиртных напитков;
- исключить стрессы, нервные напряжения;
- не употреблять наркотики;
- укреплять иммунную систему.
Любое ухудшение самочувствия, даже незначительного, на первый взгляд, характера, требует незамедлительного обращения за медицинской помощью. Людям, которые имеют в личном анамнезе заболевания печени, следует систематически проходить медицинский осмотр, что поможет диагностировать заболевание на ранней стадии.
Источник: https://OkGastro.ru/pechen/1282-pechenochnaya-nedostatochnost
Печёночная недостаточность
Что такое печеночная недостаточность?
Печёночная недостаточность определяется как любое патологическое состояние, вызванное хроническим заболеванием печени (гепатит, билиарный цирроз печени,…) и ответственное за серьезное нарушение функции печени.
Основную классификацию отличает:
- острая (или молниеносная) печеночная недостаточность, когда она появляется внезапно, например, из-за интоксикации или вирусных инфекций;
- хроническая печеночная недостаточность, когда она является результатом медленного прогрессирования и повреждения печени, а также с обычно менее тяжелым течением по сравнению с острой формой.
Печёночная недостаточность с острым поражением печени у субъекта с ранее существовавшим заболеванием печени более уместно называется «острой при хронической» печеночной недостаточности.
Важно отметить, что доля случаев острой печеночной недостаточности на самом деле является «неопределенной», то есть с неясной причиной, несмотря на:
- точность истории болезни;
- комплексные лабораторные исследования;
- исследования печени с помощью визуализационных методов диагностики.
Неопределенная острая печеночная недостаточность составляет около половины случаев острой печеночной недостаточности у детей и около 15% у взрослых. Некоторые из них могут быть связаны с аутоиммунным гепатитом.
Другие, вероятно, из-за потребления препарата парацетамола или других подобных лекарственных средств и воздействия токсических веществ (например, токсинов бледной поганки)..
При острой печеночной недостаточности возможно развитие печеночной энцефалопатии. Это осложнение при острых болезнях печени встречается довольно редко, но летальность при нем достигает 80-90%
Причины печеночной недостаточности
Наиболее распространенной причиной острой печеночной недостаточности является отравление грибами, но оно также может быть вызвано:
- наркотическое опьянение, например, из-за передозировки парацетамола (тахипирина);
- индивидуальные реакции на лекарственные средства;
- отравление растительными продуктами;
- гепатит:
- вирусные инфекции (ЦМВ, мононуклеоз, …);
- сосудистые заболевания (такие как синдром Бадд-Киари);
- редкие метаболические заболевания (такие как гепатолентикулярная дегенерация).
- острая жировая дистрофия печени у беременных.
Вместо этого среди причин хронической печеночной недостаточности можно отметить:
- гепатит В или С;
- алкоголизм;
- билиарный цирроз печени;
- гемохроматоз;
- недоедание.
Симптомы печеночной недостаточности
Симптомы острой формы обычно начинаются с продромального периода, характеризующегося такими специфическими проявлениями, как:
Вместо этого характерные симптомы печеночной недостаточности, проявляются:
- появление печеночной энцефалопатии (изменение функции головного мозга вследствие накопления токсинов, которые больше не выводятся печенью), характеризующееся:
- умственным помутнение;
- путаницей;
- эссенциальным тремором (специфическая форма тремора);
- сонливостью;
- ступором (проявляющееся в заторможенности, малоподвижности и молчаливости);
- комой;
- вздутие живота (из-за асцита, периферических отеков и коагулопатии, см. фото выше);
- кровотечение;
- почечная недостаточность;
- метаболические, воспалительные и инфекционные нарушения.
Быстрое начало симптомов печеночной энцефалопатии сильно различается. Случаи, когда возникают симптомы:
- в течение нескольких дней после начала гепатита они обычно классифицируются как «сверхострые»;
- в течение 5 дней – 8 недель как «острый»;
- и через 8 недель как «подострые».
Начальные признаки печеночной энцефалопатии могут быть незначительными и включать
- изменения личности;
- забывчивость;
- инверсию ритма день-ночь (сон и бодрствование соответственно);
- иррациональное или насильственное поведение.
Хроническое печеночная недостаточность на ранних стадиях характеризуются неопределенными симптомами, общими для многих других заболеваний:
- тошнота;
- потеря аппетита;
- усталость;
- понос.
На ранних стадиях трудно распознать хроническую печеночную недостаточность; первые симптомы (тошнота, потеря аппетита, усталость, диарея,…) на самом деле являются общими для многих других состояний. Однако с ухудшением ситуации беспорядки становятся более серьезными. По мере прогрессирования повреждения печени симптомы также ухудшаются и могут появиться:
- желтуха;
- кровотечение;
- вздутие живота;
- печеночная энцефалопатия;
- сильная сонливость;
- кома.
Диагностика печеночной недостаточности
Диагноз ставиться в основном на наблюдении за признаками/симптомами и на диагностики функции печени, исследованные определенными анализами крови.
В случае острой недостаточности сывороточные ферменты, как правило, очень высоки, причем даже уровни аланина и аспартатаминотрансферазы (трансаминаз) в 10-100 раз превышают нормальный максимальный предел, связанный с небольшим или умеренным увеличением щелочной фосфатазы.
По мере прогрессирования печеночной недостаточности клиническая картина может ассоциироваться или развиваться как при холестатическом повреждении: аминотрансферазы резко уменьшаются, даже если лабораторные признаки печеночной недостаточности усиливаются (прогрессирующее увеличение билирубина, заметное уменьшение альбуминов и увеличение времени протромбина или МНО). На этой стадии уровни щелочной фосфатазы могут повышаться, что указывает на преимущественно холестатическую картину.
Острая печеночная недостаточность — это своеобразный синдром, который не спутать с другими состояниями. Дифференциальная диагностика в основном связана с причиной, которая включает вирусный (гепатит A, B, C, D или E), аутоиммунной, метаболической (болезнь Вильсона), ятрогенной или идиопатической.
Лечение печеночной недостаточности
- Пациенту назначается диета с очень ограниченным содержанием животных белков, потому что они могут ухудшить состояние мозга; потребление натрия (присутствующего в поваренной соли) также ограничено для уменьшения скопления жидкости в брюшной полости.
- Лечение острой печеночной недостаточности требует самого пристального внимания ко всем медицинским деталям и лучше всего проводится в центрах, где производится трансплантация печени.
- Поскольку это состояние может вызвать повреждение мозга и быстро привести к полиорганной недостаточности (тяжёлая неспецифическая стресс-реакция организма, проявляющееся отказом в работе систем органов), ситуация, как правило, регулируется в отделении интенсивной терапии; изначальным приоритетом является максимальное сдерживание дальнейшего повреждения печени, и эта цель преследуется по-разному в зависимости от глубинных причин.
В большинстве случаев нет специфических антидотов для причин острой печеночной недостаточности; исключение составляет N-ацетилцистеин (NAC), который, как было показано, уменьшает повреждение печени вызванного злоупотреблением парацетамола. Кроме того, многоцентровое контролируемое исследование введения NAC у пациентов с острой печеночной недостаточностью, не вызванной парацетамолом, показало, что 3-дневный внутривенный цикл NAC был связан с улучшенной выживаемостью (без трансплантации) у пациентов с поражением печени, вызванным медикаментами. Поэтому целесообразно назначить NAC всем пациентам с тяжелыми поражениями печени, вызванными лекарствами, указывающими на печеночную недостаточность.
Очевидно, что следует избегать употребления алкоголя в любой форме.
В наиболее серьезных случаях трансплантация печени является жизненно необходимой терапией.
Прогноз печеночной недостаточности
Печеночная недостаточность является частичным или полным отказом функций печени, которая, таким образом, не в достаточной степени выполнить те задачи, которые организм требует.
Это может быть обусловлено любой патологической ситуацией, затрагивающей печень, которая приводит к серьезному нарушению ее функций, например, вирусный, алкогольный и аутоиммунный гепатит и первичный билиарный цирроз печени.
Поскольку, как мы видели, печень выполняет многие важные функции для организма, ее нарушение может иметь серьезные последствия, включая смерть пациента.
Смертность от печеночной недостаточности высокая. До технологического открытия трансплантации печени она превышала 80% случаев. В настоящее время кратковременная общая выживаемость с трансплантацией составляет более 65%.
Как предотвратить печеночную недостаточность (профилактика и рекомендация)
Для снижения риска печеночной недостаточности важно:
- следовать инструкциям приема препаратов на упаковке;
- употребляйте алкоголь в меру;
- избегайте употребление наркотиков, пользуйтесь презервативом, не делайте пирсинг или татуировки в небезопасных гигиенических условиях;
- сделайте прививку от гепатита;
- не ешьте грибы, если вы не уверены, что они не ядовиты;
- избегайте вдыхания аэрозолей, таких как инсектициды, фунгициды или других токсичных продуктов, или попадание их на кожу;
- ешьте здоровую пищу, ограничивая потребление жиров;
- поддерживайте нормальный вес.
Важно помнить: для предупреждения печеночной недостаточности необходима своевременная терапия болезней печени, исключение гепатотоксических воздействий, лекарственных передозировок, алкогольных отравлений.
Источник: https://tvojajbolit.ru/gastroenterologiya/pechyonochnaya-nedostatochnost/






 Пожелтение кожи при печеночной недостаточности
Пожелтение кожи при печеночной недостаточности