На сегодня миру известно миллион разных болезней, с большей частью которых люди научились успешно бороться. Конечно, в своей жизни мы сталкиваемся лишь с некоторыми заболеваниями. Одним из таких является Боткина болезнь. Как передаётся этот недуг, способы его лечения и профилактики должна знать каждая мама. Ведь инфекция часто поражает именно детский организм.
Печень – один из главных человеческих органов. Она синтезирует белки и желчные кислоты, осуществляет накопление и распад глюкозы. Основная функция печени – фильтр всех поступающих веществ. Само собой, если работа печени нарушена – страдает весь организм человека.
Гепатит А
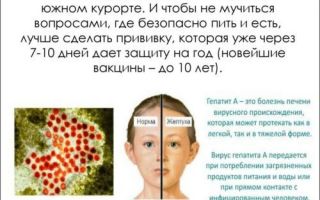
Или как еще его называют — болезнь Боткина (в честь врача, открывшего недуг) – острое вирусное заболевание, которое поражает преимущественно печень. Страдают также нервная, пищеварительная система и почки.
Заболевание можно назвать эпидемией, вспышки которой характерны для стран Африки, Азии, Южной Америки.
Большой процент среди больных гепатитом А – это дети, подростки и пожилые люди. Основные симптомы болезни Боткина – желтушный цвет лица, головные боли, диарея. Гепатит А – излечимая болезнь. Достаточно своевременно обратиться в больницу за помощью. Бывают, конечно, и смертельные исходы – 0,1 – 0,3 %.
Причины заболевания
Вирус, вызывающий гепатит А, очень устойчив к внешней среде. Имеет кислоустойчивую оболочку, в результате чего защитный барьер желудка ему не страшен. Долгое время бактерии гепатита сохраняются в воде.
Поэтому основная причина эпидемий – загрязнённые источники питьевой воды. Болезнь Боткина также передаётся контактно-бытовым путём, иногда воздушно-капельным, также через кровь. Вирус могут переносить на себе мухи.
Бактерии, попадая в организм, всасываются через кишечник в кровь, после чего разносятся по организму и поражают печень.
Инкубационный период составляет от 10 до 40 дней, после чего начинаются первые симптомы недуга. Один раз переболев желтухой, человек получает устойчивый иммунитет на всю жизнь. Донорами крови такие люди быть уже не могут.
Симптомы болезни Боткина
Гепатит А может протекать в организме в нескольких формах: лёгкой (большинство случаев), среднетяжелой (около 30%) и тяжёлой (1-3%).
Зависимо от формы заболевания, симптомы тоже могут быть разными. В основном это:
- Повышенная температура тела, вялость, усталость.
- Тошнота, рвота, расстройство.
- Боли в области печени. При прощупывании этот орган заметно увеличен.
- Нарушенный сон, отсутствие аппетита.
- Возможно появление насморка и кашля.
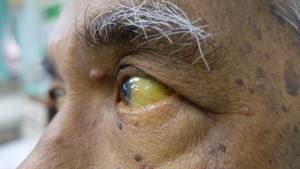
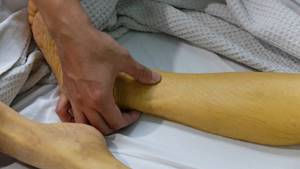
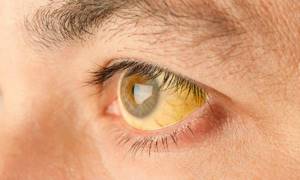
- Кожа и оболочки глаз приобретают характерный желтоватый цвет. Желтушный период продолжается от трёх до шести недель.
- Моча становится тёмной, кал, наоборот, обесцвечивается.
Часто признаки заболевания воспринимают за обыкновенную простуду (грипп, ОРВИ), а не за Боткина болезнь. Симптомы обостряются, появляется желтуха, и только тогда больные обращаются к врачу.
В среднем заболевание длится около сорока дней. Течение болезни зависит от возраста, иммунитета, сопутствующих заболеваний и методов лечения.
Тяжело переносят инфекцию годовалые дети и пожилые люди. Поэтому каждый должен знать, что такое Боткина болезнь, как передаётся и какие имеет симптомы. Ведь часто недуг поражает целые семьи. Своевременная диагностика может уберечь от тяжёлых форм заболевания.
Осложнения после гепатита А
Гепатит А, в отличие от других его форм, полностью излечим. После терапии функции печени восстанавливаются. Люди приобретают пожизненный иммунитет.
В редких случаях вызывает проблемы со здоровьем болезнь Боткина. Причины, симптомы осложнений могут быть связаны только с несоблюдением предписаний врача, нарушением постельного режима и неправильным питанием.
Пациенты могут жаловаться на продолжение болевых ощущений, рвоту ещё на протяжении двух месяцев после терапии. Это нормальное явление, не стоит паниковать.
Минимизировать осложнения и последствия гепатита можно с помощью правильного диетического питания.
- Пищу нужно употреблять маленькими порциями, но часто.
- Во время болезни человек теряет большое количество витаминов, поэтому обязательно нужно их восполнить. В рационе должны быть свежие овощи, фрукты, соки, молочные продукты.
- Запрещается употребление жирных, солёных, копчёных, маринованных и острых продуктов.
- Приветствуются «разгрузочные» дни. Для этого хорошо подойдут молочные продукты, овощи и фрукты.
- Любителям алкогольных напитков придётся от них отказаться на некоторое время.
- Все продукты питания должны проходить тщательную обработку.
Как лечить болезнь Боткина?
Прежде всего, для установления точного диагноза следует обратиться в больницу. Только врач, после осмотра и сдачи всех анализов может дать заключение больному.
Учитывая то, что Боткина болезнь симптомы не всегда имеет выраженные, говорить о наличии инфекции в организме без дополнительной диагностики невозможно. Для исследований необходимы: кровь (производится общий и биохимический анализ), моча и кал.
Если в биоматериалах были обнаружены антитела класса М – это указывает на присутствие инфекции в организме. Антитела класса G – иммунитет к недугу.
Определяют, как лечить болезнь Боткина, симптомы. Лечение лёгких и средних форм заболевания можно производить в домашних условиях. Главное – это постельный режим и диетическое питание. Важную роль играет питье, которое необходимо для снижения интоксикации. Терапия тяжёлых форм гепатита А проводится стационарно, в инфекционных отделениях.
Для улучшения работы печени, помимо витаминов, могут быть назначены специфические препараты типа «Гепабене», «Эссенциале».
Диета № 5 при болезнях печени
Не секрет, что правильная и здоровая пища – лучший помощник в борьбе с болезнями и инфекциями. Для каждого вида заболевания есть разработанные советским диетологом Михаилом Певзнером схемы лечебного питания.
Диета №5 предназначена специально для улучшения работы печени. Суть диеты – ограничить употребление жирных и вредных продуктов. Итак, на время болезни нужно исключить:
- Копчёное, жирное, маринады, соленья и субпродукты.
- Свежую выпечку и кондитерские изделия.
- Острые приправы и специи.
- Газированные напитки, крепкий кофе и алкоголь.
Разрешаются:
- Хлеб вчерашний, подсушенные мучные изделия.
- Крупы, супы, каши.
- Овощи, фрукты.
- Молочные нежирные продукты.
- Постное мясо и бульоны.
- Чаи, соки, кофе с молоком.
- Витамины.
Готовить пищу лучше на пару. Так сохраняется большое количество полезных микроэлементов.
Симптомы болезни Боткина у детей
Болезнь Боткина относится к острым кишечным инфекциям. Заразиться недугом можно через продукты питания, воду, а также от инфицированных больных.
Инкубационный период в среднем составляет 28 дней, после чего начинается само заболевание, которое состоит из трёх этапов: преджелтушный, желтушный и период выздоровления. Симптомы у каждого периода – свои.
На первом этапе болезни ребёнок становится очень капризным, теряет аппетит. Может нарушаться сон, повышаться температура. Появляется тошнота, рвота, диарея. Для этого периода также характерно появление кашля и насморка.
Симптомы болезни Боткина у взрослых и у детей на первых порах одинаковы и часто могут быть приняты за другое заболевание (к примеру, грипп). Когда начинается желтушный период – состояние больного улучшается.
Однако появляется желтизна на глазных оболочках и коже. Также могут наблюдаться боли в печени. В это время симптомы болезни Боткина пациент начинает воспринимать правильно и обращается за помощью к врачу.
Период выздоровления характеризуется постепенным угасанием всех симптомов. Функции печени восстанавливаются, состояние больного стабилизируется. Иногда тошнота и боли могут сохраняться на протяжении месяца–двух после выздоровления.
Учитывая то, какой сложной может быть Боткина болезнь, как передаётся возбудитель – лечение лучше производить в стационарах. Это, в частности, относится к семьям с маленькими детьми или пожилыми людьми.
Болезнь Боткина и беременность
Болезнь Боткина – очень опасное заболевание для будущих мам. Если большинство людей, страдающих гепатитом А, переносят лёгкую и среднюю форму болезни, то беременные почти всегда болеют тяжёлой формой.
Болезнь Боткина во время беременности является причиной дистрофии печени. Инфекция проникает также через плаценту к ребёнку. Дети, рождённые от заражённых матерей, часто имеют разные пороки и патологии. Сама же женщина может умереть во время родов. Всё потому, что болезнь влияет на свёртываемость крови. Противопоказано и кесарево сечение.
На всех сроках беременности причиной выкидышей, преждевременных родов и мертворождённых детей является Боткина болезнь. Симптомы, лечение и признаки болезни Боткина должна знать каждая женщина. Надлежащие меры профилактики помогут ей уберечь себя от печальных последствий этого недуга во время беременности.
Профилактика гепатита А
Из всех видов гепатитов наиболее легко предупредить заражение гепатитом А (болезнь Боткина), который передаётся фекально-оральным путём. Для этого достаточно соблюдать правила личной гигиены, а также просвещать людей об этой болезни.
Симптомы болезни Боткина могут быть разные, однако главные из них – желтуха, рвота, головные боли и диарея. Если бы люди своевременно обращались за помощью, возможно, число больных значительно сократилось бы. Ведь инкубационный период гепатита А длится достаточно долго, и всё это время человек является уже носителем возбудителя.
Чтобы уберечь себя и близких от этого недуга, следует соблюдать такие простые правила:
- Всегда и везде нужно мыть руки с мылом.
- Тщательно обрабатывать продукты питания. Овощи и фрукты мыть нужно только под проточной водой.
- Воду из-под крана лучше кипятить. Бактерии-возбудители устойчивы к водной среде, а кипячение убивает их за считаные минуты.
- Продукты питания следует покупать в специализированных магазинах, а не на стихийных рынках.
- Если есть возможность, лучше сделать прививку от гепатита А.
Источник: https://autogear.ru/article/156917/prichinyi-i-simptomyi-bolezni-botkina-bolezn-botkina-profilaktika-lechenie/
Гепатит А (болезнь Боткина)
Гепатит А (болезнь Боткина) представляет собой острое воспаление печени инфекционного происхождения, сопровождается гибелью гепатоцитов. Входит в группу кишечных патологий, что обусловлено механизмом инфицирования: болезнь передается фекально-оральным способом. Передача воздушно-капельным путем невозможна.
Характеристика возбудителя
Вирус гепатита А принадлежит к группе Hepatovirus, геном представлен РНК. Устойчив вне тела носителя. При комнатной температуре погибает через несколько недель, при +4 способен выживать несколько месяцев, при -20 остается активным годами.
Возбудитель погибает при кипячении через 5 минут, может ненадолго оставаться активным в хлорированной водопроводной воде. Передается фекально-оральным способом преимущественно алиментарным и водным путем. Не исключено заражение контактно-бытовым путем: передача осуществляется через пользование общей посудой или предметами быта.
Причины развития
Источником инфекции является больной человек. Он становится заразен с последних нескольких суток инкубационного периода и продолжает оставаться переносчиком заболевания в течение всей болезни. Наиболее опасной для окружающих становится первая неделя и продромальный период (временной промежуток от завершения инкубационного этапа и до появления первых симптомов заболевания).
Получить вирус можно при контакте с больным человеком. Заражение осуществляется через продукты питания и контактно-бытовым путем. Вирус с рук больного попадает рабочие поверхности. Гепатит А принято называть «болезнью грязных рук». Именно этим объясняются вспышки заболевания в детских садах, школах, пионерских лагерях и прочих организованных коллективах.
Об изолированном очаге можно говорить в случае возникновения патологии в отдельно взятой семье.
Длительность инкубационного периода равна трем – четырем неделям, после этого появляются первые признаки гепатита А. Для заболевания типично острое начало. Патология проходит через несколько последовательных периодов:
- дожелтушный или продромальный – может проходить в лихорадочной, диспепсической и астеновегетативной форме;
- желтушный;
- реконвалесценция.
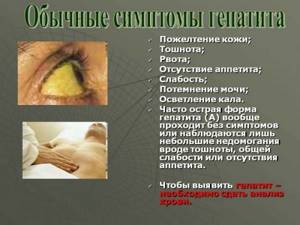
Симптоматика заболевания зависит от остроты течения
Симптоматика лихорадочного периода выглядит следующим образом:
- резкое повышение температуры тела;
- появляются признаки интоксикации организма – общая слабость, мышечные и головные боли;
- сухой кашель;
- насморк;
- покраснение горла.
В некоторых случаях присоединяется диспепсическая симптоматика – отрыжка, приступы тошноты, ухудшение аппетита. Для диспепсического варианта признаки будут несколько иными – катаральная симптоматика и интоксикация выражены незначительно. В качестве основных жалоб выступают:
- расстройство пищеварения;
- приступы тошноты, заканчивающиеся рвотой;
- горький привкус во рту;
- отрыжка;
- нарушение дефекации – запоры, сменяющие диарею.
Не исключен незначительный болевой синдром в области правого подреберья с распространением в зону эпигастрия.
Дожелтушный период, проходящий в астеновегетативном формате, специфической симптоматики не имеет. Жалобы стандартные: апатичное состояние, общая слабость, расстройства сна – проблемы с засыпанием. В редких случаях продромальный период протекает бессимптомно и заболевание сразу начинается желтухой.
Почему болит печень после еды?
Длительность дожелтушного периода составляет 2–10 дней, но чаще всего это неделя. Переход в следующую фазу гепатита А происходит постепенно. В желтушном периоде симптомы гепатита А у взрослых меняются. Для него типичны: полное исчезновение признаков интоксикации, нормализация температуры тела, улучшение общего самочувствия.
Симптомы диспепсии сохраняются и даже усиливаются. Формирование желтухи медленное. Вначале у больного отмечается изменение цвета урины: она получает темный цвет. Затем склеры глаз становятся желтоватыми. Следом желтеют слизистые оболочки рта, мягкое нёбо. Последней изменяется цвет кожи: она становится интенсивного желто-шафранного оттенка.
Значительное увеличение печени и селезенки указывает на тяжелое течение заболевания
Тяжело протекающий гепатит А характеризуется следующей симптоматикой:
- формирование петехий, точеных кровоизлияний на слизистых и поверхности кожного покрова;
- образование на поверхности языка и зубов характерного желтоватого налета;
- увеличение печени и селезенки;
- небольшой болевой синдром при ее пальпации;
- брадикардия;
- снижение показателей АД;
- обесцвечивание каловых масс.
Продолжительность желтушного периода не больше месяца. Чаще всего он ограничивается 2 неделями. Далее следует период реконвалесценции (выздоровления). Состояние нормализуется, признаки желтухи исчезают. Фаза занимает 3–6 месяцев.
В большей части диагностированных случаев гепатит А проходит в легкой или среднетяжелой форме. Тяжелое течение отмечается редко. Больной после полного выздоровления вирусоносителем не является.
Формы гепатита А
В зависимости от течения гепатит А проходит в трех формах – легкая, средней тяжести и тяжелая. Признаками легкой формы патологии становится практически полное отсутствие желтухи. Ее максимальная длительность не превышает двух–трех суток. На самочувствии больного она никак не отражается.
Иногда болезнь Боткина протекает полностью бессимптомно. Диагностика в таком случае основывается на определение активности специфического фермента альдолазы. При средней степени тяжести у больного отмечается следующая симптоматика:
- сонливость;
- заторможенность;
- сильная желтуха;
- на поверхности кожи формируются петехии (точечные кровоизлияния);
- сердце расширено;
- тона миокарда слабые;
- тахикардия.
Злокачественный формат гепатита А (дистрофия печени) сопровождает массовой гибелью гепатоцитов. Для состояния типично: развитие сильной желтухи, стремительное уменьшение размеров печени в результате гибели паренхимы, кровоточивость, лихорадочное состояние, печеночная недостаточность, симптоматика поражения ЦНС.
При отсутствии адекватной состоянию терапии возможно развитие печеночной комы.
Обострения для вирусного гепатита А нетипичны. Иногда инфекция способна вызывать становится причиной развития холангита, холецистита, нарушения оттока желчи, воспаление желчного пузыря. Не исключено присоединение вторичной инфекции. Тяжелые последствия со стороны печени, в частности, острая печеночная энцефалопатия, встречаются крайне редко.
Гепатит А практически никогда не вызывает серьезных поражений тканей печени
Диагностика патологии
Диагноз ставится на основании характерной симптоматики, а также физикальных исследований и лабораторных тестов. Больные обязательно сдают кровь. Биохимия показывает следующие изменения:
- повышенное содержание билирубина (билирубинемия);
- рост активности печеночных ферментов – АСТ, АЛТ;
- уменьшение протромбинового индекса;
- снижение показателей альбумина;
- падение тимоловой и рост сулемовой пробы.
Изменения фиксируются и в общем анализе крови. Отмечается повышение скорости оседания эритроцитов, а также лейкопения и лимфоцитоз. Существует также и специфическая диагностика, основывающаяся на определении антител. Используется методика ИФА и РИА. Более точным способом является серодиагностика, позволяющая выявлять в составе крови вирусную РНК.
Лечение гепатита А у детей и взрослых
Лечение гепатита А возможно в домашних условиях. Госпитализация больного необходима только при тяжелом течении болезни, а также если больного необходимо «посадить» на карантин. Сколько по времени человек лежит в больнице? Длительность пребывания в инфекционном отделении не менее 4 недель.
При выраженных признаках интоксикации больному рекомендовано соблюдение постельного режима. Больному назначается диета №5, полностью исключающая жирную пищу, блюда, стимулирующие продуцирование желчи, алкоголь. Рацион должен включать молочные и продукты растительного происхождения.
Лечение антибиотиками практикуется при сложном течении заболевания, а также в случае присоединения сопутствующих патологий
Специфическая терапия гепатита А не существует. Разработка клинического протокола направлена на устранение и облегчение текущей симптоматики. Для снятия признаков интоксикации больному рекомендовано обильное питье. Если возникает необходимость, то назначается внутривенное введение кристаллоидных растворов.
В целях исключения развития холестаза – застоя желчи – могут назначаться препараты из группы спазмолитиков. После выздоровления больному необходимо наблюдаться у гастроэнтеролога в течение трех – шести месяцев.
Лечение гепатита в детском возрасте
Заболевание у детей диагностируется, когда первые симптомы уже пропущены, т. е. на этапе развития желтухи. Ребенок в этом периоде опасности для окружающих людей не представляет и в карантине не нуждается. Прохождение терапии в условиях стационара – стресс для ребенка.
Кроме того, ослабленный заболеванием иммунитет усиливает его восприимчивость к различным госпитальным инфекциям. Если гепатит А протекает в легкой форме, то лечение дома – оптимальный вариант.
Терапия патологии включает следующие мероприятия:
- Соблюдение строго постельного режима в течение первых 10 дней от развития желтухи.
- Следование принципам диетического питания – полный отказ от жирных/острых/жареных блюд. Разрешены кисломолочные продукты, нежирное мясо и рыба, каши, макароны, картофель, компоты, салаты с заправкой из растительного масла, кисели. Ребенку рекомендовано обильное питье.
- Прием желчегонных напитков на растительной основе.
- Витаминотерапия.
Ребенку могут назначаться гепатопротекторы на растительной основе. Хороший результат показывают отвары желчегонных трав, в частности, спорыша. После клинического выздоровления необходимо диспансерное наблюдение в течение трех–шести месяцев.
Лечение в домашних условиях
Легкая форма гепатита А успешно лечится в домашних условиях. Чтобы исключить инфицирование членов семьи, необходимо соблюдать определенные рекомендации: необходима сдача анализов и регулярное посещение врача, течение болезни не осложнено, больной человек должен находиться в отдельной комнате, соблюдение принципов диетического питания и полупостельный режим.
Гепатит А, протекающий в легкой форме, можно лечить в домашних условиях
После формирования желтухи больной опасности для окружающих не представляет, поэтому он может питаться за общим столом и пользоваться санитарными помещениями. Больного необходимо оградить от процесса приготовления пищи. Членам семьи рекомендовано строгое соблюдение правил личной гигиены, в частности, необходимо каждый раз мыть руки с мылом после посещения туалета.
На протяжении преджелтушного периода больному рекомендовано соблюдение строгого постельного режима. Типичным симптомом является сильная слабость, дополнительные нагрузки на организм будут излишними и могут негативно отразиться на состоянии печени. В течение желтушного периода от строгого соблюдения постельного режима можно оказаться.
По мере улучшения состояния разрешается увеличивать физические нагрузки.
Специфическая профилактика заражения отсутствует. Общими мерами предупреждения инфицирования становятся:
- качественно выполненное очищение источников подачи питьевой воды;
- соблюдение санитарно-гигиенических требований;
- эпидемиологический контроль на предприятиях, занимающихся производством, хранением и перевозкой пищевых продуктов.
В случае вспышки гепатита А в организованных коллективах в обязательном порядке реализуются противоэпидемические карантинные мероприятия. Заболевшие люди изолируются на срок в 2 недели. Больные перестают представлять опасность для окружающих людей после начала желтушного периода.
К работе и учебе допускаются только после клинического выздоровления, т. е. когда показатели анализов нормализуются. Лица, вступавшие в непосредственный контакт с инфицированными людьми, нуждаются в отслеживании состояния в течение 35 суток. В детских садах и школах на этот период объявляется карантин. В помещении выполняется тщательная санитарная обработка всех поверхностей.
Проще предотвратить развитие патологии, чем заниматься длительным лечением
Вакцинация
Вакцинация против гепатита А в России в календарь обязательных прививок не входит, хотя в других странах активно практикуется и является обязательной. Хорошо себя зарекомендовала вакцина «Хаврикс 720» от бельгийского производителя. Представляет собой суспензированный инактивированный формалином вирус.
Вакцинация проводится заранее: примерно за 10–14 суток до потенциального контакта с вирусоносителем. Ставить прививку целесообразно перед поездкой в детский лагерь, в другую страну, где фиксируются частые вспышки болезни Боткина.
Введение вакцины оправдано после непосредственного контакта человека с инфицированным. Срок – первая неделя после общения. Дети переносят вакцину достаточно хорошо. В редких случаях возможно небольшое ухудшение общего самочувствия. Это считается допустимой физиологической нормой.
Препарат вводится дважды с интервалом в 6–12 месяцев, что обеспечивает стойкий иммунитет к заболеванию, как минимум на 6 лет. Прогноз для вирусного гепатита А благоприятный. Для заболевания характерно благополучное выздоровление через 3–6 месяцев после инфицирования. Вирусоносительство и переход болезни в хроническую форму нетипичны.
Источник: https://vrbiz.ru/bolezni/gepatit-bolezn-botkina
Болезнь боткина что это такое
Гепатитом А (болезнью Боткина) называют вирусное поражение печени, возникающее в результате нарушения правил личной гигиены, употребления зараженной вирусами пищи или воды. Эта инфекция относится к разряду «болезней грязных рук». Наиболее распространена в жарких странах.
Болезнь Боткина широко распространена в странах Азии и Африки, в том числе и традиционно туристических государствах – Тунисе, Египте, Турции, Индии. Чаще всего болеют дети до 5–6 лет, многие переносят легкую форму гепатита.
Вспышки часты в детских коллективах, после болезни остается пожизненный иммунитет.
Причины
Болезнь Боткина вызывает вирус, который передается через воду, пищу и грязные руки.
При попадании вирусов в кишечник они всасываются и через кровь попадают в печень. Развитие инфекции происходит в клетках печени, повреждая их и вызывая основные симптомы болезни. Воспалительный процесс имеет иммунный механизм, организм распознает поврежденные клетки и уничтожает их.
Кто рискует заболеть
Высок риск заболеть болезнью Боткина при:
- тесных контактах с больными, нарушении правил гигиены;
- при поцелуях, половых контактах;
- при выездах за границу в страны с высоким уровнем заболеваемости;
- при употреблении наркотиков.
Как узнать об инфицировании
При подозрении на болезнь Боткина или при определении наличия иммунитета исследуется кровь с выявлением антител к вирусу anti-HAV IgG.
Если они есть в крови, это говорит о том, что контакт с вирусом уже был (в результате вакцинации или болезни). В этом случае повторное инфицирование невозможно, вакцинацию проводить не нужно.
Если антител нет – значит, иммунитет к болезни Боткина отсутствует и необходимо проведение плановой или экстренной вакцинации, введение иммуноглобулина (он в течение двух недель может предотвратить заражение или остановить инфекцию).
Обследованию подлежат все члены семьи заболевшего человека и контактные лица, если это ребенок.
Симптомы болезни Боткина
Болезнь Боткина протекает стадийно, инкубационный период от момента заражения длится от 15 до 50 суток.
По его окончании наступает стадия продромальных явлений (т. е. общих симптомов) – возникают симптомы общей интоксикации организма:
- лихорадка;
- тошнота и рвота;
- нарушения аппетита;
- тяжесть в желудке;
- боли в правом боку;
- слабость, нарушения сна.
В стадии разгара болезни Боткина появляются:
- пенистая и темная моча;
- желтуха, проявляющаяся на коже, слизистых и белках глаз;
- обесцвечивание стула.
На фоне желтухи общее самочувствие больного улучшается. Желтушность держится около месяца, постепенно снижаясь по интенсивности.
В зависимости от возраста и состояния иммунитета болезнь длится от 30 до 40 дней, у ослабленных пациентов она может перейти в хроническую форму, длящуюся до полугода.
Большинство случаев болезни Боткина приводит к полному выздоровлению, без формирования каких-либо последствий.
Диагностика
Диагноз ставит врач-инфекционист.
Для постановки диагноза важно указание на контакт с носителем болезни Боткина или пребывание в странах, опасных по заражению. Необходим детальный осмотр с определением размеров печени и селезенки, проведение ряда анализов.
- общий анализ крови и мочи;
- анализ крови на билирубин и ферменты печени (печеночные пробы);
- биохимический анализ крови;
- кровь на антитела к гепатитам;
- кровь на свертывание.
Критерий острой формы болезни Боткина – обнаружение антител класса М в крови, при хроническом течении или иммунитете появляются антитела класса G.
Лечение болезни Боткина
За счет активной работы иммунной системы по борьбе с вирусами выздоровление происходит даже без лечения. Применение методов терапии направлено на облегчение состояния и снятие симптомов интоксикации.
- на время острого периода «печеночная» диета (стол № 5);
- создание покоя, изоляция больного;
- снятие интоксикации путем введения растворов глюкозы и натрия хлорида;
- введение витаминов для поддержания иммунитета и работы печени;
- введение препаратов, защищающих клетки печени от разрушения.
В диету стола № 5 входят отварные или тушеные блюда вегетарианского стола, молочные, крупяные блюда, постное мясо. Запрещены жирные, жареные, пряные блюда, специи и избыток соли. Важно есть часто, не менее пяти раз, мелкими порциями.
Подробнее о питании при болезни Боткина написано в нашей отдельной статье.
Противовирусная терапия не проводится, так как не имеет эффективности. При выявлении антител в крови у контактных лиц им с целью предотвращения инфекции вводят противогепатитный иммуноглобулин.
Осложнения
Тяжело протекает болезнь Боткина у детей в возрасте до года и у пожилых людей. У взрослых гепатита А сопровождается выраженной интоксикацией.
- Возможны случаи безжелтушного легкого течения болезни, такой человек является источником инфекции, особенно опасным для детей.
- При дефектах в иммунной системе или раннем возрасте до полугода возникает тяжелое течение болезни Боткина с развитием поражения печени вплоть до летального исхода.
- Гепатит А во многих проявлениях схож с другими гепатитами, поэтому любые случаи желтухи требуют обследования.
Профилактика
Профилактикой болезни Боткина является вакцинация. На сегодняшний день она не входит в календарь обязательных прививок, но настоятельно рекомендуется детям, посещающим детские сады, лицам, выезжающим на отдых и людям, у которых велик риск контакта.
Кукурузные рыльца при холецистите
Вакцину вводят дважды, с интервалом в 6 месяцев, при этом полноценный иммунитет формируется на срок до 10 лет. Вакцинация проводится детям с трех лет, взрослым, не болевшим гепатитом А, и людям из групп риска.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Источник: https://za-dolgoletie.ru/info/bolezn-botkina-chto-jeto-takoe/
Болезнь Боткина, симптомы у взрослых, что это такое и лечение
Понять, как проявляется желтуха, довольно просто. Всегда необходимо обращать внимание на склеры человека. В норме они всегда белого цвета. Первые признаки желтухи у взрослых — это изменение цвета склеры в ее уголках.
Симптомы гепатита и желтухи — это разные понятия. Однако любое изменение цвета кожных покровов требует полного медицинского обследования. Это важно для того, чтобы понять, не является ли данное состояние симптомом угрожающего жизни заболевания.
Почему желтеет кожный покров
Повышение уровня билирубина, вне зависимости от причин его вызвавших, сопровождается изменением цвета кожных покровов — они приобретают желтоватый оттенок. Народное название этому — желтуха.
Считается, что различные типы желтух имеют свои оттенки, по которым можно предположить, какой вид желтухи наблюдается у пациента. Цвет кожи при желтухе надпеченочного генеза имеет зеленоватый оттенок и похож на окраску лимонной корки.
Болезнь Боткина, как и любое другое заболевание, которое поражает непосредственно клетки печени, характеризуется изменением цвета кожи яркого на желтый. К сожалению,нельзя понять если присутствует желтуха — гепатит какой буквы ей соответствует.
Желтуха у взрослых при застое желчи характеризуются насыщенным оттенком. Многие люди, которые сталкивались с таким состоянием, отмечают, что цвет кожных покровов, напоминал настоявшееся пиво.
Классификация и причины возникновения
Классификация желтух создана специально для быстрого определения уровня поражения и выбора правильной тактики лечения.
Коньюгационная
Конъюгационная желтуха чаще всего встречается у новорожденных детей — ее появление связано с распадом фетального гемоглобина и формирования нормального гемоглобина, который циркулирует в крови у взрослых. В подростковом возрасте данная патология может возникать, как проявление
Гемолитическая(надпеченочная)
Данный вид характеризуется повышением общего билирубина за счет его неконъюгированной фракции. Чаще встречается в послеоперационном периоде. может быть связан с получением травм и ожогов. Гемолитическая желтуха также может быть результатом укусов ядовитых насекомых и рептилий, либо отравлений ядовитыми веществами.
Паренхиматозная(печеночная)
У больных с паренхиматозной желтухой будут наблюдаться повышение обеих фракций билирубина из-за разрушения клеток печени. Чаще всего это люди с гепатитом а и другой инфекционной патологии печени. Чтобы найти источник инфекции в случае паренхиматозного поражения печени, необходимо сдать множество анализов и как можно быстрее начать лечение.
Механическая
Механическая желтуха называется так, потому что для ее возникновения необходимо препятствие для оттока желчи. Основной причиной данного вида является камень на выходе из желчного пузыря или в общем желчном протоке. Он блокирует отток желчи и приводит к повышению общего уровня билирубина, преимущественно за счет конъюгированной фракции.
Виды, которые встречаются только у маленьких детей
Существуют некоторые виды желтух, которые встречаются только у новорожденных. Примером может служить изменение окраски кожных покровов при геморрагической и гемолитической патологии новорожденных.
Конъюгационная физиологическая желтуха появляется у малышей на второй-третий день периода новорожденности.Такое бывает из-за большого количества фетального гемоглобина в крови и незрелости печени.
Также, только у детей грудного возраста может возникать каротиновое изменение кожных покровов и лактационная желтуха.
Причины желтухи у новорожденных детей часто не соответствуют таковым у взрослого населения. Среди наиболее распространенных состояний выделяют следующие категории:
- Физиологическая желтуха или конъюгационная — возникает по прошествии 24 часов после рождения.Характеризуется легким течением и исчезает ко второй недели после рождения.
- Геморрагическая патология новорожденных характеризуется повышенной кровоточивостью и постепенным нарастанием изменений кожных покровов. Связана с недостатком свертывающих факторов крови. Как правило, проходит после введения витамина K.
- Гемолитическая болезнь связана с конфликтом по крови между матерью и ребенком. Изменения проявляются уже в первые сутки после рождения. С научной точки зрения, данная патология является наиболее опасной для жизни и требует переливания крови.
Существует специальная таблица для маленьких детей, в которой обозначены нормы билирубина соответственно возрасту малыша. Используя ее. можно понять, когда состояние ребенка остается нормальным, а когда требуется немедленное медицинское вмешательство.
Симптомы
Инкубационный период при гепатите А длится от 7 до 50 дней. В среднем — это 30-35 дней.
Симптомы гепатита А у взрослых людей могут быть многообразными. Поэтому необходимо четко выделять время их возникновения и регистрировать каждое проявление.
- Болезнь Боткина начинается остро — с подъема температуры до высоких цифр, головной боли, слабости, тошноты и рвоты. Иногда присоединяются боли в эпигастральной области. Из-за того, что данные симптомы у взрослых достаточно неспецифичны, патологию, в первые дни, часто путают с возникновением респираторной или кишечной инфекции.
- Иногда у взрослого человека может появиться першение в горле или болевые ощущения при глотании.
- Синдром желтухи часто первое и единственное проявление патологи, которое заставляет пациента пройти медицинское обследование. Окраска кожных покровов и слизистых оболочек изменяется к 3-5 дню, а уже через 14 дней данный период полностью проходит.
- У детей может возникать резкая острая боль в животе. Такое проявление часто становится причиной госпитализации в хирургический стационар.
- Мужчины, старше 40 лет с высокой приверженностью к алкоголю, составляют группу риска. Именно они могут заболеть гепатитом А тяжелой формы. При этом наблюдается появление мушек перед глазами, головокружение, острая боль в области печени, лихорадка, геморрагии на теле и слизистых, тахикардия.
Возбудитель гепатита А также может приводить к острой печеночной недостаточности. Это бывает в вариантах тяжелого течения и нелеченной средне-тяжелой формы.
Иногда патология протекает без желтухи. При этом все остальные клинические и лабораторные симптомы сохраняются, а изменения окраски кожных покровов не наступает.
Диагностика
Чтобы понять, желтуха это какой гепатит, необходимо провести ряд исследований.
- Сбор анамнеза — какие симптомы были изначально, после чего появились признаки (с чем их связывает сам пациент), какие жалобы есть на момент обращения.
- Выдержан ли инкубационный период гепатита А или же причина не в инфекционном поражении печени.
- Общий клинический анализ крови.
- Общее исследование мочи и определение в ней желчных пигментов.
- Биохимический анализ крови с определением печеночных проб — АЛТ, АСТ, протромбиновое время, ГГТП, билирубин общий и фракционно, протромбиновый индекс
- Специфические иммунологические исследования на выявление вируса в крови и антител к вирусу в печени.
- Дополнительные методы диагностики — ультраволновое исследование брюшной полости и печени в частности, компьютерная томография, рентгенография органов грудной клетки.
Также необходимо проводить дифференциальную диагностику с другими инфекционными и неинфекционными гепатитами, заболеваниями крови и печени.
Необходимо помнить, что также существует вероятность скрытого течения гепатита с симптомы которого в первое время могут не отличаться от проявлений инфекционного гепатита А.
Только после выполнения всех анализов, человеку может быть установлен диагноз Боткина болезнь.
Лечение
Лечение желтухи у взрослых и детей всегда начинается с постановки точного диагноза. Без этого вылечить желтуху не возможно! А если и удается устранить изменение цвета кожных покровов и слизистых оболочек, через время желтушное окрашивание вновь появляется.
Подробнее о желтухе у детей — читайте здесь.
Именно поэтому лечиться необходимо только после того, как выполнены все диагностические исследования и установлено, желтуха и гепатит это одно и тоже или нет. Если установлен хронический или острый гепатит, необходимо понять, какой именно вирус поражает печень.
Болезнь Боткина лечится в зависимости от тяжести течения и наличия, либо отсутствия осложнений. Сколько длится терапия можно понять только после начала лечения. Выписка из стационара возможна после того, как станут уменьшаться признаки гепатита А:
- уменьшение размеров печени;
- исчезновение желтухи у взрослого;
- снижение активности печеночных трансфераз в 3-4 раза от исходного уровня не менее, чем в трех исследованиях крови.
Если хотя бы одно из данных условий не выполняется, лечение гепатита А продолжается.
Люди, которые лечились от легкой формы заболевания, утверждают что это один из самых приятных вариантов терапии:
- госпитализация с полупостельным режимом ( можно гулять по палате);
- щадящее питание;
- обильное питье — не менее трех литров в сутки.
Немного сложнее лечение гепатита А у пациентов со среднетяжелой формой.
- Госпитализация и полупостельный режим.
- Стол № 5.
- Обильное питье.
- Энтеросорбенты.
- Дезинтоксикационная терапия путем инфузионного вливание препаратов.
- Поливитамины.
В случаях тяжелого течения, болезнь Боткина лечится аналогично гепатиту В. При этом решается вопрос о переводе больного в реанимацию, проводится мощная инфузионная терапия, проводится лечение препаратами интерферона и специфическими противовирусными средствами.
Народные средства
Понять, что такое желтуха и чего она возникает. всегда чрезвычайно важно для ее успешного лечения.
Как избавиться от гепатита а источник которого невозможно обнаружить в крови? Всем болевшим необходимо знать, что кроме традиционных лечебных мероприятий, есть и рецепты народной медицины, которые помогают справится с данным состоянием.
- Обильное питье — лучше всего подойдет травяной сбор против гепатитов, который можно приобрести в любой аптеке. Необходимо заваривать травы и пить по 200 мл 3-4 раза в день.
- Отвар шиповника одно из лучших средств. Все что необходимо залить шиповник кипятком и дать настоятся в течение трех часов после этого — пить по 500 мл в день.
- Ягоды рябины и шиповника также заливают кипятком и настаивают в течение получаса. Пить такое средство необходимо не менее двух раз в день по 200 мл.
Применяя любые методы народного лечения, необходимо помнить несколько главных правил:
- употреблять любые алкогольные настойки категорически запрещается — они могут усугубить поражение печени;
- даже проверенные рецепты нельзя применять без консультации с лечащим врачом;
- применение любых народных средств средств у детей может вызывать аллергические реакции.
Желтуха у беременных
Существует множество случаев, когда синдром желтухи впервые проявляется у женщин во время беременности. Изменение окраски кожных покровов может возникать как по причине самой беременности, так и вне зависимости от нее.
К сожалению, довольно часто возникает токсический острый гепатит в результате отравления алкоголем или его суррогатами.
Беременные женщины немного больше подвержены заражению инфекционными гепатитами, чем остальные люди по причине функционального снижения активности иммунной системы.
Женщина может заболеть как до, так и в период вынашивания ребенка. Инкубационный период при этом не меняется.
Лечение болезни Боткина и любого другого инфекционного гепатита зависит от течения заболевания, срока вынашивания ребенка, состояния женщины и осложнения беременности.
В последнем триместре беременности может возникнуть опасное для жизни матери и плода состояние — HELLP-синдром. При этом происходит разрушение эритроцитов и клеток печени с выделением большого количества энзимов из гепатоцитов (повышение АЛТ и АСТ), которое сопровождается тромбоцитопенией. Одним из основных симптомов данного состояния является желтуха.
Также выделяют холестатический гепатоз беременных, который характеризуется повреждением гепатоцитов и развитием холестаза под воздествием женских половы гормонов, которые выделяются в большом количестве.
Данная патология относится к группе генетически предрасположенных. Поэтому часто в ходе сбора анамнеза выясняется что симптомы желтухи возникали у других женщин в семье во время беременности. Лечащим врачом определяется тактика терапии.
Чаще всего она состоит в применении плазмафереза и гемосорбции.
Задаваясь вопросом, как лечить желтуху, необходимо помнить, что все терапевтические мероприятия должны начинаться только после тщательной диагностики. Без выяснения причины возникновения данного состояния, невозможно провести качественное лечение и избавить мать и ребенка от риска возникновения осложнений и летального исхода.
Последствия желтухи
Чаще всего болезнь Боткина протекает в легкой форме и под контролем специалистов быстро проходит. Однако иногда у больных с гепатитом А развиваются осложнения.
- Функциональные и воспалительные заболевания желчевыводящей системы.
- Острый гепатит аутоиммунного генеза первого типа (только у людей с нарушениями иммунной системы).
- Печеночная кома — крайне редко, при тяжелом течении болезни с желтухой.
В большинстве случаев, больные гепатитом А — болезнью Боткина, полностью выздоравливают через несколько месяцев после выписки из стационара. Иногда симптомы и лечение затягиваются на период до 6 месяцев, после чего следует полное выздоровление.
Диета
Лечение желтухи и гепатита А начинается с подбора правильного рациона. Рекомендуется щадящая диета с минимальной термической обработкой продуктов питания Необходимо исключить все раздражающие продукты специи, алкоголь, жирную и жареную пищу. В среднетяжелых и тяжелых случаях назначают стол №5.Диета длится весь период, пока проходит лечение.
H2:Профилактика
Выделяют специфические и неспецифические меры профилактики гепатита группы А.
- Специфическая профилактика предполагает введение инактивированных вакцин здоровым людям. Вакцинации должны подвергаться люди, которые живут на эпидемически опасных территориях. Данная мера профилактики также обязательна для работников сферы питания и всем людям, которые работают в детских учреждениях. обязательной вакцинации должны подвергаться люди,которые болеют хроническими инфекционными гепатитами или другими хроническими заболеваниями печени. Рабочий персонал канализационны и водообслуживающих учреждений, а также военные. которые находятся в полевых условия также должны быть вакцинированы против возбудителя вирусного гепатита А.
- Неспецифическая профилактика включает в себя все меры предосторожности, которые позволяют не заразиться гепатитом А — болезнью Боткина, за исключением вакцинации. К этим мероприятиям относится употребление только качественной питьевой воды,постоянная проверка водоемов медицинскими работниками. Если у человека был контакт с больным гепатитом А, он должен находиться под наблюдением медицинских работников. Контроль снимается только на 35-ый день наблюдения при наличии негативны анализов и отсутствии появления специфических симптомов.
Источник: https://medinfo.club/bolezn-botkina-simptomyi-u-vzroslyih-chto-eto-takoe-i-lechenie/
Болезнь Боткина симптомы лечение
При подозрении на болезнь Боткина обследование проводит врач-инфекционист. Специалист собирает анамнез, который содержит данные о последних посещенных пациентом странах. Кроме того, врач проводит осмотр, подразумевающий определение размеров селезенки и печени, назначает ряд анализов. Для выявления гепатита типа А необходимо сдать:
- общий анализ мочи/крови;
- кровь на биохимический состав;
- кровь на свертываемость;
- кровь на билирубин;
- печеночные пробы;
- на антитела к гепатиту.
Чтобы понять, желтуха это какой гепатит, необходимо провести ряд исследований.
- Сбор анамнеза — какие симптомы были изначально, после чего появились признаки (с чем их связывает сам пациент), какие жалобы есть на момент обращения.
- Выдержан ли инкубационный период гепатита А или же причина не в инфекционном поражении печени.
- Общий клинический анализ крови.
- Общее исследование мочи и определение в ней желчных пигментов.
- Биохимический анализ крови с определением печеночных проб — АЛТ, АСТ, протромбиновое время, ГГТП, билирубин общий и фракционно, протромбиновый индекс
- Специфические иммунологические исследования на выявление вируса в крови и антител к вирусу в печени.
- Дополнительные методы диагностики — ультраволновое исследование брюшной полости и печени в частности, компьютерная томография, рентгенография органов грудной клетки.
Только после выполнения всех анализов, человеку может быть установлен диагноз Боткина болезнь.
Диагностирование желтушных синдромов, как правило, не составляет особого труда. Обследование некоторых больных может вызвать трудности, если они страдают от резких болезненных ощущений в области подреберья (из-за увеличения печенки).
При этом трудно дается дифференциация при колике в печени из-за закупорки протока микролитом. В медицинской практике бывали случаи ошибочных операций в подобных случаях.
Особое значение в дифференциальной диагностике имеет исследование функций печени: при гепатите А пробы показывают выраженную патологию, а при калькулезной желтухе в них не выявляется отклонение.
н. красной, после белой печенки, а механическая желтуха, в свою очередь, приводит к тому, что орган приобретает желто-зеленый цвет.
- Пункция и биопсия тоже полезны для проведения дифференциальной диагностики (дистрофические проявления при гепатите А и стаз желчных выделений в протоках обнаруживают у больных механической желтухой).
- кровь, мочу на общий анализ;кровь на определение количества билирубина, печеночных ферментов;кровь на биохимический медицинский анализ;кровь на наличие антител к разным формам гепатита;кровь на свертываемость.
- Диагноз «Болезнь Боткина» может поставить только врач-инфекционист. При первичном осмотре производится ряд манипуляций, позволяющих выявить характерные недугу изменения:
- путем пальпации специалист определяет размеры печени,
- ощупывая брюшину, можно выявить увеличение селезенки,
- путем забора крови для последующего исследования устанавливается наличие антител, устойчивых к вирусу.
Для верной диагностики потребуется:
- общий анализ мочи,
- общий анализ крови,
- анализ крови на наличие anti-HAV IgG,
- печеночные пробы — исследование ферментов органа.
Характеристика заболевания и причины
Болезнь Боткина имеет другое название – вирусный гепатит A. На фоне патологического процесса поражаются печеночные клетки, что приводит к утрате функциональности. Течение доброкачественное, осложнения возникают редко.
Возбудитель болезни
При комнатной температуре жизнеспособность вируса – 2 недели. На фоне кипячения гибель наступает через 5 минут.
С помощью ультрафиолетового излучения обезвредить вирус можно за 60 секунд. Некоторое время возбудитель способен противостоять хлорированной воде из-под крана.
Механизм развития и причины
Вирус, проникнув в человеческий организм, сразу же начинает «подрывную» деятельность. В медицинской практике выделяют несколько стадий развития воспалительного процесса:
- Возбудитель закрепляется на слизистой оболочке кишечника, в лимфоузлах. Далее идет активный процесс размножения. Когда будет достигнута высокая концентрация, копии вируса оказываются в кровеносной системе, после в печени. Пагубное воздействие вируса на печеночные клетки сопровождается пожелтением кожи, дискинезией желчевыводящих путей. С желчью инфекция попадает в тонкий кишечник.
- В патологический процесс, происходящий в организме, вовлекается печень, ретикулярные соединительные ткани. После происходит разрушение печеночных клеток, возбудитель переходит на селезенку, поджелудочную железу и головной мозг.
- При активности вируса в печени активизируется иммунная система. Начинают формироваться Т-лимфоциты, которые начинают уничтожать поврежденные печеночные клетки (принимают их за чужеродные объекты). Выходит, что собственная иммунная система атакует железу.
- Последний этап – прекращение процесса размножения. Иммунитет синтезирует антитела, которые очищают кровь от возбудителей.
Передача вируса осуществляется фекально-оральным способом. В большинстве случаев это водный и алиментарный пути. Иногда происходит инфицирование в быту – когда больной и здоровый человек используют одинаковые предметы гигиены, посуду.
Вирус HAV поражает только людей. Источником заражения предстают заболевшие люди, в том числе и с бессимптомной формой заболевания. Заразиться можно через воду, пищу, посуду, бытовые предметы, игрушки, во время рукопожатия и пр.
В различных условиях роль каждого варианта инфицирования неодинакова:
- При водном пути чаще всего выявляется эпидемия заражения болезнью Боткина среди лиц, которые употребляли жидкость. Поскольку вирус долгое время остается жизнеспособным в воде (10 месяцев), то заражение происходит после употребления сырой воды, неприготовленных моллюсков, мидий.
- Пищевой путь передачи в большинстве случаев связывают с потреблением продуктов, которые инфицированы во время производства вследствие несоблюдения санитарно-гигиенических требований. Заразиться можно при употреблении фруктов, зелени, ягод.
- Контактное инфицирование распространено в школьных и дошкольных учреждениях, университетах, медицинских учреждениях и даже роддоме, где не соблюдаются гигиенические правила. Инфекция попадает в организм через грязные руки.
Кто находится в группе риска?
Заразиться может абсолютно любой человек, который не делал прививку, ранее не болел вирусным гепатитом. В группу риска включают туристов, которые посещают страны, где имеется эпидемия болезни Боткина.
В группе риска находятся родственники людей, болеющих гепатитом, люди, проживающие в условиях антисанитарии и лица, которые принимают рекреационные лекарства.
Классификация и симптомы у взрослых
Согласно степеням тяжести, патология Боткина бывает клинической – у больного растет температура тела, рвота, выявляется ухудшение аппетита, гепатомегалии, изменяется цвет кожного покрова, слизистых оболочек. И лабораторной – в крови пациента существенно возрастает концентрация билирубина, протромбиновый индекс.
Недуг Боткина делится на два вида – типичный и атипичный. В свою очередь они классифицируются на подтипы.
Подтипы типичной разновидности заболевания:
- Легкий вид. На печени формируются мельчайшие очаги воспаления. Если у больного полноценно происходит обмен веществ, то выздоровление наступает быстро.
- Среднетяжелый и тяжелый виды. Формируются большие воспалительные очаги. При среднетяжелой форме заболевания самостоятельное восстановление возможно, однако гепатит оставит следы на печени в виде рубцов. В тяжелом случае у пациента проявляется полный спектр симптоматики, существенно нарушается функциональность печени.
Атипичная форма классифицируется на три подтипа. Они отличаются в зависимости от симптоматики, характера течения:
- Безжелтушная форма. На печени появляются мелкие воспалительные очаги. Так как железа достаточно быстро регенерирует, то погибшие клетки вскоре восстанавливаются, наступает выздоровление. Когда течение затяжное, то безжелтушный вид может спровоцировать развитие циррозного поражения. В некоторых случаях безжелтушное течение трансформируется в желтушную форму.
- Стертая форма. Эта форма имеет аналогичное течение, однако анализы крови показывают незначительное увеличение билирубина.
- Субклиническая форма. Явная симптоматика заболевания отсутствует. Чаще всего болезнь Боткина обнаруживают случайно. Изменяются биохимические показатели крови.
Вирусный гепатит A протекает чаще остро, реже наблюдается вялотекущее воспаление. Период инкубации у взрослой женщины или мужчины составляет 7-40 суток. После него выявляется преджелтушный период.
Симптоматика схожа с гриппоподобными состояниями:
- Увеличение температуры тела до 38 градусов. Она держится в течение 2-4 дней, после резко уменьшается.
- Слабость, разбитость.
- Головная боль.
Кашель и насморк отсутствуют. Чуть позже проявляется другая клиника, позволяя исключить грипп у пациента. Ухудшается аппетит, проявляется болевой синдром в правом боку, тошнит.
Кожа на этом этапе нормального цвета, как и слизистые оболочки. Длительность периода 3-7 дней.
Если симптоматика длится дольше, то это свидетельствует об одновременном течении заболевания Боткина и другой патологии, например, аллергии, хронического воспаления.
Затем наступает желтушный период. Кожа становится желтого окраса, изменяется цвет белков глаз, слизистых оболочек. Моча и кал обесцвечиваются.
Болезнь Боткина может развиваться стремительно, тогда появляются такие симптомы:
- Сильная тошнота.
- Непрекращающаяся рвота.
- Сонливость.
- Кровоточивость.
Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.
Этиология
- царство — вирусы
- подцарство — РНК-содержащие
- род — энтеровирусы
- семейство — пикорнавирусы (Picornaviridae)
- подкласс — Hepatovirus
- вид — вирус гепатита А (HAV)
Диаметр вириона составляет 28-30 нм. Является РНК-вирусом. Содержит специфические белки капсида, протеазы P2, Р3 и РНК-полимеразу. Существует единственный серотип и несколько генотипов вируса.
Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при комнатной температуре — несколько недель.
В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут.
В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни.
Эпидемиология
Источник инфекции — живой человек (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
- Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить).
- В окружающую среду вирус выделяется преимущественно с фекалиями.
- Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
- Восприимчивость населения высокая.
- Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Источник: https://alcogolizmed.ru/bad/bolezn-botkina.html





 Симптоматика заболевания зависит от остроты течения
Симптоматика заболевания зависит от остроты течения 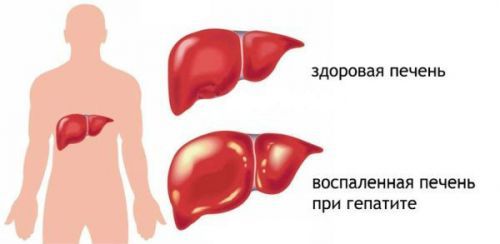 Значительное увеличение печени и селезенки указывает на тяжелое течение заболевания
Значительное увеличение печени и селезенки указывает на тяжелое течение заболевания 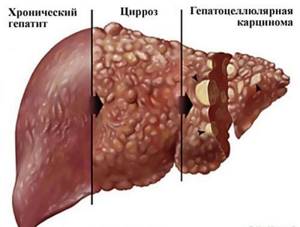 Гепатит А практически никогда не вызывает серьезных поражений тканей печени
Гепатит А практически никогда не вызывает серьезных поражений тканей печени  Лечение антибиотиками практикуется при сложном течении заболевания, а также в случае присоединения сопутствующих патологий
Лечение антибиотиками практикуется при сложном течении заболевания, а также в случае присоединения сопутствующих патологий  Гепатит А, протекающий в легкой форме, можно лечить в домашних условиях
Гепатит А, протекающий в легкой форме, можно лечить в домашних условиях 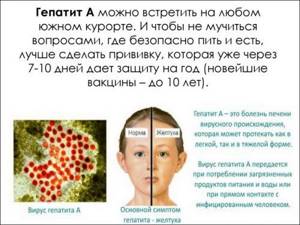 Проще предотвратить развитие патологии, чем заниматься длительным лечением
Проще предотвратить развитие патологии, чем заниматься длительным лечением