- ID: 76705
- Название работы: Печёночная долька. Железистый и сосудистый варианты строения
- Категория: Реферат
- Предметная область: Медицина и ветеринария
Описание: Структура и функции печени взаимосвязанные вероятностные сущности.
Представления о структуре печени это предмет анатомии печени и гистологии печени. Представления о функциях печени это предмет физиологии печени и биохимии печени.
- Язык: Русский
- Дата добавления: 2015-01-31
- Размер файла: 971.38 KB
- Работу скачали: 47 чел.
- Министерство Здравоохранения
- Российской Федерации
- ГБОУ ВПО «Тюменская Государственная Медицинская
- Академия»
- Кафедра гистологии, эмбриологии, цитологии
- РЕФЕРАТ
На тему: «Печёночная долька. Железистый и сосудистый варианты строения».
- Выполнил:
- Студент 214 гр.
- Мусагалиев Руслан
- Тюмень, 2014.
- Содержание
Введение……………………………………………………………………………3
Печёночная долька – структурно-функциональная единица печени……………3
Сосудистый тип……………………………………………………………………4
Железистый тип строения………………………………………………………..6
Заключение………………………………………………………………………..8
Источники информации………………………………………………………….9
Введение
Печень — это самый большой внутренний орган, выполняющий в организме жизненно важные функции и содействующий функциям многих систем организма.
Печень участвует в метаболизме всех питательных веществ, в пищеварении, в синтезе и резервировании ряда необходимых организму веществ, в расщеплении, детоксикации и экскреции ненужных или вредных для организма веществ, в кроветворении и осуществлении ряда других функций.
Структура и функции печени — взаимосвязанные вероятностные сущности. Представления о структуре печени — это предмет анатомии печени и гистологии печени. Представления о функциях печени — это предмет физиологии печени и биохимии печени. Рассмотрим гистологию печени.
Печёночная долька – структурно-функциональная единица печени
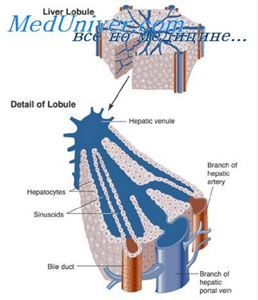
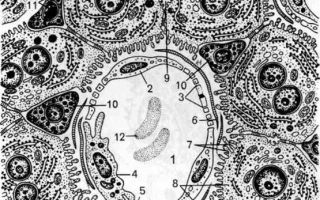
В печени человека ~500.000 печёночных долек. Долька имеет форму призмы с максимальным диаметром поперечного сечения ~1,0 ÷ 2,5 мм. Пространство между дольками заполнено небольшой массой соединительной ткани. В ней располагаются междольковые жёлчные протоки, артерии и вены. Обычно междольковые артерия, вена и проток расположены рядом, образуют печёночную триаду.
Дольки печени построены из соединяющихся друг с другом печёночных пластинок («балок») в виде сдвоенных радиально направленных рядов печёночных клеток, гепатоцитов. В центре каждой дольки находится центральная вена. Внутренние концы печёночных пластинок обращены к центральной вене дольки, а наружные концы пластинок — к периферии дольки.
Между печёночными пластинками также радиально, как и гепатоциты,
располагаются синусоидные капилляры. Они несут кровь от периферии дольки к её центру, к центральной вене дольки.
Внутри каждой печёночной пластинки между двумя рядами печёночных клеток имеется жёлчный проточек (жёлчный каналец). Жёлчный проточек является началом внутрипечёночных жёлчевыводящих путей, которые продолжаются внепечёночными жёлчевыводящими путями.
В центре дольки, около центральной вены, жёлчные проточки замкнуты, а на периферии долек они впадают в жёлчные междольковые проточки. Междольковые проточки, сливаясь друг с другом, образуют более крупные междольковые жёлчные протоки.
В результате многократных слияний протоков формируются правый печёночный жёлчный проток, который выводит жёлчь из правой доли печени, и левый печёночный жёлчный проток, выходящий жёлчь из левой доли печени. После выхода из печени эти протоки дают начало внепечёночным жёлчевыводящим путям.
В воротах печени эти два протока сливаются и образуют общий печёночный проток. Его длина ~4 ÷ 6 cм. Между листками печёночно-двенадцатиперстной связки общий жёлчный проток сливается с пузырным жёлчным протоком. В результате этого слияния образуется общий жёлчный проток.
Варианты строения печени (железистый, слизистый) зависит от стадии развития организма, от которого так же зависит, какую функцию печень выполняет
Сосудистый тип
Печень закладывается на 3 нед внутриутробного развития путем выпячивания эпителиальной выстилки 12-перстной кишки. Растущая закладка образует печеночную бухту (дивертикул), где дифференцируются эпителиальные балки и зачатки желчных протоков. На 6 нед выявляются просветы секреторных отделов печени — желчные капилляры.
Каудальная часть дивертикула, не образуя эпителиальных тяжей, растет как полый орган, формируя желчный пузырь и проток. Кроветворение в печени начинается на 5-6 нед и достигает максимума к 5 мес, идет экстраваскулярно по ходу капилляров, врастающих вместе с мезенхимой между печеночных балок (см. рис.
3 в разделе » Эмбриональный и постэмбриональный гемоцитопоэз»).
Соединительная ткань эмбриональной печени выражена слабо. Звездчатые ретикулоэндотелиоциты в процессе внутриутробного развития появляются рано и выделяются высокой фагоцитарной активностью. Во внутриутробном развитии печень не имеет дольчатого строения, а капилляры — радиального направления
В гепатоцитах увеличивается количество митохондрий и микротелец, интенсивно образуется гранулярная эндоплазматическая сеть.
Параллельно имеет место глубокая химическая перестройка: меняется активность многих ферментов, окислительно-восстановительный режим клеток, появляется и нарастает синтез гликогена.
Эти изменения в конце внутриутробного развития свидетельствуют о дифференцировке тканевых компонентов печени и отражают сложный процесс подготовки к резкому изменению ее функций после рождения.
По сравнению со взрослым в печени новорожденного более сильно развит сосудистый компонент, часто существуют дополнительные печеночные артерии, диаметры сосудов системы воротной вены и печеночной артерии равны. Значительная перестройка сосудов связана с завершением кроветворной функции органа.
У доношенного новорожденного в периваскулярных пространствах наблюдаются единичные или скопления из 3-4 кроветворных клеток. Обнаружение в печени более значительных очагов кроветворения является одним из признаков незрелости новорожденного.
Соединительная ткань печени новорожденного развита слабо: фиброзная капсула тонкая, содержит нежные коллагеновые и небольшое количество тонких эластических волокон, дольки определяются нечетко.
В них нет радиального расположения печеночных пластинок, которые вплоть до конца 1 года жизни имеют извилистый ход. После рождения постепенно устанавливается радиальное расположение капилляров внутри формирующихся печеночных пластинок.
С развитием междольковой соединительной ткани к концу 1 года после рождения выявляется дольчатое строение, которое четко морфологически устанавливается у детей лишь к 4-5 году. Формирование дефинитивной структуры органа заканчивается в основном к 10 годам.
Железистый тип строения
Печень развивается из эпителиального выпячивания средней кишки. В конце первого месяца внутриутробной жизни печеночный дивертикул начинает дифференцироваться на краниальную часть, из которой образуется потом вся паренхима П.
, центральную и каудальную части, дающие начало желчному пузырю и желчным протокам. Первичная закладка П. вследствие интенсивного размножения клеток быстро растет и внедряется в мезенхиму вентральной брыжейки. Эпителиальные клетки располагаются рядами, формируя печеночные балки.
Между клетками сохраняются щели — желчные ходы, а между балками из мезенхимы образуются кровеносные трубки и первые форменные элементы крови. Печень шестинедельного зародыша уже имеет железистое строение.
Увеличиваясь в объеме, она занимает у плода всю поддиафрагмальную область и распространяется каудально до нижнего этажа брюшной полости.
Печеночная долька, состоящая из печеночных клеток составляет основную структурную единицу печени. Печеночные клетки располагаются в виде тяжей, называемых печеночными балками. В них проходят желчные капилляры, стенками которых являются печеночные клетки, а между ними — кровеносные капилляры, стенки которых образованы звездчатыми (купферовскими) клетками.
В центре дольки проходит центральная вена. Печеночные дольки составляют паренхиму печени. Между ними в соединительной ткани проходят междольковые артерии, вена и желчный проток. Печень получает двойное кровоснабжение: из печеночной артерии и воротной вены.
Отток крови происходит из печени через центральные вены, которые, сливаясь, впадают в печеночные вены, открывающиеся в нижнюю полую вену. На периферии дольки из желчных капилляров образуются междольковые желчные протоки, которые, сливаясь, образуют в воротах печени печеночный проток, выводящий желчь из печени.
Печеночный, проток соединяется с пузырным протоком и образует общий желчный проток (желчевыносящий проток), впадающий в двенадцатиперстную кишку через большой ее сосок (фатеров сосок).
- Заключение
- На протяжении жизни человека печень выполняет ряд следующих функций:
- обезвреживание различных чужеродных веществ (ксенобиотиков), в частности аллергенов, ядов и токсинов, путём превращения их в безвредные, менее токсичные или легче удаляемые из организма соединения;
- обезвреживание и удаление из организма избытков гормонов, медиаторов, витаминов, а также токсичных промежуточных и конечных продуктов обмена веществ, например аммиака, фенола, этанола, ацетона и кетоновых кислот;
- участие в процессах пищеварения, а именно обеспечение энергетических потребностей организма глюкозой, и конвертация различных источников энергии (свободных жирных кислот, аминокислот, глицерина, молочной кислоты и др.) в глюкозу (так называемый глюконеогенез);
- пополнение и хранение быстро мобилизуемых энергетических резервов в виде депо гликогена и регуляция углеводного обмена;
- пополнение и хранение депо некоторых витаминов (особенно велики в печени запасы жирорастворимых витаминов А, D, водорастворимого витамина B12), а также депо катионов ряда микроэлементов — металлов, в частности катионов железа, меди и кобальта. Также печень непосредственно участвует в метаболизме витаминов А, В, С, D, E, К, РР и фолиевой кислоты;
- участие в процессах кроветворения (только у плода), в частности синтез многих белков плазмы крови — альбуминов, альфа- и бета-глобулинов, транспортных белков для различных гормонов и витаминов, белков свёртывающей и противосвёртывающей систем крови и многих других; печень является одним из важных органов гемопоэза в пренатальном развитии;
- синтез холестерина и его эфиров, липидов и фосфолипидов, липопротеидов и регуляция липидного обмена;
- синтез жёлчных кислот и билирубина, продукция и секреция жёлчи;
- также служит депо для довольно значительного объёма крови, который может быть выброшен в общее сосудистое русло при кровопотере или шоке за счёт сужения сосудов, кровоснабжающих печень;
- синтез гормонов и ферментов, которые активно участвуют в преобразовании пищи в 12-перстной кишке и прочих отделах тонкого кишечника;
у плода печень выполняет кроветворную функцию. Дезинтоксикационная функция печени плода незначительна, поскольку её выполняет плацента.
Всё это было бы невозможно без структурных единиц печени и их способности в последствии изменять свою структуру, преобретать новые функции в иначе перестраиваться в организме, завладевая новыми видами деятельности и поддерживая организм на протяжении всей его жизни.
Источники информации:
https://ru.wikipedia.org/wiki/%D0%9F%D0%B5%D1%87%D0%B5%D0%BD%D1%8C
http://anatomija.vse-zabolevaniya.ru/razvitie-piwevaritelnoj-sistemy/razvitie-pecheni.html
http://www.medical-enc.ru/15/liver.shtml
http://www.tryphonov.ru/tryphonov2/terms2/hep2.htm
Источник: http://5fan.ru/wievjob.php?id=76705
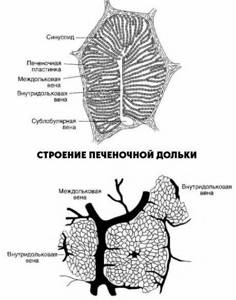
Печеночная долька, как морфофункциональная единица печени
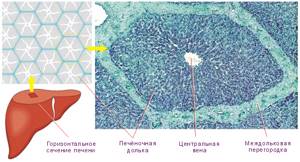
Печеночная долька — морфофункциональная единица печени. В центре дольки находится центральная вена. Центральные вены, соединяясь между собой, в итоге впадают в печеночные вены, последние, в свою очередь, впадают в нижнюю полую вену. Долька имеет форму призмы 1-2 мм.
Она состоит из радиально расположенных двойных рядов клеток (печеночных пластин, или балок). Между рядами гепатоцитов находятся внутридольковые желчные протоки, их концы, обращенные к центральной вене, замкнуты. Образовавшаяся желчь направляется к периферии долек.
Между печеночными пластинами находятся синусоидные капилляры, где смешивается кровь, поступающая в печень по воротной вене и собственной печеночной артерии.
По периферии печеночной дольки находятся триады: междольковые вены (до которых разветвляется воротная вена), междольковые артерии (до которых разветвляется собственная артерия печени) и междольковые желчные протоки (которые, сливаясь между собой, в итоге формируют правый и левый печеночные протоки).
Таким образом, внутри печеночной дольки желчь продвигается от центра к периферии и в дальнейшем через общий желчный проток выводится из печени. Кровь из воротной вены и собственной артерии печени, смешиваясь внутрипеченочной дольки, двигается от ее периферии к центру и выводится через центральные вены в систему нижней полой вены.
Печеночная долька отграничена от других соединительнотканной оболочкой, содержащей коллагеновые и эластиновые волокна. Общее число печеночных долек составляет около 0,5 млн. За 1 мин через печень взрослого протекает 1,2 л крови, почти 70% из которой поступает через воротную вену.
Функциональная единица включает в себя синусоид с окружающим пространством между его эндотелием и гепатоцитами (пространство Диссе), прилежащими гепатоцитами и желчным канальцем. Некоторые авторы полагают, что структуру печени следует рассматривать исходя из строения приводящих и отводящих кровеносных сосудов, их переплетения,
Для клинической оценки важным является состояние синусоидов. Они имеют три отдела: периферический, промежуточный и центральный. Промежуточный отдел составляет 90% их длины. Он, в отличие от периферического и центрального отдела, не имеет базальной мембраны.
Между эндотелием синусоида и гепатоцитами имеются пространства, сообщающиеся с пери портальными пространствами; вместе с межклеточными щелями они служат началом лимфатической системы.
Именно в указанных пространствах и совершается контакт различных веществ с цитоплазматической мембраной печеночной клетки.
Эндотелий синусоидов содержит поры, обеспечивающие переход в гепатоциты различных молекул.
Некоторые из эндотелиальных клеток обеспечивают структуру синусоидов, а другие, например звездчатые ретикулоэндотелиоциты (клетки Купфера), обладают фагоцитарной функцией или принимают участие в обновлении и новообразовании соединительной ткани.
Указанные клетки составляют 40% всех эндотелиальных клеток. При этом 48% эндотелиальных клеток выполняют структурную функцию и 12% — фибропластическую.
Периферические отделы печеночной дольки образованы мелкими гепатоцитами, они участвуют в процессе регенерации и исполняют роль пограничной пластинки, отделяя паренхиму дольки от соединительной ткани портального поля.
Через пограничную пластинку в дольку проникают междольковые вены системы v. portae и артериолы печеночной артерии, выходят холангиолы, впадающие в междольковые печеночные протоки.
Между гепатоцитами и соединительной тканью находятся пространства, именуемые пространствами Моля.
Портальный тракт на периферии дольки имеет вид треугольника с заключенными в нем конечными ветвями портальной вены, печеночной артерии и междольковым желчным протоком, называемыми триадой. В ее состав входят лимфатические щели с выстланным эндотелием и нервы, оплетающие кровеносные сосуды. Богатая сеть нервных волокон проникает в печеночные дольки до гепатоцитов и эндотелиальных клеток.
Соединительная ткань в виде ретикулиновых и коллагеновых волокон, а также базальных мембран синусоидов, кровеносных сосудов и желчных протоков портального тракта у детей очень нежная и лишь у пожилых людей образует грубые волокнистые скопления.
[1], [2], [3], [4], [5], [6]
Источник: https://ilive.com.ua/health/pechenochnaya-dolka-kak-morfofunkcionalnaya-edinica-pecheni_109711i16013.html
Морфология печени
Функции. Печень – самая крупная железа, выполняющая в организме ряд жизненно важных функций, к числу которых относятся: обезвреживание продуктов обмена белков (дезаминирование аминокислот и синтез из аммиака мочевины, а также креатина, креатинина и др.
); депонирование и фильтрация крови; инактивация гормонов, биогенных аминов (индол, скатол), лекарственных и ядовитых веществ; превращение моносахаридов в гликоген, депонирование его и обратный процесс; образование белков плазмы крови: фибриногена, альбуминов, протромбина и др.
; образование желчи и ее пигментов; метаболизм железа; участие в обмене холестерина; депонирование жирорастворимых витаминов: A, D, E, K; участие в обезвреживании чужеродных частиц, в том числе бактерий, поступающих из кишечника, путем фагоцитоза звездчатыми клетками внутридольковых гемокапилляров; в эмбриональном периоде выполняет кроветворную функцию.
Строение. Печень – паренхиматозный орган. Снаружи она покрыта тонкой соеденительнотканной капсулой и серозной оболочкой.
В области ворот печени структурные компоненты капсулы вместе с кровеносными сосудами, нервами и желчным протоком проникают внутрь органа, где создают его строму (интерстиций), делящую печень на доли и дольки.
Последние являются структурными и функциональными единицами печени.
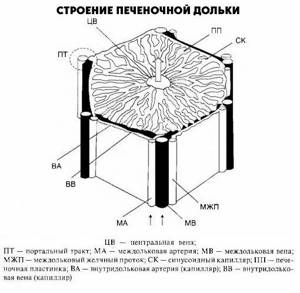
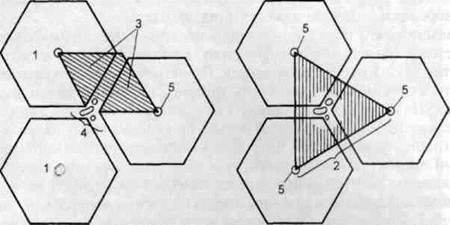
В настоящее время сложились различные представления о строении печеночных долек. Различают Классическую печеночную дольку, которая имеет форму шестигранной призмы с плоским основанием и слегка выпуклой верхушкой. В центре классической дольки находится центральная вена, а по её углам находятся тетрады: междольковые артерия, вена, лимфатический сосуд и желчный проток.
По другим представлениям, структурно-функциональными единицами печени являются Портальная печеночная долька И печеночный ацинус, которые отличаются от классических долек по форме и определяющим их ориентирам (рис. 36).
Портальная печеночная долька состоит из сегментов трех соседних классических долек. Она имеет форму равностороннего треугольника, в центре которого находится тетрада, а по его углам – центральные вены.
Печеночный ацинус включает сегменты двух соседних классических долек и выглядит в виде ромба, у острых углов лежат центральные вены, а у тупых – тетрады.
Степень развития междольковой соединительной ткани у разных видов животных неодинакова. Наиболее выражена она у свиней.
В классической дольке печеночные эпителиоциты (гепатоциты) образуют радиально расположенные печеночные балки, между которыми находятся внутридольковые синусоидные гемокапилляры, несущие кровь от периферии долек к их центру.
Рис. 36. Схема строения структурно-функциональных единиц печени. 1 — классическая печеночная долька; 2 — портальная печеночная долька; 3 — печеночный ацинус; 4 – тетрада (триада); 5 – центральные вены.
Гепатоциты в составе балок располагаются попарно в два ряда, взаимосвязаны между собой десмосомами и по типу «замка».
Каждая пара гепатоцитов в составе балок принимает участие в образовании желчного капилляра, просвет которого заключен между соприкасающимися апикальными полюсами двух соседних гепатоцитов (рис.
37) Таким образом, желчные капилляры располагаются внутри печеночных балок, а их стенка образована впячиваниями цитоплазмы гепатоцитов в виде желоба. При этом поверхности гепатоцитов, обращенные в просвет желчного капилляра, имеют микроворсинки.
Желчные капилляры слепо начинаются на центральном конце печеночной балки, а на периферии долек переходят в короткие трубочки – холангиолы, выстланные кубическими клетками.
Эндотелий гемокапилляров на большем протяжении лишен базальной мембраны, кроме периферических и центральных его отделов.
Помимо этого, в эндотелии имеются поры, что в совокупности облегчает обмен веществ между содержимым крови и гепатоцитами (см. рис. 37).
В норме желчь не попадает в перисинусоидальное пространство, так как просвет желчного капилляра не сообщается с межклеточной щелью благодаря тому, что образующие их гепатоциты имеют между собой замыкательные пластинки, которые обеспечивают очень плотное соприкосновение мембран печеночных клеток в зоне их контакта.
Тем самым они надежно изолируют перисинусоидальные пространства от попадания в них желчи. При патологических состояниях, когда печеночные клетки подвергаются разрушению, (например при вирусном гепатите), желчь попадает в вокругсинусоидальные пространства и далее через поры в эндотелиоцитах в кровь.
При этом развивается желтуха.
Перисинусоидальное пространство заполнено жидкостью, богатой белками.
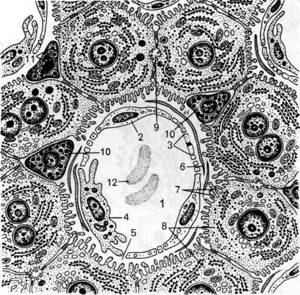
В нём находятся аргирофильные волокна, оплетающие в виде сети печеночные балки, цитоплазматические отростки звездчатых макрофагов, тела которых находятся в составе эндотелиального пласта гемокапилляров, а также клетки мезенхимного происхождения – перисинусоидальные липоциты, в цитоплазме которых содержатся мелкие капли жира.
Полагают, что эти клетки, подобно фибробластам, участвуют в фибриллогенезе, а, кроме того, депонируют жирорастворимые витамины.
Рис. 37. Схематическое изображение ультрамикроскопического строенияПечени (по Е. Ф.Котовскому). 1 – синусоидный гемокапилляр; 2 – эндотелиоцит; 3 – поры в эндотелиоцитах; 4 – клетка КУпфера (макрофаг); 5 – перисинусоидальное пространство; 6 – ретикулярные волокна; 7 – микроворсинки гепатоцитов; 8 – гепатоциты; 9 – жёлчный капилляр; 10 – липоциты; 11 – липидные включения; 12 – эритроцит.
Со стороны просвета синусоидов к звездчатым макрофагам и эндотелиоцитам с помощью псевдоподий прикрепляются Ямочные клетки (Pit-клетки), в цитоплазме которых содержатся секреторные гранулы.
Рit-клетки относятся к большим гранулярным лимфоцитам, обладающим естественной киллерной активностью и одновременно эндокринной функцией.
В связи с этим они могут осуществлять противоположные эффекты, например, при заболеваниях печени они выполняют роль киллеров, которые уничтожают поврежденные гепатоциты, а в период выздоровления, подобно эндокриноцитам (апудоцитам), стимулируют пролиферацию печеночных клеток. Основная часть ямочных клеток сосредоточена в зоне тетрад.
Гепатоциты – самые многочисленные (до 60%) клетки печени. Они имеют многоугольную форму, содержат одно или два ядра. Процент двухядерных клеток зависит от функционального состояния организма. Многие ядра полиплоидные, имеют более крупные размеры.
Цитоплазма гепатоцитов гетерофильна, содержит все органеллы, в том числе пероксисомы. ГЭС и АЭС в виде многочисленных микроканальцев, трубочек и пузырьков участвует в синтезе белков крови, метаболизме углеводов, жирных кислот, дезинтоксикации вредных веществ. Митохондрии довольно многочисленны.
Комплекс Гольджи обычно расположен у билиарного полюса клетки, где имеют место также лизосомы. В цитоплазме гепатоцитов выявляются включения гликогена, липидов, пигментов.
Интересно, что гликоген более интенсивно синтезируется в гепатоцитах, расположенных ближе к центру классических долек, а желчь – в клетках, локализующихся на их периферии, а затем этот процесс распространяется к центру долек.
Источник: https://veterinarua.ru/pishchevaritelnaya-sistema/65-pechen.html
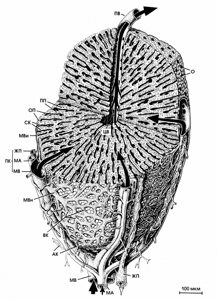
Печеночная долька
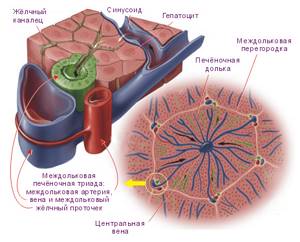
Печеночная долька (ПД) — наименьшая морфологическая единица паренхимы печени. Печеночная долька имеет форму призмы. В углах дольки располагаются портальные каналы (ПК).
Пять элементов присутствуют в этих каналах: ветвь портальной вены, междольковая вена (MB), ветвь печеночной артерии, междольковая артерия (МА), междольковый желчный проток (ЖП), несколько лимфатических сосудов и нервные волокна.
Последние два элемента трудно различимы на гистологических срезах и поэтому не изображены.
Рассматривая строение печеночной дольки, состоит отметить, что она состоит из печеночных клеток, или гепатоцитов, организованных в печеночные пластинки (ПП), которые ограничивают печеночные синусоидные капилляры (СК). Эти пластинки состоят из пласта толщиной в одну печеночную клетку, ограничены эндотелиальными клетками и клетками Купфера печеночных синусоидов. Печеночные пластинки возникают из слоя печеночных клеток, отграничивающего дольку со стороны стромы, — ограничивающих пластинок (ОП). Последние испещрены многочисленными отверстиями (О), через которые капилляры вступают в дольку, формируя печеночные синусоидные капилляры. И печеночные пластинки, и печеночные синусоидные капилляры сходятся в направлении центральной вены (ЦВ).
КРОВОСНАБЖЕНИЕ ПЕЧЕНИ И ПЕЧЕНОЧНОЙ ДОЛЬКИ
Кровоснабжение печени организовано следующим образом:
— Функциональная циркуляция (около 80 % объема крови): из воротной вены возникают междолевые вены (не показаны), которые затем ветвятся на междольковые вены (MB), расположенные в воротных каналах.
Междольковые вены с регулярными интервалами отдают короткие перпендикулярные ветви — входные, или междольковые, венулы (МВн). Эти венулы окружают сегмент дольки.
Венозные капилляры (ВК) на поверхности дольки возникают из междольковых вен и междольковых венул; отсюда кровь идет через отверстия в ограничивающих пластинках в печеночные синусоидные капилляры (СК) и циркулирует между печеночными пластинками, собираясь в центральную вену (ЦВ).
Оттуда кровь оттекает в поддольковую вену (ПВ), затем в собирательные вены, впадающие в конце концов в печеночные вены (последние две не показаны). С помощью функциональной циркуляции приносятся абсорбированные питательные вещества из пищеварительного тракта, поджелудочной железы и селезенки в печень, трансформируются, аккумулируются метаболиты, нейтрализуются и выбрасываются токсичные вещества.
— Питающая циркуляция (около 20 % крови): ветви печеночной артерии, междолевые артерии (обе не показаны) делятся на междольковые артерии (МА), которые проходят через воротные каналы.
Артериальные капилляры (АК), возникающие из междольковых артерий, снабжают строму органа, воротные каналы и желчные протоки насыщенной кислородом кровью.
Затем кровь собирается в капиллярную сеть, сформированную междольковыми венами и входными венулами, но небольшой объем насыщенной кислородом крови поступает в синусоидные капилляры, преимущественно из междольковых артерий, что повышает концентрацию кислорода в венозной крови, циркулирующей через синусы печени.
Темными стрелками отмечена кровеносная циркуляция, белой стрелкой — циркуляция желчи.
Источник: https://tardokanatomy.ru/content/pechenochnaya-dolka
Печеночная долька
Структурно-функциональной
единицей
печени является долька
печени.
В печени человека ~500.000 печёночных долек.
Долька имеет форму призмы с максимальным
диаметром поперечного сечения
~1,0 ÷ 2,5 мм.
Пространство
между дольками заполнено небольшой
массой соединительной
ткани.
В ней располагаются междольковые жёлчные
протоки, артерии
и вены.
Обычно междольковые артерия, вена и
проток расположены рядом, образуют
печёночную
триаду.
Дольки печени
построены из соединяющихся друг с другом
печёночных пластинок («балок») в виде
сдвоенных радиально направленных рядов
печёночных клеток,
гепатоцитов.
В центре каждой дольки находится
центральная вена. Внутренние концы
печёночных пластинок обращены к
центральной вене дольки, а наружные
концы пластинок — к периферии дольки.
Между
печёночными пластинками также радиально,
как и гепатоциты,
располагаются
синусоидные капилляры.
Они несут кровь
от периферии дольки к её центру, к
центральной вене дольки. Внутри
каждой печёночной пластинки между двумя
рядами печёночных клеток имеется жёлчный
проточек (жёлчный каналец).
Жёлчный проточек является началом
внутрипечёночных
жёлчевыводящих путей,
которые продолжаются внепечёночными
жёлчевыводящими путями.
В центре дольки, около центральной вены,
жёлчные проточки замкнуты, а на периферии
долек они впадают в жёлчные междольковые
проточки.
Междольковые проточки, сливаясь друг
с другом, образуют более крупные
междольковые
жёлчные протоки.
В результате многократных слияний
протоков формируются правый
печёночный жёлчный проток,
который выводит жёлчь
из правой доли печени, и левый
печёночный жёлчный проток,
выходящий жёлчь из левой доли печени.
После выхода из печени эти протоки дают
начало внепечёночным
жёлчевыводящим путям.
В воротах печени эти два протока сливаются
и образуют общий
печёночный проток.
Его длина ~4 ÷ 6 cм.
Между листками печёночно-двенадцатиперстной
связки общий жёлчный проток сливается
с пузырным
жёлчным протоком.
В результате этого слияния образуется
общий жёлчный
проток.
Двигательная единица
Двигательная
единица
— простейшая структурно-функциональная
единица
двигательной
системы,
представляющая собой мотонейрон
вместе с совокупностью
мышечных
волокон
скелетной
мышцы,
иннервируемых этим мотонейроном. Аксон
мотонейрона многократно ветвится.
Его
коллатерали образуют терминальные
веточки, заканчивающиеся концевыми
пластинками
на мышечных волокнах, распределенных
по всей мышце. В общем, мышечные волокна
крупных мышц группируются в мышечные
пучки, отделенные друг от друга
соединительнотканными капсулами.
Мышечные волокна одной двигательной
единицы могут находиться в разных
мышечных пучках.
Число мышечных волокон
в двигательных единицах может быть
различным. Двигательные единицы с малым
числом мышечных волокон иннервируемых
одним мотонейроном обладают бо́льшими
возможностями
управления
сокращением.
В некоторых мышцах (тонические
мышцы конечностей) двигательная единица
может включать в себя ~500 ÷ 1000
мышечных волокон.
Представления
о сокращении двигательной единицы можно
составить при рассмотрении закономерностей
сокращения мышечного волокна скелетной
мышцы. При произвольном сокращении
мышцы частота потенциалов
действия,
регистрируемых в двигательных единицах,
увеличивается с увеличением напряжения
мышцы.
Аналогично, моделируя естественные
сигналы
искусственной стимуляцией аксона
мотонейрона двигательной единицы, при
увеличении частоты стимуляции можно
зарегистрировать увеличение силы
сокращения мышцы. Отсюда, следует вывод,
что сила сокращения двигательной единицы
может регулироваться посредством
изменения частоты импульсации в аксоне
мотонейрона.
Управление силой сокращения
целой мышцы может обеспечиваться, кроме
того, числом двигательных единиц,
включенных в процесс
сокращения. Двигательная
единица, как и любая живая структура,
является вероятностной
структурой. В нормальном
состоянии
покоя
все двигательные единицы различных
мышц находятся в хорошо организованной
сложной фоновой стохастической
активности.
В пределах одной мышцы в данный «случайный»
момент
времени
одни двигательные единицы возбуждены,
другие находятся в состоянии покоя. В
следующий «случайный» момент времени
активируются другие двигательные
единицы. Таким образом, активация
функциональных единиц есть стохастическая
функция
двух случайных переменных
— пространства
и времени
Источник: https://studfile.net/preview/7344217/page:3/
Классическая печеночная долька
Классическая печеночная долька в виде шестигранной призмы, по углам которой расположены триады (междольковая артерия, междольковая вена и междольковый желчный выводной проток) между дольками расположена собирательная вена, она никогда не входит в состав триад (на препарате она расположена поодиночке).
Структурно-функциональной единицей печеночной дольки является печеночная балка, которая представлена 2 рядами гепатоцитов. В центре дольки они радиально сходятся, а на периферии балки анастомозируют друг с другом. К наружной стороне печеночной балки прилежит синусоидный капилляр, а внутри печеночной балки, между рядами гепатоцитов проходит желчный капилляр.
1. Желчный капилляр не имеет своей собственной стенки и образован совпадающими выемками 2 соседних гепатоцитов. Гепатоциты связаны между собой с помощью десмосом и плотных замыкательных пластинок, поэтому образующаяся желчь не попадает в кровь.
При патологии, когда происходит разрушение гепатоцитов, желчь поступает в кровеносное русло, что обуславливает желтушное окрашивание кожи и слизистых оболочек (паренхиматозная желтуха). Желчный капилляр начинается у центральной вены и тянется на периферию и имеет боковые слепые выросты.
Стенка гепатоцитов внутри желчного капилляра содержит микроворсинки, на периферии дольки желчный капилляр переходит в короткую трубочку – холангиолу, идущую на протяжении 2-3 клеток. В транспорте желчи из желчного капилляра принимает участие сократительные филламенты гепатоцитов, при нарушении их работы- холестаз (застой желчи).
Холангиолы впадают в междольковые желчные выводные протоки. Желчный проток выявляется при импрегнации азотнокислым серебром.
2. Строение синусоидного капилляра. Его стенка расположена между печеночными балками и образована эндотелием, лежащей на базальной мембране.
Однако, базальная мембрана имеется не везде, а только на периферии дольки и в центральной части, а центролобулярные участки не имеют базальной мембраны. Клетки эндотелия, прилежащие друг к другу имеют поры — эти участки называются сетовидными.
Между эндотелиальными клетками расположены звездчатые клетки Высоковича-Купфера, не образующие сплошного слоя. Эти клетки моноцитарного происхождения и являются макрофагами, выполняя защитную функцию.
Со стороны просвета капилляра к эндотелиальным клеткам прилежат ямочные клетки (это разновидность больших гранулярных лимфоцитов), в цитоплазме их имеются секреторные гранулы. Эти клетки выполняют 2 функции:
1. При гибели гепатоцитов они фагоцитируют их.
2. Эндокринная функция — при регенерации вырабатывают БАВ, способствующие пролиферации
гепатоцитов.
Между гепатоцитами и синусоидными капиллярами располагается вокругсинусоидальное пространство Диссе. Куда в норме поступает плазма крови из синусоидных капилляров, при патологии сюда могут поступать форменные элементы крови (мускатная печень).
В пространство Диссе обращены микроворсинки гепатоцитов и отростки звездчатых клеток Высоковича-Купфера и отростки перисинусоидальных липоцитов, а также аргирофильные волокна. Перисинусоидальные липоциты – это клетки прилежащие к гепатоцитам и имеющие отростки, содержащие митохондрии, ЭПС гранулярного типа, а также липидные включения.
Полагают, что эти клетки участвуют в волокнообразовании, а также в них накапливаются жирорастворимые витамины (А, Д, Е, К)
3. Гепатоциты – это клетки, полигональной формы, содержащие 1 или 2 ядра. Ядра различной величины, крупных размеров (к старости до 80%) – полиплоидны. Если разделить гепатоцит условной границей, то образуется 2 части:
1. Прилежащая к желчному капилляру – биллиарная часть.
2. Прилежащая к синусоиднуму капилляру – васкулярная часть.
Для гепатоцитов характерно высокое развитие всех органелл. В васкулярной части клетки хорошо развита гранулярная ЭПС, агранулярная ЭПС, рибосомы, комплекс Гольджи, митохондрии, за счет этого синтетического аппарата происходит синтез белка на гранулярной ЭПС, и синтез гликогена – на агранулярной ЭПС.
Гликоген откладывается в дольке от центра к периферии. Васкулярная часть клетки наиболее активна в ночное время суток. Днем работает в основном биллиарная часть гепатоцита, содержащая митохондрии, лизосомы, пероксисомы, сюда перемещается комплекс Гольджи, много липидных включений и желчных пигментов.
В этой части клетки синтезируется желчь, образование ее происходит от периферии к центру.
- Другие представления о строении печеночной дольке:
- 1) По современным представлениям печеночные балки называют пластинами, перисинусоидальное простраство – вокруглакунарное пространство, а синусоидные капилляры – лакуны.
- В настоящее время выделяют новые гистофункциональные единицы печени – это портальная долька и портальный ацинус.
2) Портальная долька представлена 3 сегментами рядом лежащих долек и имеет вид треугольника, в центре которого расположена триада, а по углам центральные вены. Кровоток осуществляется от центра к периферии.
3) Портальныйацинус образован 2 сегментами рядом расположенных долек, и имеет форму ромба, в острых углах которого расположены центральные вены, а в тупых – триады. Кровоток происходит от центра к периферии.
Регенерация печени осуществляется за счет внутриклеточной гипертрофии, увеличения объема гепатоцитов и органоидов в них, поэтому одна клетка берет на себя функцию 2-3 погибших.
ЖЕЛЧЕВЫВОДЯЩИЕ ПРОТОКИ. Делятся на внутрипеченочные и внепеченочные. К внутрипеченочным относятся междольковые желчные протоки, которые совместно с ветвлениями воротной вены и легочной артерии формируют триады. Их стенка выстлана однослойным кубическим, а в более крупных — однослойным призматическим эпителием.
Внепеченочные — это правый и левый печеночные протоки, общий печеночный и общий желчный протоки. Их стенка образована слизистой, мышечной и адвентициальной оболочками. Слизистая покрыта однослойным призматическим эпителием, под которым располагается собственная пластинка слизистой. Эпителий обладает функцией всасывания воды из желчи.
Между эпителиальными клетками встречаются бокаловидные. В собственной пластинке много эластических волокон, расположенных продольно и циркулярно (образуя сфинктеры), а также небольшое количество слизистых желез. Мышечнаяоболочка состоит из спирально расположенных пучков гладких мышечных клеток, между которыми много соединительной ткани.
Адвентициальнаяоболочка — РВСТ.
ЖЕЛЧНЫЙ ПУЗЫРЬ — полый орган, является накопителем желчи (до 40-70 мл), синтезируемой в печени. Стенка желчного пузыря состоит из 3 оболочек — слизистой, мышечной и адвентициальной.
1. Слизистая образует складки, выстлана
А) однослойным призматическим эпителием, имеющим каемку, состоящую из микроворсинок. Клетки эпителия способны всасывать воду из желчи, поэтому пузырная желчь более густая, чем желчь, изливающаяся в пузырь из печени.
Б) Собственная пластинка слизистой — РВСТ, содержащая эластические волокна. В области шейки пузыря в ней находятся альвеолярно-трубчатые железы, выделяющие слизь.
2. Мышечная оболочка состоит из пучков гладкомышечных клеток, в которых преобладает циркулярное направление. В области шейки пузыря эта оболочка формирует сфинктер, регулирующий поступление желчи в 12-ти перстную кишку.
3. Адвентициальная оболочка состоит из соединительной ткани, в которой содержится много эластических волокон. Со стороны брюшной полости пузырь покрыт серозной оболочкой (брюшиной).
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА.
Поджелудочная железа (ПЖЖ) является железой со смешанной секрецией, объединяющей экзокринную и эндокринную функции. Поэтому в ней различают экзокринную и эндокринную части. Экзокринная часть составляет 97% всей площади железы.
На долю эндокринной части (островков Лангерганса) приходится 3%. Сверху железа покрыта соединительнотканной капсулой и висцеральным листком брюшины. От капсулы внутрь отходят прослойки соединительной ткани и делят железу на дольки.
Развивается: паренхима железы из энтодермы, соединительная ткань, кровеносные сосуды из мезенхимы.
Функции: 1.Экзокринная часть вырабатывает панкреатический сок, в состав которого входят ферменты трипсин, липаза, амилаза и др., принимающие участие в расщеплении белков, жиров и углеводов в 12-ти перстной кишке. 2. Эндокринная часть ПЖЖ принимает участие в выработке гормонов (инсулин, глюкагон, соматостатин и др.)
Экзокринная часть ПЖЖ. Представлена панкреаическими ацинусами, вставочными, внутридольковыми протоками, междольковыми протоками и общим панкреатическим протоком, открывающимся в 12 — перстную кишку.
Структурно-функциональной единицей экзокринной части ПЖЖ является ацинус, состоящий из секреторного отдела и вставочного выводного протока. Секреторный отдел состоит из 8-12 секреторных клеток — ациноцитов, расположенных на базальной мембране и вырабатывающих ферменты поджелудочного сока.
Ациноциты имеют форму конуса с узкой вершиной и расширенным основанием. Апикальная часть клеток содержит гранулы зимогена (комплекс неактивных ферментов поджелудочного сока), окрашивается оксифильно и называется зимогенной зоной. Базальная часть содержит ядро, органоиды синтеза, окрашивается базофильно и называется гомогенной зоной.
Концевой отдел переходит во вставочный выводной проток, выстланный однослойным кубическим эпителием.
- Между секреторным отделом и вставочным протоком образуется четыре вида взаимоотношений.
- 1) Концевой отдел может плавно переходить в выводной проток.
- 2) Вставочный проток может вдаваться внутрь концевого отдела, его клетки в этом случае называются центрацинозными.
- 3) Вставочный выводной проток может примыкать к концевому отделу сбоку.
- 4) В один выводной проток может открываться несколько концевых отделов.
Вставочные выводные протоки переходят в межацинозные, а межацинозные — в более крупные — внутридольковые. Все они покрыты однослойным кубическим эпителием.
Междольковые выводные протоки выстланы однослойным призматическим эпителием, в состав которого входят бокаловидные экзокриноциты и эндокриноциты, выделяющие гормоны панкреозимин (стимулирует секреторную активность ациноцитов), и холецистокинин (влияет на отделение желчи из печени). Под эпителием в собственной пластинке слизистой располагаются мелкие слизистые железы.
Отличия в строении поджелудочной железы и слюнных желез:
- Секреторные отделы ПЖЖ не содержат миоэпителиальных клеток.
- Все выводные протоки ПЖЖ, выстланы однослойным эпителием, а в слюнных железах – внутридольковые – однослойным, все остальные – многослойным.
- Ациноциты ПЖЖ характеризуются выраженной полярностью – базофильно окрашенная базальная часть (гомогенная зона) и оксифильно окрашенная апикальная часть клетки (зимогенная зона).
Эндокринная часть ПЖЖ представлена островками Лангерганса, лежащими между панкреатическими ацинусами. Обычно имеют округлую или овальную форму, но могут быть лентовидной и звездчатой формы. Состоят из эндокринных клеток — инсулоцитов, между которыми располагаются кровеносные капилляры фенестрированного типа.
Среди инсулярных клеток различают пять видов: В-клетки (базофильные), А-клетки (ацидофильные), D-клетки (дендритические), D1-клетки (аргирофильные) и РР-клетки.
Основную массу островков составляют В-клетки (70-75%), лежат в центре островков, окрашиваются базофильно и содержат включения с гормоном инсулином.
Инсулин понижает содержание сахара в крови, обеспечивая отложение его в виде гликогена в печени.
При недостатке инсулина развивается сахарный диабет (уровень глюкозы крови резко возрастает, а тканях снижается, что приводит к сахарному мочеизнурению).
А-клеткисоставляют 20-25%, лежат по периферии островков, содержат гранулы с гормоном глюкагоном, являющимся антагонистом инсулина. Он стимулирует расщепление гликогена до глюкозы и повышает ее уровень в крови. Следовательно, инсулин и глюкагон обеспечивают постоянство сахара в крови и определяют содержание гликогена в тканях (печени).
- D-клетки (5-10%) располагаются на периферии островков, имеют грушевидную или звездчатую форму, секретируют гормон соматостатин, который задерживает выработку инсулина и глюкагона, а также подавляет синтез поджелудочного сока.
- D1-клетки выделяют ВИП (вазоинтестинальный полипептид), который расширяет кровеносные сосуды и снижает артериальное давление, стимулирует выделение поджелудочного сока и гормонов ПЖЖ.
- РР-клетки (2-5%) вырабатывают панкреатический полипептид, стимулирующий выделение желудочного и панкреатического сока.
Помимо описанных выше инсулярных клеток, в дольках поджелудочной железы встречается еще один тип секреторных клеток — промежуточные или ацинозноостровковые (или ацинозноинсулярные).
Располагаются вокруг эндокринных островков и в цитоплазме содержат два типа гранул — крупные зимогенные, присущие ациноцитам, и мелкие типичные для инсулоцитов. Следовательно, эти клетки обладают смешанным типом секреции.
Они могут секретировать как ферменты поджелудочного сока, так и гормоны, присущие инсулярным клеткам (A,B,D,PP).
Источник: https://cyberpedia.su/14x4ebb.html
Печень человека: строение, анатомия органа, функции
Статьи по теме
Автор статьи:
- Врач-гастроэнтеролог, гепатолог
- Член Европейской ассоциации по изучению печени (EASL)
- Российского общества по изучению печени (РОПИП)
- Российской гастроэнтерологической ассоциации (РГА)
Просмотров: 27919
Время на чтение: 9 мин.
Важно понимать, что у печени нервных окончаний нет, поэтому болеть она не может. Тем не менее, боли в области печени могут говорить о ее дисфункции. Ведь даже если сама печень не болит, органы вокруг, например при ее увеличении или дисфункции (скопление желчи) болеть могут.
В случае проявления симптомов боли в печени, дискомфорта необходимо заняться ее диагностикой, обратиться к врачу, а также, по назначению врача, использовать гепатопротекторы.
Давайте подробнее остановимся на строении печени
Hepar (в переводе с греческого означает «Печень» ), представляет собой объемный железистый орган, масса которого достигает примерно 1 500 г.
Прежде всего печень является железой, вырабатывающей желчь, которая затем по выводному протоку поступает в двенадцатиперстную кишку.
В нашем организме печень выполняет достаточно много функций. Основными их которых являются: метаболическая, отвечающая за обмен веществ, барьерная, выделительная.
Барьерная функция: отвечает за нейтрализацию в печени ядовитых продукты белкового обмена, которые поступают в печень с кровью. Кроме того, эндотелий печеночных капилляров и звездчатые ретикулоэндотелиоциты обладают фагоцитарными свойствами, что способствует обезвреживанию всасывающихся в кишечнике веществ.
- Печень участвует во всех видах обмена; в частности, всасываемые слизистой оболочкой кишечника углеводы превращаются в печени в гликоген («депо» гликогена).
- Помимо всего прочего печени приписывается также гормональная функция.
- У маленьких детей и для эмбрионов работает функция кроветворения (вырабатываются эритроциты).
- Проще говоря, наша печень обладает способеностями кровообращения, пищеварения, а также обмена веществ разных видов, включая гормональный.
Для поддержания функций печени необходимо придерживаться правильной диеты (например, стол №5). В случае наблюдения дисфункции органа, рекомендуется применение гепатопротекторов (по назначению врача).
Сама печень находится сразу под диафрагмой, справа, в верхней части брюшной полости.
Лишь небольшая часть печени заходит влево у взрослого человека. У новорожденных младенцев печень занимает большую часть брюшной полости или 1/20 массы всего тела (у взрослого соотношение около 1/50).
Рассмотрим подробнее расположение печени относительно других органов:
- У печени принято различать 2 края и 2 поверхности.
- Верхняя поверхность печени является выпуклой относительно вогнутой формы диафрагмы, к которой она прилегает.
- Нижняя поверхность печени, обращена назад и вниз и обладает вдавлениями от прилежащих брюшных внутренностей.
- Верхнюю поверхность от нижней отделяет острый нижний край, margo inferior.
- Другой край печени, верхнезадний, напротив, настолько тупой, поэтому его рассматривают в качестве поверхности печени.
- В строении печени принято различать две доли: правую (большую), lobus hepatis dexter, и меньшую левую, lobus hepatis sinister.
На диафрагмальной поверхности эти две доли разделены серповидной связкой- lig. falciforme hepatis.
В свободном крае этой связки заложен плотный фиброзный тяж — круговая связка печени, lig. teres hepatis, которая тянется от пупка, umbilicus, и представляет собой заросшую пупочную вену, v. umbilicalis.
- Круглая связка перегибается через нижний край печени, образуя вырезку, incisura ligamenti teretis, и ложится на висцеральной поверхности печени в левую продольную борозду, которая на этой поверхности является границей между правой и левой долями печени.
- Круглая связка занимает передний отдел этой борозды — fissiira ligamenti teretis; задний отдел борозды содержит продолжение круглой связки в виде тонкого фиброзного тяжа — заросшего венозного протока, ductus venosus, функционировавшего в зародышевом периоде жизни; этот отдел борозды называется fissura ligamenti venosi.
Правая доля печени на висцеральной поверхности подразделяется на вторичные доли двумя бороздами, или углублениями.
Одна из них идет параллельно левой продольной борозде и в переднем отделе, где располагается желчный пузырь, vesica fellea, носит название fossa vesicae felleae; задний отдел борозды, более глубокий, содержит в себе нижнюю полую вену, v. cava inferior, и носит название sulcus venae cavae.
Fossa vesicae felleae и sulcus venae cavae отделены друг от друга сравнительно узким перешейком из печеночной ткани, носящим название хвостатого отростка, processus caudatus.
Глубокая поперечная борозда, соединяющая задние концы fissurae ligamenti teretis и fossae vesicae felleae, носит название ворот печени, porta hepatis. Через них входят a. hepatica и v. portae с сопровождающими их нервами и выходят лимфатические сосуды и ductus hepaticus communis, выносящий из печени желчь.
Часть правой доли печени, ограниченная сзади воротами печени, с боков — ямкой желчного пузыря справа и щелью круглой связки слева, носит название квадратной доли, lobus quadratus. Участок кзади от ворот печени между fissura ligamenti venosi слева и sulcus venae cavae справа составляет хвостатую долю, lobus caudatus.
Соприкасающиеся с поверхностями печени органы образуют на ней вдавления, impressiones, носящие название соприкасающегося органа.
Печень на большей части своего протяжения покрыта брюшиной, за исключением части ее задней поверхности, где печень непосредственно прилежит к диафрагме.
Строение печени. Под серозной оболочкой печени находится тонкая фиброзная оболочка, tunica fibrosa. Она в области ворот печени вместе с сосудами входит в вещество печени и продолжается в тонкие прослойки соединительной ткани, окружающей дольки печени, lobuli hepatis.
У человека дольки слабо отделены друг от друга, у некоторых животных, например у свиньи, соединительнотканные прослойки между дольками выражены сильнее. Печеночные клетки в дольке группируются в виде пластинок, которые располагаются радиально от осевой части дольки к периферии.
Внутри долек в стенке печеночных капилляров, кроме эндотелиоцитов, есть звездчатые клетки, обладающие фагоцитарными свойствами. Дольки окружены междольковыми венами, venae interlobulares, представляющими собой ветви воротной вены, и междольковыми артериальными веточками, arteriae interlobulares (от a. hepatica propria).
Между печеночными клетками, из которых складываются дольки печени, располагаясь между соприкасающимися поверхностями двух печеночных клеток, идут желчные протоки, ductuli biliferi. Выходя из дольки, они впадают в междольковые протоки, ductuli interlobulares. Из каждой доли печени выходит выводной проток.
Из слияния правого и левого протоков образуется ductus hepaticus communis, выносящий из печени желчь, bilis, и выходящий из ворот печени.
Общий печеночный проток слагается чаще всего из двух протоков, но иногда из трех, четырех и даже пяти.
Топография печени. Печень проецируется на переднюю брюшную стенку в надчревной области. Границы печени, верхняя и нижняя, проецированные на переднебоковую поверхность туловища, сходятся одна с другой в двух точках: справа и слева.
Верхняя граница печени начинается в десятом межреберье справа, по средней подмышечной линии.
Отсюда она круто поднимается кверху и медиально, соответственно проекции диафрагмы, к которой прилежит печень, и по правой сосковой линии достигает четвертого межреберного промежутка; отсюда граница полого опускается влево, пересекая грудину несколько выше основания мечевидного отростка, и в пятом межреберье доходит до середины расстояния между левой грудинной и левой сосковой линиями.
Нижняя граница, начинаясь в том же месте в десятом межреберье, что и верхняя граница, идет отсюда наискось и медиально, пересекает IX и X реберные хрящи справа, идет по области надчревья наискось влево и вверх, пересекает реберную дугу на уровне VII левого реберного хряща и в пятом межреберье соединяется с верхней границей.
Связки печени. Связки печени образованы брюшиной, которая переходит с нижней поверхности диафрагмы на печень, на ее диафрагмальную поверхность, где образует венечную связку печени, lig. coronarium hepatis.
Края этой связки имеют вид треугольных пластинок, обозначаемых как треугольные связки, ligg. triangulare dextrum et sinistrum. От висцеральной поверхности печени отходят связки к ближайшим органам: к правой почке — lig. hepatorenale, к малой кривизне желудка — lig.
hepatogastricum и к двенадцатиперстной кишке — lig. hepatoduodenale.
Питание печени происходит за счет a. hepatica propria, но в четверти случаев и от левой желудочной артерии. Особенности сосудов печени заключаются в том, что, кроме артериальной крови, она получает еще и венозную кровь. Через ворота в вещество печени входят a.
hepatica propria и v. portae. Войдя в ворота печени, v. portae, несущая кровь от непарных органов брюшной полости, разветвляется на самые тонкие веточки, расположенные между дольками, — vv. interlobulares. Последние сопровождаются аа. interlobulares (ветвями a.
hepatica propia) и ductuli interlobulares.
В веществе самих долек печени из артерий и вен формируются капиллярные сети, из которых вся кровь собирается в центральные вены — vv. centrales. Vv.
centrales, выйдя из долек печени, впадают в собирательные вены, которые, постепенно соединяясь между собой, образуют vv. hepaticae. Печеночные вены имеют сфинктеры в местах впадения в них центральных вен. Vv.
hepaticae в количестве 3-4 крупных и нескольких мелких выходят из печени на ее задней поверхности и впадают в v. cava inferior.
Таким образом, в печени имеются две системы вен:
- портальная, образованная разветвлениями v. portae, по которой кровь притекает в печень через ее ворота,
- кавальная, представляющая совокупность vv. hepaticae, несущих кровь из печени в v. cava inferior.
В утробном периоде функционирует еще третья, пупочная система вен; последние являются ветвями v. umbilicalis, которая после рождения облитерируется.
Что касается лимфатических сосудов, то внутри долек печени нет настоящих лимфатических капилляров: они существуют только в интерглобулярной соединительной ткани и вливаются в сплетения лимфатических сосудов, сопровождающих ветвления воротной вены, печеночной артерии и желчных путей, с одной стороны, и корни печеночных вен — с другой. Отводящие лимфатические сосуды печени идут к nodi hepatici, coeliaci, gastrici dextri, pylorici и к околоаортальным узлам в брюшной полости, а также к диафрагмальным и задним медиастинальным узлам (в грудной полости). Из печени отводится около половины всей лимфы тела.
Иннервация печени осуществляется из чревного сплетения посредством truncus sympathicus и n. vagus.
Сегментарное строение печени. В связи с развитием хирургии и развитием гепатологии в настоящее время создано учение о сегментарном строении печени, которое изменило прежнее представление о делении печени только на доли и дольки. Как отмечалось, в печени имеется пять трубчатых систем:
- желчные пути,
- артерии,
- ветви воротной вены (портальная система),
- печеночные вены (кавальная система)
- лимфатические сосуды.
Портальная и кавальная системы вен не совпадают друг с другом, а остальные трубчатые системы сопровождают разветвления воротной вены, идут параллельно друг другу и образуют сосудисто-секреторные пучки, к которым присоединяются и нервы. Часть лимфатических сосудов выходит вместе с печеночными венами.
Сегмент печени — это пирамидальный участок ее паренхимы, прилегающий к так называемой печеночной триаде: ветвь воротной вены 2-го порядка, сопутствующая ей ветвь собственной печеночной артерии и соответствующая ветвь печеночного протока.
В печени выделяют следующие сегменты, начиная от sulcus venae cavae влево, против часовой стрелки:
- I — хвостатый сегмент левой доли, соответствующий соименной доле печени;
- II — задний сегмент левой доли, локализуется в заднем отделе одноименной доли;
- III — передний сегмент левой доли, располагается в одноименном отделе ее;
- IV — квадратный сегмент левой доли, соответствует соименной доле печени;
- V — средний верхнепередний сегмент правой доли;
- VI — латеральный нижнепередний сегмент правой доли;
- VII — латеральный нижнезадний сегмент правой доли;
- VIII — средний верхнезадний сегмент правой доли. (Названия сегментов указывают участки правой доли.)
Рассмотрим подробнее сегменты (или сектора) печени:
Всего принято разделять печень на 5 секторов.
- Левый латеральный сектор соответствует II сегменту (моносегментарный сектор).
- Левый парамедианный сектор образован III и IV сегментами.
- Правый парамедианный сектор составляют V и VIII сегменты.
- Правый латеральный сектор включает VI и VII сегменты.
- Левый дорсальный сектор соответствует I сегменту (моносегментарный сектор).
К моменту рождения сегменты печени ясно выражены, т.к. формируются формируются в утробном периоде.
Учение о сегментарном строении печени является более детализированным и глубоким по сравнению с представлением о делении печени на дольки и доли.
Автор статьи:
- Врач-гастроэнтеролог, гепатолог
- Член Европейской ассоциации по изучению печени (EASL)
- Российского общества по изучению печени (РОПИП)
- Российской гастроэнтерологической ассоциации (РГА)
Источник: https://vseopecheni.ru/stroenie-pecheni/