Желчный пузырь — важный орган человеческого организма, обеспечивающий процесс пищеварения за счет заброса желчи в полость кишечника.
К сожалению, даже у маленьких детей он может подвергаться различным заболеваниям, которые впоследствии могут приводить к задержке роста и развития.
Вовремя заподозрить болезнь и своевременно обратиться к врачу за лечением — задача всех внимательных родителей.
Анатомическое строение и функции
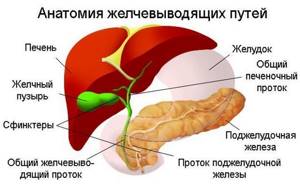
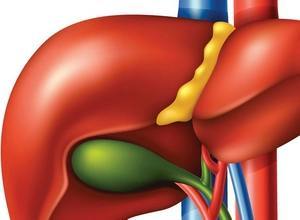
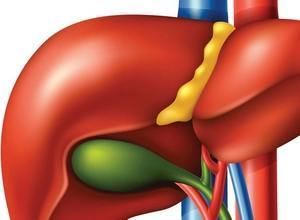
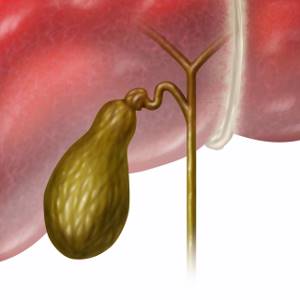
Желчный пузырь расположен у нижней доли печени, в правой подреберной области. Он представляет собой мешок грушевидной формы, имеющий тело и узкую шейку. От нее отходит тонкий пузырный проток, по которому и происходит отток желчи.
Стенка полого органа состоит из трех слоев — серозного, мышечного и слизистого. Мышечная оболочка особенно сильно выражена в области шейки, где она переходит в мышечный слой пузырного протока, обеспечивающий сокращение органа и продвижение его содержимого в кишечник. Тонкая слизистая оболочка образует многочисленные сетчатые складки, увеличивающие площадь внутренней поверхности.
В организме этот небольшой орган выполняет ряд важных функций:
- Сбор и хранение желчи, вырабатываемой печенью.
- Концентрация содержимого. За сутки в организме человека вырабатывается в среднем 1,5 литра желчи, а объем пузыря у детей составляет 30-50 мл. Для того, чтобы все выработанное содержимое поместилось в него, под воздействием определенных ферментов происходит удаление избытка жидкости из желчи.
- Вывод содержимого в просвет двенадцатиперстной кишки. Это процесс происходит постоянно, однако значительно ускоряется при поступлении в пищеварительный тракт жирной пищи, компоненты которой, воздействуя на стенки кишечника, посылают мышечному слою импульс к опорожнению.
Главными функциями желчи в человеческом организме являются, активация необходимых для нормального переваривания пищи ферментов и расщепление крупных жировых капель на мельчайшие частицы, что увеличивает площадь соприкосновения с активными веществами и ускоряет их переработку.
Концентрация желчи, находящейся в пузыре в 10 раз выше, чем у выработанной непосредственно печенью.
Классификация заболеваний
Существует множество болезней, характеризующихся поражением, как самого пузыря, так и его протоков. Многие из них присущи и взрослым, и детям. Врачи выделяют следующие группы:
- Функциональные нарушения.
- Загибы и перегибы.
- Инфекционно-воспалительные процессы, обусловленные бактериями или вирусами.
- Паразитарные заболевания, вызываемые простейшими и гельминтами;
- Желчекаменная болезнь.
- Доброкачественные новообразования, злокачественные опухоли.
Многие заболевания проявляются во многом схожими симптомами. Для того чтобы правильно диагностировать патологию и назначить соответствующее лечение, обязательно необходима консультация врача-гастроэнтеролога или терапевта.
Дисфункциональные заболевания наиболее распространены среди детей. Частота их встречаемости у дошкольников составляет 15-20%.
Дисфункциональные нарушения
Дискинезией считается патологический процесс, возникающий на фоне сопутствующих поражений желудочно-кишечного тракта (язве, гастрите), а также при аномалиях строения (загибы, перегибы).
Нарушения характеризуются изменением тонуса и моторики мышечного слоя. Вследствие этого, пузырное содержимое поступает в просвет кишечника в недостаточном, или наоборот, избыточном количестве и не может обеспечить нормальный процесс переваривания пищи.
Специалисты выделяют несколько типов дискинезий у детей:
- Гипомоторный тип — мышечный слой сокращается слабо, желчь застаивается в полости пузыря и не поступает в тонкий кишечник. Вследствие этого нарушается процесс пищеварения. Клинически проявляется тупой, ноющей болью, которая может иррадиировать в руку, чувством тяжести, дискомфорта в области правого подреберья. Маленькие дети часто предъявляют жалобы на тошноту, неприятный горький привкус во рту, отказываются от еды.
- Гипермоторный тип — характеризуется активным сокращением пузырных стенок, вследствие чего может возникать спазм гладкой мускулатуры. Проявляется внезапными, острыми болями в правом подреберье, иррадиирующими в плечо, руку. Тошнота и рвота встречаются редко.
Гипомоторный тип болезни приводит к застою содержимого и тем самым повышает риск возникновения желчекаменной болезни.
Перегиб желчного
Перегибы и загибы — это чаще всего врожденные нарушения его анатомической структуры, приводящие к снижению функций, выполняемых органом.
Приобретенные формы загибов у маленьких детей могут возникать при:
- длительных психоэмоциональных напряжениях;
- избыточной массе тела;
- чрезмерной двигательной активности, интенсивных физических нагрузках, подъеме тяжести;
- погрешности в питании.
Симптомами являются тяжесть, боли в правой половине живота и его вздутие, лихорадка, перепады температуры тела, нарушение стула. У малыша снижается аппетит, поскольку приемы пищи могут сопровождаться ощущением тошноты и рвотой.
При длительном течении патологии наблюдается нехватка жирорастворимых витаминов, вследствие того, что поступающие с пищей липиды не расщепляются полностью, снижается тонус мышц, ухудшается зрение.
В детском возрасте иногда может возникать желчекаменная болезнь, которая усугубляется формирование перегиба органа. При этом он начинает отвисать под тяжестью сформированных в нем конкрементов.
Острый холецистит
Воспаление слизистой оболочки возникает при попадании в нее (гематогенным или лимфогенным путем) инфекционных агентов, которыми чаще всего становятся кишечная палочка или стафилококки.
Способствуют возникновению холецистита сопутствующие желчекаменная болезнь, аномалии строения. Маленькие пациенты с острым воспалением жалуются на:
- интенсивные боли в верхней части живота;
- дискомфорт, тяжесть в правой половине живота;
- отрыжку, тошноту, рвоту;
- лихорадку до 37,5 градусов;
- общую слабость, недомогание.
Правильный диагноз можно поставить с помощью пальпации живота и выявления специфических симптомов (Мерфи, Ортнера), а также благодаря УЗИ.
При появлении подобных симптомов важно немедленно обратиться к врачу, поскольку проявления холецистита, особенно у малышей, неспецифичны и во многом схожи с симптомами других грозных заболеваний, таких как аппендицит, перитонит.
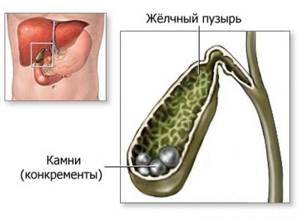
Желчекаменная болезнь
Холелитиаз — редкая патология в детском возрасте. Среди всех заболеваний желудочно-кишечного тракта на его долю выпадает 1%. Чаще всего от данной патологии страдают девочки школьного возраста. Желчекаменная болезнь у детей разделяется на 4 стадии, проявляющиеся различными симптомами:
- 1 стадия — предкаменная. Характеризуется сгущением, застоем желчи и отсутствием клинической симптоматики.
- 2 стадия — формирование камней. В полости пузыря образуются единичные или множественные конкременты. Симптоматически данная стадия проявляется ощущением горького привкуса во рту, тошнотой, рвотой, чувством тяжести в правой половине живота.
- 3 стадия — хронический каменный холецистит. Воспаление, характеризующееся периодическим возникновением обострений.
- 4 стадия — осложнения. На данном этапе могут формироваться такие патологии как панкреатит, холангит и механическая желтуха, возникающая при обтурации протока камнем. Данные осложнения требуют немедленного хирургического вмешательства.
Важно не допускать развития осложнений, диагностировать и лечить патологию на ранних стадиях. Для этого следует внимательно относиться к жалобам детей и при малейшем подозрении на патологию желчного пузыря обращаться к врачу педиатру или гастроэнтерологу.
Диагностика и лечение
В случае подозрений на патологию желчного или его протоков, нельзя заниматься самолечением. Выставить правильный диагноз, а также подобрать эффективную схему терапии может только врач после тщательного осмотра и обследования.
С целью диагностики специалист проводит осмотр, пальпирует живот ребенка, а также использует методы дополнительные исследования:
- Общий и биохимический анализы крови — позволяют выявить воспалительный процесс.
- Ультразвуковое исследование – дает возможность выявить аномалии строения органа и обнаружить конкременты.
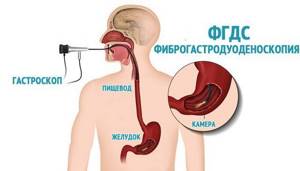
- ФГДС — при подозрении на сопутствующую патологию желудочно-кишечного тракта (язва желудка и двенадцатиперстной кишки, гастрит, дуоденит).
- Эндоскопическая ретроградная холангиопанкреография — позволяет оценить состояние желчных протоков и сфинктеров.
- Компьютерная томография и МРТ желчного пузыря.
В зависимости от выявленных нарушений и их степени, специалист подбирает соответствующее лечение. Это могут быть антибактериальные средства; желчегонные препараты; лекарства, улучшающие кишечную моторику; спазмолитики при выраженном болевом синдроме. При тяжелых стадиях заболевания, а также при наличии осложнений назначается оперативное лечение.
Для улучшения общего состояния и ускорения выздоровления, необходимо соблюдать специальную диету. Важно исключить жирную, жареную, острую пищу. Рацион должен содержать достаточное количество фруктов и овощей, молочных продуктов.
На видео доктор Комаровский рассказывает о частых причинах проблем с желчным пузырем и поджелудочной у детей.
Источник: https://bolitpechen.ru/anatomyliver/zhelchnyj-puzyr-u-rebenka
Причины увеличение желчного пузыря у ребенка
Задать вопрос
Увеличен желчный пузырь у ребенка? Не пугайтесь, а выясните истинную причину – возможно, это не болезнь, а разновидность нормы.
Почему увеличен желчный пузырь у ребенка?
Большой желчный наблюдается при:
- Врожденных физиологических изменениях формы органа;
- Сбоях в работе организма.
Первое наблюдайте у врача – к семи годам размеры нормализуются. Второе нуждается во внимательной диагностике.
Прояснят ситуацию УЗИ, МРТ, анализы мочи и кала. В случае патологической гепатомегалии делают биопсию печени.
Симптомы заболеваний желчного
Внятно сказать, где болит, малыши не могут в силу возраста. Они сигнализируют о нездоровье:
- Плачем после еды и общей плаксивостью;
- Плохим аппетитом ;
- Запорами и поносами;
- Высокой утомляемостью;
- Отрыжкой и обильными срыгиваниями, тошнотой.
У крохи может быть плотный вздутый живот, желтушность глаз и кожи, а контур печени может прощупываться ниже правого нижнего ребра – это желчный выталкивает «соседку» с привычного места.
Лечим желчный
Универсальной схемы лечения нет. Когда увеличен желчный пузырь у ребенка, врач назначит терапию, которая зависит от первопричины разрастания органа.
Комплексное лечение включает специальный рацион, смену образа жизни на более подвижный, антибиотики, желчегонные средства, спазмолитики, пробиотики. При патологической гепатомегалии нужны гормоны.
Диета
При нарушении работы желчного пузыря, протоков или печени рекомендуется стол №5, в котором много белка и углеводов и мало жиров. Питание должно быть лечебным и разнообразным. Блюда готовятся на пару или варятся. Кормите малыша по часам 5-6 раз в сутки небольшими порциями.
Физические упражнения
Пусть ребенок плавает, бегает, танцует, делает зарядку – спортивный образ жизни полезен при недомоганиях желчного пузыря. Рывковые и силовые секции лучше не посещать. Карапузам до 3 лет нужна ежедневная гимнастика.
Лекарства для билиарной системы
Если увеличен желчный пузырь у ребенка, можно использовать натуральный препарат Фламин для детей . Это гранулы с экстрактом цветков – целебного растения, богатого , эфирными маслами, горечами и дубильными веществами, полисахаридами и гликозидами, витаминами С и К.
Сумма этих веществ оказывает сильный желчегонный, спазмолитический, противовоспалительный и ранозаживляющий эффект. Фламин снимает воспаления с желчного пузыря и холедоха, устраняет , тошноту и , улучшает переваривание пищи и усвоение жизненно необходимых витаминов А, Е, К, D.
При регулярном приеме налаживает стул и помогает в
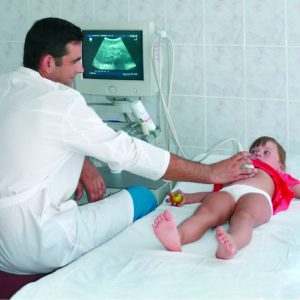
Ультразвуковое обследование желчного пузыря (ЖП) вместе с желчевыводящими протоками назначается при жалобах на болезненные ощущения в правой половине живота, желтуху, при увеличении печени и селезенки.
В остальном эти структуры рутинно осматриваются при сканировании органов брюшной полости. О том, что увеличен желчный пузырь у ребенка, врач-сонолог может сказать, если его размеры превышают нормальные, а УЗИ проводилось строго натощак.
Строение желчного пузыря у ребенка
Желчный пузырь считается важным элементом пищеварительной системы и служит резервуаром для постоянно вырабатывающейся желчи. В норме сверху него располагается печень, а снизу и справа – печеночный изгиб восходящего сегмента ободочной кишки.
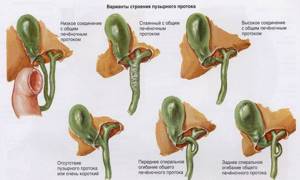
В большинстве случаев желчный пузырь имеет четкую грушевидную, форму, реже – круглую, овальную или цилиндрическую. У 8-12% детей этот орган деформирован, имеет перегибы, перетяжки.
В строении органа различают дно, тело (самая широкая часть), перешеек и узкую шейку.
В том месте, где желчный переходит в пузырный проток, имеется небольшое выпячивание его стенки – Гартманов карман, который часто принимается за деформацию.
Гистологическое строение органа представлено:
Через пузырный и общий печеночный протоки желчь попадает в просвет двенадцатиперстной кишки, где помогает пищеварению.
Показания к назначению ребенку УЗИ желчного пузыря
Осмотр желчевыводящих путей и пузыря осуществляется при стандартном ультразвуковом обследовании брюшной полости. Целенаправленно УЗИ желчного пузыря детям назначается:
- при жалобах на боли, дискомфорт в правой верхней половине живота, тошноту, чувство горечи во рту;
- при частой рвоте, отрыжке;
- в случае увеличения печени, селезенки;
- при пальпировании объемного образования в верхней половине живота;
- в случае пожелтения кожных покровов;
- при подозрении на наличие врожденных аномалий билиарной системы.
Для исследования проводится стандартная подготовка – ребенок приходит в кабинет натощак в утреннее время. Иногда процедура выполняется во второй половине дня, в таком случае ребенок не должен есть, как минимум, 6 часов. Детям грудного возраста УЗИ делают перед очередным кормлением.
В норме у ребенка УЗИ желчного пузыря выполняется в положении лежа на спине. При подозрении на деформации органа, камни, пациента просят повернуться на левый бок или принять сидячее положение.
Цена на процедуру находится в пределах 1000-2000 рублей.
Нормальные размеры желчного пузыря у детей на УЗИ в зависимости от возраста
Орган измеряется при продольном сканировании из-под правого подреберья. Делаются замеры его длины и ширины, в некоторых случаях измеряется объем с помощью трех показателей и специальной формулы.
Размеры желчного пузыря по УЗИ в норме у детей:
У грудничков средний объем органа составляет 3,0 мл. В детском дошкольном возрасте этот показатель увеличивается вдвое или втрое, у подростков в норме объем ЖП не превышает 34 мл.
На УЗИ резервуар для желчи визуализируется в виде грушевидного или округлого образования с тонкими гиперэхогенными (ярко белыми) или изоэхогенными (равными печени) стенками. Просвет его заполнен желчью, которая в норме анэхогенная – черная. При изменении ее физико-химических характеристик появляется эховзвесь – мелкие светлые крупинки на фоне темного содержимого органа.
Иногда детям проводят динамическую холецистографию – исследуют сократительную способность желчевыводящей системы.
Для этого выполняют его замеры натощак и спустя 40-50 минут после приема специального завтрака — желчегонного (2 куриных желтка, жирные сливки или банан).
В норме орган должен сократиться на 50-70%, в противном случае говорят о замедленном или ускоренном сокращении желчевыводящих путей.
Кроме того, у детей размер желчного пузыря в норме зависит от их возраста, массы тела и его формы. Так, при S-образной деформации орган имеет оптимальный объем, но на УЗИ его ширина и длина будут несколько меньше нормы.
Источник: https://0755.ru/prichiny-uvelichenie-zhelchnogo-puzyrja-u-rebenka/
Деформация желчного пузыря у ребенка: причины, симптомы и эффективное лечение
Деформация желчного пузыря у ребенка выявляется после рождения или в подростковом возрасте.
Заболевание характеризуется нарушениями выделения желчи и диспепсическими симптомами: тошнота, боль, рвота и др. При своевременном выявлении болезни прогноз благоприятный.
Комплексный подход к лечению, основанный на применении лекарственных средств и соблюдении диеты, позволяет устранить проявления патологии.
Деформация желчного пузыря у ребенка: симптомы и лечение
К причинам деформации желчного пузыря в детском возрасте относят несколько факторов. Как правило, все случаи патологии могут иметь наследственный или приобретенный характер.
Это влияет на клинические проявления и подходы к терапии. Врожденные аномалии возникают в период беременности.
В их возникновении большую роль имеют негативные воздействия на организм матери и плод: вредные привычки, прием лекарственных препаратов, воздействие лучевой энергии и др.
Приобретенные факторы, встречающиеся у детей, следующие:
- избыточная масса тела, в том числе ожирение. Увеличение количества жировой клетчатки вокруг органов приводит к изменению положения желчного пузыря, что может осложниться его деформацией;
- тяжелые или длительные физические нагрузки. Если ребенок занимается в спортивной секции, то подъем тяжестей может стать причиной опущения органов в брюшной полости;
- аномалии расположения желчного пузыря, которые на фоне дискинезии желчевыводящих путей или болезней печени приводят к деформации органа.
Установление конкретных причин развития заболевания необходимо для подбора лечебных мероприятий. Ребенка с симптомами патологии осматривают педиатр и врачи смежных специальностей, что позволяет уточнить диагноз и своевременно начать лечение.
Классификация патологии
У 25-30% детей встречаются аномалии строения желчного пузыря. Выделяют несколько видов изменений органа по клинической классификации:
- изменение взаимоотношения стенок в результате воспалительных изменений;
- перегиб в области шейки органа;
- вращение дна желчного пузыря относительно тела;
- при врожденной форме заболевания часто выявляется s-образная деформация;
- сужение тела органа.
На характер клинических проявлений влияет степень выраженности деформации. Если орган изменен не сильно, то болезнь протекает скрыто — у ребенка отсутствуют симптомы патологии или они появляются на фоне погрешностей в диете. При выраженных изменениях в строении органа клинические признаки наблюдаются постоянно.
Клинические проявления
Причины деформации и симптомы тесно связаны
Проявления деформации желчного пузыря в детском возрасте отличаются у каждого пациента. Связано это с тем, что выраженность патологических изменений у больных отличается. К основным симптомам патологии относят:
- боль в правом подреберье, имеющая характер острого приступа. Подобный гипертонически-гиперкинетический тип болезни встречается наиболее часто. При гипотонически-гипокинетическом типе болевые ощущения выражены слабо и встречаются постоянно;
- тошнота и рвота, усиливающиеся после приема жирной пищи. Если они возникают чаще, чем 2 раза в час, то могут свидетельствовать о развитии негативных последствий болезни;
- нарушения стула в виде запора. Это связано с недостатком поступления желчи в тонкий кишечник и нарушением процессов пищеварения;
- изжога, появляющаяся в результате гастро-эзофагального рефлюкса. Ребенок ощущает неприятные ощущения за грудиной, которые усиливаются после трапезы. При этом отмечается чувство горечи в ротовой полости;
- метеоризм, развивающийся при попадании щелочного содержимого двенадцатиперстной кишки в желудок;
- общая слабость и повышенная потливость, связанные с нарушением пищеварения и недостаточным всасыванием питательных веществ из продуктов питания.
Степень тяжести заболевания у пациентов отличается. Как правило, дети долгое время могут скрывать неприятные ощущения и не жаловаться родителям. Обращение в больницу часто связано с острой болью в правом подреберье, которая приводит к изменению поведения ребенка.
Негативные последствия
Желчный пузырь — важный для пищеварения орган, выделяющий желчь в двенадцатиперстную кишку. Если его строение нарушено в результате деформации, то это может привести к осложнениям различной степени тяжести. Наиболее тяжелыми из них являются следующие:
- перегиб органа, сопровождающийся нарушением кровообращения и некрозом. В этом случае стенка желчного пузыря разрывается и его содержимое попадает в брюшную полость, вызывая перитонит;
- нарушение оттока желчи приводит к ее сгущению и создает предпосылку для развития желчнокаменной болезни.
Для предупреждения негативных последствий деформации органа родителям следует обращаться за медицинской помощью при первом появлении симптомов. Самолечение и использование народных методов недопустимо.
Диагностика
Врожденные аномалии и приобретенные состояния выявляются на УЗИ
Диагностика заболевания проводится врачом-педиатром или гастроэнтерологом. Специалист проводит обследование по следующему алгоритму:
- Сбор жалоб и давности их наличия. Врач беседует с ребенком и родителями. У последних узнает информацию о питании, физических нагрузках и перенесенных ранее заболеваниях.
- При внешнем осмотре оценивается мягкость и безболезненность живота. Проводится пальпация края печени. Он должен быть эластичным и безболезнен
- В биохимическом анализе крови возможно повышение билирубина и печеночных ферментов: АсАТ, АлАТ и щелочной фосфатазы. В клиническом анализе у небольшого количества больных выявляется увеличение количества лейкоцитов.
- Ультразвуковое исследование желчного пузыря — «золотой стандарт» диагностики. Во время исследования, врач получает возможность установить размер органа и выявить наличие в нем дефектов: деформацию стенок, наличие стеноза, перегиб и др. УЗИ рекомендуется проводить натощак.
- В тяжелых диагностических случаях может проводиться исследование протоков желчного пузыря с помощью эндоскопических методов. При этом могут быть удалены камни и другие патологические образования, создающие застой желчи.
- При наличии сопутствующих болезней внутренних органов проводятся консультации со смежными врачами и дополнительные исследования.
Интерпретировать результаты обследования должен только врач. Неправильная постановка диагноза и попытки самолечения способствуют прогрессированию патологии и развитию осложнений.
Подходы к терапии
Основная цель лечения — устранить боль и нормализовать отток желчи из желчного пузыря. Этого можно достичь с помощью лекарственных препаратов. Наиболее часто используют медикаменты следующих групп:
- спазмолитические средства, расслабляющие гладкую мускулатуру желчного пузыря и обеспечивающие нормальное течение желчи из органа. Спазмолитики используются в виде таблеток, а также инъекций, что зависит от клинической картины патологии;
- желчегонные препараты на основе урсодезоксихолевой кислоты. Они обеспечивают нормализацию оттока желчи, а также защищают клетки печени от повреждения;
- пробиотики, содержащие живые микроорганизмы, и эубиотики, способствующие росту нормальной микрофлоры толстого кишечника показаны детям с деформациями желчного пузыря. Препараты улучшают процесс пищеварения и прогноз для ребенка;
- витамины и минеральные комплексы;
- если первичное поражение желчного пузыря связано с бактериальной инфекцией, то больному подбирают антибиотики широкого спектра действия.
При выраженной деформации желчного пузыря эффективность консервативного лечения ограничена. В этом случае ребенку может быть выполнено хирургическое вмешательство, направленное на устранение перегиба или скручивания органа. Частота операций у больных — не более 5%.
Лекарственные препараты назначаются только врачом. Они имеют противопоказания, связанные с возрастом и сопутствующими болезнями, что необходимо учитывать при их применении.
Изменения питания
Лечение заболевания всегда включает диетотерапию. Специалисты отмечают, что правильное питание позволяет снизить выраженность проявлений патологии и уменьшить частоту их возникновения. В связи с этим,детям и их родителям рекомендуют соблюдать следующие принципы:
- дробный прием пищи небольшими порциями 5-6 раз за день. При этом 4 трапезы основные, а две являются перекусами;
- из питания исключаются жареные, копченые, острые и жирные блюда, а также бобовые культуры и пряности. Аналогичное ограничение распространяется на фастфуд и полуфабрикаты;
- среди напитков следует ограничить какао, черный чай и кофе;
- кондитерские изделия, содержащие большое количество углеводов — конфеты, варенье, шоколад и др., также исключаются из ежедневного питания.
В рационе увеличивают количество нежирных сортов мяса и рыбы. Их можно готовить на пару вместе с овощами. Положительный эффект наблюдается при употреблении некислых овощей, растительных масел с полиненасыщенными жирными кислотами, овощей и кисломолочных продуктов небольшой жирности.
Родителям важно помнить, что вне острого периода болезни, когда симптомы исчезают, следует продолжать придерживаться правильного питания. Ребенку не следует покупать сладости, посещать рестораны быстрого питания и пр. Это может привести к обострению заболевания и стать причиной развития осложнений.
Прогноз при деформации желчного пузыря у детей благоприятный. Заболевание при своевременном выявлении хорошо поддается терапии и не сопровождается рецидивами при соблюдении диеты.
В тех случаях, когда обращение за медицинской помощью откладывалось, лекарственные средства имеют низкую эффективность.
Проведение хирургического вмешательства позволяет устранить изменения в желчном пузыре и нормализовать отток желчи и процесс пищеварения.
Также интересно почитать: у ребенка под глазами синяки
Источник: https://www.baby.ru/wiki/deformacia-zelcnogo-puzyra-u-rebenka-priznaki-i-terapia/
Желчный пузырь увеличен у ребенка причины
Главная » Желчный пузырь » Желчный пузырь увеличен у ребенка причины
Чтобы пища нормально перерабатывалась и усваивалась, желчный пузырь должен хорошо функционировать. Но определенные факторы иногда вызывают проблемы с вырабатыванием желчи. При дискинезии тонус желчного, его протоков и сфинктеров нарушается. Желчь начинает застаиваться. Возникает так называемый рефлюкс желчи.
Ответственность за здоровье малышей, естественно, лежит на родителях. И они должны приложить максимум стараний, чтобы справиться с проблемой, и чтобы подобное больше не повторялось.
Что способствует появлению дискинезии?
Увеличение желчного пузыря может наблюдаться в самых различных ситуациях.
Но основные причины, из-за которых в организме ребенка происходят сбои, такие:
- Если в семье среди самых близких родственников имеется предрасположенность к болезни, то и у ребенка заболевание желчного пузыря также может проявиться. Иногда родителям советуют обратиться за консультацией к генетику, который скажет, насколько велика вероятность появления недуга.
- Пищеварительные органы ребенка еще не готовы принимать серьезную нагрузку. Но взрослые часто думают, что специальную диету давать необязательно. Вместо того, чтобы употреблять вареную и пареную пищу, которая является очень полезной, ребята едят много жареного и жирного.
- Увеличение желчного пузыря наблюдается при гастрите, панкреатите и других болезнях пищеварительного тракта.
- Часто обнаруживается вирус гепатита, что также способствует сбою в желчевыводящих протоках.
- Если у ребенка появились глисты, то от их воздействия будет страдать и желчный пузырь. Кроме того, возникнет нехватка питательных веществ.
- Попадание кишечной инфекции в организм ребенка всегда сопровождается малоприятными симптомами (тошнотой, рвотой, слабостью). Интоксикация – главный признак, из-за которого малышу понадобится срочная помощь.
- С дискинезией можно столкнуться при наличии гормональных нарушений. Причины для этого могут быть разными. Поскольку у ребенка нервная система находится в стадии формирования, чрезмерные стрессы вызовут болезненное состояние. От эмоционального перенапряжения может произойти увеличение желчного пузыря.
- Ограничения касаются и физических нагрузок. Если ребят постоянно перегружать, организм просто не выдержит.
- Дискинезия желчного пузыря может стать результатом быстрого роста, особенно у мальчиков. Ситуация объясняется тем, что организм не успевает за наступившими изменениями.
- Наличие аллергии требует постоянного внимания к состоянию малыша. Когда органы поражаются аллергенами, можно ожидать довольно серьезных осложнений. К сожалению, родители не всегда занимаются здоровьем своего ребенка, если аллергические проявления слабо выражены.
- При врожденных дефектах дискинезия также иногда заявляет о себе.
Недуг обычно оказывается временным явлением. Только для этого необходимо отвести ребенка на обследование, если тот начал говорить о плохом самочувствии.
Вовремя принятые меры помогут малышу быстро восстановиться.
Какие признаки говорят о наличии заболевания?
Болезнь имеет гиперкинетическую форму и гипокинетическую. Поэтому и симптоматика разная.
- Ноющими либо приступообразными болями в правом боку. Чем больше малыш поел, особенно жирной пищи, тем болевые ощущения будут сильнее. Кроме того, дискомфорт будет распространяться и на другие органы, находящиеся рядом с печенью.
- Тошнотой и рвотой. Причина – приступы боли.
- Запорами либо диареей.
- Пониженным давлением.
- Учащенным сердцебиением во время болевых приступов.
- Нарушением сна. Малыши плохо спят из-за мучительного состояния.
- Усилением потоотделения.
- Головными болями.
- Дискомфортными ощущениями, если при обследовании врач прикоснется к месту, где находится проблемный орган.
Если говорить о втором случае, то признаки будут немного другими:
- отсутствует острая боль;
- больной может показать, что в области печени он чувствует себя нехорошо;
- от сильных эмоций боль увеличивается;
- пропадает желание кушать, даже к любимой пище исчезает интерес;
- досаждает отрыжка;
- во рту присутствует горький привкус;
- пациента может тошнить, при этом симптом может быть как слабым, так и достаточно сильным;
- обычно малыш страдает от запоров;
- доставляет немалых мучений метеоризм, из-за чего болит живот.
Наличие, по крайней мере, одного из названных признаков говорит о том, что организм нуждается в медицинской помощи.
Поскольку восприимчивость у маленьких пациентов к заболеваниям намного выше, чем у взрослых, откладывать с лечением нельзя.
Обследование для установки диагноза
Ультразвуковая диагностика покажет:
- Насколько исследуемый орган увеличился или же сократился в объеме.
- Присутствует ли уплотнение стенок и есть ли осадок в полости.
- Состояние желчных протоков, что возможно благодаря наличию вышеуказанного симптома.
- Изменения в поджелудочной, поскольку при заболевании на нее оказывается нагрузка.
Такие проявления без проблем устраняются, если лечение будет правильным и своевременным.
Вместо УЗИ врач может направить на дуоденальное зондирование. Правда, процедура используется редко. Не каждый выдержит введение зонда, чтобы исследовать желчь.
Рентген понадобится тем детям, которые уже прошли ультразвуковое обследование, благодаря чему было выявлено наличие врожденных пороков больного органа. Также для обнаружения отклонений зачастую требуется сдать кровь для анализа.
Особенности лечения
Самое важное при восстановлении здоровья – наладить питание. Нет необходимости устанавливать строгий запрет. Просто рацион должен быть таким, чтобы организм быстрее выздоравливал.
- Для разгрузки пораженного органа пища принимается часто (4-5 раз за день). Порции делаются небольшими.
- Каждый прием пищи осуществляется в конкретное время.
- Лучше употреблять вареные продукты или приготовленные на пару. Хорошо, если пища будет пюреобразной.
- Продукты, представляющие угрозу организму, исключаются. В меню не должно быть жареных блюд, конфет, сдобных булочек, газировки и так далее.
- Пища, в которой присутствуют легкоусвояемые углеводы, наоборот, приветствуется.
Соблюдается диета как минимум полгода. Только так результат получится положительным.
Врачом будут назначаться лекарственные препараты. Для каждой формы дискинезии подбирается соответствующее медикаментозное лечение. Например, при гиперкинетической форме понадобятся такие средства, благодаря которым гладкая мускулатура расслабится. Нужны также препараты для успокоения нервной системы.
При гипокинетическом виде заболевания тонус, наоборот, требуется повысить. Поэтому лекарственные средства будут обладать другим действием.
- Рекомендуем прочитать:
Источник: http://www.belinfomed.com/zhelchnyj-puzyr/zhelchnyj-puzyr-uvelichen-u-rebenka-prichiny.html
Лечение желчного пузыря у детей: симптомы затоя желчи и проблем с билиарной системой
С проблемами в работе пищеварительной системы своего ребёнка сталкивается большинство родителей. Подобные нарушения работы желудочно-кишечного тракта сопровождаются такими неприятными симптомами, как запоры, диарея, тошнота и рвота.
Нередко такие патологические процессы сопровождаются болевыми ощущениями и вздутием живота. Однако далеко не всегда такие негативные внешние проявления связаны с работой кишечника или желудка.
Подобная клиническая картина характерна и для заболеваний такого важного органа билиарной системы нашего организма, как желчный пузырь.
Если раньше патологии этого внутреннего органа были характерны для людей в возрасте старше сорока лет, то в последнее время заболевания желчного пузыря сильно «помолодели» и могут встречаться даже у ребенка.
Поскольку симптомы таких болезней похожи на многие другие патологии пищеварительной системы, для постановки точного диагноза необходимо обратиться к врачу-гастроэнтерологу, который на основании данных инструментальных и лабораторных диагностических исследований точно определить характер недуга и назначит эффективное и безопасное лечение.
В данной статье мы рассмотрим основные функции желчного пузыря, наиболее распространенные патологии этого органа, которые встречаются в детском возрасте, а также разберемся, какое в настоящее время применяется лечение желчного пузыря у детей. Лечение может быть самым разным, но главное – его должен назначать только квалифицированный специалист.
Желчный пузырь у детей и взрослых – основные функции
Билиарную систему нашего организма составляют печень, желчный пузырь и система желчевыводящих протоков. Сам пузырь расположен в районе правого подреберья сразу под печенью, в специальном ложе. Нормально функционирующий желчный пузырь у ребенка (впрочем, как и взрослого человека) выполняет следующие важные функции:
- накопление и хранение желчи, которую непрерывно вырабатывает печень;
- доведение её до оптимальной консистенции;
- вброс этого печеночного секрета в двенадцатиперстную кишку при попадании пищи в ЖКТ.
Желчь для нормального пищеварения является очень важным веществом, основное предназначение которого заключается в следующем:
- эмульгация (расщепление) тяжелых жиров;
- нейтрализация содержащегося в желудочном соке пепсина;
- помощь в синтезе мицелл;
- увеличение продуцирования в кишечнике гормонов;
- предотвращение слипания молекул белков и бактерий;
- поддержание нормального состояния кишечной микрофлоры.
Помимо перечисленных выше функций, желчь также стимулирует образование слизи и моторику пищеварительных органов, а также принимает участие в расщеплении белков.
Да и нормальная работа поджелудочной железы также зависит от количества и качества этого печеночного секрета.
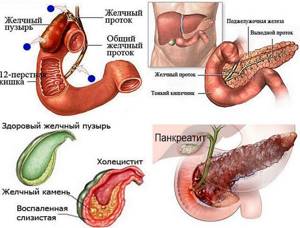
Болезни желчного пузыря, которые встречаются в детском возрасте
Все болезни этого органа у ребенка можно сгруппировать по принципу причин, которые их провоцируют. Вот эти причины:
- функциональные заболевания. Для этой группы патологий характерно нарушение нормальной моторики самого органа и его протоков. В медицине такие недуги называются дискинезиями, которые делятся на гиперкинетические (слишком сильная сокращаемость стенок пузыря и/или его протоков) и гипокинетические (наоборот, слишком вялая сокращаемость мышц органа);
- патологии воспалительного характера. Данная группа заболеваний развивается в результате возникновения воспалений острого или хронического характера в результате наличия сопутствующих заболеваний или инфекционного поражения. Такие недуги делятся на холецистит (воспаление стенок самого органа), холангит (воспаление жёлчных протоков) и холецистохолангит (общее воспаления пузыря и протоков). У ребенка такие заболевания вполне возможны;
- обменные патологии, которые возникают вследствие нарушений нормального течения процесса метаболизма холестерина, желчного пигмента (билирубина) и желчных кислот. В результате таких нарушений меняется химический состав желчи, что приводит к возникновению желчных камней. Кроме того, желчнокаменную болезнь может также спровоцировать холестаз (застой желчи у ребенка в полости пузыря), причиной которого могут быть дискинезии, воспаления и прочие затрудняющие желчеотток патологические процессы;
- врожденные аномалии развития этого органа, которые вызывают нарушения его нормального функционирования (обнаруживаются у новорожденных). К таким болезням относят перегиб желчного пузыря, его полное отсутствие, гипоплазия (недоразвитость) органа, его расположение внутри печени, блуждающий желчный пузырь, сдвоенный (добавочный) орган, наличие в полости органа внутренних перегородок, дивертикулы (выпячивания) стенок пузыря, атрезия (отсутствие отверстий для оттока желчи) и различные кистозные образования в самом органе и его протоках;
- паразитарные поражения органа (гельминтами либо лямблиями). В эту группу заболеваний входят: описторхоз (поражение сибирской двуусткой), лямблиоз (поражение лямблиями), фасциолез (заражение двуусткой печеночной), дикроцелиоз (паразитом выступает двуустка ланцетовидная) и клонорхоз (заражение китайской двуусткой);
- различные патологии, связанные с добро- и злокачественными опухолями. Как правило, у ребенка такие заболевания диагностируются весьма редко.
Читать также: Какова роль холестерина в возникновении желчных камней?
Заболевания такого органа, как желчный пузырь, а также желчевыводящих путей, у детей могут возникнуть по многим причинам, однако чаще всего такие патологии носят либо врожденный характер, либо связаны с неправильным режимом и рационом питания при малоподвижном образе жизни ребенка.
Клиническая картина и признаки заболеваний желчного пузыря у детей
Симптоматика различных заболеваний этого органа в детском возрасте может варьироваться, однако общие жалобы при патологиях желчного пузыря таковы:
- дети жалуются на боли в правой части живота (сразу под ребрами), интенсивность которых может усиливаться после приема пищи, при повышении физических нагрузок и в стрессовых ситуациях;
- дети годовалого и младше возраста могут срыгивать при кормлении и плакать в его процессе, поскольку грудничок не в состоянии по-другому пожаловаться на недомогание;
- возникает тошнота, которая может сопровождаться периодической и не приносящей облегчения рвотой, в массах которой может присутствовать желчь;
- ребенок ощущает горький привкус во рту;
- его мучает изжога;
- возникают диспепсические нарушения (диарея чередуется с запорами);
- возникает вздутие живота и метеоризм;
- изменяется цвет испражнений (кал становиться светлым, а моча – темной);
- кожные покровы и склеры глаз приобретают желтоватый оттенок.
Если ребенок жалуется сразу на несколько приведенных выше симптомов – это сигнал к немедленному обращению к терапевту и гастроэнтерологу. Чем раньше будет поставлен точный диагноз – тем менее длительным и более эффективным будет лечение.
Методы диагностики
Постановка диагноза начинается с первичного осмотра и сбора анамнеза, на основании данных которого врач принимает решение о назначении тех или иных диагностических исследований. Поскольку многие заболевания желчного пузыря имеют схожие симптомы – без проведения таких исследований не обойтись.
УЗИ органов брюшной полости
На основании первичных данных врач может назначить следующие инструментальные и лабораторные обследования (в комплексе и по отдельности):
Читать также: Способы лечения желчных протоков
| 1 | биохимический и общий анализы крови |
| 2 | УЗИ органов брюшной полости |
| 3 | анализы мочи и кала |
| 4 | дуоденальное зондирование |
| 5 | компьютерная томография (КТ |
| 6 | магнитно-резонансная холецистография (МРТ) |
УЗИ придется сделать несколько раз, поскольку это исследование должно показать развитие патологии, результаты её лечения и состояние органа после окончания курса терапии.
Лечение заболеваний желчного пузыря в детском возрасте
Лечение любых патологий этого органа (как у взрослых, так и у детей) обязательно проводится в комплексе с соблюдением диеты, именуемой «Лечебный стол №5». Без этого любая терапия будет бессмысленной тратой времени и средств.
Пищевые ограничения в таких случаях касаются не только рациона, но и режима питания ребенка. Есть он должен будет понемногу, но часто (пять-шесть раз в день). Пища должна быть теплой, поскольку горячее и холодное негативно влияют на пищеварительный процесс.
Готовить пищу можно только на пару, отвариванием или запеканием. Рекомендуется обильное питье.
Из рациона следует исключить жареные, острые, жирные и копченые блюда, фаст-фуд, любые виды солений, консервацию, грибы, бобовые культуры, сладости, мучное, шоколад, выпечку, газированные напитки и еще целый ряд вредных для организма продуктов.
Допускается употребление нежирного диетического мяса (белое мясо курицы, телятина, крольчатина) и рыбы (судак, щука).
Основу рациона должны составлять свежие и отварные овощи, супы на овощном бульоне, каши на основе гречневой, манной, рисовой и овсяной крупы, а также творог и нежирная кисломолочная продукция.
Хлеб следует употреблять либо вчерашний, либо подсушенный. Из сладкого можно сухофрукты, пастилу и мед.
При некоторых патологиях этого органа у детей (к примеру, для лечения холестазов) врачи рекомендуют занятия лечебной физкультурой под наблюдением квалифицированных специалистов, а также некоторые виды физиотерапевтических процедур.
Если говорить о медикаментах, то для каждого случая их подбор врач осуществляет индивидуально. Боли купируют при помощи спазмолитических препаратов («Но-шпа», «Дротаверин» и т.п.). Застой желчи помогают вылечить желчегонные средства (например, «Аллохол»).
При наличии воспалений применяются препараты противовоспалительного действия и антибиотики. Если же обнаружена паразитарная природа патологии – назначаются лекарственные средства из группы нитрофуранов, нитрамидазолов и бензимидазолов.
Иногда есть необходимость в приеме гепатопротекторов («Эссенциале Форте») и энтеросорбентов (активированный уголь).
Следует помнить, что многие лекарства имеют свои ограничения по возрасту, поэтому в зависимости от того, сколько ребёнку лет, назначаются разные препараты. Лекарственные средства, предназначенные для детей до года, от 2-х, 10-ти или 12-ти летнего возраста имеют соответствующее предупреждение в инструкции. Терапия может осуществляться сразу двумя и более видами лекарств.
В случае, когда консервативные методики не приносят желаемого результата – в ход идет хирургия.
Наиболее распространенной операцией является удаление желчного пузыря (холецистэктомия), которая, как правило, выполняется с помощью наименее травматичной лапароскопии, восстановление после которой происходит достаточно быстро.
Читать также: Как проводится контактный литолиз желчных камней?
Меры профилактики подобных патологий
Любое заболевание гораздо проще предупредить, чем потом долго и трудно лечить. Именно поэтому несложный комплекс профилактических мероприятий позволит Вашему ребенку избежать проблем с желчным пузырем, наиболее частой из которых является застой желчи.
Список подобных мер несложен и легко выполним:
- следите за тем, чтобы Ваш ребенок правильно и регулярно питался, а если у него обнаружили начальную стадию какой-либо патологии (например, застой желчи) – чтобы он соблюдал диету;
- детям необходимы физические нагрузки умеренной интенсивности (гиподинамия – один из основных факторов, провоцирующих заболевания желчного пузыря); в качестве таковых подойдут: утренняя гимнастика, получасовые пешие ежедневные прогулки, уроки физкультуры в школе, плавание в бассейне и спортивные игры на свежем воздухе;
- для профилактики патологи билиарной системы полезно регулярно пить минеральные воды («Боржоми», «Ессентуки», «Нарзан» и т.п.);
- полезны также натуральные фиточаи на основе таких лекарственных растений, как полынь, душица, мята, зверобой и так далее, но только – после предварительной консультации с лечащим врачом;
- если позволяет материальное положение – прекрасной профилактикой является ежегодное (а лучше – два раза в год) посещение специальных санаториев с предоставляемым ими лечением.
Поскольку в течение длительного времени болезни этого органа могут протекать бессимптомно, для своевременного обнаружения начинающейся болезни, хотя бы раз в год следует добровольно проходить процедуру УЗИ органов брюшной полости.
И помните – если ребенок стал жаловаться на боли в боку, потерял аппетит или возникли прочие негативные симптомы – не пытайтесь вылечить его самостоятельно! Немедленное обращение к врачу позволит избежать осложнений и эффективно вылечить Ваше чадо. Что делать при таких патологиях – должен решать квалифицированный специалист. Здоровья Вам и Вашим детям!
Источник: https://puzyrzhelchnyj.ru/bolezni-i-lechenie/lechenie-zhelchnogo-puzyrya-u-detej.html