Внутрипеченочный холестаз – это заболевание, формирующееся на фоне нарушения процесса циркуляции или поступления желчи в двенадцатиперстную кишку. Основным отличием такого расстройства от другой разновидности застоя желчи – внепеченочного холестаза является то, что в причинах возникновения основного недуга будут отсутствовать такие пункты, как механическое повреждение этого органа и закупорка внепеченочного билиарного протока. Из этого следует, что основными факторами формирования болезни являются недуги гепатоцеллюлярной системы и нарушение целостности внутрипеченочных протоков. Нередко встречается совокупность подобных причин.
Клиническое проявление заболевания будет отличаться в зависимости от характера его протекания. Однако к основным симптомам можно отнести – возрастание показателей температуры тела, болевой синдром, а также изменение оттенка мочи и каловых масс.
Чтобы гастроэнтеролог смог выявить причины и назначить наиболее эффективную тактику терапии недуга, потребуется широкий спектр лабораторно-инструментальных обследований. Лечение подобного расстройства основывается на консервативных методиках и включает в себя назначение лекарственных препаратов и диетотерапию.
Существует широкий спектр предрасполагающих факторов, которые могут повлиять на формирование подобного недуга. По этой причине источники болезни условно принято разделять на несколько больших групп.
Факторами, приводящими к нарушениям образования желчи, считают:
- ведение нездорового образа жизни, в частности чрезмерное пристрастие к алкогольным напиткам;
- беспорядочный приём некоторых групп лекарственных препаратов;
- поражение печени паразитами или болезнетворными бактериями;
- дисбактериоз кишечника – при котором происходит изменение состава микроорганизмов, составляющих микрофлору этого органа;
- появление холестаза у представительниц женского пола в период вынашивания ребёнка;
- токсины, которые вырабатывают патологические вирусы и бактерии.
Нарушение процесса оттока желчи в 12-перстную кишку обуславливается такими причинами, как:
- протекание того или иного заболевания поджелудочной железы. Например, воспалительного процесса в острой или хронической форме, онкология, формирование кист или абсцессов;
- злокачественные или доброкачественные новообразования протоков, которые, в свою очередь, могут быть первичными или метастатическими;
- поражение печени циррозом;
- синдром Кароли;
- холангит склерозирующего характера;
- протекание туберкулёза или саркоидоза;
- отторжение донорского органа.
Все вышеуказанные причины относятся к наиболее распространённым. Однако есть несколько факторов формирования, которые довольно редко приводят к развитию внутрипеченочного холестаза. К ним можно отнести:
- заболевания ДПК;
- аневризму печёночной артерии;
- хромосомные нарушения;
- отягощённую наследственность;
- врождённые аномалии обмена веществ.
Патогенез развития такого основного заболевания заключается в том, что на фоне влияния одного из вышеуказанных факторов, протекающих на клеточном уровне, происходит избыточное поступление в кровь компонентов желчи, её дефициту в кишечнике, а также влияние её структурных элементов на канальцы и клетки печени.
Этиология и патогенез внутрипеченочного холестаза
В гастроэнтерологии выделяют несколько разновидностей подобного синдрома. Одна из самых значимых из них подразумевает разделение такого расстройства в зависимости от того, какие структуры вовлекаются в патологический процесс. Таким образом, внутрипеченочный холестаз бывает:
- гепатоцеллюлярным – характеризуется поражением гепатоцитов, т. е. клеток печени;
- каналикулярным – происходит поражение транспортных систем мембран;
- экстралобулярным – связанным с нарушениями структуры слизистого слоя протоков;
- смешанным – совмещающим в себе несколько или все из вышеуказанных процессов.
По форме протекания недуг разделяют на:
- острый – отличительной чертой является то, что симптомы болезни возникают внезапно, а их интенсивность приводит к значительному ухудшению состояния человека;
- хронический – выражается в чередовании периодов рецидива и ремиссии патологии. Клиническая картина проявляется не так ярко, как при предыдущей форме и нарастает в течение длительного промежутка времени. Для корректировки состояния достаточно придерживаться правил диетического питания.
В зависимости от характера нарушений, существуют следующие виды такой патологии:
- парциальный – происходит значительное снижение выработки желчи;
- диссоцианный – отличается задержкой секреции лишь некоторых компонентов желчи, например, её кислот;
- тотальный – характеризуется нарушением потока желчи по ДПК.
Кроме этого, внутрипеченочный холестаз может сопровождаться желтухой или протекать без неё.
Клиническое проявление острой и хронической формы подобного заболевания будет немного отличаться.
Для острого течения синдрома внутрипеченочного холестаза наиболее характерным и самым первым внешним признаком является кожный зуд.
Отличительная черта такого симптома заключается в том, что пациенты отмечают его значительное усиление в ночное время суток, в то время как днём он практически не тревожит.
В некоторых случаях интенсивность такого проявления достигает такой силы, что люди расчёсывают поражённые участки кожного покрова до такой степени, что образуются кровавые раны.
Другими клиническими признаками острого течения болезни можно считать:
- значительное увеличение показателей температуры тела;
- лихорадку и сильный озноб;
- сильную болезненность, распространяющуюся по всему животу;
- отвращение к пище;
- желтушность кожного покрова и слизистых оболочек – стоит отметить, что подобный симптом может проявляться не во всех случаях;
- снижение плотности костной ткани, как следствие недостаточности в организме витамина Д и кальция;
- тошноту и рвотные позывы. Рвота может содержать в себе примеси желчи и не приносит облегчения состояния;
- изменение окраса мочи – она может быть оранжевой или коричневой;
- обесцвечивание кала;
- обильное выделение жира вместе с каловыми массами.
Симптоматику хронического внутрипеченочного холестаза составляют:
- пигментация кожи – она становится золотистой, а в некоторых случаях формируются тёмно-коричневые пятна. Такое проявление является следствием жировых отложений под кожей;
- формирование и равномерное распределение на веках жёлтых пятен. В медицине такой признак носит название ксантомы;
- появление ксантом, имеющих вид небольших бугорков, на ягодицах, локтях и коленях;
- нарушение сна;
- снижение массы тела.
В некоторых ситуациях симптоматика недуга может выражаться незначительно, отчего с момента появления болезни до её первых проявлений может пройти несколько месяцев или даже лет.
Кроме этого, клиницисты отмечают, что довольно большая часть пациентов склонна замечать только появление интенсивного кожного зуда и обращаться за помощью не к гастроэнтерологу, а к дерматологу.
Это влечёт за собой позднюю диагностику болезни и, как следствие, развитие тяжёлых осложнений.
Установлением правильного диагноза и назначением тактики лечения может заниматься гастроэнтеролог или хирург. Диагностические мероприятия проходят в несколько этапов.
Первичная диагностика заключается в осуществлении нескольких мероприятий непосредственно доктором. К ним стоит отнести:
- сбор и анализ жалоб;
- изучение истории болезни и анамнеза жизни пациента;
- осуществление тщательного физикального осмотра.
Это даст возможность врачу получить больше информации относительно факторов возникновения недуга, первого времени появления и интенсивности выражения симптомов. Перед назначением лечения очень важно определить характер течения болезни.
Второй этап диагностики – лабораторное обследование, которое включает в себя:
- биохимию и общий анализ крови;
- общий анализ мочи;
- микроскопическое исследование каловых масс;
- печёночные пробы;
- специфические тесты для выявления паразитов или болезнетворных бактерий.
Последний и самый основной этап диагностических мероприятий – инструментальные обследования, среди которых:
- УЗИ печени, желчного пузыря и протоков;
- эндоскопическая ретроградная холангиопанкреатография;
- КТ и МРТ;
- МРХПГ;
- чрескожная чреспеченочная холангиография;
- биопсия – гистологические изучения тканей печени помогут отличить внепеченочный холестаз от внутрипеченочного.
Подобные методы диагностики не только дают возможность врачам поставить окончательный диагноз, но и дифференцировать подобный недуг с такими заболеваниями, как:
- гепатит лекарственной или вирусной этиологии;
- новообразования поджелудочной железы;
- холангит и перихолангит;
- внутрипеченочный рак и его метастазы;
- паразитарные инвазии;
- холедохолитиаз;
- атрезия желчных протоков.
Устранение внутрипеченочного холестаза носит комплексный характер и состоит из совмещения приёма лекарственных препаратов для нейтрализации симптоматики и соблюдение диеты.
Медикаментозное лечение включает в себя применение:
- средств, направленных на восстановление структуры клеток поражённого органа и нормализацию функционирования печени;
- лекарств для избавления от кожного зуда и желтухи;
- витаминных комплексов;
- кальция;
- медикаментов для купирования кровоизлияний.
Что касается диетотерапии, то она заключается в соблюдении правил и рекомендаций диетического стола номер пять, полную информацию о котором предоставляет лечащий врач.
В случаях игнорирования симптоматики и несвоевременно начатого лечения существует высокий риск формирования тяжёлых осложнений. К ним стоит отнести:
- кровоизлияния;
- подверженность к переломам костей;
- развитие остеопороза;
- ЖКБ;
- цирроз печени;
- снижение остроты зрения;
- сепсис;
- острую печёночную недостаточность.
Профилактические мероприятия от внутрипеченочного холестаза направлены на соблюдение следующих правил:
- пожизненный отказ от вредных привычек;
- выполнение рекомендаций лечащего врача относительно правильного питания;
- приём медикаментов только по предписанию доктора;
- сведение до минимума влияния токсинов на печень;
- устранение на ранних этапах развития тех патологических процессов, которые могут привести к формированию подобного недуга.
Кроме этого, очень важно несколько раз в год проходить профилактическое обследование у гастроэнтеролога.
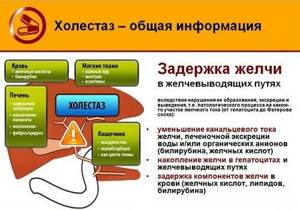
Холестаз – синдром заболевания, который проявляется повышением уровня билирубина в крови за счёт нарушения процесса выработки или застоя желчи.
В течение нескольких дней развития патологического процесса, болезнь приводит к формированию структурных изменений клеток и тканей органа.
Расширенная фаза болезни проявляется в гистологических преобразованиях — увеличение желчных капилляров, появление желчных тромбов, нарушение структуры клеточных мембран.
…
Дивертикулы пищевода – патологический процесс, который характеризуется деформированием стенки пищевода и выпячиванием всех её слоёв в виде мешочка в сторону средостения. В медицинской литературе дивертикул пищевода также имеет ещё одно название – эзофагеальный дивертикул.
В гастроэнтерологии на долю именно такой локализации мешковидного выпячивания приходится около сорока процентов случаев. Чаще всего патология диагностируется у представителей мужского пола, которые перешагнули пятидесятилетний рубеж.
Но также стоит отметить, что обычно у таких лиц имеется один или несколько предрасполагающих факторов — язвенная болезнь желудка, холецистит и прочие. Код по МКБ 10 – приобретённый тип K22.5, дивертикул пищевода — Q39.6.
…
Ахалазия кардии – хроническое расстройство пищевода, которое характеризуется нарушением процесса глотания. В этот момент наблюдается расслабление нижнего сфинктера.
В результате подобного нарушения происходит скопление частичек пищи непосредственно в пищеводе, отчего наблюдается расширение верхних отделов этого органа. Такое расстройство является достаточно распространённым. Практически в равной степени поражает представителей обоих полов.
Кроме этого, зафиксированы случаи обнаружения заболевания у детей. В международной классификации болезней – МКБ 10, такая патология имеет собственный код – К 22.0.
…
Дистальный эзофагит – патологическое состояние, которое характеризуется прогрессированием воспалительного процесса в нижнем отделе пищеводной трубки (расположенном ближе к желудку).
Такое заболевание может протекать как в острой, так и в хронической форме, и часто является не основным, а сопутствующим патологическим состоянием. Острый или хронический дистальный эзофагит может развиться у любого человека – ни возрастная категория, ни половая принадлежность роли не играют.
Медицинская же статистика такова, что чаще патология прогрессирует у людей трудоспособного возраста, а также у пожилых.
…
Кандидозный эзофагит – патологическое состояние, при котором наблюдается поражение стенок этого органа грибками из рода Кандида.
Чаще всего они поражают сначала слизистую ротовой полости (начальный отдел пищеварительной системы), после чего проникают в пищевод, где начинают активно размножаться, тем самым провоцируя проявление характерной клинической картины.
Ни гендерная принадлежность, ни возрастная категория не влияет на развитие патологического состояния. Симптомы кандидозного эзофагита могут проявиться как у маленьких детей, так и взрослых людей из средней и старшей возрастной группы.
…
Источник: https://OkGastro.ru/pechen/546-vnutripechenochnyj-kholestaz
Холестаз печени
Содержание статьи:
Любые застойные процессы в организме человека негативно отражаются на его здоровье. То же самое относится и к холестазу печени. При застаивании секрета развивается ряд патологических изменений в структуре желчевыводящих путей и желчного пузыря. Для того, чтобы избежать опасных последствий заболевания необходимо подробно ознакомиться с его симптоматикой и методами лечения.
Что такое синдром холестаза
Синдром холестаза – застой желчи в желчевыводящих протоках и ее недостаточное поступление в 12-перстную кишку. Накопившийся секрет не выводится системой пищеварения, а поступает в системный кровоток. В результате этого появляются признаки интоксикации и другие симптомы.
Симптомы холестаза у мужчин после 45 лет проявляются чаще, чем у женщин. Заболевание опасно тем, что с трудом выявляется на ранних стадиях развития.
Классификация
Патологию классифицируют по нескольким критериям. В зависимости от локализации патологического процесса выделяют:
- Внутрипеченочный холестаз. Характерен для беременных и возникает в результате застаивания желчи в печеночных канальцах.
- Внепеченочный холестаз. Обусловлен скоплением секрета в протоках или желчном пузыре. Он в 70% случаев вызван глистными инвазиями и печеночной недостаточностью.
По выраженности симптомов холестаз делят на острый и хронический. В первом случае нарушения проявляется ярко: пожелтением кожи, сильными болями в брюшной полости, повышением температуры. При хроническом холестазе патологические симптомы практически не проявляются. Они становятся интенсивными только в периоды обострения.
По симптоматике холестаз бывает:
- желтушным;
- безжелтушным;
- с разрушением клеточных структур печени;
- без цитолиза.
По механизму возникновения холестаз делят на 3 формы:
- диссоциативную, связанную с уменьшением выработки отдельных компонентов желчи (билирубина,холестерола), что негативно сказывается на качестве переваривания пищи;
- парциальную, характеризующуюся уменьшением объема выделяемого секрета;
- тотальную, вызванную отсутствием поступления желчи в пищеварительную систему.
Чтобы выбрать подходящую схему лечения холестаза, необходимо выявить его форму. По данной классификации заболевание бывает:
- функциональным – ухудшение оттока желчи из организма в сочетании с уменьшением продуцирования секрета;
- клиническим – компоненты желчи в полном объеме поступают в систему пищеварения и накапливаются в крови;
- морфологическим – из-за скопления желчных ферментов во внутрипеченочных канальцах происходит гибель гепатоцитов.
По тяжести течения холестаз делят на:
- Легкий. Показатель печеночных ферментов превышает нормативные показатели в 2 раза Симптомов раздражения и покраснения кожи не отмечается.
- Средний. Концентрация ферментов печени превышает референтные значения в 6 раз.
- Тяжелый. Количество желчных пигментов превышает норму в 10 раз.
Причины заболевания
Перед началом лечения холестаза важно выявить причину его возникновения. На определение провоцирующего фактора врачу может потребоваться немало времени Медики отмечают следующие основные причины патологии:
Желчнокаменная болезнь
Желчнокаменную болезнь – накопление крупных и мелких конкрементов в системе пищеварения. При перекрытии камнями протоков происходит расширение последних.
Загиб желчного пузыря
Загибы желчного пузыря врожденного характера. Деформация может возникнуть в области шейки органа или его дна. Из-за изменения в строении орган перестает выполнять свою функцию. Патологию можно обнаружить с помощью ультразвукового исследования.
Онкология
Онкология, по причине которой происходит перекрытие желчных протоков. Причиной состояния может стать сама опухоль или ее метастазы.
Паразиты в организме
Паразитарные инфекции (аскоридоз и эхиноккокоз). Нарушение оттока желчи провоцируют взрослые черви, попавшие в желчный пузырь и его протоки из других отделов пищеварительной системы.
Печень не имеет нервных окончаний, поэтому заболевания этого органа длительно не проявляются характерной симптоматикой. Патологии печени, обнаруженные на поздних стадиях, в 80% случаев приводят к смерти больного.
К числу факторов, провоцирующих холестаз, можно отнести:
- употребление алкоголя;
- инфекционные хронические заболевания;
- малоподвижный образ жизни;
- длительные периоды голодания;
- нерациональное питание;
- удаление желчного пузыря;
- изменение гормонального фона;
- нарушение обмена веществ;
- частые стрессы.
Симптомы холестаза печени
Симптомы холестаза возникают в момент, когда желчь скапливается в крови, канальцах печени. Вне зависимости от причины появления патологии, выделяют несколько общих признаков:
- обесцвечивание каловых масс;
- увеличение размера печени;
- проблемы с пищеварением;
- боли в правом подреберье;
- исчезновение аппетита;
- привкус горечи во рту;
- сонливость;
- повышенную раздражительность.
У 83% пациента холестаз протекает на фоне изменения цвета кожных покровов и зуда эпидермиса. Неприятные признаки усиливаются в вечернее время и после приема пищи.
Холестаз у ребенка
Симптоматика нарушения зависит от тяжести его течения и возраста больного. Зуд при холестазе чаще возникает у подростков. Вначале раздражение эпидермиса наблюдается на животе, нижних и верхних конечностях. Родители ошибочно принимают такие признаки за аллергическую реакцию. Больной подросток становится раздраженным, плохо спит и отказывается от еды.
Основной признак синдрома холестаза у новорожденных – пожелтение кожных покровов. Такой же оттенок могут приобретать и слизистые оболочки. Часто встречаемая форма холестаза у детей «желтушная». Патология в острой фазе течения дополнительно сопровождается тошнотой и рвотой. Лечение ребенка в таком случае должно проводиться в стационаре.
Диагностика холестаза
Диагностика нарушения включает в себя визуальный осмотр пациента, лабораторные и инструментальные обследования. Она проводится с использованием следующих методов:
- ультразвукового исследования органов брюшной полости для определения препятствий на пути тока желчи;
- КТ и МРТ при невозможности выявления признаков холестаза на УЗИ;
- биопсии (при подозрении на раковую опухоль в желчевыводящих протоках);
- эндоскопического обследования (для определения проходимости желчного протока);
- гепатобилиарной сцинтиграфии (позволяет выявить место расположения патологического процесса).
При подозрении на холестаз на анализ берут кровь и мочу больного. О наличии заболевания свидетельствуют следующие данные лабораторной диагностики.
Анализ крови
Анализ мочи
Лечение холестаза печени
Терапия холестаза проходит комплексно. Основа лечения – прием препаратов, направленных на устранение причины и симптоматики нарушения. В зависимости от причины появления патологии врач может назначить: резекцию опухоли, удаление камней, противопаразитарное лечение.
Медикаментозное лечение
В стандартную схему лечения холестаза обычно включают Урсосан или Урсохол. Первый препарат выпускается в капсулах, содержащих внутри белый порошок. Средства на основе урсодезоксихолиевой кислоты обладают несколькими терапевтическими свойствами:
- желчегонным;
- иммуномодулирующим;
- гептопротекторным.
Урсосан и Урсохол назначают при легкой форме холестаза. Преимущество препаратов – оказание быстрого эффекта и легкое выведение из организма.
Для восполнения недостающих витаминов (К, А, Е) больным холестазом назначают Викасол. Если основная патология сопровождается болью в костях, то в медикаментозную схему лечения включают глюконат кальция (в расчете 15 мг на 1 кг массы тела). Препарат растворяют с 500 мл глюкозы и вводят больным внутривенно. Терапию осуществляют ежедневно на протяжении 7 дней.
Для устранения воспалительных процессов на фоне холестаза используют глюкокортикостероиды – Медрол, Метипред. Препараты оказывают комплексное воздействие на организм:
- противовоспалительное;
- противоотечное;
- иммунодепрессивное.
Глюкокортикоостероиды принимают по 4-48 мг в сутки (дозировка зависит от выраженности симптомов холестаза). Перед применением медикаментов данной группы необходимо ознакомиться с их аннотацией. Глюкокортикостероиды имеют большое количество противопоказаний и побочных эффектов.Основное преимущество Медрола и Метипреда в лечении холестаза – мгновенное действие.
Восстановить клетки печени позволяют гепатопротекторы – Гептрал. Вначале лечения препарты вводят внутривенно в дозировке 8-10 мл в сутки. Через 2 недели врач переводит пациента на гепатопротекторы в таблетированной форме. Курс терапии гепатопротекторами длится от 2 до 2,5 месяцев.
Для облегчения кожного зуда пациентам с холестазом назначают:
- Налтрексон;
- Сертралин;
- Холестирамин
Для очищения крови в медикаментозную схему терапии включают антагонисты опиоидов (Колестипол, Холестирамин). Процедуру также выполняют с помощью плазмофереза (очищения крови с отделением плазмы) и гемосорбции.
Стандартная схема медикаментозного лечения холестаза:
- Гептрал – 800 г 2 недели 2-4 раза в день, затем дозировку уменьшают до 400 мг на 1,5 месяца;
- Рифампицин – до 400 мг/сутки на протяжении 3 месяцев;
- Урсосан – 10-15 мг/день до исчезновения симптоматики нарушения;
- блокаторы рецепторов ЦНС – Налмефен или Налоксон (внутривенно)
Хирургическое лечение холестаза
Основное показание к проведению хирургического вмешательства – неэффективность медикаментозной терапии. Единственный эффективный метод лечения печеночного холестаза – пересадка печени. Для лечения внепеченочного холестаза печени применяют следующие методики:
- Холецистэктомии – удаление желчного пузыря.
- Папиллэктомии – устранения устья желчевыводящего протока.
- Дилатации. Цель вмешательства – расширить область суженного внепеченочного протока путем распирания его стенки воздухом.
- Рассечения стриктуры. Суть вмешательства заключается в рассечении части желчного пузыря и его пластике.
- Стентирования – расширения протокол желчного конструкциями из сплавов титана и никеля.
- Фотодинамической терапии. Выполняется при обнаружении доброкачественной опухоли в системе пищеварения, сдавливающей протоки.
Предлагаем посмотреть видео «Холестаз печени. Основные симптомы, лечение и последствия».
Народные средства
Вспомогательную роль в лечении холестаза отводят средствам народной медицины. Подбирать их необходимо только после консультации с гепатологом. Самолечение может стать причиной обострения имеющегося заболевания. Какие можно порекомендовать рецепты народной медицины?
Отвар из шиповника и крапивы
20 г плодов шиповника смешивают с 10 г листьев крапивы и тщательно измельчают. Смесь заливают 200 мл кипятка и настаивают 40 минут. Процеженный настой употребляют 2 раза в сутки на протяжении 1 месяца.
Мед и мятное масло
Средство на основе мятного масла: 1 ложку меда смешивают с 3 каплями масла и принимают до 3 раз в день на протяжении 4 недель.
Лимонное масло
Это масло добавляют в напитки: компот, морс, чай. Напитки с лимонным маслом пьют 2 раза в день на протяжении 1 месяца.
Свекольный сок
Для приготовления лекарства берут 1 сырую свеклу, очищают и натирают на мелкой терке. Получившуюся кашицу выкладывают в марлю и отжимают из нее сок. Сок принимают по утрам по 50 мл. Важно: сок надо отстоять при комнатной температуре не менее часа. Продолжительность курса лечения холестаза свеклой составляет 12 недель.
Диета при холестазе печени
Консервативное лечение холестаза невозможно без соблюдения диеты. Ее основная цель – нормализация процессов пищеварения. Для этого еду принимают небольшими порциями до 7 раз в сутки.
Что нельзя кушать
Запрещенные продукты в рационе больного холестазом:
- копчености;
- газированные напитки;
- мясные бульоны;
- жирные сорта рыбы и мяса;
- жареные блюда;
- консервация;
- яйца;
- картофель;
- алкоголь;
- кондитерские изделия;
- грибы
Какие продукты включить в рацион питания
В меню необходимо включить:
- свежие овощи и фрукты;
- отварную курицу, индейку или говядину;
- кисломолочные продукты с низким содержанием жира;
- морсы;
- компоты;
- кисели;
- овощные супы;
- каши (гречневую, овсяную).
Если холестаз вызван желчнокаменной патологией, то диеты необходимо будет придерживаться на протяжении всей жизни. Погрешности в питании могут привести к острому воспалительному процессу в системе пищеварения. Такое состояние требует неотложного хирургического вмешательства.
Вам могут быть полезны статьи:
Овесол – бережное очищение печени
Лучшие желчегонные травы и особенности их применения
Применение желчегонных средств от застоя желчи
Полезные свойства и применение корня шиповника
Источник: https://gelpuz.ru/xolestaz-pecheni
Внутрипеченочный холестаз (ВХ) при заболеваниях печени: от симптомов до лечения
Желчь в организме вырабатывается для выполнения очень важных функций. Без нее невозможны процессы пищеварения и выведение токсинов из организма. При воздействии на печень негативных факторов, желчеобразование, циркуляция и отток желчи нарушаются. Подобные дисфункции могут проявляться по-разному. Одним из признаков нарушения работы печени является синдром внутрипеченочного холестаза.
Что это такое
Внутрипеченочный холестаз – это состояние, характеризующееся нарушением циркуляции и поступления желчи в 12-перстную кишку, не связанным с механическим повреждением или обструкцией билиарного тракта. Может формироваться на уровне внутрипеченочных желчных протоков или гепатоцитов.
Патологические процессы, происходящие на клеточном уровне, приводят к избыточному поступлению в кровь элементов желчи, дефициту желчи в кишечнике и воздействию ее компонентов на печеночные канальцы и клетки.
По этиологическому фактору синдром подразделяют на:
- поражение каналикул;
- поражение гепатоцитов;
- поражением дуктул;
- смешанный тип.
- По течению внутрипеченочный холестаз бывает:
- Заболевание может протекать в двух формах:
- Виды ВХ:
- парциальный – характеризуется уменьшением выработки желчи;
- диссоцианный – связанный с задержкой образования некоторых компонентов желчи;
- тотальный – характеризуется нарушением транспорта желчи в 12-перстную кишку.
Причины возникновения
Данный синдром полиэтиологичен. Спровоцировать его могут как внешние негативные воздействия на организм, так и заболевания внутренних органов.
К нарушению желчеобразования чаще всего приводят такие причины:
- токсическое влияние на печень (лекарственное, алкогольное);
- вирусные заболевания печени;
- дисбактериоз кишечника;
- холестаз беременных, доброкачественный рецидивирующий холестаз;
- эндотоксемии;
- бактериальные инфекции.
К нарушению транспорта желчи приводят следующие заболевания:
- болезнь Кароли;
- цирроз;
- склерозирующий холангит;
- саркоидоз;
- биллиарная атрезия;
- лимфогранулематоз;
- туберкулез;
- отторжение трансплантата.
Признаки холестаза
Симптомы зависят от вида заболевания, спровоцировавшего его. Кроме этого, острый и хронический холестаз проявляются по-разному. К основным признакам острого синдрома относятся:
- лихорадка;
- абдоминальная боль;
- потеря аппетита;
- желтуха;
- обесцвечивание кала;
- стеаторея (выделение большого количества жира с калом);
- потемнение мочи;
- остеопороз, вследствие нарушения всасывания кальция и витамина Д;
- сильный зуд кожи, и как результат повреждения и расчесы на ней.
Симптомы хронической формы:
- в результате продолжительной желтухи кожа становится золотистой, в ней образовываются желтые жировые отложения;
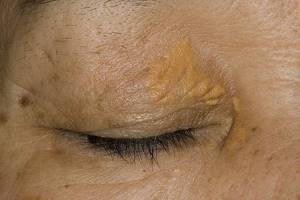
- ксантомы – образования желтоватого цвета, преимущественно вокруг глаз, развивающиеся вследствие задержки жиров в организме.
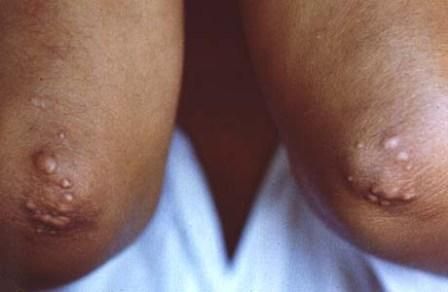
- туберозные ксантомы – новообразования в виде бугорков на ягодицах, разгибательных поверхностях рук, ног.
- снижение веса.
Ксантомы в области глаз
Туберозные ксантомы на локтях
Осложнения внутрипеченочного холестаза
Запущенное заболевание может иметь тяжелые последствия, среди которых:
- кровотечения, обусловленные дефицитом витамина К;
- остеопороз;
- желчнокаменная болезнь;
- цирроз;
- печеночная недостаточность;
- снижение зрения.
Диагностика патологии
Диагностикой и лечением холестаза занимается хирург или гастроэнтеролог. На приеме врач осматривает больного, собирает анамнез жизни и болезни, анализирует жалобы. Для подтверждения диагноза проводится ряд мероприятий. Выбор конкретного метода зависит от показаний и состояния здоровья пациента.
Возможны такие обследования:
- биохимический анализ крови;
- УЗИ;
- холангография;
- эндоскопическая ретроградная холангиопанкреатография;
- чрескожная чреспеченочная холангиография.
- КТ;
- магнитно-резонансная холангиография.
- биопсия печени.
Как лечить внутрипеченочный холестаз
Лечение основывается на комплексном подходе. Больному необходимо придерживаться диеты и получать этиотропное лечение.
Особенности диеты:
- ограничение нейтральных жиров до 40 г/сутки;
- обогащение рациона жирорастворимыми витаминами и кальцием;
- увеличение доли растительных компонентов в рационе.
Этиотропное лечение:
- В основе лечения средства, восстанавливающие структуру клеток печени и их функции. К таким препаратам относятся Гептрал, Силимар, Урсодезоксихолевая кислота.
- Дезинтоксикационная терапия – раствор глюкозы, хлорида натрия или реосорбилакт внутривенно капельно.
- Симптоматическая терапия, направленная на устранение клинических проявлений болезни:
- для купирования кожного зуда – Налмефен, Налоксон, Ондансетрон;
- для устранения желтухи – Холестирамин;
- для компенсации остеопороза – витамин Д3 + глюконат кальция или Кальций Д3 никомед.
- при костной боли – глюконат кальция внутривенно капельно.
- витамины – А, Е;
- при кровотечениях – Викасол внутримышечно.
- В тяжелых случаях проводят плазмаферез, криоплазмасорбцию, УФО крови.
Профилактика болезни
В основе профилактики внутрипеченочного холестаза лежит своевременное лечение заболеваний, которые его провоцируют:
- удаление опухолей печени;
- борьба с желчнокаменной болезнью;
- противогельминтное лечение.
Для снижения риска развития синдрома необходимо отказаться от вредных привычек и исключить или минимизировать токсическое влияние на печень.
Важно следить за питанием, уменьшить количество жиров в рационе, отказаться от жареной и острой пищи, обогатить питание растительными компонентами.
Советы специалиста
- Кожный зуд является самым первым признаком холестаза, который может возникнуть за несколько месяцев или лет до появления желтухи и других симптомов болезни. При появлении зуда важно в первую очередь обследовать печень, чтобы вовремя взять под контроль синдром.
- Для больных полезно молоко, так как оно является источником кальция.
Но необходимо помнить, что молоко должно быть обезжиренным.
При первых признаках холестаза важно сразу же обратиться к специалисту. Игнорирование синдрома может привести к необратимым последствиям, к числу которых относится печеночная недостаточность.
Своевременное лечение способно восстановить нарушенные функции печени и устранить симптомы патологии.
Источник: https://lechitpechen.ru/zabolevaniya/vnutripechenochnyj-holestaz-i-ego-lechenie.html
Холестаз — виды, причины, признаки, симптомы, лечение
Холестаз – заболевание, характеризуемое уменьшением поступления желчи в двенадцатиперстную кишку по причине нарушения ее экскреции, образования или выведения.
Холестаз, симптомы которого проявляются, прежде всего, в кожном зуде, темной моче и светлом кале, в зависимости от особенностей этиологии может быть внепеченочным или внутрипеченочным, в зависимости от характера течения – острым либо хроническим, с желтухой либо без нее.
Онлайн консультация по заболеванию «Холестаз».
Задайте бесплатно вопрос специалистам: Хирург.
Общее описание
Холестаз также принято определять как «синдром холестаза».
Морфологами названием данного заболевания определяется наличие в гепатоцитах и в гипертрофированных клетках Купера желчи (клеточный билирубиностаз), что в частности проявляется в виде небольших капель желчи, сосредоточенных в области расширенных каналикулов (каналикулярный билирубиностаз).
В случае с внепеченочным холестазом расположение желчи сосредоточено в области междольковых расширенных желчных протоков (что определяет дуктулярный холестаз), а также в паренхиме печени, где желчь имеет вид так называемых «желчных озер».
Существующий на протяжении нескольких дней холестаз провоцирует возникновение потенциально обратимых ультраструктурных изменений.
Развернутая фаза заболевания характеризуется рядом гистологических изменений в виде расширения желчных капилляров, образования желчных тромбов, исчезновения с каналикулярной мембраны ворсинок, и повреждения клеточных мембран, провоцирующего, в свою очередь, их проницаемость.
Помимо этого среди изменений расширенной фазы выделяют нарушение целостности в плотных контактах и билирубиностаз, формирование печеночных розеток и перидуктальный отек, склероз и желчные инфаркты. При этом также формируются микроабсцессы, мезенхимальное и перипортальное воспаления и т.д.
При персистирующей форме холестаза с соответствующей формой воспаления и реакцией в соединительной ткани заболевание приобретает необратимый характер. По прошествии определенного времени (в некоторых случаях исчисляемого месяцами, в некоторых – годами) подобное течение заболевания приводит к развитию билиарной формы фиброза и к первичному/вторичному билиарному циррозу.
Следует заметить, что любая патология, связанная с печенью, может проходить в комплексе с холестазом.
В некоторых случаях причины, провоцирующие поражение печени, определены (алкоголь, вирусы, лекарственные препараты), в некоторых – не определены (первичный биллиарный цирроз, склерозирующий первичный холангит).
Ряд заболеваний (гистиоцитоз Х, склерозирующий холангит) приводит к поражению одновременно и внутрипеченочных протоков, и протоков внепеченочных.
Основные формы заболевания
Холестаз может проявляться в виде внутрипеченочной или внепеченочной формы. Внутрипеченочный холестаз, симптомы которого возникают в зависимости от собственных форм разделения, определяет следующие их разновидности:
- Функциональный холестаз. Для него характерно снижение уровня желчного канальцевого тока, а также снижение органических анионов (в виде желчных кислот и билирубина) и печеночной экскреции воды.
- Морфологический холестаз. Характеризуется накоплением в желчных протоках и гепатоцитах компонентов желчи.
- Клинический холестаз. Определяет задержку в составе крови компонентов, которые в норме экскретируются в желчь.
Что касается внепеченочного холестаза, то он развивается в ходе внепеченочной обструкции в желчных протоках.
Возвращаясь к внутрипеченочному холестазу, отметим, что возникает он в результате отсутствия в магистральных желчных протоках обструкции, при этом развитие его может производиться как на уровне желчных внутрипеченочных протоков, так и на уровне гепатоцитов. На основании этого выделяют холестаз, который обуславливается за счет поражения гепатоцитов, дуктул и каналикул, а также холестаз смешанный. Помимо этого определяется также острый холестаз и холестаз хронический, в желтушной или безжелтушной его форме.
Причины холестаза
Причины появления рассматриваемого нами заболевания крайне многообразны.
Важная роль при рассмотрении развития холестаза определена для желчных кислот, для которых свойственны поверхностно-активные особенности в крайней степени выраженности их проявлений.
Именно желчные кислоты провоцируют клеточные повреждения печени при одновременном усилении холестаза. Токсичность желчных кислот определяется исходя из степени их липофильности и гидрофобности.
В целом синдром холестаза может встречаться в самых различных состояниях, каждое из которых можно определить в одну из двух групп нарушений:
- Нарушения, связанные с образованием желчи:
- Алкогольное поражение печени;
- Вирусное поражение печени;
- Токсическое поражение печени;
- Медикаментозное поражение печени;
- Доброкачественная форма рецидивирующего холестаза;
- Нарушения в кишечной микроэкологии;
- Цирроз печени;
- Холестаз беременных;
- Бактериальные инфекции;
- Эндотоксемия.
- Нарушения, связанные с током желчи:
Каналикулярный и гепатоцеллюлярный холестаз могут быть спровоцированы алкогольным, медикаментозным, вирусным или токсическим поражением печени, а также нарушениями эндогенного масштаба (холестаз у беременных) и сердечной недостаточностью. Дуктулярный (или экстралобулярный) холестаз возникает в случае заболеваний типа цирроза печени.
Перечисленные каналикулярный и гепатоцеллюлярный холестаз приводят, в основном, к поражениям транспортных мембранных систем, экстралобулярный холестаз возникает при поражении эпителия желчных протоков.
Внутрипеченочный холестаз характеризуется поступлением в кровь, а соответственно, также и в ткани различного типа компонентов желчи (в преимущественной степени желчных кислот). Помимо этого отмечается их отсутствие либо дефицит в области просвета двенадцатиперстной кишки, а также в других кишечных отделах.
Холестаз: симптомы
Холестаз за счет избыточной концентрации желчных компонентов в печени, а также в тканях организма провоцирует возникновение печеночных и системных патологических процессов, которые, в свою очередь, обуславливают соответствующие лабораторные и клинические проявления этого заболевания.
Основа формирования клинической симптоматики базируется на следующих трех факторах:
- Избыточность поступления в кровь и в ткани желчи;
- Снижение объема желчи или ее полное отсутствие в кишечнике;
- Степень воздействия желчных компонентов, а также токсических метаболитов желчи непосредственно на канальцы и клетки печени.
Общая выраженность симптоматики, свойственная холестазу, определяется основным заболеванием, а также печеночно-клеточной недостаточностью и нарушением экскреторных функций гепацитов.
В числе ведущих проявлений заболевания, как нами уже отмечено выше, вне зависимости от формы холестаза (острой или хронической) определяется кожный зуд, а также нарушения в переваривании и всасывании.
Для хронической формы холестаза свойственными проявлениями выступают поражения костей (в виде печеночной остеодистрофии), холестериновые отложения (в виде ксантом и ксантелазм), а также пигментация кожи, возникающая по причине накопления меланина.
Быстрая утомляемость и слабость не являются характерными для рассматриваемого заболевания симптомами, в отличие от их актуальности при гепатоцеллюлярном поражении.
Печень в размерах увеличивается, ее край гладкий, отмечается ее уплотнение и безболезненность.
При отсутствии портальной гипертензии и билиарного цирроза спленомегалия (увеличение селезенки), как сопутствующий патологическому процессу симптом, встречаются крайне редко.
Помимо этого в числе симптомов отмечается обесцвеченность кала. Стеаторея (избыточное выделение с каловыми массами жира из-за нарушения кишечного всасывания) обуславливается недостатком содержания в просвете кишечника солей желчных кислот, которые требуются для обеспечения всасывания жирорастворимых витаминов и жиров. Это, в свою очередь, соответствует выраженным проявлениям желтухи.
Стул приобретает зловонность, становится жидким и объемным. Цвет кала позволяет определить динамику в процессе обструкции желчных путей, которая может быть, соответственно, полной, интермиттирующей или разрешающейся.
Непродолжительный холестаз приводит к дефициту в организме витамина К. Длительное же течение этого заболевания провоцирует понижение уровня в организме витамина А, что проявляется в «куриной слепоте», то есть, в нарушении адаптации к темноте зрения. Помимо этого отмечается также дефицит витаминов Е и D.
Последний, в свою очередь, выступает в качестве одного из основных звеньев в печеночной остеодистрофии (в виде остеопороза или остеомаляции), проявляясь в достаточно тяжелом болевом синдроме, возникающем в области поясничного или грудного отдела.
На этом фоне отмечается также спонтанность переломов, которые возникают даже при незначительных травмах.
Изменения на уровне костной ткани усложняются также и актуальным нарушением, образующимся в процессе всасывания кальция. Кроме дефицита витамина D возникновение остеопороза при холестазе определяют кальцитонин, гормон роста, паратгормон, половые гормоны, а также ряд факторов внешнего воздействия (неполноценное питание, обездвиженность, снижение уровня мышечной массы).
Таким образом, за счет характерного для заболевания дефицита желчи нарушается пищеварение, как, собственно, и абсорбция пищевых жиров. Диарея, являющаяся спутницей стеатореи, провоцирует потерю жидкости, жирорастворимых витаминов и электролитов. По этой причине развивается мальабсорбция, вслед за которой – снижение веса.
В качестве маркеров холестаза (в частности хронической его формы) выступают ксантомы (желтые опухолевидные пятна на коже, появляющиеся вследствие нарушений в липидном обмене организма). Преимущественно область сосредоточения этих пятен локализована в области вокруг глаз, на груди, спине, шее, а также в области ладонных складок и под молочными железами.
Предшествует появлению ксантом гиперхолестеринемия, которая может длиться на протяжении трех и более месяцев. Примечательно, что ксантомы являются образованием, подверженным обратному своему развитию, что в частности происходит в случае снижения показателей уровня холестерина.
Другой разновидностью ксантом являются такие образования как ксантелазмы (желтоватые бляшки, сосредоточенные в области вокруг глаз и непосредственно на веках).
Свойственным проявлением холестаза также является нарушение в обмене меди, которое способствует развитию процессов коллагеногенеза.
Порядка 80% общего объема всасываемой меди в норме у здорового человека экскретизируется в кишечнике с желчью, после чего удаляется вместе с калом.
В случае же с заболеванием холестазом накопление меди в организме происходит в значительных концентрациях (по аналогии с болезнью Вильсона-Коновалова). Ряд случаев указывает на обнаружение пигментного роговичного кольца.
Накопление меди в тканях печени происходит в холангиоцитах, гепатоцитах и в системных клетках мононуклеарных фагоцитов. Локализация избыточного содержания в клетках меди обуславливается этиологическими факторами.
Имеет место среди больных холестазом в хронической его форме и такое проявление, как дегидратация, изменениям подвергается деятельность сердечно-сосудистой системы. Нарушение сосудистых реакций происходит ввиду артериальной гипотензии, помимо этого наблюдается нарушение в регенерации тканей, повышенная кровоточивость. Повышается риск развития сепсиса.
Длительное течение холестаза нередко осложняется формированием в желчевыводящей системе пигментных конкрементов, которые, в свою очередь, осложняются бактериальным холангитом. Формирование билиарного цирроза определяет актуальность признаков печеночно-клеточной недостаточности и портальной гипертензии.
Анорексия, лихорадка, рвота и боль в животе могут являться симптомами заболевания, спровоцировавшего холестаз, однако симптомами самого холестаза они не являются.
Диагностирование холестаза
Определяется холестаз на основании данных анамнеза пациента и наличия характерной симптоматики наряду с пальпацией соответствующих областей.
В качестве алгоритма диагностического исследования предусмотрено ультразвуковое исследование, с помощью которого становится возможным определение механической блокады, образовавшейся в желчных путях.
При выявлении расширения в протоках применяется холангиография.
В случае подозрения на актуальность внутрипеченочного холестаза может быть произведена биопсия печени, для которой, однако, необходимо полностью исключить возможность наличия внепеченочной формы холестаза у пациента. В противном случае игнорирование этого фактора может привести к развитию желчного перитонита.
Локализация уровня поражения (внепеченочный или внутрипеченочный холестаз) может быть произведена с использованием холесцентиграфии, в которой применяется меченая технецием иминодиуксусная кислота.
Лечение холестаза
Внутрипеченочная форма заболевания указывает на эффективность этиотропной терапии. То есть, это подразумевает специфическое лечение, ориентированное на устранение тех причин, которые вызвали конкретно рассматриваемое заболевание.
Это может подразумевать удаление камня, дегельминтизацию, резекцию опухоли и т.д.
На основании ряда исследований определена высокая степень эффективности использования в лечении урсодезоксихолевой кислоты в случае с холестазом при актуальном биллиарном циррозе, а также склерозирующем первичном холангите, алкогольном заболевании печени и т.д.
Для лечения возникающего кожного зуда используется плазмаферез, колестипол, холестирамин, антагонисты опиоидов и т.д.
Помимо этого рекомендуется диета с исключением употребления в пищу нейтрального жира при снижении его объема до показателей суточной нормы менее 40г.
Дополнительно назначаются жирорастворимые витамины, направленные на восполнение их дефицита (К, А, Е, D), а также кальций. В случае возникновения механического препятствия в оттоке желчи производится эндоскопическое или хирургическое лечение.
При подозрении на холестаз с актуальной для него симптоматикой следует обратиться к гастроэнтерологу. Дополнительно может понадобиться консультация хирурга.
Источник: https://SimptoMer.ru/bolezni/zheludochno-kishechnyj-trakt/82-kholestaz-simptomy

 Этиология и патогенез внутрипеченочного холестаза
Этиология и патогенез внутрипеченочного холестаза