Печень играет очень важную роль в организме человека.
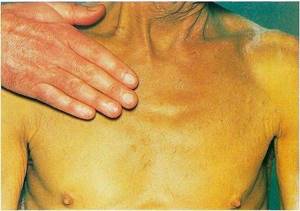
Здоровый орган бесперебойно очищает организм от шлаков и различных токсинов, если же работа печени по какой-либо причине нарушена, могут возникнуть тяжелые последствия для организма (почечная, а также печеночная недостаточность, сепсис крови, цирроз печени). Первый признак воспалительного процесса в печени — желтуха. Если для оттока желчи существуют определенные преграды, такую желтуху принято называть механической.
Причины патологии
Механическая желтуха (или подпеченочная желтуха) возникает по причине закупорки желчных протоков.
В основном это происходит из-за развития новообразований в организме человека, но иногда появление механической желтухи может быть не связано с раковыми опухолями.
Часто механическая желтуха может быть результатом многих заболеваний, протекающих в организме. Поставить точный диагноз иногда бывает довольно трудно.
Развитие желтухи происходит по следующим причинам:
- новообразования доброкачественной и злокачественной природы (около 67% случаев возникновения желтухи);
- компрессия желчевыводящего протока;
- хроническое воспаление дивертикула 12-перстной кишки;
- хирургическое вмешательство на желчные протоки;
- желчнокаменная болезнь;
- индуративный панкреатит;
- наличие воспалительного инфильтрата;
- наличие паразитов (аскариды, эхинококки) в печени и желчных путях;
- различные аномалии органов, приобретенные еще во внутриутробном развитии.
В МКБ-10 данная патология описана как закупорка желчных протоков и числится пол кодом K83.1. Механическая желтуха называется также обтурационной и подпеченочной.
При появлении любых признаков заболевания необходимо срочно записаться на консультацию к врачу. В зависимости от того, что явилось причиной желтухи, может потребоваться помощь следующих специалистов:
- хирурга;
- флеболога;
- онколога;
- гастроэнтеролога;
- гепатолога;
- проктолога.
Более чем в 80% случаев механической желтухой страдают женщины. Длительность болезни составляет от 1 недели до нескольких месяцев.
Для того чтобы диагностировать данную патологию необходимо пройти ряд различных обследований, в которые входят сбор анамнеза и жалоб пациента, лабораторные анализы мочи и крови, КТ, УЗИ И МРТ.
Заболевания при механической желтухе
Обтурационная желтуха может быть сигналом многих заболеваний, в том числе и смертельно опасных для жизни человека. Первыми симптомами, по которым можно определить желтуху принято считать:
- боль в области правого подреберья;
- повышение температуры тела;
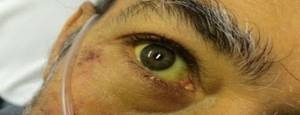
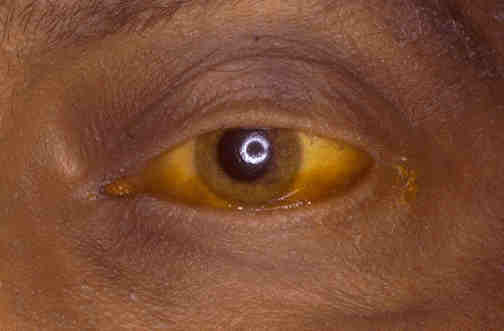
- окрашивание слизистых и склер глаз в желтоватый цвет;
- моча приобретает темный оттенок;
- кал обесцвечивается, становится похожим на глину;
- появляется тошнота и рвота;
- наблюдается потеря аппетита, резкое похудение;
- на коже может возникнуть сильный зуд.
Заразна или нет механическая желтуха? Ответ однозначный – нет.
Механическая желтуха чаще всего становится симптомом таких болезней:
Болезнь, образующаяся при появлении злокачественной опухоли в желчном пузыре. Обтурационная желтуха возникает в результате прорастания новообразования и сдавливания желчных протоков. По этой причине нарушается естественный отток желчи в полость 12-перстной кишки.
Заболевание сопровождается увеличением печени в размере, тошнотой и рвотой, темным цветом мочи, обесцвеченным калом и сильным зудом на коже. Если имеется закупорка желчевыводящих протоков тканями опухоли, может возникнуть эмпиема, водянка желчного пузыря, билиарный цирроз печени и холангит.
На поздних стадиях рака наблюдается водянка брюшной полости и сильное истощение организма.
В наше время рак желчного пузыря относится к довольно редким видам заболевания даже среди онкологических патологий. Однако не следует пренебрегать такой болезнь, вы можете узнать о причинах рака желчного пузыря, и какие есть способы лечения.
Заболевание, вызванное наличием опухоли злокачественной природы. На первых стадиях болезни, признаки могут быть следующие:
- склеры глаз и слизистые оболочки приобретают желтый цвет;
- болезненные ощущения, отдающие в область лопаток или спины;
- понос или запор;
- потеря аппетита;
- повышение температуры;
- рвота и тошнота.
Поздняя стадия рака печени характеризуется непрекращающимися болями, отеками ног, резким похудением, увеличением лимфатических узлов, асцитом, внутренними кровотечениями.
Возникает в следствии появления злокачественной опухоли в органе. К ранним симптомам рака поджелудочной можно отнести: тошноту и рвоту, сильную слабость организма, резкую потерю веса, желтый цвет кожи, вздутие живота. Поздняя стадия заболевания характеризуется сильной болью в левом подреберье и в поясничной области, асцитом, тромбофлебитом, полиурией, сухостью ротовой полости.
Образуется по причине закупорки конкрементами желчных протоков, в результате чего происходит застой желчи. Симптомы желчнокаменной болезни: тошнота, рвота, приступы колики (печеночной или желчной), задержка мочи, вздутие живота, желтушность кожи.
При воспалительном процессе в поджелудочной железе, протекающем в тяжелой форме часто наблюдается механическая желтуха. Кроме желтого цвета кожи выделяют и такие симптомы как боль в области поясницы, тошнота и рвота, отсутствие аппетита, повышение температуры тела, общая слабость.
Обтурационную желтуху могут вызвать любые виды гепатита, признаки воспаления, следующие:
- кожа приобретает желтый цвет;
- боли в мышцах и суставах;
- общая слабость организма;
- сильный зуд на коже;
- боли в печени;
- моча имеет коричневый оттенок, а кал светлый;
- печень увеличена в размере.
Характеризуется полным разрушением клеток печени, в результате чего орган перестает нормально функционировать и производить желчь. Симптомами цирроза служат: скопление жидкости в брюшной полости, сильный кожный зуд, варикоз, увеличение селезенки и печени в размерах.
Дифференциальная диагностика
Для того чтобы определить эффективную терапию для механической желтухи, необходимо установить точную причину ее появления. Диагностику необходимо проводить комплексно:
- Внешний осмотр больного. Врач оценивает степень желтушности кожи, при помощи пальпации определяет на сколько увеличена печень, поджелудочная железа и желчный пузырь.
- Консультация у различных специалистов, таких как эндокринолог, нефролог, хирург, уролог.
- Общий и биохимический анализ крови. Позволяют определить насколько завышены показатели АЛТ и АСТ. Кроме того, смотрят на показатели эритроцитов, глюкозы и гемоглобина крови.
- Анализ мочи на наличие желчных пигментов.
- УЗИ грудной и брюшной полости. При помощи диагностики определяют, имеются ли воспалительные процессы в органах, новообразования, камни. Метод также позволяет просмотреть желчный пузырь и его протоки.
- Холангиография — при помощи контрастного вещества, вводимого в организм, можно оценить насколько проходимы желчные пути.
- Гистология опухолевого новообразования.
- ФГДС — оценивает состояние поджелудочной железы.
- Ультрасонография — выполняется при помощи эндоскопа и позволяет детально рассмотреть органы в брюшной полости.
- КТ брюшной полости— определяет состояние поджелудочной железы, желчного пузыря и протоков.
- Лапароскопия — выполняется в основном при раковом поражении какого-либо органа, позволяет взять небольшой кусочек ткани для биопсии.
Лечение
Как только установлена причина появления механической желтухи, врач назначает соответствующее лечение. В основном, лечение желтухи проводится в стационарных условиях.
Применяются следующие виды препаратов:
- противовоспалительные — назначаются при нарушении работы поджелудочной железы, желчного пузыря, при различных новообразованиях;
- противопаразитарные — применяются, если непроходимость желчных протоков связана с наличием гельминтов;
- антибактериальные — при обнаружении в органах и тканях бактерий, по вине которых возникло воспаление;
- ферменты — назначаются при неправильной работе поджелудочной железы;
- обезболивающие — нужны для снятия болевого синдрома при раковых заболеваниях, а также при печеночных и желчных коликах;
- антигистаминные — применяются для снятия кожного зуда;
- гепатопротекторы — способствуют быстрому восстановлению клеток печени;
- витаминные комплексы.
Часто для устранения механической желтухи назначается оперативный метод лечения:
- устраняется причина, по которой возникла непроходимость желчных протоков (кисты, камни, опухоли);
- установление зонда в область желчевыводящих путей в целях возвращения нормальной работы желчного пузыря и протоков;
- литотрипсия — при помощи эндоскопа происходит дробление или удаление конкрементов;
- папиллосфинктеротомия — при участии эндоскопа происходит рассечение суженной части дуоденального сосочка;
- холицистэктомия — удаление желчного пузыря;
- полная резекция пораженного раком органа — проводится при обнаружении новообразования злокачественной природы. Например, если опухоль образовалась в поджелудочной железе, то орган полностью удаляют вместе с рядом расположенными лимфатическими узлами.
Правильный рацион питания
При подпеченочной желтухе важно снизить нагрузку на печень, поэтому больному рекомендуется употреблять продукты, содержащие клетчатку, пить больше жидкости (чистой воды без газа, травяного чая, компота и морса). Запрещено есть жареную, копченую, острую, жирную и сладкую пищу.
Обтурационная желтуха — это очень опасное заболевание, вследствие которого нарушена функциональность каких-либо органов. При появлении первых признаков желтухи нужно срочно обратиться к специалисту. Своевременная диагностика и раннее лечение способствуют благоприятному исходу в большинстве случаев патологии.
Также вы можете подробнее узнать о природе возникновения механической желтухи, какие существуют виды желтух, а также вам расскажут о основных причинах возникновения желтухи.
Осложнения и прогноз жизни
Если не начать своевременное лечение механической желтухи, могут возникнуть следующие осложнения, опасные для жизни человека:
- Нарушение свертываемости крови.
- Желчные протоки переполнены желчью, вследствие чего желчные ходы расширены и истончены.
- Происходит всасывание билирубина в кровь.
- Токсические вещества, накапливающиеся в организме, начинают отравлять все органы и ткани, в результате чего наблюдается нарушение процессов обмена.
- Плохо функционируют почки, сердце и печень.
- Иммунная система ослабевает.
- Наблюдается гибель клеток печени.
В результате механической желтухи желчь перестаёт поступать в 12-перстную кишку, из-за этого жирорастворимые витамины не перевариваются человеческим организмом, может возникнуть авитаминоз.
Прогноз заболевания напрямую зависит от причины, спровоцировавшей появление механической желтухи. Если виной тому стал конкремент в желчных протоках, то когда будет проведена хирургия (операция по удалению камня), человек быстро пойдет на поправку. При воспалительном процессе в поджелудочной железе необходим прием специальных препаратов, нормализующих показатели билирубина.
Если причиной желтухи явились раковые опухоли (новообразования в головке поджелудочной железы, опухолевое образование Клацкина), то в этом случае прогноз чаще всего неблагоприятный. Именно поэтому при обнаружении явных признаков механической желтухи необходимо срочно обращаться к врачу.
Источник: https://bolitpechen.ru/diagnostics/zheltuha-diagnostics/mehanicheskaya-zheltuha
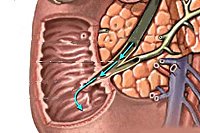
Закупорка желчных протоков
Закупорка желчных протоков – механическое препятствие на пути продвижения желчи из печени и желчного пузыря в двенадцатиперстную кишку. Развивается на фоне желчнокаменной болезни, опухолевых и воспалительных заболеваний желчевыводящих путей, стриктур и рубцов общего желчного протока. Симптомами патологии являются боли в правом подреберье, желтуха, ахоличный кал и темная моча, значительное повышение уровня билирубина в крови. Диагноз ставится на основании исследований биохимических проб крови, РХПГ, УЗИ, МРТ и КТ органов брюшной полости. Лечение обычно хирургическое – возможно проведение эндоскопического, лапароскопического либо расширенного оперативного вмешательства.
Закупорка желчных протоков — опасное осложнение различных заболеваний пищеварительной системы, которое приводит к развитию механической желтухи. Наиболее частой причиной закупорки желчных протоков является желчнокаменная болезнь, поражающая до 20% людей. По наблюдениям специалистов в сфере гастроэнтерологии и абдоминальной хирургии, женщины страдают ЖКБ в три раза чаще, чем мужчины.
Затруднение оттока желчи из печени и желчного пузыря сопровождается постепенным развитием клинической картины подпеченочной (механической) желтухи.
Острая закупорка желчных путей может развиться сразу после приступа желчной колики, однако этому практически всегда предшествуют симптомы воспаления желчных путей.
Несвоевременное оказание помощи пациенту с закупоркой желчных протоков может привести к развитию печеночной недостаточности и даже смерти больного.
Закупорка желчных протоков
Вызвать обструкцию желчных путей может как их закупорка изнутри, так и сдавление извне. Механическое препятствие оттоку желчи может быть полным или частичным, от степени обструкции зависит яркость клинических проявлений.
Существует ряд заболеваний, которые могут способствовать нарушению прохождения желчи из печени в двенадцатиперстную кишку.
Закупорка протоков возможна при наличии у пациента: конкрементов и кист желчных путей; холангита или холецистита; рубцов и стриктур протоков.
Патологическое состояние может возникать на фоне опухолей поджелудочной железы, гепатобилиарной системы; панкреатита, гепатита и цирроза печени; увеличения лимфатических узлов ворот печени; паразитарных инвазий; травм и оперативных вмешательств на желчных путях.
Факторами риска являются ожирение или, наоборот, быстрая потеря веса; травмы правой половины брюшной полости; недавние оперативные вмешательства на желчных путях; инфекции гепатобилиарной системы и поджелудочной железы на фоне значительного ослабления иммунитета.
Патогенез закупорки желчных протоков многокомпонентный, началом обычно служит воспалительный процесс в желчных путях. Воспаление приводит к утолщению слизистой, сужению просвета протоков.
Если в этот момент в протоки попадает конкремент, он не может самостоятельно покинуть холедох и вызывает полное или частичное перекрытие его просвета. Желчь начинает скапливаться в желчных путях, вызывая их расширение.
Из печени желчь может сначала попадать в желчный пузырь, значительно растягивая его и вызывая обострение симптомов холецистита.
Если в желчном пузыре есть конкременты, они могут попадать в пузырный проток и перекрывать его просвет. При отсутствии оттока желчи по пузырному протоку может развиться эмпиема или водянка желчного пузыря.
Неблагоприятным прогностическим признаком при закупорке желчных путей является секреция слизистой холедоха беловатой слизи (белой желчи) – это говорит о начале необратимых изменений в желчных протоках.
Задержка желчи во внутрипеченочных протоках приводит к деструкции гепатоцитов, попаданию желчных кислот и билирубина в кровоток.
В кровь попадает активный прямой билирубин, не связанный с белками крови, из-за чего он вызывает значительное повреждение клеток и тканей организма. Желчные кислоты, содержащиеся в желчи, облегчают всасывание и обмен жиров в организме.
Если желчь не попадает в кишечник, нарушается всасывание жирорастворимых витаминов А, D, Е, К. Из-за этого у пациента развивается гипопротромбинемия, нарушение свертываемости крови, другие симптомы гиповитаминоза.
Дальнейший застой желчи во внутрипеченочных путях приводит к значительному повреждению паренхимы печени, развитию печеночной недостаточности.
Симптомы закупорки желчных протоков обычно появляются постепенно, острое начало встречается достаточно редко. Обычно развитию клиники желчной обструкции предшествует инфекция желчевыводящих путей. Пациент предъявляет жалобы на повышение температуры, потерю веса, схваткообразные боли в правом подреберье.
Кожа приобретает желтушный оттенок, больного беспокоит зуд кожных покровов. Отсутствие желчных кислот в кишечнике приводит к обесцвечиванию кала, а повышенное выведение прямого билирубина почками — к появлению мочи темного цвета.
При частичной закупорке возможно чередование обесцвеченных порций кала с окрашенными.
На фоне деструкции гепатоцитов нарушаются все функции печени, развивается острая печеночная недостаточность.
В первую очередь страдает дезинтоксикационная деятельность печени, что проявляется слабостью, повышенной утомляемостью, постепенным нарушением функционирования других органов и систем (легких, сердца, почек, головного мозга).
Если пациенту не будет оказана помощь до наступления этого этапа заболевания, прогноз крайне неблагоприятный. При отсутствии своевременного хирургического лечения патологии у больного может развиться сепсис, билирубиновая энцефалопатия, цирроз печени.
Начальные проявления закупорки желчных протоков напоминают симптомы холецистита или желчной колики, с которыми пациент может быть госпитализирован в отделение гастроэнтерологии.
Предварительная диагностика осуществляется с помощью такого простого и безопасного метода, как ультрасонография поджелудочной железы и желчных путей.
Если будут обнаружены конкременты желчных путей, расширение холедоха и внутрипеченочных желчных протоков, для уточнения диагноза может потребоваться проведение МР-панкреатохолангиографии, КТ желчевыводящих путей.
Для уточнения причины механической желтухи, расположения конкремента, степени закупорки желчных путей проводится чрескожная чреспеченочная холангиография, динамическая сцинтиграфия гепатобилиарной системы. Они позволяют обнаружить нарушение динамики желчи, ее оттока из печени и желчного пузыря.
Наиболее информативным методом диагностики является ретроградная холангиопанкреатография. Данная методика включает в себя одновременное эндоскопическое и рентгенологическое исследование желчевыводящих путей. При обнаружении камней в просвете протока во время проведения этой процедуры может быть произведена экстракция конкрементов из холедоха.
При наличии опухоли, сдавливающей желчный проток, берется биопсия.
В биохимических пробах печени отмечается повышение уровня прямого билирубина, щелочной фосфатазы, трансаминаз, амилазы и липазы крови. Протромбиновое время удлиняется. В общем анализе крови может быть выявлен лейкоцитоз со сдвигом лейкоформулы влево, снижение уровня эритроцитов и тромбоцитов. В копрограмме обнаруживается значительное количество жира, желчные кислоты отсутствуют.
Всем пациентам требуется консультация абдоминального хирурга. После проведения всех обследований, выяснения локализации и степени обструкции, определяется тактика оперативного лечения. Если состояние пациента тяжелое, может потребоваться его перевод в отделение интенсивной терапии для проведения антибактериальной, инфузионной и дезинтоксикационной терапии.
До стабилизации состояния больного проведение расширенной операции может быть опасным, поэтому используют неинвазивные методики облегчения оттока желчи.
К ним относят экстракцию конкрементов желчных протоков и назобилиарное дренирование при РПХГ (через зонд, введенный выше места сужения желчных протоков), чрезкожную пункцию желчного пузыря, холецистостомию и холедохостомию.
Если состояние пациента не улучшается, может потребоваться более сложное вмешательство: чрескожное транспеченочное дренирование желчных протоков.
После того, как состояние больного нормализуется, рекомендуют использование эндоскопических методик лечения.
Во время эндоскопии проводят расширение (эндоскопическое бужирование) желчных путей при их рубцовом стенозе и опухолевых стриктурах, введение в желчные пути специальной пластиковой или сетчатой трубки для сохранения их просвета (эндоскопическое стентирование холедоха). При обтурации конкрементом рубцово-суженного сосочка двенадцатиперстной кишки может потребоваться эндоскопическая баллонная дилатация сфинктера Одди.
Если удалить конкременты и другие препятствия для оттока желчи эндоскопическим способом не получается, требуется проведение расширенной операции.
Во время такого оперативного вмешательства производится вскрытие холедоха (холедохотомия), поэтому в дальнейшем нужно предотвратить просачивание желчи через швы желчного протока в брюшную полость.
Для этого производится наружное дренирование желчных путей по Керу (Т-образной трубкой), а после холецистэктомии — наружное дренирование желчных протоков по Холстеду (поливинилхлоридным катетером, введенным в культю пузырного протока).
Прогноз при своевременном оказании медицинской помощи благоприятный. Значительно ухудшает течение заболевания и результаты лечения раковая обструкция холедоха.
Профилактика заключается в лечении хронических воспалительных заболеваний гепатобилиарной системы, желчнокаменной болезни.
Рекомендовано соблюдение здорового образа жизни, правильное питание с исключением жирной, жареной и экстрактивной пищи.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/bile-duct-obstruction
Обтурационная желтуха
Обтурационная желтуха – это патологический синдром, который обусловлен расстройством выделения конъюгированной формы билирубина в просвет кишечника. Клинические проявления представлены иктеричностью кожного покрова, белков глаз и видимых слизистых оболочек, болью в правом боку, диспепсическими расстройствами.
Что такое обтурационная желтуха?
Обтурационная желтуха – осложнение целой группы заболеваний желчевыводящих путей и билиарной системы. Из-за преграды отток желчи из внепеченочных протоков в двенадцатиперстную кишку затруднен.
Ухудшение проходимости желчных протоков или их полная непроходимость может развиться по причине разных нарушений в билиарной системе или болезней поджелудочной железы. Чаще ей сопутствуют:
- Иктеричность слизистых, склер и кожи;
- Изменение окраски мочи в темный;
- Кал становится светлым;
- Боли в животе;
- Зуд кожи.
Как следствие или осложнение этого состояния могут развиваться воспалительные и гнойные процессы в брюшной полости, вплоть до возникновения абсцессов, печеночной недостаточности.
Причины
Подпеченочная желтуха или обтурационная (механическая) начинается из-за затрудненной секреции билирубина, которая возникает из-за непроходимости желчи по желчевыводящим путям.
Дифференциальная диагностика причин обтурационной желтухи должна проводиться только в условиях стационара. О том, какие методы исследования при этом используют, мы поведаем ниже.
В нормальном состоянии пациента желчь, образовавшаяся в печени, должна с определенной периодичностью выводиться в двенадцатиперстную кишку, дабы принять непосредственное участие в процессе пищеварения. Однако в некоторых случаях этого не происходит. Препятствием для такого процесса могут являться следующие причины:
- стеноз, или так называемое сужение протоков, а также отек слизистой оболочки при наличии рубцовых поствоспалительных стриктур (например, наблюдающиеся при холангите или холецистите) или сдавлении опухолью;
- механическая обтурация, или так называемое перекрытие некоторого участка желчевыводящих протоков сместившимися конкрементами (камнями) при наличии желчнокаменной болезни.
обтурационная желтуха причины
Все перечисленные патологические явления приводят к застою желчи (то есть к образованию холестаза), в результате чего возникает гипоксия, которая повреждает гепатоциты.
Нельзя не отметить и то, что причиной развития обтурационной желтухи могут стать абсцесс, киста желчного пузыря или же поджелудочной железы, а также такие паразиты, как аскариды или эхинококк.
Симптомы обтурационной формы
В 80% клинических картин обтурационная желтуха возникает внезапно, остро, характеризуется рядом негативных симптомов у взрослых мужчин, женщин.
Клиника представлена диспепсическими расстройствами – нарушение работы пищеварительной системы, тошнота, рвота (иногда с желчью), понос или запор, отрыжка, изжога, повышенное газообразование.
Болевой синдром проявляется в правом боку, острый, имеет свойство отдавать в правую область ключицы, лопатку. При сильной выраженности боли у пациента выявляется рост показателей артериального давления, учащенное биение сердца, повышенная потливость, увеличение температуры тела.
Дополнительные признаки желтухи:
- Обесцвечивание фекалий, потому что желчь не поступает в кишечник.
- Изменение цвета мочи – становится насыщенного коричневого окраса.
- Зуд кожного покрова, поскольку в тканях высокая концентрация билирубина.
- Размеры печени в норме либо выявляется умеренная гепатомегалия. При пальпации пациенты жалуются на болезненность.
Последствия
Осложнения при обтурационной желтухе обычно ятрогенного характера.
При проведении лечебно-диагностических хирургических манипуляций, ввиду технических сложностей, могут повредить желчный пузырь, протоки, а также есть риск недостаточного гемостаза, несостоятельности анастамозов или лигатур.
Также при обтурационной желтухе нарушается синтез жирорастворимых витаминов А, Д, К. При недостатке витамина А нарушается сумеречное зрение, витамина Д –развивается остеопороз, в при гиповитаминозе К увеличивается кровоточивость.
Методы диагностики
При любых тревожных признаках следует незамедлительно обратится к врачу, чтобы оперативно начать лечение и не допустить прогрессирования заболевания.
Диагностирование обтурационной желтухи может проводиться с помощью лабораторных, клинических и аппаратных методик. Среди инструментальных способов обследования:
- Ультразвуковое исследование. 75% всех случаев обтурационной желтухи диагностируются с его помощью. УЗИ позволяет наблюдать морфологические изменения в тканях и наличие образований в желчном пузыре или протоках, а также онкологических патологий.
- Рентгенография. Применяется при обследовании кишечника и выявлении опухолевого процесса;
- Магнитно-резонансная холангиопанкреатография. Используется для детального исследования желчных протоков, желчного пузыря, поджелудочной железы. МРХПГ не так травматична, как эндоскопическая ретроградная холангиопанкретография (ЭРХПГ). ЭРХПГ сочетает в себе изучение органов оптическим инструментом и рентгенографию.
- Чрескожная и чреспеченочная холангиография.
- Радиоизотопное исследование печени. В большинстве случаев применяется при заражении паразитическими червями.
- Лапароскопия. Это самый эффективный метод диагностики, с помощью которого можно определить поражение паразитическими червями, наличие, размер и местоположение злокачественных образований.
Лабораторные методы включают в себя биохимический анализ крови, мочи и кала. На поздних стадиях тяжело установить этиологию заболевания.
При диагностике обтурационной желтухи следует исключить и другие заболевания, такие как гемолитическая желтуха и гепатиты. Легче всего распознать патологию при больших раковых образованиях, поскольку они хорошо пальпируются.
Лечение
Лечение обтурационной желтухи проводится в 2 этапа.
На первом этапе специалисты устраняют причины нарушения проходимости желчи по протокам и нормализуют уровень холестерина. Особое внимание уделяют печеночной недостаточности.
При ее тяжелой степени пациента кладут под капельницу с введением в кровь глюкозы с инсулином, белковых препаратов и солевых растворов. Назначают витамины и средства, улучшающие состояние печени, аминокислоты, анаболические и стероидные гормоны.
Проводят профилактику эрозий и острых язв желудочно-кишечного тракта, острого холангита, используя современные антибиотики широкого спектра действия.
Операция
В случае неблагоприятного течения после первого этапа, приступают ко второму – хирургическому вмешательству. Операции направлены на удаление конкрементов из желчных путей для создания нормального оттока желчи в двенадцатиперстную кишку.
Проводится эндоскопическим или как чрескожная чреспеченочная холангиостомия (наружное или наружно-внутреннее дренирование желчных путей).
Каждая из этих способов операции имеет сложные процессы, которые осуществляют опытные специалисты и направлена на восстановление важных органов человека и улучшение качества его жизни.
Оперативное лечение зависит от этиологии. Применяются такие манипуляции:
- Холецистэктомия: лапаротомическая, лапароскопическая.
- Дренирование желчных протоков, позволяющее восстановить их проходимость. Применяется ургентно и планово.
- Папиллосфинктеротомия.
- Холедохолитотомия. Часто проводится параллельно с холецистэктомией.
- Частичная гепатэктомия. Удаляют пораженные опухолью участки печени.
- Панкреодуоденальная резекция. Применяют при заболевании головки поджелудочной железы.
Помимо хирургического вмешательства, в комплексную схему лечения механической желтухи входят и такие мероприятия, как:
- гепатопротекция (прием витаминов группы В, препарата «Эссенциале»), улучшение обмена веществ (посредством приема аскорбиновой кислоты и «Пентоксила»), применение урсодезоксихолиевой кислоты;
- дезинтоксикационная терапия с целью стимуляции диуреза, введение раствора глюкозы, солевых растворов, натрия хлорида, гемодеза;
- корректировка микроциркуляции в сосудах печени;
- антибактериальное лечение в случае присоединения инфекционного процесса;
- гормональная терапия, которая дополняется средствами для профилактики язв органов ЖКТ.
Диетическое питание
Наряду с консервативным лечением рекомендуется диета. Лечебное питание – часть терапии, которую нельзя игнорировать.
Основные рекомендации по питанию:
- Питьевой режим – не менее 2000 мл чистой воды в 24 часа.
- Отказ от употребления алкогольной продукции.
- Можно кушать продукты, которые разрешает стол №5.
- Дробное питание маленькими порциями до 6-7 раз в сутки.
- Способы приготовления еды – отваривание, на пару, запекание без растительных масел.
- Исключение пряностей, поваренной соли, специй.
- Отказ от продуктов, которые содержат жиры животного происхождения.
Диетическое питание ориентировано на снижение нагрузки на печень и ЖКТ, что способствует снижению выраженности симптомов, улучшению самочувствия.
Какой прогноз?
Дальнейшее развитие событий при механической желтухе зависит от ряда факторов. Если причиной обтурации был конкремент, то его своевременное удаление гарантированно улучшает состояние пациента.
При отсутствии специального лечения даже самый легкий клинический случай может привести к необратимым последствиям. Из-за высокого содержания билирубина в печени, она перестает выполнять свои функции.
Организм отравляется токсичными веществами, что приводит к сбою в работе целых систем организма.
Лечение злокачественных образований эффективно на ранних этапах заболевания. При помощи химиотерапии иногда удается остановить рост раковых клеток. Лечение на поздних этапах может на время улучшить состояние пациента и избавить его от болей. Появление первых симптомов заболеваний печени – повод обратиться за помощью к врачу и пройти обследование.
Источник: https://travmatolog.net/obturatsionnaya-zheltuha/
38.Механическая желтуха. Причины. Дифференциальная диагностика. Лечение обтурационных желтух. Холангиты. Клиника, диагностика, лечение
Желтухой
называют окрашивание кожи, слизистых
оболочек и склер в желтый цвет вследствие
накопления в тканях билирубина, уровень
которого в крови при этом повышается.
Три типа желтух: гемолитическая,
механическая, паренхиматозная.
Механическая
или
обтурационная, желтуха
развивается в результате частичной или
полной непроходимости желчевыводящих
путей, нарушения пассажа желчи в кишечник.
Обтурационная желтуха чаще обусловлена
холедохолитиазом, стриктурой протоков,
стенозом большого сосочка
двенадцатиперстной кишки, опухолью
головки поджелудочной железы и
желчевыводящих путей.
Дифференциальная
диагностика.
| Признак | Надпеченочная желтуха | Печеночная желтуха | Подпеченочная желтуха |
| Причины | Внутрисосудистый и внутриклеточный гемолиз, инфаркты органов (чаше легких), большие гематомы | Гепатит,цирроз печени, синдром Жильбера и др. | Желчнокаменная болезнь, опухоли и стриктуры в области ворот печени, опухоль поджелудочной железы или Фатерова сосочка. |
| Оттенок желтухи | Лимонный | Шафраново-желтый | Зеленый |
| Кожный зуд | Отсутствует | Умеренный у части больных | Выражен |
| Размеры печени | Нормальные | Увеличены | Увеличены |
| Биохимические исследования крови: • билирубин |
Увеличен за счет неконъюгированного (непрямого) | Увеличен за счет неконъюгированного (непрямого) и конъюг-го (прямого) | Увеличен за счет конъюгированного (прямого) |
| • АлАТ, АсАТ | Нормальные | Увеличены | Нормальные или увеличены |
| • холестерин | Нормальный | Снижен | Увеличен |
| • щелочная фосфатаза | Нормальная | Нормальная или умеренно повышена | Значительно увеличена |
| • у-глутамилтранспептидаза | Нормальная | Умеренно увеличена | Увеличена |
| Моча: | |||
| • цвет | Темная | Темная | Темная |
| • уробилин | Увеличен | Увеличен | Отсутствует |
| • билирубин | Отсутствует | Увеличен | Увеличен |
| Кал: | |||
| • цвет | Очень темный | Слегка обесцвечен | Ахоличный |
| • стеркобилии | Увеличен | Снижен | Отсутствует |
Лечение.Обтурационная
желтуха является абсолютным показанием
к операции.
Операции, применяемые
при обтурационной желтухе:
1.Холедохотомия
с дренированием протока
показана при желтухе, вызванной
холедохолитиазом.
2.При
забытых конкрементах в холедохе чаще
прибегают к их эндоскопическому
ретроградному
удалению. Используют также экстракцию
конкрементов через Т-образный дренаж
с помощью петли Дормиа, промывание
протока через дренаж растворами желчных
кислот, гепарина и др.
3.Трансдуоденальная
папиллосфинктеротомия
показана при стенозирующем папиллите,
ущемившихся конкрементах в терминальном
отделе общего желчного протока. В
настоящее время обычно производят
эндоскопическую папиллосфинктеротомию
для извлечения конкрементов и
восстановления проходимости протока.
Билиодигестивные
анастомозы формируют для отведения
желчи из желчных протоков в тонкую кишку
при доброкачественных заболеваниях.
Холецистоэнтеростомию производят в
случае проходимости пузырного протока
при неоперабельных опухолях, закрывающих
просвет дистальной части общего желчного
протока.
ХОЛАНГИТ
— острое или хроническое бактериальное
воспаление внутри- и внепеченочных
желчных путей. Возникает чаще всего при
холедохолитиазе, а также при других
заболеваниях, сопровождающихся
механической желтухой. Холестаз
способствует развитию имеющейся в желчи
инфекции, стенки желчных протоков
воспаляются.
Классификация.
По
характеру морфологических изменений
в стенках желчных протоков выделяют
катаральный и гнойный холангит, по
клиническому течению — острый и
хронический. Выделяют латентную,
рецидивирующую, длительно текущую
септическую, абсцедирующую и склерозирующую
формы хронического холангита.
Клиника
острого холангита развивается внезапно
и характеризуется триадой
Шарко:
высокой температурой тела, болями в
правом подреберье и желтухой. При остром
холангите быстро нарастает интоксикация,
прогрессирует слабость, ухудшается
аппетит, беспокоит головная боль, тошнота
с рвотой, понос. На фоне желтухи
развивается кожный зуд.
Клинические
проявления хронического холангита
носят стертый, но прогрессирующий
характер.
Заболевание характеризуется
тупыми болями в правом боку слабой
интенсивности, ощущением дискомфорта
и распирания в эпигастрии.
Желтуха при
хроническом холангите развивается
поздно и свидетельствует о далеко
зашедших изменениях. Общие нарушения
при хроническом холангите включают
субфебрилитет, утомляемость, слабость.
Диагностика
холангита
Биохимические
пробы косвенно
свидетельствуют о холестазе; при
холангите отмечается увеличение уровня
билирубина, щелочной фосфатазы,
трансаминаз, a-амилазы. Для выявления
возбудителей холангита проводится
фракционное дуоденальное
зондирование с
бактериологическим посевом желчи. С
целью исключения паразитарной инвазии
показано исследование кала на яйца
гельминтов и
простейшие.
К
визуализирующим методам диагностики
холангита относятся УЗИ
брюшной полости и печени,
ультрасонография
желчных путей, КТ.
С их помощью удается получить изображение
желчных протоков, выявить их расширение,
определить наличие структурных и
очаговых изменений в печени.
-
Среди
инструментальных методов диагностики
холангита ведущая роль отводится
эндоскопической ретроградной
панкреатохолангиографии, магнитно-резонансной
панкреатохолангиографии (МРПХГ), чрескожной
чреспечёночной холангиографии. -
Дифференциальная
диагностика
холангита необходима с ЖКБ, некалькулезным
холециститом, вирусным гепатитом, первичным
билиарным циррозом, эмпиемой
плевры,
правосторонней пневмонией. - Лечение холангита
Консервативное
ведение
пациента с холангитом заключается в
обеспечении функционального покоя
(постельного режима, голода), назначении
спазмолитических, противовоспалительных,
антибактериальных, противопаразитарных
средств, инфузионной терапии,
гепатопротекторов.
При бактериальной
флоре обычно применяются цефалоспорины
в комбинации с аминогликазидами и
метронидазолом; при выявлении глист
или простейших — противопаразитарные
средства. При выраженной интоксикации
показано проведение плазмафереза.
В период ремиссии холангита широко
используется физиотерапевтическое
лечение: индуктотермия,УВЧ,микроволновая
терапия,электорофорез,
диатермия, грязевые
аппликации, озокеритотерапия,парафинотерапия, хлоридно-натриевые
ванны.
Хирургическое
лечение: эндоскопическая
папилосфинктеротомия, экстракция
конкрементов желчных протоков,
эндоскопическое стентирование
холедоха, чрескожное транспеченочное
дренирование желчных протоков, наружное
дренированиежелчных протоков и
др. вмешательства. Наиболее эффективным
методом лечения склерозирующего
холангита служит трансплантация печени.
Источник: https://studfile.net/preview/1633205/page:6/
Механическая желтуха
Ахолическая, застойная, обтурационная или механическая желтуха, внепеченочный холестаз — все это название одного и того же заболевания, вызванного механической непроходимостью желчных протоков, в результате которой происходит заброс желчи в кровоток.
Билирубины, содержащиеся в ней, негативно воздействуют на нервную систему, систему кровообращения и сердце, повреждают почки. Именно поэтому механическую желтуху нельзя расценивать как состояние, которое влияет только на внешний вид кожного покрова и слизистых. За ней могут скрываться серьезные заболевания печени, желчного пузыря и желчных протоков, требующих срочного лечения.
Почему появляется механическая желтуха
Основные причины возникновения механической желтухи состоят в сдавлении или обтурации (закупорке) желчных путей, в результате которых желчь не может свободно выводиться из них в 12-перстную кишку. Болезнь может возникать на фоне доброкачественных и злокачественных патологий. В первом случае прогноз благоприятный, во втором он отягчается более сложными симптомами и рисками осложнений.
У пациентов в возрасте до 40 лет причины механического сдавливания или закупорки желчных протоков преимущественно доброкачественные. Это могут быть:
- глистные и паразитарные инвазии в печени (эхинококкоз и альвеококкоз);
- воспалительные процессы в желчном пузыре и протоках с образованием в последних инфильтрата или рубцов (склерозирующий холангит, холецистит, псевдотуморозный панкреатит));
- врожденные аномалии в строении желчных протоков — гипоплазия, артезия;
- желчнокаменная болезнь (закупорка протока конкрементом);
- дивертикулез 12-перстной кишки с образованием дивертикула вблизи дуоденального сосочка;
- врожденные доброкачественные образования (киста) общего желчного протока.
У пациентов в зрелом и преклонном возрасте основные причины, при которых начинается развитие механической желтухи, состоят в наличии злокачественных изменений в органах. Это могут быть:
- опухоль головки поджелудочной железы;
- злокачественное образование желчных путей или дуоденального сосочка;
- метастазы в желчных протоках и вблизи дуоденального сосочка;
- увеличение лимфоузлов, расположенных в печеночно-двенадцатиперстной связке, вследствие хронического воспалительного процесса или онкологии.
Также механическая желтуха развивается в послеоперационный период, если на стенках желчных протоках образовались рубцовые тяжи.
Признаки и симптомы механической желтухи
Поставить диагноз при подозрении на синдром желтухи достаточно просто, ведь заболевание имеет выраженные внешние признаки и ряд специфических симптомов. Их перечень зависит от причин возникновения непроходимости желчных протоков.
При закупорке протоков камнями сначала возникает спастическая боль в правом подреберье, которая отдает под лопатку, спину и подмышечную область (рисунок ниже). Через 2-3 суток кожные покровы и слизистые оболочки окрашиваются в желтый цвет.
При раке головки поджелудочной железы, желчных протоков и дуоденального сосочка больных беспокоят тупые боли в подложечной области с иррадиацией в спину. Признаки желтушности возникают на любом этапе возникновения болей или одновременно с ними.
При остром воспалении желчных протоков (холангите) помимо болей в правом подреберье и желтушности кожи и слизистых наблюдается лихорадка и повышение температуры тела до 39-40 градусов.
Во всех случаях механизм развития внепеченочного холестаза один и тот же. Сначала появляется физический дискомфорт, а затем изменяется цвет кожи, склер и слизистых оболочек.
Параллельно с описанными явлениями больных беспокоят и другие симптомы:
- зуд кожи;
- холестериновые отложения на веках, которые иногда принимают за гной, как при конъюнктивите;
- появление гематом даже при незначительных травмах;
- распирание в правом подреберье;
- легкая тошнота, иногда с рвотой;
- обесцвечивание кала;
- окрашивание мочи в коричневый цвет.
Также синдром желтухи сопровождается потерей аппетита, нервозностью, нарушениями сна, потерей массы тела, общей слабостью. Такие явления обусловлены общей интоксикацией организма. Выражаться симптомы могут в различной степени в зависимости от того, полностью или частично перекрыт желчный проток.
Диагностика механической желтухи
Чтобы поставить верный диагноз и назначить подходящую терапию, врачу необходимо провести дифференциальную диагностику, чтобы исключить паренхиматозную и гемолитическую желтухи, а также выявить причину непроходимости желчных протоков. Для этого проводится:
- подробный сбор анамнеза и изучение истории болезни;
- лабораторные исследования крови и мочи на билирубин — при механической желтухе этот показатель всегда повышен, как и активность щелочной фосфатазы;
- кровь на холестерин (показатели при механической желтухе повышены);
- ультразвуковое обследование печени, желчного пузыря и протоков (на снимках видны расширенные участки протоков, камни в них, опухоли, эхинококковые кисты и метастазы);
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) (при неясных или сомнительных результатах УЗИ, при подозрении на опухоли большого дуоденального сосочка);
- чрескожная чреспеченочная холангиография под контролем УЗИ или МРТ применяется при подозрении на блокаду желчных протоков в области ворот печени;
- спленпортография и целиакография используется при подозрении на злокачественные опухоли печени и желчных протоков (на снимках видны нетипичные скопления сосудов);
- при подозрении на поражение дуоденального сосочка (опухоли, дивертикулы) и других патологий 12-перстной кишки используется дуоденография.
После установления полной картины врач назначает комплексное лечение механической желтухи.
Лечение механической желтухи
Решение, чем лечить механическую желтуху, зависит от причин ее возникновения и тяжести симптомов. На начальном этапе терапия состоит из процедур, направленных на устранение холестаза малоинвазивными методами. Также на этом этапе практикуется лечение медикаментами (консервативная терапия), в условиях реанимации.
Она включает использование:
- инфузий солевых растворов, глюкозы с инсулином, белковых препаратов, заменителей крови и т.д.;
- витаминов и аминокислот;
- стимуляторов метаболизма;
- гормональных препаратов;
- блокаторов желудочной секреции;
- антацидов и обволакивающих препаратов.
- При наличии признаков интоксикации организма назначается экстракорпоральная детоксикация (гемосорбция, плазмафорез, гемодиализ).
Для профилактики развития инфекционно-воспалительных осложнений назначают лечение антибиотиками широкого спектра действия, которые способны проникать в желчь. Перечень препаратов, чем лечить механическую желтуху, определяется в индивидуальном порядке. Только после этого проводится хирургическое или малоинвазивное вмешательство:
- бужирование и дренирование протоков;
- лечебная ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография), совмещенная с эндоскопической папиллосфинктерометрией;
- чрезкожная чрезпеченочная холангиостомия;
- стентирование желчных протоков;
- лапараскопическая холедохотомия по Кохеру, Керте, Вишневскому или другими методами;
- резекция пораженных опухолью органов (при онкологических заболеваниях, сопровождающихся механической желтухой).
Всем без исключения больным назначают диету, соответствующую столу № 5а (по Повзнеру). Меню включает протертые блюда из отварных круп и овощей, молочные продукты, фрукты и ягоды, обильное питье. Кушать рекомендуется часто, размер порций не более 200 мл.
Прогноз заболевания
При своевременном обнаружении и терапии прогноз обтурационной желтухи благоприятный. Летальность при правильно назначенной терапии составляет менее 5%, если причины возникновения желтухи доброкачественные.
При вынужденном проведении хирургического или малоинвазивного вмешательства на этапе нарастания желтухи риск летальности повышается до 10-30%. Еще хуже прогнозы, если механическая желтуха обусловлена присутствием в печени, поджелудочной железе и желчных протоках раковых опухолей и метастаз.
После проведения паллиативного хирургического вмешательства 5-летняя выживаемость составляет всего 10-15%.
Чтобы повысить шансы на благополучное выздоровление, при появлении первых признаков заболевания необходимо обратиться к гатроэнтерологу. Это поможет избежать таких смертельно опасных осложнений, как абсцесс печени, печеночная и почечная недостаточность (вследствие мощной эндотоксикации).
Источник: https://prokto.ru/gastroenterologiya/mexanicheskaya-zheltuxa.htm