Как утверждает статистика, различными заболеваниями почек страдают более половины взрослых людей нашей планеты. Наиболее распространенным среди них является острый пиелонефрит. Что же представляет собой эта болезнь, каковы симптомы и какие меры необходимо принимать, чтобы побороть этот недуг?
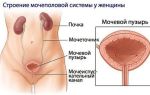
Пиелонефритом в медицине называют заболевание, связанное с неспецифическим воспалением почки, когда наблюдается поражение соединительной ткани непосредственно в почке, а также начальной части чашечно-лоханочной системы, иначе говоря, мочевыводящих путей. Данное воспаление называют неспецифическим из-за того, что его причиной является не какой-то конкретный вид бактерий, а множество самых различных патогенных возбудителей.
По данным исследований, пиелонефритом, в основном, страдают люди в возрастных рамках от 25 до 45 лет. В женском организме воспаление почек может возникнуть как последствие воспаления мочевого пузыря.
В мужской организм возбудители, провоцирующие пиелонефрит, могут попасть в почки вместе с током крови. Микробными возбудителями пиелонефрита являются, чаще всего, такие бактерии, как энтерококк, кишечная палочка, стафилококк.
В ряде случаев, при хроническом пиелонефрите, бактериальная флора, находящаяся в моче, может быть смешанной.
Основными причинами возникновения и развития пиелонефрита являются:
- Снижение степени защиты иммунитета в организме;
- Возникающие экстраренальные и интраренальные обструкции мочевых путей, при которых образуется застой мочи;
- Реактивность почечной паренхимы может изменяться, что ведет к снижению ее устойчивости к возникновению мочевой инфекции;
- Устойчивость бактериальных возбудителей к препаратам антибактериального действия;
- Заболевания, связанные с обменом веществ (сахарный диабет).
Причиной пиелонефрита может быть либо какой-то отдельный фактор, либо сразу несколько, что наиболее характерно для данного заболевания.
Формы пиелонефрита
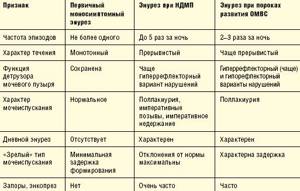
По течению болезни пиелонефрит бывает острым и хроническим. Очень важно выявить начало заболевания на более ранней стадии. Для этого необходимо знать и представлять симптомы пиелонефрита, которые рассматриваются ниже.
При остром пиелонефрите, в начальной стадии заболевания, наблюдается значительное повышение температуры, вплоть до 400С. Кроме того, появляются головная боль, озноб, в некоторых случаях – рвота.
Периодически или постоянно возникают поясничные боли с одной или двух сторон, носящие коликообразный либо тупой характер. Имеют место частые и довольно болезненные мочеиспускания, а также увеличенное образование мочи, с одновременным понижением ее плотности.
Нарастает ухудшение общего состояния, наступает вялость, кожные покровы становятся бледными. Стенки живота напряженные, по ходу мочеточников и в подвздошной области наблюдаются болезненные ощущения.
Пиелонефрит в тяжелых формах встречается довольно редко и обычно сопровождается сепсисом и острой почечной недостаточностью. В большинстве же случаев развитие этого заболевания происходит постепенно.
При неблагоприятном течении острого пиелонефрита может развиться хронический пиелонефрит. Он возникает в том случае, когда острый пиелонефрит протекает свыше 6-ти месяцев и в этот же период могут возникнуть различные обострения.
При хроническом пиелонефрите наблюдаются такие же симптомы, как и при остром. При диагностике первоочередное внимание уделяется лабораторным методам исследования. В случаях выявления бактериурии или лейкоцитурии, принимаются срочные меры, чтобы локализовать воспалительный процесс мочевой системы.
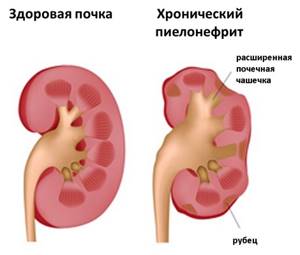
На более поздней стадии хронического пиелонефрита можно обнаружить де-формацию чашечно-лоханочных систем. Они трансформируются в тарелкообразные, грибовидные, булавовидные чашечки. По контуру почек и лоханок возникают рубцовые западения, в отдельных местах толщина почечной паренхимы уменьшается.
Пораженная почка, либо ее отдельные составные части, уменьшаются в размерах.
Лечение острого пиелонефрита
Правильное и своевременно начатое лечение острого пиелонефрита в 85-90% случаев при-водит к полному выздоровлению. Смертельные случаи, в количестве 10-20% отмечены, в основном, у новорожденных.
Очень часто острый пиелонефрит переходит в хронический во время вторичного пиелонефрита, хотя в 40% случаев можно наблюдать рецидивы и в период первичной формы заболевания. Хронический пиелонефрит протекает в более мягких формах и может продолжаться в течение долгих лет.
Он находится на третьем месте среди причин, которые приводят к хронической почечной недостаточности и смертельному исходу.
Целью лечения любого вида пиелонефрита является устранение инфекции почек, повышение чувствительности организма, восстановление процесса выведения мочи во время вторичного пиелонефрита. Антибактериальное лечение осуществляется, учитывая реакцию микрофлоры мочи на антибиотики. Кроме того, учитывается функциональное состояние почек.
Правильно организованное лечение острого пиелонефрита позволяет локализовать его у большей части больных в первые же дни болезни. Если организм не склонен к задержке жидкости, то рекомендуется употребление ее в больших количествах.
Вводимая жидкость представляет собой чай, различные соки, минеральную воду, а также внутривенные капельные вливания. Хорошая эффективность наступает после применения грелок, согревающих компрессов, диатермия (прогревание токами высокой частоты) области поясницы. При возникновении резких болей применяют антиспастические средства.
Хорошо способствуют уменьшению спазма и улучшению оттока мочи такие препараты как папаверин, экстракт белладонны, платифиллин.
При сильно затрудненном мочеиспускании применяется катетеризация мочеточника. Если эта мера не дает нужного эффекта, то назначается операция.
Антимикробные средства выбираются исходя из результатов проверки на чувствительность к ним микробов, находящихся в моче. Практикуется использование таких антибиотиков как гентамицин, ампициллин, канамицин, оксациллин и другие. В том случае, когда обнаружена смешанная инфекция, применяется комбинированное сочетание антибиотиков.
Источник: http://lechenie-simptomy.ru/ostryj-pielonefrit
Острый пиелонефрит его симптомы и лечение


Острый пиелонефрит – это неспецифическое воспаление с вовлечением чашечек, лоханки, почечной паренхимы, интерстиция. Быстрое течение приводит к выраженным изменениям ткани почек. Без адекватного лечения патология приводит к почечной недостаточности или патологический процесс станет хроническим.
Опасность представляет повышенное скопление мочевины в крови при нарушении функционирования почечных клубочков. Вещество токсично для всех тканей. Нарушая метаболизм мозговых клеток, оно приводит к гибели организма.
В зависимости от пути возникновения воспаление лоханки разделяется на 2 категории:
Первичный пиелонефрит – самостоятельная болезнь. Вторичная форма развивается на фоне других заболеваний: мочекаменная болезнь, рак простаты, почечная недостаточность, при беременности.
По статистике большинство больных острым пиелонефритом – женщины. Развитию нозологии у представительниц прекрасной половины способствует анатомическое строение уретры, характер уродинамики. Широкий и короткий мочеиспускательный канал – прекрасная возможность для восходящего проникновения инфекции в лоханку почки.
В пожилом возрасте у мужчин заболевание наблюдается чаще, чем у женщин. Его возникновению способствует патология предстательной железы. При аденоме орган увеличивается в размерах, сдавливает мочеиспускательный канал. Застой мочи способствует размножению бактерий.
У девочек с 2-ух до 15-ти лет острый пиелонефрит прослеживается чаще, чем у мальчиков.
Для молодых девушек, ведущих беспорядочный половой образ жизни, характерен ряд заболеваний, способных провоцировать острый пиелонефрит:
- Цистит дефлорационный;
- Гестационный вульвит;
- Воспалительные процессы репродуктивной системы.
Риск болезни повышается при физиологических перестройках организма. В период 4-6 лет ослабляется эластичность мочевыводящих путей, повышается тонус мышц. На этом фоне возникают дискинезии, при которых появляются расстройства уродинамики. Застойные изменения способствуют размножению бактерий.
Бактериальные формы пиелонефрита характеризуются выделением бактерий с мочой. Симптомы появляются также при ограниченной проходимости мочеточника или гнойном поражении почки.
Не существует единой классификации заболевания. Наиболее удобной считается клиническая градация на острый и хронический, вторичный и первичный, осложненный и неосложненный.
По типу пациентов воспаление лоханки разделяют на следующие виды:
- Детское;
- При беременности;
- Старческое;
- При сахарном диабете.
На практике удобна классификация Лопаткина, по которой пиелонефрит делится на следующие морфологические формы:
- Вторичный и первичный;
- Двусторонний, односторонний;
- Хронический, острый;
- Некротический, гнойный, серозный;
- Фаза ремиссии или воспаления;
- Осложненный (пионефроз, сморщивание почки, абсцесс, карбункул, апостематоз).
Пиелонефрит острый: симптомы и лечение при беременности
Острый пиелонефрит при беременности затрудняет вынашивание ребенка. Заболевание провоцирует следующие осложнения:
- Гипоксия плода;
- Плацентарная недостаточность;
- Преждевременные роды;
- Угрозы прерывания беременности;
- Внутриутробное инфицирование.
Симптомы острого пиелонефрита удобнее разделять по степени риска, чтобы назначить правильное лечение.
- Риск 1 степени – острый пиелонефрит, возникший на фоне беременности;
- Риск 2 степени – обострение хронического процесса, существовавшего до зачатия;
- Риск 3 степени – сочетание воспаления лоханки с повышением артериального давления (гипертония).
Вышеописанная градация важна для акушер-гинекологов с целью определения тактики ведения пациентки.
При 1 стадии риска прогноз благополучный, роды самостоятельные. Может появляться внутриутробное инфицирование ребенка.
При 2 стадии значительно повышается частота осложнений – 20-50%. Преждевременные роды, самопроизвольный аборт, поздний токсикоз, повышенная перинатальная смертность – все эти особенности осложняют течение воспаления лоханочной системы почек. Сохранение беременности при этой стадии возможно только при отсутствии токсикоза, гипертензии, хорошем здоровье женщины.
Беременность противопоказана при 3 степени. Вынашивание ребенка при этой форме опасно серьезными осложнениями с прерыванием, гибелью плода и женщины.
Вынашивание ребенка при наличии одной почки возможно только при хорошем состоянии органа. При малейшем снижении ее функциональности проводится незамедлительное прерывание беременности.
Симптомы острого пиелонефрита
Рассмотрим симптомы острого пиелонефрита у детей:
- Нарушения мочеиспускания в виде учащения, жжения болезненности;
- Болевые ощущения живота или поясницы, усиливающиеся при нагрузке;
- Субфебрильная температура тела (свыше 38 градусов);
- Бледность кожи, слабость, головная боль.
У детей раннего школьного возраста симптомы воспаления почечной лоханки имеют некоторые особенности. Вначале процесса возникает повышение температуры. Затем к нему присоединяется интоксикация.
Учащение мочеиспускания приводит к обезвоживанию. Отсутствие аппетита, потеря жидкости способствует похудению. У ребенка нет настроения. Постоянные срыгивания беспокоят родителей.
При них не помогают традиционные спазмолитики.
Из-за снижения защитных сил иммунной системы у детей раннего возраста повышен риск сепсиса (бактериальное заражение) крови.
Изменения центральной нервной системы, надпочечников, сердца и других внутренних органов приводят к значительному ухудшению здоровья детей, больных пиелонефритом. Чтобы не запустить нозологию, ее нужно выявлять на ранних стадиях.
Пиелонефрит острый: лечение
Лечение пиелонефрита (острого) у детей и взрослых требует обязательного использования антибактериальных средств. На начальном этапе осуществляется эмпирическая терапия антибиотиками широкой направленности. Одновременно берется моча для посева на бактериальные среды.
После роста культуры микроорганизмов примерно через 1-2 недели становится известен возбудитель инфекции и спектр его антибактериальной чувствительности. С этих пор отменяются антибактериальные средства широкого спектра (только после завершения курса), а лечение острого пиелонефрита проводится направленными препаратами.
Одновременно назначаются процедуры для улучшения циркуляции почек, устранения блока мочевыводящих путей.
Лечение воспаления лоханки почек антибиотиками
Симптомы и лечение острого пиелонефрита зависят от вида возбудителя, его чувствительности к антибиотикам, состояния иммунитета.
Продолжительность антибиотикотерапии при острой форме заболевания – 1-2 недели. Ранние стадии воспаления лоханки лечатся антибиотиками широкого спектра до получения результатов бактериологического посева мочи и определения чувствительности микроорганизмов к препаратам. Выбор отдается фторхинолонам, которые обладают максимальной эффективностью на инфекции мочеполового тракта.
Таваник – до 500 мг в сутки или бета-лактамы – самая распространенная категория препаратов от острого пиелонефрита у взрослых. Для детей нефрологи чаще рекомендуют защищенные пенициллины (аугментин).
Клинические исследования показали неплохой эффект от цефалоспоринов 2-4 поколения. Монобактамы, полусинтетические уреидопенициллины, ингибиторы бета-лактамазы назначаются внутримышечно по 2 грамма однократно за сутки. Цефазолин с амоксициллином рекомендуется для употребления детям.
Распространенные антибиотики при воспалении почек:
- Циластин – по 0,5 грамма в сутки внутримышечно;
- Амоксициллин с клавулановой кислотой (аугментин) – по 1 грамму трижды ежесуточно внутривенно;
- Сульбактам.
При слабой эффективности вышеперечисленных лекарственных средств назначаются аминогликозиды (тобрамицин, гентамицин), несмотря на их токсическое влияние на почки и внутреннее ухо.
Новое поколение препаратов характеризуется снижением токсичности, но препараты обладают высокой стоимостью. Лечение амикацином в суточной дозе до 3 мг на килограмм веса назначается пациентам с полирезистентными штаммами (нечувствительность к большинству антибиотиков).
Современные тетрациклины (доксибене, доксициклин), макролиды (рулид, сумамед) применяются при остром пиелонефрите реже. Лечить данными препаратами воспаление лоханки приходится при длительном течении заболевания, когда требуется постоянно менять антибактериальные препараты.
При выборе антибиотика нужно обращать внимание на следующие факторы:
- Степень эффективности лечения предыдущим препаратом;
- Результаты предшествующей терапии;
- Фармакокинетику антибактериальных средств у конкретного пациента;
- Кислотность мочи.
При хронических формах лечения антибиотиками недостаточно. Для предотвращения рецидивов проводится химиотерапия.
Лечение острого пиелонефрита химиотерапией
Химиотерапия острого пиелонефрита проводится при неэффективности других консервативных процедур. Антибиотики назначаются курсами на протяжении года у пациентов с частыми обострениями хронического воспаления лоханки.
На протяжении цикла терапии следует делать перерывы. Между курсами использования антибиотиков применяется фитотерапия.
Промышленные фармацевтические сборы (цистон, канефрон, фитолизин) обладают спазмолитическим, противовоспалительным, обезболивающим действием.
Для химиотерапии лучше применять бактериостатические антибиотики:
- Налидиксовая кислота;
- Нитрофураны;
- Сульфаниламиды.
- Идентифицировать возбудителя нужно на начальной стадии болезни, чтобы избежать длительных курсов лечения заболевания.
Химиотерапия пиелонефрита на длительное время у пожилых пациентов не проводится. Лечение такой категории пациентов осуществляется интенсивными периодическими курсами. Для уменьшения риска осложнений требуется периодическая смена антибиотика.
Бактериологический посев при длительной терапии не эффективен. Применение нитрофуранов, сульфаниламидов, налидиксовой кислоты приводит к изменению микроорганизма, выработке устойчивости к антибактериальным средствам.
Рационально проводить лечение препаратам разных терапевтических групп. Чередование лекарств позволяет уничтожить бактерии полностью. Потенциальная угроза от терапии – риск побочных эффектов и осложнений.
Опасны длительные курсы препаратов у пожилых пациентов. Только при тяжелых и выраженных формах заболевания рационально долговременное лечение пиелонефрита у пожилых людей. Бактериостатическая химиотерапия показана при наличии следующих состояний:
- Неврастения тазовых органов;
- Декомпенсированный диабет;
- Мочекаменная болезнь;
- Аденома простаты;
- Наложение мочеточниково-кишечного анастомоза;
- Бессимптомная бактериурия.
Для старых людей показано немедикаментозное лечение. На фоне консервативной терапии желательно употреблять около 1,5 литров воды при отсутствии почечной недостаточности, болезней сердечнососудистой системы, отеков лица и нижних конечностей. Фитотерапия обладает меньшим количеством побочных эффектов.
Хирургическое вмешательство при остром пиелонефрита проводится тогда, когда консервативные процедуры не помогают, существует высокий риск для жизни пациента. Операции подвергаются гнойные формы заболевания – карбункулы, апостемы. Характер вмешательства определяется индивидуально.
Целью операции является остановка гнойно-воспалительного процесса пораженной почки. Характер процедур должен быть направлен на предотвращение воспалительных изменений контралатеральной почки, нормализацию оттока урины.
Хирургическое вмешательство предполагает декапсуляцию, люмботомию, нефростопию с дренированием воспалительного очага.
Лечение острого пиелонефрита должно быть комплексным. Терапия должна завершаться выздоровлением. Эррадикация воспалительных изменений позволяет предотвратить хронизацию патологического процесса.
Своевременная ликвидация провоцирующих факторов предотвращает почечную недостаточность. Бережно относитесь к здоровью!
Источник: http://vnormu.ru/ostryi-pielonefrit-simptomy-lechenie.html
Острый пиелонефрит
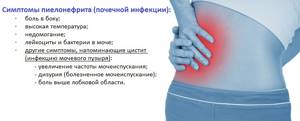

Острый пиелонефрит может перейти в хроническую форму, если лечение проводилось неправильно или вовсе не осуществлялось.
При остром пиелонефрите в воспалительный процесс вовлекается межуточная ткань, почечные лоханки и чашечки.
Острая форма заболевания почек в преимуществе случаев диагностируется у женщин, страдают одна или две почки.
В большинстве случаев у больных диагностируется правосторонний пиелонефрит.
Это объясняется анатомическими особенностями структуры правой почки. В связи с этим в правой почке образуются застойные явления. ↑
Причины развития и симптомы заболевания
Развитие острого пиелонефрита начинается вследствие попадания в почечную ткань и лоханку вредоносного микроорганизма. Проникают они обычно через кровь или мочеточники. В первом случае бактерии и вирусы могут попасть в результате перенесенных:
- инфекционных заболеваний;
- фурункулеза;
- тонзиллита;
- остеомиелита и других.
Стрептококки, стафилококки и другие микробы становятся главным этиологическим фактором. В большинстве случаев провокатором инфицирования путем мочеточников выступают кишечная палочка и различные бактерии кишечной среды.
Возникновение острого пиелонефрита в таком случае обусловлено патологиями мочевыводящих путей, во время которых отмечаются:
- Камни;
- Трудность выведения мочи;
- Новообразования в виде опухолей;
- Стриктуры и прочие.
Трудность мочевыделения возможна и во время беременности.
При попадании инфекции в орган через кровь большое значение имеют процессы неправильного выведения мочи. В нормально функционирующих почках инфекция не может спровоцировать воспаление.
Симптомы острого пиелонефрита в большей мере зависят от протекания и формы патологического процесса. При серозной форме заболевание не отличается яркой клинической картиной. В свою очередь при гнойной форме у пиелонефрита признаки более выражены.
При острой форме заболевания проявляются следующие признаки:
- Беспокоящая тупая боль, локализованная в пояснице;
- Неправильный отток мочи;
- Увеличивающаяся слабость;
- Повышенная температура тела (до 39 градусов);
- Лихорадка;
- Интенсивное потоотделение;
- Головная боль, одышка.
Во время двустороннего заболевания почек болезненность проявляется с разной силой. В некоторых случаях пациенту кажется, что болит живот и спина. Неправильная функция мочеиспускания отличается частыми позывами к опустошению мочевого пузыря.
Это явление наблюдается чаще в ночное время. При ощупывании живота лечащий доктор отмечает дискомфорт в зоне поражения.
Почти всегда на начальной стадии развития заболевания возникают признаки раздражения брюшины, поэтому диагностика путем ощупывания усложняется.
Часто при почечной болезни повышается артериальное давление и появляется отечность. ↑ http://feedmed.ru/bolezni/mochevydelitelnoj-sistemy/ostryiy-pielonefrit.html
Признаки обострения хронической патологии
Обострение пиелонефрита характеризуется тупой болью, отдающей в пояснице, головной болью, слабостью, бледностью кожи. Гипертоники страдают от изменения артериального давления.
Более яркими признаками выступают сильный озноб, жажда, потеря аппетита, легкая тошнота, сильная боль в поясничной зоне. Температура тела сильно повышается.
Данные симптомы выражены ярче, если страдают две почки.
В таком случае этим признакам сопутствует позыв к рвоте.
Явление говорит о том, что в результате неправильной работы почек появляется интоксикация вредными компонентами обмена веществ, в составе которых присутствуют соединения азота, не выходящие из организма.
↑
Что вам еще обязательно надо прочитать:
↑
Процесс диагностики острого заболевания включает физикальное обследование, то есть – пальпацию. Во время пальпации поясницы и подреберья изучается почка.
Во время острой формы заболевания почка увеличивается, напрягаются мышцы живота и спины. Если больной мужчина, то необходима процедура ректального осмотра простаты, а также ощупывания мошонки.
У женщин проводится вагинальное исследование.
Чтобы диагностировать болезнь и контролировать процесс лечения, назначается процедура УЗИ.
Чтобы установить вид возбудителя и его восприимчивость к противомикробным лекарствам, важна процедура бактериального посева.
↑
Посмотрите видеоролики этой теме
Видео по данной теме
↑
Возможные осложнения болезни
Острый пиелонефрит может повлечь за собой острую почечную недостаточность. Однако наиболее серьезным осложнением может стать сепсис (заражение крови) и бактериальный шок.
Иногда в виде осложнения может развиться паранефрит. Не исключается появление маленьких гнойничков на почке и в ее корковом веществе (явление носит название «апостеноматозный пиелонефрит»).
Часто вышеупомянутые гнойничковые образования объединяются, что отличается гнойно-воспалительным, ишемическим и некротическим процессами («карбункула почки»). Случается расплавление почечной паренхимы («абсцесс почки») и некроз сосочков органа.
Отсутствие своевременного лечения ведет к терминальной стадии заболевания.
В таком случае прогрессирует пионефроз, при котором почка страдает от гнойного расплавления и служит очагом, складывающийся из полостей с мочой, гнойным содержимым и компонентами тканевого распада. ↑
Лечение острого процесса
Независимо от причин заболевания, лечение острого пиелонефрита должно быть систематическим. В него входит прием лекарственных препаратов, диета, режим, мероприятия, цель которых предупреждение первопричин, мешающих нормальному оттоку мочи.
Пациенты, страдающие острой формой заболевания, обязательно госпитализируются.
В зависимости от формы заболевания госпитализация совершается в урологическое или терапевтическое отделение. Наибольшее значение в лечении имеет прием противомикробных препаратов.
Главный принцип антибактериальной терапии – своевременное начало и правильный выбор препаратов с учетом восприимчивости к нему бактериальной флоры.
При тяжелой форме пиелонефрита прописываются максимальные дозы препаратов, которые чаще всего сочетаются с нитрофурановым рядом или сульфаниламидами.
Длительность антибактериальной терапии – минимум две недели (в преимуществе 4 и более недель). Так как в процессе терапии есть вероятность изменения микрофлоры или проявления ее устойчивости к антибиотику, то посев мочи на микрофлору проводится повторно через каждые 10-14 дней, где и определяется ее восприимчивость к антибиотику.
Длительное лечение антибиотиками требует приема противогрибковых препаратов, витаминов и антигистаминных препаратов.
↑
Диета при заболевании
При заболевании назначается диета, провоцирующая ощелачивание мочи. Важно потреблять много жидкости, чтобы избежать интоксикации. Это помогает снизить болевой синдром.
Принципы лечебной терапии:
- С самого начала, при повышении температуры больной должен употреблять за сутки больше 2литров жидкости (чаи, компоты, отвары). Благодаря жидкости мочевые пути постоянно промываются и со временем кислотно-щелочной уровень мочи стабилизируется. Тем не менее, при неправильном оттоке мочи пить много нельзя, о чем заранее говорит врач;
- При первых симптомах назначается растительно-молочная диета. Соли должно быть минимальное количество: в сутки не более 6гр. Каждый день больному нужно потреблять овощи и фрукты, оказывающие мочегонное воздействие. Это могут быть кабачки, огурцы, дыни.Если из-за пиелонефрита проявилась анемия, то в рационе снижается потребление растительной пищи и увеличивается потребление продуктов, содержащих глюкозу;
- Разрешается употреблять кисломолочные продукты, молоко, яйца. При выздоровлении в рацион добавляются нежирные сорта мяса и рыбы;
- Из мучных изделий допускается употребление диетического хлеба без соли;
- Супы могут быть только вегетарианскими;
- Крупы и каши употребляются в минимальном количество.
Из рациона больного исключаются:
- Бобовые;
- Рыбные и мясные бульоны;
- Грибы;
- Газированные напитки;
- Специи, копченые продукты, соленья;
- Спиртные напитки;
- Консервы, маринады.
Питаться нужно дробно (каждые три часа и маленькие порции). Приготовление пищи для больного подразумевает щадящие способы обработки: готовка на пару, варка, тушение.
Своевременное лечение, соблюдение всех советов и рекомендаций врача, правильное питание помогут избавиться от заболевания без негативных последствий.
ПОДЕЛИСЬ И РАССКАЖИ ДРУЗЬЯМ
Это поможет:
Источник: http://FeedMed.ru/bolezni/mochevydelitelnoj-sistemy/ostryiy-pielonefrit.html
Заболевание почек острый пиелонефрит: симптомы, диагностика, лечение
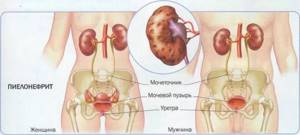
Острый пиелонефрит является неспецифическим гнойным воспалением почек, при котором преимущественно поражаются интерстициальная почечная ткань и чашечно-лоханочная система. При заболевании острый пиелонефрит симптомы имеют важное значение для диагностики.
Клинические симптомы острого пиелонефрита
Начало острого пиелонефрита обычно характеризуется ознобом, резким повышением температуры тела до 38-39 градусов. Через некоторое время появляются ноющие, тупые боли в пояснице, иногда довольно интенсивные. Может беспокоить учащенное болезненное мочеиспускание, которое обычно свидетельствует о присоединении цистита и уретрита.
В диагностике острого пиелонефрита важно учитывать начало заболевания, динамику симптомов и их характер. При расспросе больного необходимо уточнить, не болел ли он в последнее время какими-либо гнойными или инфекционными заболеваниями, в том числе мочевыводящих путей и половых органов. Все симптомы острого пиелонефрита можно разделить на общие и местные.
Общие симптомы:
- перемежающаяся высокая лихорадка,
- озноб,
- потливость,
- обезвоживание (жажда),
- симтомы интоксикации (головная боль, недомогание, утомляемость),
- диспепсические явления (снижение аппетита, диарея, иногда боли в животе, тошнота, рвота).
Местные симтомы:
- боли в пояснице на стороне поражения, носящие постоянный, тупой характер, усиливающиеся при движении и пальпации;
- положительный симптом Пастернацкого (боль при поколачивании по поясничной области);
- иногда на стороне поражения врач может обнаружить напряжение мышц брюшной стенки, а на 3-5 сутки заболевания в области почки – болезненный инфильтрат.
Схема лечения острого пиелонефрита
Существуют следующие клинические формы острого пиелонефрита:
- острейшая (с тяжелым общим состоянием, высокой температурой тела с потрясающим ознобом, который может повторяться 2-3 раза за сутки, т.е. картина характерна для сепсиса со скудными местными проявлениями болезни);
- острая (выражены местные симптомы, умеренная интоксикация, озноб, обезвоживание организма);
- подострая (на первый план выходят местные симптомы пиелонефрита, а общие почти отсутствуют);
- латентная (бессимптомная или малосимптомная): эта форма не представляет непосредственной угрозы для жизни больного, но может приводить к хронизации процесса, частые обострения которого обусловливают развитие сморщенной почки.
При постановке диагноза необходимо уточнить, какой формы острый пиелонефрит: лечение во многом зависит от характера проявлений. Окончательный диагноз заболевания устанавливается в стационаре, где проводится комплексное обследование больного.
Лабораторно-инструментальные признаки острого пиелонефрита
Лабораторная диагностика
- Общий анализ мочи: характерны пиурия (лейкоцитурия), наличие бактерий и незначительная протеинурия, иногда – микрогематурия. Большое количество эритроцитов (макрогематурия) бывает при сочетании острого пиелонефрита с почечной коликой, осложнившихся некрозом почечных сосочков.Удельный вес мочи при пиелонефрите как правило остается в норме (более 1014).
Это обусловлено, с одной стороны, сохранением функции многих канальцев, а сдругой — олигурией из-за значительных потерь жидкости с потом и при дыхании, а также увеличением продукции азотистых шлаков из-за ускоренного катаболизма, что характерно для лихорадки любого происхождения.
- Исследования мочи по Аддису-Каковскому, Нечипоренко, Амбюрже: выявление в мочевом осадке большого количества лейкоцитов с преобладанием нейтрофилов, а также наличие бактерий. Диагноз подтверждается при содержании 50-100 тысяч и более микробных тел в 1 мл мочи.Если бактерий меньше, то это говорит о внепочечном заражении мочи.
- Общий анализ крови: обнаруживаются нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ.
- Посев мочи на питательную среду для уточнения вида бактерий и их чувствительности к антибиотикам.
Инструментальная диагностика
Проводится УЗИ почек, при котором можно определить расширение почечных лоханок, неоднородность ткани почки с участками уплотнений. Другой метод – компьютерная томография – не имеет больших преимуществ перед УЗИ, ее используют в основном для дифференциальной диагностики карбункула почек с опухолью.
Радионуклидные методы (урография, сцинтиграфия) позволяют определить сохранность функции почек, с той же целью применяется контрастная внутривенная или ретроградная урография. Гистологическое исследование проводится посредством биопсии почечной ткани, при которой выявляются воспалительная инфильтрация интерстиция и некрозы.
Патологоанатомические изменения почек
При остром пиелонефрите морфологические изменения почек представлены гнойными очагами, имеющимися во многих участках межуточной ткани. Иногда мелкие очаги могут сливаться друг с другом, образуя при этом крупный гнойник – карбункул.
Если мелкие гнойники или карбункул вскрываются в полость лоханки, то возникает пиурия (выделение гноя с мочой). Когда гной попадает в паранефральную клетчатку, развивается паранефрит. В случае выздоровления гнойные очаги замещаются соединительной тканью, образующей рубцы.
При большой распространенности процесса или повторном пиелонефрите соединительнотканные рубцы могут приводить к сморщиванию почки.
Острый гнойный пиелонефрит
Лечение острого пиелонефрита
Лечение заболевания непременно проводится в стационаре, где на больного составляется история болезни: пиелонефрит относится к таким состояниям, которые могут привести к множеству осложнений при несвоевременном или неадекватном лечении.
Терапия острого пиелонефрита включает в себя постельный режим до окончания лихорадки, щадящую диету и медикаментозную терапию. Диета больного должна содержать легкоусвояемую пищу, исключаются острые блюда и продукты, содержащие экстрактивные вещества (укроп, лук, чеснок и др.). В сутки необходимо выпивать 2-3 литра жидкости при условии, что отток мочи не нарушен.
Главную роль в лечении заболевания играет медикаментозная терапия, а именно антибактериальные средства. Применяются препараты с широким спектром действия или с учетом чувствительности бактерий, вызвавших пиелонефрит. При выборе препарата предпочтение отдается тем, которые выделяются с мочой в высокой концентрации. Часто комбинируют антибиотики и уросептики.
Кроме того, назначают витамины, иногда иммунокоррегирующие средства. При значительной общей интоксикации и тяжелом состоянии больного проводится дезинтоксикационная терапия: внутривенно вводятся полиионные растворы, диуретики. При острейшей форме пиелонефрита прибегают к гемодиализу, плазмоферезу.
В случаях, когда в почках образуются большие гнойные очаги или затруднен отток мочи, может потребоваться хирургическое лечение. После стихания острого процесса к основному лечению можно добавить фитотерапию.
Применяются отвары и настои растений с мочегонным, противовоспалительным, антимикробным эффектами.
При правильном лечении признаки пиелонефрита могут быть купированы в течение нескольких дней. Нормализуется температура тела, улучшается самочувствии. Но даже при быстром выздоровлении консервативное лечение длительное, антибактериальная терапия длится 4-6 недель с периодической заменой средств.
В целом, прогноз при неосложненном остром пиелонефрите и своевременно начатом лечении благоприятный.
Источник: http://lechim-pochki.ru/ostryiy-pielonefrit-simptomyi/
Острый пиелонефрит — симптомы, лечение и антибиотики, диета
- Расшифровка анализов онлайн — мочи, крови, общий и биохимический.
- Что значат бактерии и включения в анализе мочи?
- Как разобраться в анализах у ребенка?
- Особенности проведения МРТ-анализа
- Специальные анализы, ЭКГ и УЗИ
- Нормы при беременности и значения отклонений..
Расшифровка анализов
Что это такое?
Острый и хронический пиелонефрит — это воспалительное поражение почек, вызываемое патогенными микроорганизмами. В воспалительный процесс вовлекаются чашечки, лоханки и паренхима почки.
Это заболевание может развиваться в любом возрасте. По распространенности занимает второе место, уступая лишь острым инфекциям дыхательных путей.
О причинах острого пиелонефрита
Острый пиелонефрит почек всегда связан с инфекционными агентами, являющимися его непосредственной причиной. Наиболее часто возбудителями выступают бактерии, в норме обитающие в толстой кишке. Это:
- Кишечная палочка (обнаруживается в 90% случаев);
- Клебсиелла;
- Энтеробактерии;
- Стафилококки;
- Энтерококки;
- Синегнойная палочка;
- Протей.
Другими возможными возбудителями являются: туберкулезные микобактерии, кандиды, вирусы.
Микроорганизмы могут различными путями попадать в почку:
- Восходящий – самый распространенный путь. Он подразумевает первоначальное размножение микроорганизмов у наружного отверстия уретры и последующее их проникновение в мочевой пузырь.
- Гематогенный, реализующийся при бактериемии, когда бактерии присутствуют в крови, с которой и проникают в почку.
- Контактный – микробы распространяются на почку из рядом расположенных органов, в которых уже развился воспалительный процесс.
Повышенный риск пиелонефрита существует у людей, имеющих предрасполагающие факторы:
- Задержка мочи на фоне обструкции мочевыводящих путей;
- Сахарный диабет (значительно увеличивает риск гнойных форм заболевания);
- Поликистозная болезнь почек;
- Аномалии развития мочевых и половых органов;
- Мочекаменная болезнь;
- Катетеризация мочевого пузыря.
Согласно эпидемиологическим исследованиям ,существует три периода повышенной заболеваемости пиелонефритом, зависящих от возраста:
- Период раннего детства, когда заболеваемость девочек в 8 раз выше, чем у мальчиков.
- Репродуктивный возраст до 35 лет – заболеваемость женщин преобладает над заболеваемостью мужчин (в 7 раз).
- Возраст старше 60 лет, когда мужчины более уязвимы по сравнению с женщинами (это связано с частым развитием опухолей предстательной железы у пожилых мужчин).
Признаки острого пиелонефрита
Формы острого пиелонефрита определяют характер клинической симптоматики. Чем выше активность воспалительного процесса, тем тяжелее течет заболевание и тем более разнообразна клиническая картина.
Основными формами острого пиелонефрита являются:
- Серозный, представляющий начальную стадию воспаления, при которой гнойного инфильтрата в почках еще нет;
- Гнойный – следующая стадия серозного воспаления;
- Апостематозный – в почках образуются множественные мелкие очаги гнойного экссудата;
- Карбункул – слияние нескольких гнойных очагов в один;
- Абсцесс — образование в почечной паренхиме гнойной полости, которому предшествует ишемия и некроз с последующим присоединением гноеродных бактерий.
Симптомы острого пиелонефрита
Неосложненный острый пиелонефрит имеет яркую клиническую симптоматику. Она складывается из общего интоксикационного синдрома и местного воспалительного:
- Состояние пациента среднетяжелое или тяжелое.
- Слабость, повышенная потливость.
- Лихорадка до 40°С с ознобом.
- Тошнота, сопровождающаяся рвотой.
- Головная боль.
- Учащение мочеиспускания (в отличие от цистита оно безболезненно).
- Боли в поясничной области ноющего или схваткообразного характера.
На фоне угнетенного состояния иммунитета острый пиелонефрит может протекать в атипичной форме, симулирующей поражение желудочно-кишечного тракта.
Диагностика острого пиелонефрита
Диагноз острого пиелонефрита выставляется на основании результатов 2 основных анализов:
- Общеклинического исследования мочи (иногда требуется анализ по Нечипоренко с целенаправленным подсчетом лейкоцитов).
- Бактериологического изучения мочи с определением чувствительности к антибиотикам выделенных микроорганизмов.
Анализ мочи при остром пиелонефрите будет достоверным и информативным только в том случае, если соблюдены правила его сбора. К ним относятся:
- Сбор средней струи мочи (первые 10 мл – это моча из мочеиспускательного канала, а остальное – моча из пузыря, профильтровавшаяся в почках).
- Мужчина должен отвести крайнюю плоть и тщательно промыть головку полового члена.
- Женщине следует тщательно промыть половые органы, после чего влагалище закрыть ватным шариком, чтобы избежать попадания из него в мочу микроорганизмов.
Лабораторными признаками острого пиелонефрита являются:
- Повышенное количество лейкоцитов в мочевом осадке.
- Выявление бактерий.
- Незначительное количество эритроцитов, свидетельствующее о некрозе и камнях в мочевых путях.
Диагностическим критерием пиелонефрита при проведении бактериологического исследования является титр микробов более 104 КОЕ/мл. Если показатели ниже этого значения, то инфекция в мочевых путях отсутствует.
Ультразвуковое исследование является дополнительным к вышеперечисленным. Оно проводится для изучения строения почек и исключения в них локальных патологических процессов (гнойных очагов и кист) и аномалий. С его помощью можно определить наличие обструкции мочевых путей.
В трудных диагностических случаях требуется прибегать к рентгенографии и компьютерной томографии.
Лечение острого пиелонефрита, антибиотики
Лечение острого пиелонефрита проводится при обязательном соблюдении пациентом постельного режима. Первоочередное направление терапии – это обязательное назначение антибиотиков сроком на 1- 2 недели.
Группой выбора являются фторхинолоны, так как кишечная палочка (как наиболее частый возбудитель) проявляет к ним повышенную чувствительность. В некоторых случаях могут назначаться и защищенные пенициллины.
Вторым направлением в лечении является прием спазмолитических и противовоспалительных средств. Последние не только купируют воспалительную реакцию в почках, но и снижают повышенную температуру тела, нормализуя самочувствие.
В некоторых случаях пациентам может потребоваться и оперативное лечение. Показаниями для него являются:
- Разрушение паренхимы почек (гнойное воспаление).
- Нарушение оттока мочи.
При гнойных очагах в зависимости от их размера может проводиться полное удаление почки (нефрэктомия) или дренирование абсцесса через кожу под контролем ультразвука. Нарушенная уродинамика (отток мочи) предполагает катетеризацию мочеточника.
Диета при болезни
Диета при остром пиелонефрите (диета №7) играет важное значение в скорейшем и наиболее полном восстановлении функции почек. Она подразумевает ограничение белковых продуктов и полное исключение соли, при этом количество жиров и углеводов остается в пределах нормы.
Пациентам с пиелонефритом разрешаются:
- Безбелковый и отрубной хлеб;
- Супы, но на втором отваре;
- Нежирное мясо (первые 14 дней заболевания его количество в рационе должно быть снижено, а затем можно увеличивать суточную порцию);
- Нежирная рыба;
- Яйца (не более 2 в неделю);
- Молочные продукты и молоко (в умеренном количестве);
- Овощи и фрукты;
- Нежирные и несоленые сорта сыра;
- Некрепкий кофе и чай.
Из рациона следует исключить:
- Черный и пшеничный хлеб;
- Соленья;
- Бульоны на основе мяса, рыбы и грибов;
- Жирное мясо, в т.ч. и колбасы;
- Бобовые и грибы;
- Лук и чеснок;
- Крепкий кофе и шоколад;
- Любые виды алкоголя;
- Минеральная вода, обогащенная натрием.
В рамках диеты №7 кулинарная обработка может быть различной – отваривание, запекание и пропаривание. Жаренье тоже разрешается. Температура еда не имеет значения.
Осложнения пиелонефрита
Острый пиелонефрит, протекающий без осложнений, очень быстро «откликается» на проводимую антибактериальную терапию. Остаточные повреждения почечной паренхимы минимальны или вообще отсутствуют, особенно при заболевании в детском возрасте (все изменения обратимы).
Повторные эпизоды заболевания наблюдаются редко.
Однако после острого пиелонефрита в редких случаях могут развиться неблагоприятные исходы:
- Нефросклероз — образование рубцов на почке, приводящее к снижению их функции.
- Острая недостаточность почек (своевременное начало лечения способствует благополучному разрешению).
- Септический синдром (к его развитию предрасполагает наличие сахарного диабета у пациента)
Очень редкое осложнение с агрессивным течением – это ксантогранулематозный пиелонефрит. Для него характерно наличие большого количества лимфоцитов и макрофагов в почечной паренхиме, стимулирующих образование липидных включений и неконтролируемое размножение клеток.
Профилактика острого пиелонефрита
Профилактические мероприятия помогут предотвратить развитие острого пиелонефрита у пациентов из группы риска. Им рекомендуется:
- Своевременное лечение кариозных зубов и других заболеваний ротовой полости, патологии ЛОР-органов.
- Регулярное мочеиспускание, исключающее застой мочи.
- Закаливание и укрепление иммунитета.
- Соблюдение гигиены половых органов.
Источник: http://medknsltant.com/ostryj-pielonefrit/
Острый пиелонефрит

Острый пиелонефрит в урологии является наиболее частым заболеванием почек. Острый пиелонефрит нередко возникает в детском возрасте, когда нагрузка на почки очень интенсивна, а их морфо-функциональное развитие еще незавершенно. У взрослых острый пиелонефрит чаще встречается у женщин в возрасте до 40 лет.
Острый пиелонефрит может быть первичным (необструктивным) и вторичным (обструктивным). Первичный пиелонефрит протекает на фоне нормального оттока мочи из почек; вторичный пиелонефрит связан с нарушением проходимости верхних мочевых путей вследствие их внешнего сдавления или обструкции.
По характеру воспалительных изменений острый пиелонефрит может носить серозный или гнойно-деструктивный характер (пиелонефрит апостематозный, абсцесс или карбункул почки). В тяжелых случаях острый пиелонефрит может осложняться некротическим папиллитом — сосочковым некрозом.
В острый пиелонефрит может вовлекаться одна или обе почки.
Причины острого пиелонефрита
Острый пиелонефрит развивается при эндогенном или экзогенном проникновении патогенных микроорганизмов в почку. Чаще острый пиелонефрит вызывается кишечной палочкой (в 50 % случаев), протеем, синегнойной палочкой, реже – стафилококками или стрептококками.
При первичном остром пиелонефрите инфекция может попадать в почку гематогенным путем из первичных очагов воспаления в мочеполовых органах (при аднексите, цистите, простатите и др.
) или из отдаленных органов (при тонзиллите, кариесе, синусите, фурункулезе, бронхите, холецистите и т. д.).
Реже инфицирование происходит по восходящему механизму, по стенке или просвету мочеточника (при пузырно-мочеточниковом рефлюксе).
Вторичный острый пиелонефрит связан с нарушением пассажа мочи на фоне стриктур мочеточника, обструкции мочеточника камнем, стриктур и клапанов уретры, аденомы предстательной железы, рака простаты, фимоза, нейрогенного мочевого пузыря. Предрасполагающими моментами к развитию острого пиелонефрита служат переохлаждение, обезвоживание, гиповитаминоз, переутомление, респираторные инфекции, беременность, сахарный диабет.
Воспаление при остром пиелонефрите связано не только с микробной инвазией, но и попаданием содержимого лоханки в интерстициальную ткань, что обусловлено обратным током мочи, т. е. форникальным рефлюксом. Почки при остром пиелонефрите полнокровны, несколько увеличены.
Слизистая почечных лоханок отечна, воспалена, изъязвлена; в лоханках может находиться воспалительный экссудат.
В дальнейшем в мозговом и корковом слое почки могут формироваться многочисленные гнойники или абсцессы; иногда отмечается гнойно-деструктивное расплавление почечной паренхимы.
Стадии острого пиелонефрита отвечают морфологическим изменениям, происходящим в почке.
Начальная фаза серозного воспаления характеризуется увеличением и напряжением почки, отеком околопочечной клетчатки, периваскулярной инфильтрацией межуточной ткани. При своевременном соответствующем лечении данная стадия острого пиелонефрита подвергается обратному развитию; в противном случае – переходит в стадию гнойно-деструктивного воспаления.
В стадии острого гнойного пиелонефрита выделяют фазы апостематозного пиелонефрита, карбункула и абсцесса почки. Апостематозный (гнойничковый) пиелонефрит протекает с образованием в корковом слое почки множественных мелких гнойничков размером 1-2 мм.
В случае слияния гнойничков может образовываться локальный нагноительный очаг — карбункул почки, не имеющий наклонности к прогрессирующему абсцедированию. Карбункулы имеют размер от 0,3 до 2 см, могут быть одиночными или множественными. При гнойном расплавлении паренхимы в очагах слияния гнойничков или карбункула формируется почечный абсцесс.
Опасность абсцесса почки заключается в возможности опорожнения сформировавшегося гнойника в паранефральную клетчатку с развитием гнойного паранефрита или забрюшинной флегмоны.
При благоприятном исходе острого пиелонефрита инфильтративные очаги постепенно рассасываются, замещаясь соединительной тканью, что сопровождается образованием рубцовых втяжений на поверхности почки. Рубцы вначале имеют темно-красный, затем — бело-серый цвет и клиновидную форму, на разрезе доходящую до лоханки.
Симптомы острого пиелонефрита
Течение острого пиелонефрита характеризуется местной симптоматикой и признаками выраженного общего инфекционного процесса, которые различаются в зависимости от стадии и формы заболевания.
Серозный пиелонефрит протекает более спокойно; при гнойном пиелонефрите развиваются ярко выраженные клинические проявления.
При остром необструктивном пиелонефрите преобладают общие симптомы инфекции; при обструктивном пиелонефрите – местная симптоматика.
Клиника острого необструктивного пиелонефрита развивается молниеносно (от нескольких часов до одних суток). Появляется недомогание, слабость, потрясающие ознобы со значительным повышением температуры до 39-40 °С, обильное потоотделение. Значительно ухудшает самочувствие головная боль, тахикардия, артралгия, миалгия, тошнота, запор или понос, метеоризм.
Из местных симптомов при остром пиелонефрите отмечается боль в пояснице, распространяющаяся по ходу мочеточника в область бедра, иногда – в живот и спину.
По характеру боль может быть постоянной тупой или интенсивной. Мочеиспускание, как правило, не нарушено; суточный диурез уменьшается за счет обильной потери жидкости с потом.
Пациенты могут обращать внимание на помутнение мочи и ее необычный запах.
Вторичный острый пиелонефрит, вызванный обструкцией мочевых путей, обычно манифестирует с почечной колики. На высоте болевого приступа возникает лихорадка с ознобом, головная боль, рвота, жажда.
После обильного потоотделения температура критически снижается до субнормальных или нормальных цифр, что сопровождается некоторым улучшением самочувствия.
Однако если фактор обструкции мочевых путей не будет ликвидирован в ближайшие часы, то приступ колики и подъема температуры повторится вновь.
Гнойные формы острого пиелонефрита протекают с упорной болью в пояснице, лихорадкой гектического типа, ознобами, резким напряжением мышц брюшной стенки и поясничной области. На фоне выраженной интоксикации может отмечаться спутанность сознания и бред.
В процессе распознавания острого пиелонефрита важны данные физикального обследования. При пальпации поясничной области и подреберья оценивают размеры почки, консистенцию, структуру поверхности, подвижность, болезненность.
При остром пиелонефрите почка обычно увеличена, мышцы поясницы и живота напряжены, поколачивание ребром ладони по XII ребру – болезненно, симптом Пастернацкого положителен.
При остром пиелонефрите у мужчин необходимо проведение ректального осмотра простаты и пальпации мошонки, у женщин — вагинального исследования.
В моче при остром пиелонефрите отмечается тотальная бактериурия, незначительная протеинурия, лейкоцитурия, при вторичном поражении – эритроцитурия. Бактериальный посев мочи позволяет определиться с видом возбудителя и его чувствительностью к противомикробным препаратам. Показатели крови характеризуются анемией, лейкоцитозом, повышением СОЭ, токсической зернистостью нейтрофилов.
УЗИ почек при остром пиелонефрите используется не только при диагностике, но и для динамического контроля процесса лечения.
Ценность данных эхоскопии заключается в возможности визуализации деструктивных очагов в паренхиме, состояния паранефральной клетчатки, выявления причины обструкции верхних мочевых путей.
Точное выявление деструктивных очагов, причин и уровня обструкции при остром гнойном пиелонефрите возможно при помощи МРТ или КТ почек.
При обзорной урографии обращает внимание увеличение размеров почек, выбухание контура при абсцессе или карбункуле, нечеткость очертаний паранефральной клетчатки.
С помощью экскреторной урографии определяется ограничение подвижности почки при дыхании, что является характерным признаком острого пиелонефрита. При тяжелом состоянии пациента или почечной недостаточности прибегают к проведению ретроградной пиелоуретерографии.
Селективная почечная ангиография, радионуклидная нефросцинтиграфия при остром пиелонефрите, главным образом, применяются для уточнения диагноза в качестве вспомогательных методов. Дифференциальная диагностика острого пиелонефрита проводится с аппендицитом, холециститом, холангитом, аднекситом.
Лечение острого пиелонефрита
При выявлении острого пиелонефрита проводится госпитализация пациента; лечение осуществляется под контролем нефролога.
Терапевтическая тактика при необструктивном и обструктивном остром пиелонефрите, серозной и гнойно-деструктивной форме различается.
К общим мероприятиям относится назначение постельного режима, обильного питья (до 2–2,5 л в сутки), фруктово-молочной диеты, легкоусвояемого белкового питания.
При первичном остром пиелонефрите сразу начинается патогенетическая терапия, основу которой составляют антибиотики, активные в отношении грамотрицательной флоры, — цефалоспорины, аминогликозиды, фторхинолоны.
При выборе противомикробного препарата также учитываются результаты антибиотикограммы.
Дополнительно назначаются НПВС, нитрофураны, иммунокорректоры, дезинтоксикационная терапия, УФОК, физиотерапия (СМВ-терапия, электрофорез, УВЧ).
При выявлении острого обструктивного пиелонефрита первоочередной мерой служит декомпрессия — восстановление уродинамики в пораженной почке. С этой целью предпринимается катетеризация лоханки мочеточниковым катетером или катетером-стентом, в некоторых случаях – пункционное наложение чрескожной нефростомы.
При наличии гнойно-деструктивных очагов прибегают к декапсуляции почки и наложению нефростомы, с помощью чего достигается уменьшение внутрипочечного давления, отека межуточной ткани, расширение просвета почечных сосудов. При обнаружении сформировавшихся гнойников производится их вскрытие. В случае тотального поражения почечной паренхимы и невозможности органосохраняющей тактики выполняется нефрэктомия.
Прогноз и профилактика острого пиелонефрита
Своевременная адекватная терапия позволяет достичь излечения острого пиелонефрита у большинства пациентов в течение 2-3 недель. В трети случаев отмечается переход острого пиелонефрита в хроническую форму (хронический пиелонефрит) с последующим склерозированием почки и развитием нефрогенной артериальной гипертензии.
Среди осложнений острого пиелонефрита может встречаться паранефрит, ретроперитонит, уросепсис, почечная недостаточность, бактериотоксический шок, интерстициальная пневмония, менингит. Тяжелые септические осложнения ухудшают прогноз и нередко становятся причиной летального исхода.
Профилактикой острого пиелонефрита является санация очагов хронического воспаления, которые могут служить источниками потенциального гематогенного заноса возбудителей в почки; устранение причин возможной обструкции мочевых путей; соблюдение гигиены мочеполовых органов для недопущения восходящего распространения инфекции; соблюдение условий асептики и антисептики при проведении урологических манипуляций.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_urology/acute-pyelonephritis
Острый пиелонефрит: симптомы, диагностика, лечение


Когда в паренхиму, канальцы, лоханки почек попадает инфекция, там начинается воспалительный процесс. Так возникает одно из самых распространённых заболеваний – острый пиелонефрит. Он находится на втором месте, первое занимает ОРВИ.
Такое воспаление приводит к атрофии почек, острой почечной недостаточности и другим тяжёлым осложнениям.
Именно поэтому как только появились первые характерные симптомы острого пиелонефрита, надо пройти диагностику и незамедлительно начать лечение.
Типичные симптомы острого пиелонефрита
Боли в поясничной области, сочетающиеся с высокой температурой тела, часто являются симптомом острого пиелонефрита.
Когда болезнь только начинается, воспалительный процесс затрагивает межуточную ткань, затем вовлекаются канальцы, лоханки почек. Позднее развивается эндартериит, склероз артериол, атрофия почки. Не следует затягивать с походом к врачу, если есть такие жалобы:
- высокая температура тела (39–40 0С);
- озноб;
- сухость во рту;
- жажда;
- повышенная потливость;
- боли в поясничной области;
- рвота, тошнота.
Локализация боли зависит от того, поражена ли одна почка или обе, а усиливается она при ходьбе, повышении температуры. Крайне редко отдаёт в подвздошную область, но при её возникновении возникает напряжение мышц поясницы. Если болезнь протекает в гнойной форме, то появляется боль, характерная для почечной колики. Это связано с тем, что гной закупоривает мочеточник.
Пиелонефрит бывает первичным, вторичным (возникает на фоне других патологий), соответственно клиническая картина болезни разнообразна. Так, если воспаление возникло из-за других заболеваний (мочекаменная болезнь, цистит и др.), то основными признаками является:
- дизурия;
- боли при мочеиспускании.
Для первичного пиелонефрита эти симптомы не характерны.
При двухстороннем поражении проявляются симптомы почечной недостаточности. Острая форма редко сопровождается:
- артериальной гипертензией;
- отёками.
Такие проявления свидетельствуют о том, что болезнь запущена или протекает с осложнениями.
С нарастанием интоксикации больные жалуются на:
- рвоту;
- сильные головные боли.
Если вовремя не обратиться за врачебной помощью, может возникнуть самое опасное осложнение острого пиелонефрита – бактериемический шок.
Он сопровождается внезапным падением артериального давления, вероятность летального исхода составляет 30 %, но нежелательно лечиться самостоятельно. Признаки, характерные для пиелонефрита, возникают из-за других заболеваний.
Установит точный диагноз, подберёт эффективную тактику лечения специалист, проведя клиническое обследование.
Как диагностируют пиелонефрит
Когда к врачу обращается пациент с типичными жалобами на острое воспаление почек (высокая температура, боли в пояснице), необходимо подтвердить диагноз. Специалист осмотрит больного.
При пальпации выявит, болезненна ли область почки, а если нет, то важное клиническое значение имеет симптом Пастернацкого (поколачивание в области поражённой почки болезненно, сопровождается эритроцитурией).
Обязательно назначают сдать кровь, мочу на анализ.
При интерпретации анализа мочи следует учитывать:
- При первичном пиелонефрите, на начальном этапе, отклонений от нормы иногда не бывает.
- Белок, лейкоциты, цилиндры, эритроциты в моче присутствуют при большинстве инфекционных заболеваний. Связано это с негативным воздействием токсинов на почки.
- Лейкоцитурия свидетельствует не только о пиелонефрите. Она бывает при воспалении нижних мочевых путей, половых органов.
- Олигурия, повышенная плотность мочи зависят от потери жидкости через кожу, лёгкие.
- Бактериурия. Если при пиелонефрите в моче не обнаруживают большого количества бактерий, скорее всего, болезнь сопровождается обструкцией лоханки или мочеточника. Обязательно делают микробиологический посев, чтобы выявить возбудителя и подобрать наиболее эффективные антибиотики.
Если в моче выявляют кровь, то проводят экскреторную урографию. Для этого рентгеноконтрастное вещество вводят внутривенно, делают несколько рентгенснимков (на них будут заметны патологические изменения почек, мочевыводящих путей).
Направляют пациента на общий анализ крови, с его помощью выявляют общевоспалительные признаки, и на биохимический – для определения почечной недостаточности. Для выявления гнойной формы, наличия камней назначают УЗИ почек. Для точной диагностики также рекомендуют:
- хромоцистоскопию (из устья мочеточника выделяется мутная моча);
- КТ.
В сложных случаях проводят пункционную биопсию (взятие ткани почки через кожу с помощью специальной иглы). Эти методы необходимы для установления причины пиелонефрита. У мужчин болезнь может возникать из-за простатита. У женщин чаще он развивается при беременности. А также спровоцировать его появление может мочекаменная болезнь, опухоли.
Обязательно проводят дифференциальную диагностику. Особенно важно отличить пиелонефрит от острого цистита. Для этого проводят трёхстаканную пробу. Для воспаления почек характерно меньшее количество форменных элементов в первой пробе. А также при цистите будет более выраженное затруднённое, болезненное мочеиспускание.
Точный диагноз при пиелонефрите ставят по совокупности клинических, рентгенологических, лабораторных методов. После этих исследований подбирают терапевтический курс.
Как лечат пиелонефрит
Основу медикаментозного лечения составляют антибиотики широкого спектра действия.
Если болезнь протекает в лёгкой форме, то лечат её дома, но под строгим врачебным контролем. При осложненном пиелонефрите направляют пациента в терапевтическое отделение (при серозной форме) или урологическое (если заболевание гнойное).
Иногда прибегают к хирургическому вмешательству. Операция необходима:
- при крайне тяжёлой форме пиелонефрита (абсцессе, карбункуле);
- если болезнь не лечится с помощью антибиотиков и других медикаментов;
- из-за обструкции мочевых путей, если катетеризация оказалась не эффективной.
Если нарушен отток мочи, то перед тем как рекомендовать антибиотики, сульфаниламиды и другие медикаменты, восстанавливают нормальный диурез, иначе могут возникнуть серьёзные осложнения.
Для лечения пиелонефрита назначают:
- Анальгетики. Если мочеиспускание сопровождается резью, или пациент жалуется на сильные боли, задержку мочи или ее недержание, рекомендуют свечи с белладонной, люминалом, папаверином.
- Антибиотики. Наиболее действенный препарат определяют после микробиологического исследования, но оно слишком долго длится, поэтому сразу назначают препараты широкого спектра действия (ампициллин, левомицетин, линкомицин, гентамицин).
- Антибактериальные препараты. Наиболее эффективны нитроксолин, невиграмон, грамурин. Их следует принимать, если не нарушена функция почек.
- Противогрибковые. Пиелонефрит иногда возникает из-за поражения грибками. В этом случае целесообразней назначать производные имидазола, миконазол.
В качестве дополнительного метода лечения используют фитотерапевтические средства. При пиелонефрите эффективны:
- Листья брусники обыкновенной, мать-и-мачехи, земляники лесной, цветки василька синего, трава вероники, двудомной крапивы, семена льна. На 2 ст. л. сбора надо 0,5 л кипятка. Заливают, настаивают не менее 8 часов. Пить следует по 150 г 4 раза в день.
- Листья березы, подорожника, толокнянки, траву крапивы двудомной, горца птичьего, лабазника, лапчатки гусиной, пастушьей сумки, полыни горькой, пустырника, шалфея, земляники лесной, солому овса, корневище пырея, цветы ромашки аптечной, плоды фенхеля. На 3 ч. л. сбора необходимо 250 г кипятка. Заливают, настаивают 4 часа, затем кипятят на водяной бане 10 минут. Пьют тёплым, по 100 г 4 раза в день.
Для лечения пиелонефрита рекомендуют заваривать готовые сборы (их продают в аптеках):
- почечный сбор;
- фитолизин;
- почечный чай.
Фитотерапия является дополнением к антибиотикам, сульфаниламидам и другим медикаментам. Какие сборы следует использовать, посоветует врач, ведь травы не такие безобидные, они могут вызывать не только аллергию, но и другие осложнения.
Также для комплексного лечения пиелонефрита рекомендуют физиопроцедуры:
- грелки;
- соллюкс;
- диатермия.
Но при некоторых гнойных формах теплолечение навредит, его назначает только врач после проведения обследования.
Для быстрого выздоровления следует придерживаться щадящего режима, особой диеты, а также рекомендуют обильное питьё.
Адекватный лечебный курс назначает лечащий врач. А длится он очень долго, ведь пиелонефрит опасен, вызывает серьёзные осложнения. Не надо прекращать приём медикаментов, если чувствуете себя лучше. В этом случае болезнь перейдёт в хроническую форму, она лечится тяжелее, приводит к развитию почечной недостаточности.
К какому врачу обратиться
Пиелонефрит протекает с характерными симптомами, но точную диагностику проведёт только специалист. А по результатам исследования врач назначит комплексное лечение. Иногда требуется даже операция, поэтому чтобы не допустить появления серьёзных последствий, при первых признаках воспаления надо обратиться к нефрологу или урологу.
Специалист клиники «Московский доктор» рассказывает об остром пиелонефрите:
Острый пиелонефрит. Диета
Видеожурнал «Актуальная урология», тема «Острый пиелонефрит»:
Актуальная урология. Острый пиелонефрит. От банального воспаления до органоуносящей операции
Посмотрите популярные статьи
Источник: https://myfamilydoctor.ru/ostryj-pielonefrit-simptomy-diagnostika-lechenie/