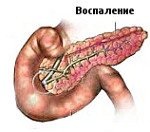
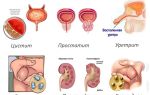
Билиарный или билиарнозависимый панкреатит (БП) представляет собой воспалительное заболевание, которое возникает на фоне нарушения работоспособности печени и желчного пузыря (проблемы гепатобилиарной системы).
В большинстве случаев патология взаимосвязана с прогрессирующими болезнями пищеварительного тракта. БП является вторичной патологией. Билиарнозависимый панкреатит может развиваться в острой или хронической форме. В особой группе риска находятся женщины.
1. Код по МКБ-10
По МКБ-10 билиарному панкреатиту присвоен код 85.1.
2. Хронический билиарный панкреатит
Хроническая форма БП отличается длительным течением (симптоматика патологии сохраняется в течение минимум шести месяцев). Воспалительный процесс провоцируется заболеваниями желчевыводящих каналов.
Последствием патологии становится частичная или полная потеря гормоновыделительной и ферментативной функции поджелудочной железы.
Сопровождается хроническая форма БП регулярными запорами или диареей, болевым синдромом, потерей массы тела и отсутствием аппетита, а также желтушностью кожных покровов.
3. Острый билиарный панкреатит
Острая форма БП развивается на фоне воспалительного процесса в желчевыводящих путях. Опасность приступа заключается в высоком риске летального исхода пациента при отсутствии своевременной медицинской помощи.
Острый БП проявляется в виде интенсивных болевых симптомов, неукротимой рвоты (преимущественно в ночное время суток), желтушности кожных покровов, запоров или диареи.
После периода ремиссии могут возникать повторные приступы.
4. Причины
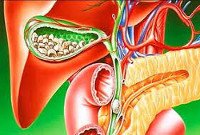
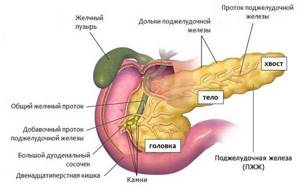
Желчь, вырабатываемая печень и накапливающаяся в желчном пузыре, необходима для обеспечения процесса переваривания пищи. В нормальном состоянии вещество проходит по желчным потокам в двенадцатиперстную кишку.
При патологических изменениях желчь забрасывается в проток поджелудочной железы. Орган начинает переваривать собственные ткани. Такой процесс приводит к разрушению поджелудочной железы.
Результатом становится развитие билиарного панкреатита.
Развитие БП могут спровоцировать следующие факторы:
5. Симптомы
Основным признаком билиарного панкреатита является болевой синдром. Локализация боли может происходить в левом или правом подреберье. Приступы напоминают кратковременные спазмы или имеют регулярный характер. Провоцирующим фактором для болевого синдрома является употребление определенных категорий продуктов питания (например, соленые, острые, жирные или жареные блюда).
Другие симптомы БП могут отличаться в зависимости от стадии заболевания и общего состояния пищеварительной системы.
Основные симптомы:
- желтушность кожных покровов и склер;
- приступы рвоты в сочетании с приступами боли с локализацией в органах пищеварения;
- частые позывы к дефекации (стул жидкий, в каловых массах могут присутствовать частицы непереваренной пищи);
- тяжесть в желудке (с регулярными болевыми ощущениями);
- отсутствие аппетита (неизбежным последствием симптома является снижение массы тела);
- регулярные приступы тошноты и неукротимой рвоты;
- депрессивные расстройства;
- повышение температуры тела;
- болевые ощущения в суставах;
- общая слабость организма и чрезмерная утомляемость.
Отличительными особенностями БП являются ощущение горечи во рту (или горькая отрыжка) и регулярные запоры. На фоне регулярных затруднений в процессе опорожнения кишечника у пациента может развиваться кишечная непроходимость. Болевые приступы при билиарнозависимом панкреатите более длительные по сравнению с другими формами данного заболевания.
Боль чаще локализуется в правом подреберье (а не в левом) и может переходить в правую руку, поясницу или правую лопатку.
6. Диагностика
При проявлении признаков БП рекомендуется пройти обследование у гастроэнтеролога. Врач должен не только определить стадию развития патологии, но и выявить причины, которые ее спровоцировали (основное заболевание пищеварительной системы). Обязательным этапом при обследовании является исследование состава крови и мочи (общие и биохимические анализы).
Инструментальные способы исследования состояния здоровья пациента подбирается в зависимости от имеющейся клинической картины, жалоб и собранного анамнеза.
Методы диагностики:
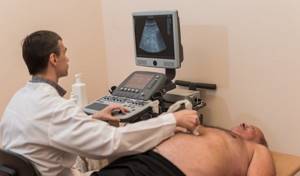
- УЗИ поджелудочной железы;
- посев желчи;
- холангиопанкреатография с использованием контрастного вещества;
- КТ или МРТ;
- рентгенография;
- перкуссия;
- анализ мочи (при БП отмечается наличие глюкозы);
- общий анализ крови (содержание лейкоцитов и СОЭ);
- паразитологический анализ;
- биохимический анализ крови (содержание липазы, амилазы и сахара).
7. Как лечить
Лечение БП осуществляется комплексно. Основной задачей терапии является устранение фактора, который спровоцировал патологический заброс желчи. На данном этапе могут использоваться медикаментозные или хирургические методики.
Устранение первопричины заболевания в значительной степени снижает риск повторного развития панкреатита и перехода патологии в хроническую форму.
Вторая часть терапии направлена на обезболивание, максимальное улучшение функционального состояния печени, желчного пузыря и поджелудочной железы.
Этапы лечения БП:
- купирование болевого синдрома и облегчение состояния пациента;
- дезинтоксикационная терапия;
- восстановление процесса секреции поджелудочной железы;
- профилактика инфекционных патологических процессов;
- удаление конкрементов (при их наличии);
- восстановительная терапия.
Консервативное лечение
При отсутствии осложнений, создающих угрозу для жизни пациента, лечение БП осуществляется консервативной методикой. Терапия включает в себя прием определенных групп препаратов, соблюдение диеты и восполнение запаса витаминов в организме.
Схема лечения составляется индивидуально. Медикаменты для терапии острого и хронического панкреатита отличаются.
Примеры препаратов для лечения БП:
Хирургия при билиарном панкреатите
Необходимость хирургического вмешательства возникает при наличии осложнений. Показаниями для операции являются рубцовые сужения или непроходимость желчевыводящих протоков, желчнокаменная болезнь или опухоли фатерова сосочка. При выборе хирургических методов специалисты отдают предпочтение малотравматичным процедурам (эндоскопические варианты с использованием микроинструментов и камеры). При отсутствии возможности использовать такие методы, проводятся открытые лапаротомические операции.
Виды оперативного вмешательства:
- лапароскопия (операция проводится через небольшие разрезы в брюшной стенке);
- литотрипсия (процедура дробления конкрементов с помощью специального оборудования);
- лапаротомия (процедура направлена на удаление желчного пузыря и конкрементов, операция проводится с помощью вскрытия передней брюшной стенки).
Народные способы борьбы с недугом
Хорошим дополнением к традиционной терапии является фитотерапия.
Некоторые лекарственные травы содержат в своем составе компоненты, которые не только улучшают общее состояние пищеварительной системы, но и ускоряют тенденцию к выздоровлению, оказывают благоприятное воздействие на состав желчи и в некоторой степени купируют воспалительный процесс. Отвары из таких растений готовятся по стандартной схеме (чайная ложка травы или смеси трав заливается кипятком, настаивается и употребляется небольшими порциями).
Лекарственные растения для лечения БП:
- чистотел;
- пижма;
- фенхель;
- листья белой березы;
- одуванчик;
- бессмертник;
- кукурузные рыльца;
- календула;
- мята перечная.
8. Цены на лечение
Стоимость терапии БП зависит от множества факторов — общая клиническая картина состояния здоровья пациента, степень прогрессирования вторичного заболевания, комплекс необходимых для лечения процедур. Если пациент проходит обследование в государственном учреждении, то основные затраты будет подразумевать медикаментозная терапия.
При наблюдении в платных клиниках цена диагностики и лечения БП будет в несколько раз выше. Средняя стоимость терапии составляет 8000 рублей.
9. Диета: что можно и нельзя
Соблюдение диеты при БП позволяет добиться стойкой ремиссии. Продукты из рациона не должны оказывать раздражающего воздействия на органы пищеварения. Основой питания являются принципы Диеты№5. В рационе должна преобладать белковая пища.
Нельзя употреблять жирные, соленые, жареные, копченые и острые блюда.
Из меню исключаются алкогольные и газированные напитки, ягоды и фрукты с кислым вкусом, белокочанная капуста, бобовые, грибы, сливочное масло, сметана, яичный желток, крепкий кофе или чай.
Запрещено употреблять щавель, редис, шпинат, бананы, финики, клюкву, лук, чеснок, болгарский перец, редьку и виноград.
В рационе должны присутствовать следующие продукты:
- борщ и овощные супы;
- белки куриных яиц;
- нежирные сорта мяса (курица, говядина, рыба);
- слегка черствый хлеб;
- винегрет, овощные салаты;
- тыквенная, овсяная, гречневая каша;
- молочные продукты с пониженным процентом жирности;
- яблоки (некислых сортов);
- компоты из свежих ягод и фруктов;
- растительные масла;
- компоты из сухофруктов;
- овощное пюре.
В период обострения БП рекомендуется лечебное голодание. Употребление любой пищи может спровоцировать усиление симптоматики воспалительного процесса. Диетическое питание подразумевает включение в рацион щелочных минеральных вод (Боржоми, Ессентуки).
Срок диеты зависит от клинической картины состояния здоровья пациента. В некоторых случаях соблюдать правила диетического питания приходится в течение всей жизни.
Диетическое питание, меню
Питание при БП подразумевает соблюдение нескольких важных правил. Прием пищи должен осуществляться 5-6 раз в день (объем одной порции — не больше 250 г). При приготовлении блюд предпочтение следует отдавать методам паровой обработки, варки или тушения. Количество углеводов в меню сокращается до 250 г в день, жиров — до 80 г в сутки.
Особое внимание уделяется уровню белков в рационе (в день организм должен получать не менее 120 г данного вещества). Температура блюд при употреблении не должна превышать 50 градусов.
Примерное меню
| Завтрак | Овсяная каша (на молоке, разбавленном водой), зеленый чай |
| Второй завтрак | Паровой омлет (из белков), запеченное яблоко, кисель |
| Обед | Суп на основе овощей, макароны с рыбными фрикадельками, отвар из шиповника |
| Полдник | Галетное печенье, творог |
| Ужин | Рис с кусочком отварной говядины, чай |
| Перед сном | Отвар из шиповника или компот из сухофруктов |
Другие правила диетического питания:
- в меню должны присутствовать блюда, приготовленные по диетическим рецептам;
- временной интервал между приемами пищи должен составлять не менее трех часов;
- при употреблении пищи, ее надо тщательно пережевывать (блюда должны иметь консистенцию муссов, пудингов, пюре);
- запивать еду не рекомендуется (употреблять жидкость надо через час после еды).
10. Осложнения
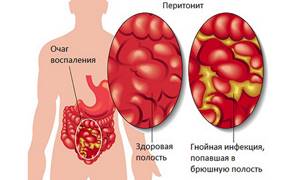
Главной причиной осложнений БП является отсутствие своевременной терапии. Патологический процесс может спровоцировать образование гнойных очагов, аномальных образований, критичное разрастание тканей поджелудочной железы или их отмирание. Некоторые осложнения не совместимы с жизнью. При игнорировании симптомов БП повышается риск летального исхода пациента.
Другие осложнения:
- панкреонекроз;
- энцефалопатия;
- абсцессы;
- диабетическая кома;
- сахарный диабет;
- кисты;
- свищи;
- панкреосклероз;
- механическая желтуха.
11. Профилактика
Билиарный панкреатит является вторичным заболеванием, которое развивается на фоне других патологий. Главной профилактической мерой в данном случае является своевременное предотвращение и лечение первопричины (желчнокаменная болезнь, заболевания системы пищеварения, желчного пузыря и поджелудочной железы).
Снизить риск таких недугов помогает правильное питание, отказ от вредных привычек, обеспечение организму достаточной физической активности и регулярные обследования у гастроэнтеролога.
Другие меры профилактики:
- при возникновении регулярных отклонений в системе пищеварения, необходимо проходить обследование в медицинском учреждении и выявлять причину их проявления;
- все заболевания, связанные с поджелудочной железой, печенью, желчным пузырем и органами пищеварительного тракта, следует лечить полноценно и своевременно;
- особое внимание к образу жизни и рациону питания следует уделять пациентам с врожденными аномалиями желчевыводящей системы и лицам, перенесшим оперативное вмешательство в органы пищеварения.
Видео на тему: Что убивает поджелудочную железу?
12. Рекомендации и прогноз
БП провоцирует необратимые патологические изменения в поджелудочной железе. Прогнозы при данном заболевании зависят от своевременности и адекватности терапии. Если лечение проведено на ранних этапах развития патологии, то риск осложнений является минимальным. Запущенные формы БП в значительной степени снижают продолжительность и качество жизни.
Последствия отсутствия своевременного лечения:
- обширное хирургическое вмешательство;
- соблюдение строгой диеты в течение всей жизни;
- длительное медикаментозное лечение;
- частые обострения патологического процесса;
- регулярное лечение в условиях стационара.
После лечения БП необходимо соблюдать режим питания, рекомендации специалиста, не заниматься самолечением и обращаться к врачу при подозрениях на отклонения в работе системы пищеварения. Нельзя преждевременно прекращать медикаментозную терапию.
После курса приема назначенных препаратов следует пройти повторное обследование. Нарушение рекомендованного режима спровоцирует повторные обострения БП и повысит риск осложнений.
Источник: https://gastrocure.net/bolezni/pankreatit/biliarnyj-pankreatit.html
Билиарный панкреатит: симптомы и как лечить
Данное заболевание тесно связано с поражениями желчевыводящих протоков и печени. Но главным обстоятельством, благоприятным для формирования билиарного панкреатита, считается наличие желчекаменной болезни. В результате поражения этих органов и возникает билиарный панкреатит.
Что такое билиарный панкреатит подробнее
Эта патология являет собой персистирующую болезнь поджелудочной железы, которая неразрывно связана с воспалительными и другими патологиями гепатобилиарной системы.
Нередкой причиной билиарного панкреатита является ЖКБ, при ее наличии панкреатит диагностируется в 25-90% случаев. Билиарный панкреатит считается вторичным заболеванием.
Развитие билиарного панкреатита может происходить в острой или хронической форме. Чаще от него страдают женщины.
Обострение билиарного панкреатита чаще всего зависит от передвижения камня по желчевыводящим путям. В таком случае применяется оперативное вмешательство, при отказе от операции при повторении колик оперативное вмешательство может быть немного шире.
Причины патологии
Билиарный панкреатит способен развиваться при таких заболеваниях:
- аномалии строения панкреатических и желчных протоков;
- желчекаменная болезнь;
- хронический холецистит;
- цирроз печени;
- дисфункции желчного пузыря;
- прогрессирование печеночной внешнесекреторной недостаточности;
- патология фатерова соска;
- глистные инвазии.
Вызвать обострение билиарного панкреатита можно употреблением желчегонных медикаментов или продуктов, резким сбросом веса.
Вторичность билиарного панкреатита, как болезни, объясняется тем, что патология является не результатом воспаления поджелудочной, а возникает в итоге функциональных сбоев, которые происходят в близкорасположенных органах.
Виды патологи
Выделяют острый билиарный панкреатит и хронический билиарнозависимый панкреатит:
- хронический билиарнозависимый панкреатит характерен своим длительным протеканием — более полугода. Эта форма встречается довольно часто. Для хронического билиарнозависимого панкреатита характерно возникновение дискомфорта в области живота, болевых ощущений ноющего характера, которые долго беспокоят пациента, присутствие диспептических явлений, наличие жидкого стула, желтухи, потеря веса. Хронический билиарный панкреатит характеризуется хроническими запорами или диареей.
- острый вид патологии появляется в итоге воспаления желчевыводящих путей и без лечения часто приводит к летальному исходу. В стадии обострения у пациента присутствует небольшая гипертермия, обычно в пределах субфебрильных значений. Также для острого течения характерны такие симптомы:
- боли, локализованные в районе левого подреберья, опоясывающего характера;
- постоянная тошнота с интенсивными рвотными позывами;
- пожелтение кожи;
- повышение газообразования, наличие запоров или поноса.
Опасность билиарного панкреатита состоит в необратимости изменений в поджелудочной железе.
Патогенез билиарного панкреатита
Есть несколько путей возникновения билиарного панкреатита:
- Первый путь – распространение инфекции по лимфатическим путям с ЖВП к поджелудочной железе.
- Второй формируется при присутствии в общем желчном протоке камней, которые приводят к появлению гипертензии в протоках панкреас.
- Третий путь формирования билиарного панкреатита – забрасывание желчи в панкреатические протоки при патологии фатерова сосочка.
- Был открыт также еще один механизм начала воспаления – формирование билиарного сладжа.
Симптоматика билиарного панкреатита
Клинические проявления билиарного панкреатита схожи с прочими болезнями ЖКТ: антральным, вирусным гастритом, язвой желудка и 12-ти перстной кишки, опухолями кишечника, хроническим бескаменным холециститом и прочими.
В подавляющем большинстве случаев основным симптомом при панкреатите считается болевой синдром. Боли в зоне живота могут ощущаться в эпигастрии, иррадиировать в подреберья, спину, правое плечо. Чаще всего болевые ощущения появляются через несколько часов после употребления пищи или ночью, после употребления напитков с газом, вызывающих спазм сфинктера Одди.
Часто боль появляется после нарушения диеты. Болям могут сопутствовать повышение температуры, тошнота, ощущение горечи во рту. Может возникнуть механическая желтуха — при полной закупорке камнем фатерова соска — происходит пожелтение кожи, слизистых.
При воспалительном процессе в тканях поджелудочной железы происходит сбой ее эндо- и экзокринной функций.
Для эндокринных расстройств характерны нарушения обмена углеводов, а для экзокринных – ферментная недостаточность поджелудочной железы с последующими нарушениями в процессе пищеварения.
У такого больного наблюдается несколько раз в сутки жидкий стул, кал имеет сероватую окраску, жирную консистенцию, зловонный запах.
Беспокоит бурчание в животе, метеоризм, кроме этого, наблюдаются отрыжка, изжога, отсутствие аппетита. На фоне повышенной потери жиров, поноса, сбоя процесса пищеварения происходит потеря массы тела.
Кроме схожести клинической картины, есть и особенности в симптоматике:
- болезненность в зоне живота, которая обусловлена приемом лекарственных препаратов и продуктов питания с желчегонным действием;
- длительность болевых приступов. Болевые ощущения продолжаются намного дольше по сравнению с прочими патологиями;
- появление пареза в зоне кишечника. В большинстве случаев этот вид панкреатита протекает с формированием запоров, прочие формы заболевания вызывают появление поноса;
- боли в правой подреберной области, они напоминают желчные колики;
- развитие желтухи;
- регулярная отрыжка с горьким привкусом, горечь в полости рта.
Осложнения
При отсутствии адекватного лечения билиарный панкреатит может дать ряд осложнений:
- шок;
- дыхательная недостаточность;
- острая печеночная недостаточность;
- желудочно-кишечные кровотечения;
- энцефалопатия;
- панкреонекроз;
- непроходимость кишечника.
Среди более поздних осложнений можно выделить:
- сужение кишечника;
- свищи;
- псевдокисты;
- асцит.
Диагностирование патологии
Для постановки диагноза назначают следующие инструментальные и лабораторные исследования:
- общий анализ мочи и крови;
- биохимический анализ крови;
- копрограмму;
- УЗИ;
- рентгенографию;
- КТ и МРТ;
- ЭРХПГ и МРПХГ.
Как лечить
Симптомы, а, значит, и лечение несколько отличаются при различных типах билиарного панкреатита. Основным условием приостановки формирования билиарного панкреатита и предупреждения обострений считается лечение основного заболевания. При необходимости выполняется удаление камней или улучшение состояния фатерова соска (обычно эндоскопическим методом).
При обострении билиарного панкреатита терапия состоит из снятия болевого синдрома (принимаются анальгетики и спазмолитики), коррекции внутренней и внешней секреторных функций поджелудочной, дезинтоксикации, профилактики инфекционных осложнений (принимаются антибиотики).
В первые три дня обострения рекомендуют лечебное голодание, из питья можно щелочную минеральную воду, только негазированную. Пища должна употребляться маленькими порциями, с соблюдением принципов механического и термического щажения.
Для снижения разрушительного воздействия активированных панкреатических ферментов принимают «Соматостатин», ингибиторы протонной помпы — «Омепразол», «Нольпаза», «Эманера», с помощью которых стабилизируется процесс синтеза соляной кислоты.
Для нормализации ферментативной дисфункции поджелудочной назначаются микросферические ферменты, а уровня сахара в крови – сахароснижающие препараты.
В острой фазе билиарного панкреатита применяют лекарства желчегонного свойства. Для роста функциональной активности поджелудочной принимают ферментативные лекарства «Креон», «Панкреатин», «Мезим».
При хроническом течении прописывают препараты, которые способствуют нормализации оттока желчи – обычно это средства на растительной базе — «Хофитол».
Хирургическое вмешательство проводится только при присутствии конкрементов и патологии сфинктера Одди.
Показаниями для проведения операции считаются запущенные виды желчекаменной патологии, когда камни большие, не поддаются дроблению ЭУВЛ и закупоривают желчевыводящие протоки.
В этом случае выполняется холецистэктомия (резекция желчного пузыря с конкрементами). Операция выполняется и при формировании аденомы, которая располагается в области фатерового соска, при присутствии стриктур или рубцовых сужениях.
Типы оперативного вмешательства:
- лапароскопия (хирургическое вмешательство проводится через небольшие разрезы в стенке брюшины);
- литотрипсия (дробление конкрементов при помощи специальных приборов);
- лапаротомия (процедура предназначена для удаления желчного пузыря и конкрементов).
Диета при патологии
Лечение билиарного панкреатита подразумевает строгое соблюдение диеты. Обычно назначается диета № 5. При острой фазе или рецидиве хронического течения назначают трехдневный голод, а по истечении трех дней следует придерживаться назначенной диеты.
Диета подразумевает соблюдение следующих правил принятия пищи:
- все блюда должны быть приготовлены методом тушения, варки или на пару;
- температура блюд – комнатная;
- промежуток между приемами пищи — не менее 3 часов;
- при приеме пищи надо тщательно ее пережевывать (сами блюда должны быть консистенции муссов, пюре);
- запивать еду не следует (жидкость употребляют через час после еды).
- питаться – маленькими порциями, не менее 5 раз в день.
В список запрещенных продуктов входят:
- жирные, жареные, острые блюда;
- алкогольные напитки;
- кислые соки;
- фруктовые и ягодные кисели;
- белокочанная капуста;
- орехи;
- бобовые;
- крепкий кофе, чай, газированные напитки.
Разрешаются к употреблению такие продукты и блюда:
- супы с крупами (в период стойкой ремиссии — можно на молоке), из овощей;
- отварное мясо говядины, птицы, нежирная рыба;
- омлет на пару из белков яиц;
- каши;
- растительные масла;
- макароны;
- сладкие ягоды и фрукты;
- вчерашний хлеб;
- нежирные кисломолочные продукты, сливочное масло (суточная норма не больше 0,25 г);
- мед;
- свежевыжатые соки сладких фруктов без сахара, овощные соки, кисели, компоты.
Примерное меню на день может быть таким:
- Завтрак. Каша овсяная на разбавленном молоке, отварная говядина, чай зеленый;
- Второй завтрак. Паровой омлет, яблоко печеное, кисель;
- Обед. Суп овощной, фрикадельки из рыбного филе, макароны, желе, отвар шиповника;
- Полдник. Творог с галетным печеньем;
- Ужин. Каша рисовая и зеленый чай.
Также можно составить меню на всю неделю, разнообразив его различными разрешенными блюдами.
На продолжительность диеты влияет клиническая картина общего состояния здоровья пациента. В отдельных случаях соблюдение принципов диетического питания требуется на протяжении всей жизни.
Народные средства
Дополнением к основному лечению считается применение народных средств. Отвары из рекомендуемых растений приготавливаются по стандартной схеме – 1 ч. ложка растения заваривается кипятком, настаивается и принимается небольшими порциями.
Для лечения билиарного панкреатита рекомендуют следующие виды трав:
- фенхель;
- календула;
- одуванчик;
- чистотел;
- пижма;
- бессмертник;
- кукурузные рыльца;
- мята перечная.
Прогноз заболевания
Прогноз билиарного панкреатита при начатом вовремя адекватном лечении благоприятный. При несоблюдении рекомендаций по диете, отказе от терапии, приеме алкоголя — исход неблагоприятный. При отказе от операции возможно ухудшение процесса, при следующем обострении может потребоваться уже расширенное хирургическое вмешательство.
Профилактика
Профилактикой хронического панкреатита считается своевременная диагностика и терапия болезней гепатобилиарной системы, при необходимости – своевременное оперативное удаление конкрементов.
При присутствии симптоматики билиарного панкреатита для профилактики обострений рекомендуется соблюдать диету, отказаться от приема желчегонных продуктов и лекарственных препаратов.
Обязательно систематически проходить обследование у гастроэнтеролога.
Важен отказ от алкоголя, курения. Рекомендуемы для здоровья занятия спортом.
Источник: https://MoyJivot.com/zabolevaniya/pankreatit/biliarnyy
Билиарный панкреатит: почему возникает и как лечить заболевание
Билиарный панкреатит – это заболевание воспалительного характера, вовлекающее в поражение поджелудочную железу.
Оно вызванно первичной патологией, протекающей в печеночных структурах или желчевыводящих протоках. Болезнь имеет хроническое развитие и выраженную симптоматику.
Только при своевременно начатом лечении билиарный панкреатит имеет благоприятный прогноз. В тяжелых случаях развиваются необратимые осложнения.
В чем причина
Источники развития хронического билиарного панкреатита были найдены еще 30 лет назад. Ведущие гастроэнтерологи сходятся во мнении относительно того, что более 60% случаев этиологии заболевания приходится на первичные патологии желчевыводящего пути. Существуют следующие механизмы возникновения воспаления:
- Распространение инфекционных патогенов с желчевыводящих путей в железистый орган через лимфатическую жидкость.
- Присутствие камнеподобных отложений в желчном протоке, вызывающих гипертензию в данной области с последующим развитием отечности железистого органа.
- Заброс желчной жидкости в панкреатические протоки на фоне заболевания фатерова сосочка. Как итог – нарушение целостности внутренних стенок протоков и тканей органа, воспалительный процесс, интенсивность которого увеличивается вследствие развития сопутствующих патологий печени.
Позже исследователями был найден четвертый механизм возникновения болезни – наличие билиарного сладжа. Развитие холецистита и последующих патологических изменений в желчном пузыре становится источником нарушения физико-химического состояния желчной жидкости, выпадения в осадок ее составляющих с возникновением микроскопических отложений – билиарных сладжей.
С продвижением таких отложений по желчевыводящим протокам они вызывают повреждение слизистых оболочек, сужение протоков и фатерова сосочка. При развитии стеноза сосочка нарушается процесс выведения желчной жидкости в 12-перстную кишку, что вызывает ее обратное поступление в панкреатический проток. Наблюдаются застойные процессы в протоках, вызывающие воспалительный процесс.
Застой становится причиной того, что ферменты железистого органа активизируются не в кишечной среде, а в полости протока. В это время повреждается защитный барьер железы, а инфекционные патогены с легкостью проникают в ее ткани. Обширные камнеподобные отложения закупоривают просвет общего желчного протока, на фоне чего желчная жидкость попадает обратно в железистые протоки.
Итак, на формирование билиарного панкреатита влияют следующие патологии:
Обострение недуга происходит вследствие злоупотребления продуктами и медикаментами, оказывающими желчегонное действие.
Клиническая картина
Билиарнозависимый панкреатит протекает без специфической картины и характерных только этой патологии симптомов. Признаки патологии присущи многим иным патологическим состояниям (язве 12-перстной кишки, бескаменному холециститу).
Первый симптом, который возникает уже на начальной стадии течения билиарного панкреатита – дискомфорт, локализующийся в эпигастральном отделе, в области правого или левого подреберья. Иррадация симптома происходит в спинную зону.
Первый дискомфорт возникает после еды, через 1-2 часа, а также ночью. Усиливается болевая симптоматика после потребления острой, жирной пищи, алкогольных напитков. Обострение заболевания характеризуется следующими симптомами:
- умеренным увеличением общей температуры;
- тошнотно-рвотным синдромом;
- появлением горького вкуса;
- пожелтением кожи и слизистых оболочек.
По мере нарастания воспаления происходит постепенное нарушение деятельности эндокринной и экзокринной функции железы. За счет того, что угнетается продукция ферментов ЖКТ, возникает симптоматика, характерная для нарушения пищеварительной функции: диарея, зловоние от кала, вздутие живота, изжога. Человек теряет вес.
Как диагностирует болезнь врач
Диагностика заболевания билиарный панкреатит затрудняется за счет схожей клинической картины со многими иными патологиями желудочно-кишечного тракта. Поэтому гастроэнтеролог назначает комплексную диагностику, которая включает в себя прохождение следующих исследований:
- общего клинического анализа крови (позволяет выявить признаки воспалительного процесса: повышен объем лейкоцитарных клеток, увеличена скорость оседания эритроцитов);
- биохимического анализа крови (позволяет обнаружить повышение объема таких ферментов, как липаза, амилаза, трипсин, что характерно для острого билиарного панкреатита);
- анализа крови на сахар (воспалительный процесс протекает с повышением объема глюкозы);
- анализа мочи (на острый билиарный панкреатит указывает амилаза в урине);
- ультразвуковой диагностики органов брюшного отдела (позволяет выявить патологические изменения в поджелудочной железе и иных органах: желчном пузыре и др.);
- гастроскопии (с помощью исследования можно оценить уровень поражения желудка и 12-перстной кишки);
- рентгеноскопии (помогает обнаружить камнеподобные отложения в железе и протоках);
- эндоскопической ретроградной холангиопанкреатографии (манипуляция сочетает в себе рентген и эндоскопию и назначается для оценки состояния желчных протоков);
- компьютерной томографии (используют, если иные диагностические мероприятия не дают точной картины заболевания).
В некоторых случаях назначают проведение функциональных тестов (секретин-холецистокининового теста, теста Лунда, ПАБК-теста и др.).
Как лечить
Лечение билиарнозависимого панкреатита проводится не только гастроэнтерологом, но и эндоскопистом, хирургом. В первую очередь направляют силы на устранение первичного заболевания, которое повлекло за собой поражение поджелудочной железы. Оперативное вмешательство (эндоскопическое) назначают при наличии камнеподобных отложений.
В стадии обострения необходима терапия по устранению болевой симптоматики, которая заключается в приеме анальгетических и спазмолитических препаратов. Корректируют внешнюю и внутреннюю секреторные функции железы, проводят дезинтоксикационные мероприятия. Для снижения риска негативных последствий назначают антибактериальные средства.
Билиарный панкреатит требует соблюдения специальной диеты. В первые 3 дня терапии соблюдают полное голодание. Разрешается употреблять только щелочную минеральную воду без газа.
По истечении 3 дней рацион расширяют, однако, ограничивают жиры и углеводы. Питание – только дробное: лучше маленькими порциями, но часто на протяжении дня.
Продукты подвергают щадящей термической и механической обработке.
Чтобы уменьшить пагубное влияние на железу, которое оказывают панкреатические ферменты, назначают такие препараты, как ингибиторы протонной помпы, протеаз, соматостатин (гормон поджелудочной железы). Восстановление ферментативного сбоя органа возможно с помощью приема микросферических ферментов. Нормализовать уровень сахара в крови помогут сахароснижающие препараты.
Профилактика
Так как билиарный панкреатит имеет хроническое течение, важно своевременно позаботиться о профилактике провоцирующих заболеваний, иначе неприятные симптомы болезни поджелудочной железы будут возникать на протяжении всей жизни с периодами обострения и ремиссии.
Увеличение интенсивности клинических проявлений наблюдается при нарушении режима питания, злоупотреблении вредной для органа пищей и алкогольными напитками. Для их профилактики рекомендуется исключить такие продукты из рациона.
Итак, к превентивным мерам относят:
- изменение режима приема пищи: дробное питание, употребление пищи в теплом виде;
- отказ от жирной, жареной, острой пищи, ограничение употребления сливочного и растительного масла;
- исключение спиртного, сладкой газировки и негазированных напитков;
- исключение наваристого бульона, консервации, майонеза, фруктового нектара, шоколада и продуктов на его основе, кофе;
- отказ от пищи быстрого приготовления (полуфабрикатов), колбасных изделий, бобовых, белокочанной капусты, редиса, солений;
- своевременное лечение заболеваний ЖКТ и желчевыводящих путей;
- исключение стрессовых ситуаций и эмоционального перенапряжения.
В профилактике билиарного панкреатита основное значение имеет правильное питание. Только так можно снизить интенсивность симптомов в стадии обострения.
Прогноз такого заболевания, как билиарный панкреатит, – благоприятный. Человек может прожить более 10 лет. Такая выживаемость наблюдается в 70% случаев. Более 20% приходится на 20-летнюю продолжительность жизни. В 4% случаев диагностируют развитие рака органа.
На прогноз влияют такие факторы, как наличие цирроза печени, злоупотребление курением и алкогольными напитками, возраст.
Возможные осложнения
При своевременном выявлении и лечении билиарного панкреатита риск возникновения негативных последствий сведен к минимуму. Кроме того, замедляются деструктивные процессы в поджелудочной железе. Зарегистрированы случаи, когда заболевание протекает в латентном состоянии на протяжении многих лет, никак себя не проявляя.
Однако при несоблюдении врачебных рекомендаций, пренебрежении назначенным лечением возникают опасные последствия, которые развиваются в крайне малый срок и наносят значительный урон здоровью. Не исключен и летальный исход.
Со временем развития воспалительного процесса происходит замещение железистых тканей соединительными, что влияет на деятельность органа, снижая его функционирование. Распространенные осложнения:
- развитие сахарного диабета, который развивается на фоне недостаточности железы, снижения продукции инсулина;
- развитие хронической интоксикации организма, общее истощение;
- формирование абсцесса в железе;
- негативные последствия со стороны легких;
- панкреатогенный асцит;
- нарушение деятельности других органов в желудочно-кишечном тракте;
- формирование кисты в железистом органе;
- развитие механической желтухи, что происходит при сдавлении желчного протока.
Билиарный панкреатит осложняется инфекционными последствиями, развивающимися со стороны железы или иных органов и тканей. Чтобы не допустить появление негативных последствий и заболевания в целом, рекомендуется своевременно лечить заболевания, которые могут сопровождаться поражением поджелудочной железы. При первых настораживающих симптомах запрещается самолечение. Только врач сможет поставить правильный диагноз и назначить лечение.
Источник: https://zdravpechen.ru/bolezni/biliarnyj-pankreatit.html
Билиарный панкреатит
Билиарный панкреатит – это хроническое воспалительное заболевание поджелудочной железы, которое возникает в результате поражения печени и ЖВП (желчевыводящих протоков). Проявляется желчной коликой, диспепсическими явлениями, желтухой, сахарным диабетом и снижением веса. Диагноз ставится после проведения УЗИ гепатобилиарной системы, КТ или МРТ органов брюшной полости, ряда функциональных тестов. Назначается медикаментозная терапия. Обязательным условием для излечения является соблюдение строгой диеты и отказ от спиртного. Хирургическое вмешательство проводится при наличии конкрементов в желчном пузыре.
Билиарный панкреатит – персистирующее заболевание поджелудочной железы, тесно связанное с воспалительными и другими заболеваниями гепатобилиарной системы.
Во всем мире заболеваемость панкреатитом за последние десятки лет выросла более чем в два раза; при этом в России этот показатель среди взрослых возрос в три раза, а среди детей – в четыре.
Одним из наиболее частых условий возникновения хронического панкреатита является ЖКБ (желчнокаменная болезнь) – панкреатит при ней выявляется в 25-90% случаев.
Обострения заболевания обычно связаны с миграцией камня по желчевыводящим путям. В этой ситуации больному рекомендуется оперативное лечение.
Если же пациент отказывается от операции, его следует предупредить о том, что при повторной колике объем вмешательства может быть намного шире.
Своевременное лечение заболеваний желчевыводящих протоков приводит к снижению частоты панкреатитов билиарного генеза.
Билиарный панкреатит
Еще более тридцати лет назад ведущие специалисты-гастроэнтерологи указывали, что заболевания желчевыводящих путей являются причиной развития панкреатита более чем у 60% больных.
Билиарный панкреатит может возникать при следующих заболеваниях: ЖКБ, аномалии строения желчных и панкреатических протоков, дискинезия желчного пузыря, ДЖВП, хронический холецистит, цирроз печени, патология фатерова соска (воспаление, спазм, стриктура, закупорка камнем).
Спровоцировать обострение хронического панкреатита может прием продуктов или медикаментов, обладающим желчегонным действием, резкое похудание.
Существует несколько механизмов развития билиарного панкреатита. Первый реализуется посредством распространения инфекции с ЖВП на поджелудочную железу по лимфатическим путям. Второй возникает при наличии камней в общем желчном протоке, приводящих к развитию гипертензии в протоках панкреас с последующим отеком поджелудочной железы.
Третий механизм заключается в забрасывании желчи в панкреатические протоки при патологии фатерова сосочка (места открытия общего протока печени и панкреас в двенадцатиперстную кишку).
В результате происходит повреждение самих протоков и ткани поджелудочной железы, развивается воспалительный процесс.
Последний будет усугубляться при воспалительных заболеваниях печени, поскольку при них в забрасываемой в панкреас желчи содержится огромное количество свободных радикалов и перекисных соединений, которые значительно повреждают панкреас.
Исследования в области современной гастроэнтерологии открыли еще один механизм воспалительного процесса при билиарном панкреатите – формирование билиарного сладжа.
При холецистите и последующей дисфункции желчного пузыря нарушается физико-химическое состояние желчи, некоторые ее компоненты выпадают в осадок с формированием микрокамней – это и есть билиарный сладж. При продвижении по ЖВП этот осадок травмирует слизистую, вызывая сужение протоков и фатерова сосочка.
Стеноз последнего приводит к нарушению выделения желчи в 12-ти перстную кишку и ее забросу в панкреатические протоки, а также к застою секрета в протоках панкреас.
В следствие застоя, активация содержащихся в секрете панкреатических ферментов происходит не в полости кишечника, а в протоках. Повреждается защитный барьер панкреас, и инфекция легко проникает в ткань железы. Крупные камни желчного пузыря могут вызывать закупорку общего желчного протока или сфинктера Одди, что тоже приведет к рефлюксу желчи в протоки поджелудочной железы.
Клиника данного заболевания сходна с другими болезнями ЖКТ: язвой желудка и двенадцатиперстной кишки, опухолями кишечника, антральным гастритом, вирусным гепатитом, опухолями панкреас, хроническим бескаменным холециститом и другими. Поэтому при наличии нижеперечисленных симптомов следует в первую очередь исключить эти заболевания, к тому же они могут поддерживать хронический воспалительный процесс в поджелудочной железе.
В 90% случаев доминирующим при панкреатите является болевой синдром. Боли в животе могут локализоваться в эпигастрии, иррадиировать в оба подреберья, правое плечо, спину.
Обычно боли появляются через 2-3 часа после еды или ночью, иногда сразу после употребления газированных напитков, провоцирующих спазм сфинктера Одди. Чаще всего боль возникает после нарушения диеты – употребления жирной, жареной, острой и экстрактивной пищи.
Боли могут сопровождаться повышением температуры, тошнотой, появлением горечи во рту. При полной закупорке фатерова соска камнем появляется механическая желтуха – окрашивается кожа, слизистые.
При развитии воспалительного процесса в тканях поджелудочной железы нарушается ее эндо– и экзокринная функция. Эндокринные расстройства характеризуются нарушениями обмена углеводов (гипергликемией или гипогликемией во время приступа), а экзокринные – ферментной недостаточностью поджелудочной железы с последующими сбоями в пищеварении.
У пациента отмечается жидкий стул несколько раз в сутки, при этом кал сероватой окраски, жирный, зловонный. Беспокоит метеоризм, бурчание в животе. Диспепсические явления также включают отрыжку, изжогу, снижение аппетита. На фоне поноса, повышенной потери жиров, нарушения пищеварения происходит снижение массы тела.
Нарастают явления недостаточности витаминов и минералов.
Билиарный панкреатит при отсутствии должного лечения может иметь ряд осложнений.
К ранним относят нарушение функции других органов и систем (шок, острая печеночная недостаточность, ОПН, дыхательная недостаточность, энцефалопатия, желудочно-кишечные кровотечения, непроходимость кишечника, абсцесс панкреас, панкреонекроз, диабетическая кома, желтуха механического генеза) и поздние осложнения (псевдокисты, асцит, свищи, сужение кишечника).
В клинических и биохимических анализах крови при хроническом билиарном панкреатите отмечаются воспалительные изменения, повышение уровня билирубина, холестерина и щелочной фосфатазы, снижение и нарушение соотношения основных белков. Уровень амилазы в крови и моче повышается в 3-6 раз.
Изменения в копрограмме обычно наступают после утраты функции более чем 90% экзокринных клеток: это непереваренные мышечные волокна, крахмал, нейтральный жир. Проводится ряд тестов с введением в желудок веществ, которые под действием панкреатических ферментов должны расщепляться с высвобождением специфических маркеров.
По наличию этих маркеров в крови судят о внешнесекреторной функции поджелудочной железы.
Проведение УЗИ гепатобилиарной системы и УЗИ поджелудочной железы позволяет оценить наличие конкрементов в ЖВП и панкреатических протоках, общее состояние поджелудочной железы.
Наиболее эффективно в плане выявления камней эндоскопическое или внутрипротоковое УЗИ. Более информативным методом (до 90%) является КТ желчевыводящих путей, особенно, если она проводится с введением контрастного вещества.
ЭРХПГ и МРПХГ также широко используются в диагностике заболеваний желчевыводящих и панкреатических протоков.
В лечении принимает участие не только гастроэнтеролог, но и эндоскопист, хирург. Главным условием прекращения прогрессирования заболевания и предупреждения обострений является излечение основного заболевания. При необходимости проводится удаление камней или улучшение состояния фатерова соска (желательно эндоскопическим методом).
При обострении патологии лечение должно включать снятие болевого синдрома (анальгетики и спазмолитики), коррекцию внешней и внутренней секреторных функций поджелудочной железы, дезинтоксикацию, профилактику инфекционных осложнений (антибиотики).
Обычно в первые трое суток обострения рекомендуется лечебное голодание, следует пить негазированные щелочные минеральные воды. После возобновления питания следует ограничить количество жиров в рационе, строго учитывать прием углеводов.
Пища должна приниматься частыми порциями, с соблюдением механического и термического щажения.
Для уменьшения разрушительного действия активированных панкреатических ферментов назначается соматостатин, ингибиторы протонной помпы, ингибиторы протеаз.
Для восстановления ферментативной дисфункции поджелудочной железы назначаются микросферические ферменты, а для нормализации уровня сахара в крови – сахароснижающие средства.
Хирургическое лечение проводится только при наличии конкрементов и патологии сфинктера Одди.
Прогноз билиарного панкреатита при своевременном лечении калькулезного холецистита и холангита благоприятный. Отказ от своевременной операции может привести к ухудшению процесса, при последующем обострении может потребоваться расширенное оперативное вмешательство. При несоблюдении диетических рекомендаций, отказе от лечения, употреблении алкоголя исход неблагоприятный.
Профилактикой данной формы хронического панкреатита является своевременная диагностика и лечение заболеваний гепатобилиарной системы, при необходимости – хирургическое удаление конкрементов.
При наличии симптомов билиарного панкреатита для профилактики обострений следует соблюдать диету, избегать употребления желчегонных продуктов и медикаментов.
Необходимо регулярно проходить обследование у гастроэнтеролога (ежегодно).
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/biliary-pancreatitis

 Билиарный или билиарнозависимый панкреатит (БП) представляет собой воспалительное заболевание, которое возникает на фоне нарушения работоспособности печени и желчного пузыря (проблемы гепатобилиарной системы).
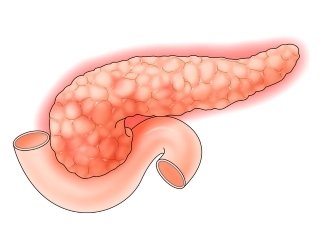
Билиарный или билиарнозависимый панкреатит (БП) представляет собой воспалительное заболевание, которое возникает на фоне нарушения работоспособности печени и желчного пузыря (проблемы гепатобилиарной системы).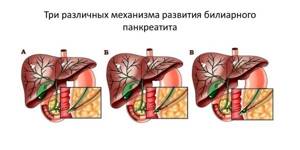
 желтушность кожных покровов и склер;
желтушность кожных покровов и склер; УЗИ поджелудочной железы;
УЗИ поджелудочной железы; Необходимость хирургического вмешательства возникает при наличии осложнений. Показаниями для операции являются рубцовые сужения или непроходимость желчевыводящих протоков, желчнокаменная болезнь или опухоли фатерова сосочка. При выборе хирургических методов специалисты отдают предпочтение малотравматичным процедурам (эндоскопические варианты с использованием микроинструментов и камеры). При отсутствии возможности использовать такие методы, проводятся открытые лапаротомические операции.
Необходимость хирургического вмешательства возникает при наличии осложнений. Показаниями для операции являются рубцовые сужения или непроходимость желчевыводящих протоков, желчнокаменная болезнь или опухоли фатерова сосочка. При выборе хирургических методов специалисты отдают предпочтение малотравматичным процедурам (эндоскопические варианты с использованием микроинструментов и камеры). При отсутствии возможности использовать такие методы, проводятся открытые лапаротомические операции. борщ и овощные супы;
борщ и овощные супы;

 Для постановки диагноза назначают следующие инструментальные и лабораторные исследования:
Для постановки диагноза назначают следующие инструментальные и лабораторные исследования:
 В список запрещенных продуктов входят:
В список запрещенных продуктов входят:
 В некоторых случаях назначают проведение функциональных тестов (секретин-холецистокининового теста, теста Лунда, ПАБК-теста и др.).
В некоторых случаях назначают проведение функциональных тестов (секретин-холецистокининового теста, теста Лунда, ПАБК-теста и др.).

 Билиарный панкреатит осложняется инфекционными последствиями, развивающимися со стороны железы или иных органов и тканей. Чтобы не допустить появление негативных последствий и заболевания в целом, рекомендуется своевременно лечить заболевания, которые могут сопровождаться поражением поджелудочной железы. При первых настораживающих симптомах запрещается самолечение. Только врач сможет поставить правильный диагноз и назначить лечение.
Билиарный панкреатит осложняется инфекционными последствиями, развивающимися со стороны железы или иных органов и тканей. Чтобы не допустить появление негативных последствий и заболевания в целом, рекомендуется своевременно лечить заболевания, которые могут сопровождаться поражением поджелудочной железы. При первых настораживающих симптомах запрещается самолечение. Только врач сможет поставить правильный диагноз и назначить лечение.