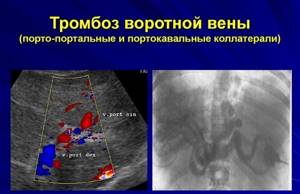
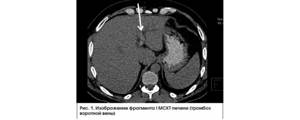
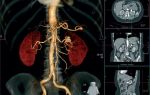
Тромбоз воротной вены — это нарушение кровотока из-за блокирования просвета сгустком крови. Патология часто становится причиной смерти человека. При своевременной диагностике прогноз благоприятный.
Где располагается
Воротная вена — это крупнейший сосуд в теле человека. Она расположена в печеночно-дуоденальной связке позади общего желчного протока.
Имеет длину 6-8 см, и ширину от одного до полутора сантиметров.
Называется также портальной.
Характеристика
Тромбоз воротной вены не относится к самостоятельным заболеваниям, это осложнение уже имеющихся патологий.
Подвержены данной болезни дети и люди преклонного возраста, лица, перенесшие операцию.
Риск появления повышается при беременности в последнем триместре и родах. Это связано с развитием эклампсии.
Более половины случаев пилетромбоза отмечается у людей с заболеваниями печени — циррозом, злокачественными новообразованиями.
Классификация
Пилетромбоз подразделяют на стадии в зависимости от степени закупорки сосудов и протяженности тромбоза относительно подвздошных вен.
Различают 4 стадии:
- Сосуд блокирован частично, просвет закрыт меньше, чем на половину.
- Просвет закрыт более чем наполовину, вплоть до полной окклюзии.
- Полная блокировка воротной вены и проксимального отдела верхней брыжеечной.
- Окклюзия воротной вены и дистального отдела верхней брыжеечной.
Классификация по форме:
- острый — развивается мгновенно, 99% случаев имеют летальный исход по причине инфаркта желудка, печени, кишечника, поджелудочной железы, селезенки;
- хронический — окклюзия незначительна, кровоток не останавливается, а замедляется.
Налаживается обходное кровотечение — кровь из органов брюшины обходит воротную вену по анастомозам.
Стадии по состоянию тромба:
- образование тромба;
- разрушение тромба и восстановление кровотечения по вене.
Популярна среди медиков и другая классификация — по месту поражения:
- стволовый;
- радикулярный;
- терминальный.
Причины
Патология у новорожденных развивается при инфицировании пупочной культи и развитии связанных с этим заболеваниями:
- омфалит;
- септицемия новорожденных;
- инфицирование при вставлении катетера для переливания крови.
- У детей постарше вероятен при инфицировании портальной системы по причине острого аппендицита.
- У взрослых приводят болезни печени:
- Заболевания кишечника и органов пищеварения:
- язвенный колит;
- энтерит;
- аппендицит;
- острый панкреатит;
- злокачественные образования;
- панкреонекроз.
Патологии сердечно-сосудистой системы:
- недостаточность;
- бактериальный перикардит.
Инфекционные заболевания:
- малярия;
- лихорадка Эбола;
- желтая лихорадка;
- лейшманиоз.
Патологии, приводящие к повышению свертываемости крови:
- эритремия;
- лейкоз;
- эклампсия.
Симптомы
На фоне симптоматики основной болезни появляются признаки поражения воротной вены:
- рвота, причем рвотные массы имеют темную окраску и по виду напоминают кофейную гущу;
- усиливающиеся боли в животе — сначала с правой стороны, затем и в левом подреберье;
- парез кишечника;
- понос;
- появление в брюшине свободной жидкости;
- увеличение селезенки;
- кровотечение из расширенных вен пищевода и желудка;
- анальные кровотечения;
- абсцесс печени;
- падение артериального давления;
- на коже живота проступают и становятся отчетливо видны вены;
- энцефалопатия печени;
- дегтеобразные испражнения;
- перитонит.
Патология развивается внезапно, без предшествующих признаков. Характерны озноб, лихорадка, повышение температуры.
При хроническом тромбозе симптомы часто отсутствуют или выражены незначительно:
- постоянная боль ноющего характера;
- субфебрильная температура тела в течение длительного времени;
- озноб;
- общая слабость.
Диагностика
Диагностика трудно выполнима, потому что течение заболевания схоже с циррозом.
Кроме того, пилетромбоз практически всегда является осложнением серьезного заболевания. Все это делает диагностику хронической формы патологии невыполнимой.
Выявляют случайно при исследовании внутренних органов или уже после смерти больного при вскрытии.
Острый тромбоз имеет достаточно характерных признаков, позволяющих отделить заболевание от цирроза. Печень не увеличивается в размерах. Быстро нарастают симптомы печеночной недостаточности. Рано появляются внутренние кишечные кровотечения.
К какому врачу обратиться
при наличии подозрительных симптомов обращаются к лечащему врачу-терапевту или педиатру.
диагностику проводят совместно с хирургом-флебологом.
лабораторная диагностика
исследуют свертываемость крови и другие параметры.
назначают лабораторные исследования:
инструментальная диагностика
диагностику проводят с помощью магнитно-резонансного исследования, компьютерной томографии или допплеровского узи с применением контрастного вещества.
применяют различные методы рентгенодиагностики:
- кавография;
- целиакография;
- портография;
- рентгенография;
- спленопортография;
- ангиография;
- сцинтиграфия печени.
обследую сосуды пищеварительной системы на предмет варикоза. проводят исследования:
- эзофагоскопия;
- ректороманоскопия;
- эндоскопия;
- диагностическая лапароскопия.
лечение
Общий план лечения:
- антикоагулянтная терапия;
- применение тромболитиков — направлено на устранение тромба и восстановления кровообращения;
- хирургическое устранение тромба и восстановление сосуда — ангиопластика, портосистемное шунтирование;
- хирургическое лечение кровотечений из вен ЖКТ.
Медикаментозная терапия
Применяют антикоагулянты прямого и непрямого действия. Антикоагулянты прямого действия вводят инфузионно тотчас после развития патологического процесса.
Используют гепарин или фраксипарин по 40 тысяч ед. на протяжении четырех часов.
Антикоагулянты непрямого действия назначают исходя из индивидуальных показателей свертываемости крови. Назначают препараты синкумар, неодикумарин.
Из тромболитиков применяют фибринолизин или стрептокиназа, по 20 тыс.единиц капельно внутревнно.
- Восстанавливают электролитный баланс — капают внутривенно реополиглюкин или физраствор в объеме 200-400 мл.
- Для профилактики гнойных осложнений назначают меронем, тиенам — антибактериальные препараты широкого спектра действия.
- Антикоагулянтную терапию не проводят при хроническом процессе, чтобы не спровоцировать кровотечение.
- Применение антикоагулянтов не избавляет от имеющихся тромбов, но снижает склонность к образованию новых.
Хирургическое вмешательство
Лечат хирургическими методами, трансплантируют печень.
При кровотечениях выполняют эндоскопическую перевязку вен. Хорошие результаты дает гормонотерапия.
Внутривенно капельно вводят синтетический аналог соматостатина — октреотид, который в некоторых случаях заменяет шунтирование.
Смертность при операции по разным данным составляет от 5 до 50 %.
При внезапно и остро начавшихся кровотечениях из расширенных вен ЖКТ применяют методы лигирования или склерозирования.
В зависимости от формы заболевания применяют шунтирование:
- портокавальное;
- мезентерикокавальное;
- селективное спленоренальное;
- внутрипеченочное портосистемное.
Вспомогательными методами являются дренаж брюшины и лапароцентез.
При успешном выполнении шунтирования прогноз благоприятный. Жизнь больных удается продлить на 10-15 лет.
Осложнения
Пилетромбоз — опасное патологическое состояние, угрожающее жизни больного.
Вероятные осложнения:
- гнойный перитонит;
- кровотечения желудка и пищевода;
- инфаркт печени, желудка, кишечника.
Рекомендации по профилактике
Людям, входящим в группу риска, следует соблюдать меры предосторожности.
Они включают:
- отказ от вредных привычек;
- здоровое дробное питание;
- избежание тяжелого физического труда и интенсивных физических нагрузок;
- выполнение кардио стимулирующих упражнений;
- наблюдение за состоянием сердечно-сосудистой системы;
- соблюдение режима дня;
- чередование физической активности и отдыха;
- поддержание умеренной физической нагрузки.
Рецепты народной медицины
- Народная медицина в терапии и профилактике тромбозов делает основной упор на питание.
- Рекомендуется убрать из рациона продукты питания, которые повышают свертываемость крови: орехи, бананы, виноград, копчения, консервы.
- Жесткое ограничение накладывается на продукты, содержащие много холестерина — жареные и жирные блюда, жирные сорта сыра, молочные продукты, яйца, масло.
- Запрещается практиковать голодание и ограничивать себя в жидкости.
Хорошим средством для чистки и разжижения крови является крапива двудомная. Ее заваривают как чай и пьют по стакану три раза в день.
Своими антикоагулянтными свойствами известна мята перечная. Она входит в состав многих сборов для разжижения крови.
Эффективен следующий травяной сбор: мята, мелисса, молодые шишки сосны, шалфей в равном соотношении заваривают кипятком и настаивают 2-3 часа. На пол литра воды требуется одна ложка сбора.
Источник: https://venaprof.ru/tromboz-vorotnoy-veny/
Тромбоз воротной вены печени: лечение, симптомы, причины, прогноз
Тромбоз представляет собой опасное заболевание, поражающее артериальные и венозные сосуды. Он сопровождается сужением сосудистой полости из-за её закупорки кровяным сгустком. Тромбоз воротной вены опасен нарушение функционирования печени и прилегающих к ней органов.
Чаще всего закупорка этого сосуда является не самостоятельным заболеванием, а осложнением патологических процессов, происходящих в организме. Спровоцировать тромбоз могут даже незначительные факторы.
В запущенном состоянии он способен привести к внутреннему кровотечению и летальному исходу.
Тромбоз воротной вены печени
Тромбоз воротной вены – это заболевание, характеризующееся перекрыванием сосудистого просвета тромбом, вплоть до полной окклюзии. В 5% случаев болезнь развивается на фоне цирроза, в 30% – в результате гепатоцеллюлярной карциномы.
Нарушение кровообращения отмечается не только в брюшной области, но и по всему организму. В результате этого нарушается работа пищеварительного тракта, что сопровождается рядом неприятных симптомов.
По МКБ-10 тромбоз воротной вены имеет код I81, согласно которому носит так же название «тромбоз портальной вены».
Причины развития заболевания
Причины тромбоза воротной вены печени бывают разными. У новорожденных болезнь возникает в результате заражения инфекцией через пуповину. В более взрослом возрасте патологический процесс может развиться после перенесения острого аппендицита.
Причины возникновения заболевания у взрослых следующие:
- бактериальное поражение вены или развитие гнойного пилефлебита;
- наличие кистозных образований на вене;
- цирроз;
- период вынашивания ребенка;
- наследственная расположенность к сосудистым патологиям;
- повышение свертываемости крови;
- сердечная недостаточность в хронической форме;
- злокачественные или доброкачественные опухоли в области пораженной вены и близлежащих органов;
- послеоперационный период.
Основные симптомы
Чтобы провести своевременную диагностику, следует ознакомиться с клинической картиной тромбоза воротной вены. Симптомы на каждом этапе заболевания различаются. Они зависят от сопутствующих заболеваний и локализации тромба.
К наиболее распространенным признакам нарушения кровотока относят:
- присутствие свободной жидкости в брюшной полости;
- наличие крови в стуле;
- ярко выраженный болевой синдром в области брюшины;
- метеоризм;
- кровотечение из пищевода в желудок;
- полное отсутствие стула;
- рвота темного цвета.
При наличии тромбоза пациент может заметить исчезновение физиологического голода. При этом пропадают позывы в туалет, наблюдается запор.
Самым значимым симптомом является обширное кровоизлияние в пищеводе из-за расширенных вен.
Если заболевание протекает в острой форме, то стул становится жидким. Болевые ощущения сосредотачиваются в эпигастральной области и периодически отдают в правое подреберье.
Классификация и формы
Симптоматика и проявления недуга во многом зависят от его разновидности. По степени тяжести патологического процесса выделяют тяжелую, среднюю и легкую форму тромбофлебита.
Они отличаются следующими признаками:
- При легком течении болезни тромб перекрывает полость вены лишь наполовину. Он располагается в области перехода воротной вены в селезеночную.
- Средняя форма заболевания отличается затрагиванием тромба области брыжеечного сосуда.
- При тяжелом протекании тромбоз поражается все вены, расположенные в брюшной полости. Кровоток значительным образом замедляется, что отражается на функционировании органов пищеварения.
Также выделяют хроническую и острую формы болезни. В первом случае течение заболевания длительное, сопровождающееся другими патологическими процессами. При остром тромбозе наблюдается стремительное нарастание интенсивности симптоматики. В этом случае существует риск летального исхода.
После успешного устранения тромба пациенту необходимо проходить регулярные профилактические осмотры у флеболога.
Диагностические мероприятия
Тромб в воротной вене печени диагностируют стандартными методами. Первостепенно проводится осмотр и опрос пациента.
После сбора анамнеза назначается прохождение следующих процедур:
- Доплерография, являющаяся дополнением к ультразвуковому исследованию, помогает выявить нарушение кровотока в брюшной полости.
- Печеночные тесты необходимы для оценки состояния печени и диагностирования первичных заболеваний органа.
- Сдача крови на свертываемость дает представление о вероятности формирования тромба.
- Контрастная флебография помогает выявить точное местонахождение сформировавшегося сгустка крови.
Лечение тромбоза воротной вены
Крайне не рекомендуется игнорировать симптомы тромбоза воротной вены. Лечение подбирается в индивидуальном порядке, с учетом тяжести протекания болезни. Применение медикаментозной терапии целесообразно при хронической форме тромбоза.
При развитии кровотечения пациента помещают в стационар. В брюшную полость вводят зонд, позволяющий остановить кровотечение. Также принимаются лекарственные препараты для остановки крови.
Цели консервативной терапии заключаются в следующем:
- снижение признаков портальной гипертензии;
- предотвращение излишней свертываемости крови;
- разжижение крови.
Медикаментозный способ
Медикаментозная терапия при тромбировании сосудов требует комплексного подхода. Дозировка препаратов подбирается лечащим врачом в индивидуальном порядке. Средняя продолжительность приема медикаментов составляет 1 месяц. После окончания лечебного курса анализы сдаются повторно.
Используются следующие группы лекарственных средств:
- антикоагулянты непрямого действия (Неодикумарин и Синкумар);
- тромболитические лекарственные средства (Стрептокиназа и Фибринолизин);
- противомикробные препараты (Тиенам, Меронем);
- антикоагулянты прямого действия (Фраксипарин, Гепарин).
Внутривенно вводят физиологический раствор или Реополиглюкин в дозировке 400 или 200 мл. Антикоагулянты прямого действия применяются в срочном порядке в первый час после появления симптомов заболевания.
Их вводят внутривенно в концентрации 40 000 ЕД на протяжении 4-х часов. Тромболитические препараты вводят с помощью капельницы в дозировке 20 000 ЕД.
Операция
В зависимости от характера протекания болезни, подбирается методика терапии. Лечение хирургическим путем осуществляется при недостаточной эффективности медикаментов в первые 3 дня нахождения в стационаре.
Применяются следующие разновидности вмешательства:
- Склерозирующая инъекционная терапия. Процедура подразумевает введение в вену склеивающего раствора, позволяющего сузить расширенные участки. Операцию проводят совместно с эзофагоскопией.
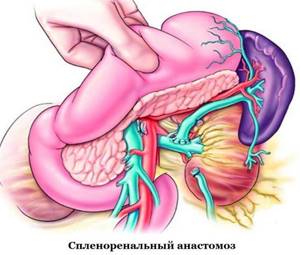
- Спленоренальный анастомоз. Такой тип вмешательства практикуется в случае сохранения проходимости селезеночной вены.
- Наложение мезентерико-кавального анастомоза. Осуществляется при необходимости устранения портальной гипертензии.
- Протезирование проводят, если селезеночная вена закупорена. Протез располагают в области между верхней брыжеечной и нижней полой венами.
При длительном кровотечении прибегают к операции по методу Таннера. Область желудка пересекают в кардиальном отделе. После этого его стенки сшиваются между собой. Если развивается пилефлебит, его осложнения предотвращают путем установки дренажа.
Разновидность операции зависит от характера патологии и решения врача.
Осложнения и прогноз
Тромбоэмболия при циррозе печени и других заболеваниях внутренних органов приводит к различным осложнениям. Если не начать лечение вовремя увеличивается риск наступления комы, развития гнойного перитонита, инфаркта кишечника, гепаторенального синдрома и обширного кровотечения.
Прогноз в этих случаях неблагоприятный. Если брыжеечная вена полностью перекрывается, увеличивается вероятность смертельного исхода.
Своевременная терапия позволяет предотвратить перемещение сгустка по портальной вене. Соблюдая все рекомендации врачей, пациент полностью встает на ноги через 3-5 недель. Мелкие тромбы хорошо поддаются медикаментозной терапии. Чем раньше начато лечение, тем более благоприятным будет исход.
Кардио гимнастика, йога и лечебная физкультура оказывают положительное воздействие на функционирование сосудистой системы.
Как предупредить болезнь?
Чтобы предотвратить развитие тромбоза воротной вены, необходимо вести здоровый образ жизни и наблюдаться у флеболога. У лиц, имеющих алкогольную зависимость, вероятность развития патологии гораздо выше.
Этиловый спирт оказывает разрушающее воздействие на печень. Нарушение её работы провоцирует развитие тромбоза.
Улучшению процесса кровообращения и состава крови способствуют следующие меры:
- регулярные пешие прогулки и умеренные физические нагрузки;
- своевременное обращение к врачу при выявлении патологий внутренних органов;
- употребление необходимого объема жидкости;
- прием витаминных комплексов в целях предотвращения дефицита полезных веществ;
- соблюдение принципов правильного питания.
Нужно помнить, что даже соблюдение всех профилактических мер не страхует на 100% от возникновения заболевания. В некоторых случаях тромбоз развивается под воздействием независящих от человека факторов. В такой ситуации эффективность лечение напрямую зависит от скорости постановки диагноза.
Тромбоз – серьезное заболевание, требующее своевременного лечения. Если обратиться к врачам вовремя, можно избежать опасных последствий. От пациента требуется четкое выполнение предписанных рекомендаций и ведение здорового образа жизни.
Источник: https://flebolog.guru/tromboz/tromboz-vorotnoj-veny/
Тромбоз воротной вены
Тромбоз воротной вены – это полная или частичная окклюзия ствола воротной вены и ее ветвей тромботическими массами. Патология проявляется абдоминальным синдромом, рвотой, диареей, признаками портальной гипертензии (асцит, спленомегалия, расширение венозных коллатералей), осложняется кровотечением из верхних отделов пищеварительного тракта, инфарктом кишечника и другими состояниями. Основу диагностики составляют методы визуализации – УЗДС, МР- и КТ-ангиография, венография пораженных участков. Лечебная тактика предполагает антикоагулянтную терапию, тромболизис, хирургическую коррекцию.
Тромбоз воротной вены (пилетромбоз) считается достаточно редким явлением, риск возникновения которого не превышает 1% в общей популяции. Его распространенность среди пациентов с циррозом печени варьируется от 0,6 до 26%, что, по-видимому, связано с различием в критериях выборки и диагностических методах.
Заболевание называют причиной 5–10% случаев портальной гипертензии у жителей развитых стран и до 40% – в азиатском регионе (из-за более высокой частоты инфекционной патологии). Распространенность первичного тромбоза у взрослых и детей одинакова.
Гендерных отличий в развитии болезни не выявлено, кроме цирротической обструкции, чаще диагностируемой у мужчин.
Тромбоз воротной вены
Заболевание имеет мультифакторную природу. Тромбоз развивается под влиянием системных и локальных нарушений, участвующих в повреждении сосудистой стенки, усилении коагуляции, замедлении венозного кровотока. Среди наиболее значимых причин отмечают следующие:
- Цирроз печени. Является основным этиологическим фактором, составляя 24–32% случаев тромботической окклюзии. Вероятность тромбоза повышается на поздних стадиях болезни, при необходимости трансплантации органа. Переход цирроза в гепатоцеллюлярную карциному увеличивает частоту внепеченочных пилетромбозов.
- Новообразования. Злокачественные новообразования печеночного или панкреатического происхождения являются причиной 21–24% случаев тромбоза. Развитие патологии опосредовано компрессией или прямой опухолевой инвазией, сопутствующей гиперкоагуляцией, гормональными сдвигами.
- Тромбофилии. Системные нарушения вызваны врожденными дефектами коагуляции – генетическими мутациями (фактора V Лейдена, протромбина, ингибитора активатора плазминогена), дефицитом протеинов C и S, антитромбиновой недостаточностью. К приобретенным факторам относят хроническую миелопролиферативную патологию, антифосфолипидный синдром, пароксизмальную ночную гемоглобинурию.
- Воспалительные заболевания. Патологический процесс может возникать на фоне абдоминальной воспалительной патологии (панкреатита, холецистита, гепатита), инфекционных заболеваний (малярии, брюшного тифа, амебиаза). У детей и новорожденных половина случаев тромбоза приходится на долю омфалита, пупочного сепсиса, аппендицита.
- Травмы и оперативные вмешательства. Воротная вена подвергается повреждению при травмах живота и хирургических вмешательствах на органах брюшной полости (спленэктомии, холецистэктомии, трансплантациии печени). Патология возникает после портосистемного шунтирования, тонкоигольной аспирационной биопсии печени, склеротерапии вен пищевода.
К другим факторам риска тромбоза воротной вены относят беременность, прием пероральных контрацептивов, гиперхолестеринемию. Отмечена роль внутрибрюшной аденопатии, синдрома системного воспалительного ответа.
В детском возрасте окклюзия возникает при врожденных аномалиях сосудистой системы (дефектах межжелудочковой и межпредсердной перегородок, деформации полой вены) и желчевыводящих путей.
Причина 10–30% тромботических стенозов остается невыясненной.
Исходя из современных представлений, пилетромбоз является результатом системных коагулопатий (наследственных, приобретенных) и действия локальных факторов.
Повреждение стенки сосуда опухолью, инвазивными процедурами или травмами характеризуется выработкой цитокинов, активацией тромбоксана A2 и тромбина, усилением адгезии и агрегации тромбоцитов.
Венозный застой при наружной компрессии сопровождается гипоксией эндотелия, накоплением активированных факторов свертывания. Все это запускает формирование пристеночного кровяного сгустка с дальнейшим его увеличением.
Сосудистая окклюзия сопровождается портальной гипертензией, что ведет к изменению системной и внутриорганной гемодинамики.
Печень теряет около 2/3 своего кровоснабжения, но это компенсируется дилатацией печеночной артерии и быстрым развитием сети коллатералей. Вокруг тромбированной вены формируется кавернома, а сама она превращается в фиброзный тяж.
Новообразованные сосуды расположены в пределах желчных протоков и пузыря, поджелудочной железы, антрального отдела желудка, двенадцатиперстной кишки.
Патогенез тромбоза при печеночном циррозе до конца не ясен. Важное значение отводят портальной гипертензии с замедлением кровотока по воротной вене, периферическому лимфангииту, перипортальному фиброзу.
Системное шунтирование крови провоцирует гемосидероз, гепатоциты в зонах гипоперфузии подвергаются апоптозу. В тонком и толстом кишечнике выше уровня окклюзии определяются застойные явления, в желудке – гастропатия.
Брыжеечная ишемия может привести к переходу тромботического процесса на мезентериальные сегменты.
Формальной классификации тромбоза воротной вены не существует. Согласно клиническим рекомендациям по портальной гипертензии, при постановке диагноза учитывают участок тромбоза и его проявления, наличие и характер основного заболевания, степень окклюзии (частичную, полную), вовлеченность внепеченочных сегментов. В зависимости от локализации тромба различают несколько форм патологии:
- Стволовая (трункулярная). Участок окклюзии расположен в стволе воротной вены, дистальнее слияния селезеночной и верхней мезентериальной. Возникает первично или путем распространения из корешкового сегмента.
- Радикулярная (корешковая). Характеризуется поражением корешковых ветвей – селезеночной вены и брыжеечных сосудов.
- Терминальная. Пилетромбоз распространяется на внутрипеченочные разветвления и капилляры, сопровождаясь мелкими или развитыми коллатералями.
Представленная классификация позволяет оценить последствия тромботической обструкции и трудоспособность пациента. При поражении сначала интерстициальных сосудов, а затем крупных стволов констатируют восходящий (первичный) процесс.
Мезентериальный тромбоз, возникающий из-за обструкции воротной или селезеночной вен, называют нисходящим (вторичным). В клинической флебологии также различают острую, подострую и хроническую стадии, последовательно сменяющие друг друга.
Клиническая картина тромбоза воротной вены определяется происхождением, степенью, протяженностью, локализацией, темпами нарастания окклюзии, выраженностью коллатералей.
Частичное тромбирование протекает бессимптомно, выявляясь лишь при инструментальной диагностике, полной обструкции (90–100% просвета) присуще бурное развитие за несколько суток.
Подострая форма прогрессирует на протяжении 4–6 недель, а хронический процесс характеризуется медленным нарастанием симптоматики (от нескольких месяцев до года).
Стволовой тромбоз
Острый стволовой пилетромбоз проявляется резкими болями в правом подреберье и эпигастрии, сочетающимися с метеоризмом, частой рвотой, диареей (нередко с примесью крови).
Быстро нарастают признаки портальной гипертензии – расширение подкожных, пищеводных, геморроидальных вен, асцит. Зачастую выявляют желтуху, недостаточность печеночной функции.
Общее состояние пациентов быстро становится тяжелым, что в основном обусловлено рецидивирующими кровотечениями из желудочно-кишечного тракта.
Радикулярный тромбоз
Радикулярный тромбоз на уровне селезеночного сегмента начинается остро, с боли в левом подреберье, кровавой рвоты и дегтеобразного стула. Увеличение селезенки и субфебрильная лихорадка сочетаются с обычными размерами печени.
В подостром периоде постепенно нарастают спленомегалия, асцит, расширяется венозная сеть на животе.
Терминальная форма патологии выявляется только при распространенном поражении – у таких пациентов обычно определяют увеличенную селезенку, широкие подкожные коллатерали.
Хронический тромбоз
Хронический пилетромбоз не имеет специфических проявлений. Отсутствие аппетита и общая слабость – иногда единственные симптомы болезни. У большинства пациентов выявляют подкожные анастомозы, умеренный асцит.
В 20–40% случаев патология манифестирует кровотечением из варикозных расширений пищевода. Вялотекущие варианты тромбоза воротной вены характеризуются нерезким болевым синдромом, субфебрилитетом, чувствительностью печении при пальпации.
Отмечаются спленомегалия с признаками гиперспленизма, тяжестью в подреберье, исхуданием.
Наиболее опасное следствие острой окклюзии мезентериальных сосудов – инфаркт кишечника с развитием перитонита и полиорганной недостаточности (характерно для 5% случаев). Большинство осложнений длительного пилетромбоза обусловлено портальной гипертензией.
Расширение пищеводных вен у многих пациентов сопровождается кровотечением, риск которого в 100 раз выше при циррозе печени. Выраженное портосистемное шунтирование приводит к печеночной энцефалопатии, вторичным изменениям в желчевыводящих путях (портальной билиопатии, холангиопатии).
При сохраняющихся факторах риска тромбозы могут рецидивировать, осложняться эмболизацией.
Отсутствие специфических признаков тромбоза, необходимость определения предпосылок, уровня, степени и последствий поражения создают потребность в комплексном обследовании пациента. Основой диагностической программы выступают методы инструментальной визуализации:
- УЗАС воротной вены. Обладая высокой специфичностью (60–100%), признано методом выбора при первичной диагностике. УЗДС определяет неоднородный очаг повышенной эхогенности с нечеткими контурами, частично или полностью перекрывающий сосудистый просвет. Допплеровское картирование дает возможность выявить отсутствие кровотока в вене и ее притоках, наличие портосистемных шунтов, каверноматозную трансформацию.
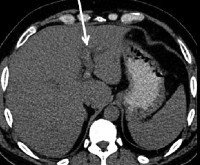
- КТ и МР-ангиография сосудов. КТ с контрастированием дает точную информацию о состоянии венозных стенок, протяженности тромбированных участков, наличии перивисцеральных коллатералей, варикозных вен в забрюшинном пространстве. Магнитно-резонансную ангиографию используют для выяснения состоятельности портального кровотока, оценки просвета шунтов – ее результаты более надежны, чем УЗДС.
- Портальная венография. Используется в случаях, когда неинвазивными методами подтвердить или исключить тромботическое поражение не удается. Контрастная венография выявляет не только стенозы, но и дефекты наполнения от сдавления извне. Однако при установленной проходимости сосуда в ней нет необходимости.
Проводя диагностику пилетромбоза, врачи-флебологи обращают внимание на показатели коагулограммы (увеличение фибриногена, протромбинового индекса, замедление времени свертывания крови), низкий уровень антитромбина.
Выявить варикозно-расширенные вены пищевода позволяет ФГДС, исключить цирроз удается благодаря эластографии и биопсии печени.
Дифференциальная диагностика осуществляется с печеночным шистосомозом, тромбозом нижней полой вены, сдавливающим перикардитом, рестриктивной кардиомиопатией.
Задачами лечебной коррекции являются восстановление проходимости сосуда, предотвращение прогрессирования патологии, устранение осложнений венозной гипертензии. Исходя из остроты процесса, возраста пациента, этиологических и прочих факторов, применяют комбинацию консервативных и радикальных методов:
- Антикоагулянтная терапия. Является лучшим способом для реканализации венозного просвета, но единого мнения о ее применении нет. Длительность лечения антикоагулянтами (низкомолекулярными гепаринами, пероральными средствами) у лиц с острым пилетромбозом составляет от 3 до 6 месяцев, а при хроническом решается в индивидуальном порядке.
- Введение тромболитиков. Регионарный тромболизис (введение стрептокиназы, альтеплазы, тенектеплазы) транспеченочным или трансъюгулярным доступом позволяет обеспечить реканализацию, избежав побочных эффектов антикоагулянтной терапии. При острой тотальной или субтотальной окклюзии может выполняться системный тромболизис.
- Хирургические методы. При неэффективности консервативных мероприятий операцией выбора является дистальное спленоренальное шунтирование. В условиях нарушенной проходимости селезеночного участка накладывают мезентерикопортальный или мезентерикокавальный анастомоз с применением сосудистых протезов.
Варикозные расширения пищевода лечат с помощью лигирования, эндоскопической склеротерапии. В ургентных ситуациях при кровотечении могут производить операции азигопортального разобщения (гастротомию с прошиванием нижней трети пищевода, деваскуляризацию желудка). Тяжелый гиперспленизм требует спленэктомии.
В целом прогноз при заболевании относительно благоприятный. Сгустки могут подвергаться асептическому аутолизу, организации, васкуляризации. Десятилетняя выживаемость для взрослых достигает 60%, а общий уровень смертности составляет менее 10%.
При наличии цирроза и злокачественных новообразований прогноз ухудшается. Иногда тромбы превращаются в эмболы, становятся источником сепсиса. Но своевременное и интенсивное лечение приводит к реканализации сосуда, что сопровождается полным клиническим выздоровлением.
Профилактика рецидивов проводится путем назначения антикоагулянтов.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_phlebology/portal-vein-thrombosis
Причины и лечение тромбоза воротных вен
Одной из наиболее серьезных причин смертности даже в развитых странах является венозный тромбоз, в формировании которого играет роль как генетическая предрасположенность, так и сочетающиеся факторы риска.
Многие годы было принято считать поражение портальной (воротной) вены редким явлением, но усовершенствование диагностических методов и ведение посмертной статистики говорит о высокой частоте встречаемости (1% в общей популяции).
Тромбоз воротной вены печени (ТВВ) – это процесс формирования кровяного сгустка в просвете главного сосудистого ствола и его ветвей, который постепенно ведет к полному или частичному прекращению тока крови к органу. Код МКБ-10 – I81.
Классический механизм образования тромба был описан Рудольфом Вирховым в виде триады, состоящей из следующих процессов:
- Повреждение сосудистой стенки (эндотелия);
- Замедление тока крови в данном сосуде;
- Повышение свертываемости крови.
С учетом этого ТВВ следует рассматривать одновременно с теми заболеваниями/состояниями, которые привели к нему.
Можно выделить такие факторы риска развития тромбоза портальной вены:
| Местные причины | Внепеченочные факторы (системные) |
|
|
Своевременное выявление этиологического (причинно-значимого) фактора имеет огромное терапевтическое и прогностическое значение. Так, от этого зависит составление долгосрочного плана лечения, ведь многие заболевания необходимо компенсировать пожизненно.
Симптомы
Особенности клинической картины обуславливаются локализацией и протяженностью тромбоза, а также скоростью и причинами его развития. В связи с этим выделяют острое и хроническое течение ТВВ.
Отсутствие патогномоничных (свойственных только этому заболеванию) симптомов зачастую приводит к трудностям при диагностике, а лечение следует начинать немедленно из-за высокого риска летального исхода.
Хочу обратить ваше внимание на то, что в печёночной ткани (паренхиме) отсутствуют болевые рецепторы. Неприятные ощущения в правом боку могут вообще появиться уже на запущенной стадии заболевания из-за увеличения органа (приводит к повышению давления на капсулу).
Острый тромбоз
Острая обструкция (перекрытие просвета) воротной вены отмечается в 2/3 всех случаев ТВВ.
Это состояние характеризуется возникновением следующих симптомов:
- Внезапная, острая, интенсивная боль в животе;
- Возможна высокая лихорадка (39-40о и выше);
- Тошнота;
- Потрясающий озноб;
- Стремительно нарастающая слабость;
- Диарея;
- При общем осмотре можно обнаружить спленомегалию (увеличение селезенки);
- Симптомы основного заболевания.
Самым грозным осложнением острого течения считается ишемия кишечника (инфаркт), так как процесс быстро распространяется на мезентеральные вены.
Это состояние требует экстренного оперативного вмешательства из-за высокого риска развития следующих последствий:
- Перитонит;
- Полиорганная недостаточность;
- Острое повреждение почек;
- Массивное внутреннее кровотечение;
- Летальный исход (более чем в половине случаев).
Таким образом, следует понимать, что тромбоз воротной вены – это угрожающее жизни состояние.
Хронический тромбоз
Медленное формирование тромба характеризуется вариативностью симптоматики. На начальных этапах замедление кровотока не вызывает критических изменений в печени, так как включается сеть анастомозов. Эти признаки обнаруживаются обычно случайно при обследовании по поводу других заболеваний.
Патогенетической основной хронического ТВВ мы считает портальную гипертензию – повышение давление в системе воротной вены выше 12 мм рт. ст, которая проявляется постепенным нарастанием следующих симптомов:
| Жалобы | Объективно |
|
|
Послеоперационный ТВВ развивается обычно с 3 по 8 день (период повышенной свертываемости). По своему опыту могу сказать, что хронический тромбоз портальной вены рано или поздно заканчивается по типу острого. Смерть наступает из-за обширного инфаркта кишечника и его осложнений.
Диагностика
Изменения лабораторных показателей имеют косвенное значение, так как они информативны лишь при наличии соответствующей клиники и данных инструментальных методов исследования.
При подозрении на ТВВ ваш лечащий врач может назначить следующие диагностические мероприятия:
| Лабораторные | Инструментальные | По показанию |
|
|
|
Комплексные диагностические исследования рекомендуется в обязательном порядке проводить пациентам, ожидающим трансплантацию печени. Ни один метод не будет лишним, поэтому не нужно отказываться от исследования, даже если он малоприятное или требует финансовых затрат.
Принципы лечения
Тактику ведения больных мы определяем после установления точных причин тромбоза воротной вены. При своевременном воздействии на них, можно предупредить дальнейшее развитие заболевание, реканализировать сгусток (нормализовать кровоток) и компенсировать осложнения портальной гипертензии.
Консервативные методы
Несмотря на то, что большую часть больных мы обязаны направлять в хирургическое отделение, лекарственная терапия проводится для всех групп.
Чаще всего назначаем следующие мероприятия:
- Раннее введение антикоагулянтов. При сохранных нарушениях свертываемости подбираются препараты для пожизненного приема;
- Тромболитическая терапия (в период острой фазы ТВВ). Обсуждается возможность внутриартериального введения «Плазминогена» и «Стрептокиназы»;
- Установление желудочного зонда Сенгстакена-Блейкмора при пищеводном кровотечении;
- Инъекционное введение склерозирущих препаратов («Тромбовар») в расширенные вены пищевода;
- Прием атигиперензивных препаратов для контроля системного артериального давления;
- Фармацевтические средства по поводу основного заболевания (антибиотики, противовирусные);
- Химио- и лучевая терапия при онкологии.
Хирургические методы
Показания к оперативному лечению устанавливает хирург.
При этом возможно выполнение следующих вмешательств:
- Тромбэктомия (удаление сгустка);
- Аспирация тромба;
- Шунтирование (Warren-Zeppa, REX, спленоренальное)
- Эндоскопическая сфиктеротомия;
- Операция Таннера (при пищеводном кровотечении);
- Вскрытие и дренирование абсцессов печени;
- Удаление новообразований;
- ТВПШ – трансъюгулярное внутрипеченочное портосистемное шунтирование.
Хирургическое лечение выполняется при неэффективности консервативного и остром тромбозе с высокой вероятностью летального исхода.
Несмотря на достижения современных методов диагностики и лечения, прогноз зачастую неблагоприятный.
Острый ТВВ в большинстве своем приводит к летальному исходу вследствие инфаркта кишечника или массивного кровотечения, а хронический вариант может быть бессимптомным.
Если вы замечаете характерные изменения в состоянии здоровья, я настоятельно рекомендую обратиться к врачу. Лишь при своевременном выявлении проблемы и ее причины можно предупредить тяжелые последствия для здоровья.
Однажды ко мне обратился больной (38 лет) с жалобами на быструю утомляемость, боли в околопупочной области, тошноту, снижение веса и неприятный привкус во рту. Из анамнеза стало известно, что несколькими годами ранее была диагностирована язвенная болезнь двенадцатиперстной кишки, по поводу которой он самостоятельно (неправильно) лечился «Ибупрофеном» и «Омепразолом».
В итоге при ультразвуковом исследовании мы выявили опухоль головки поджелудочной железы, которая начала прорастать в портальную вену печени, что привело к образованию тромба. Таким образом, отсутствовали видимые признаки печёночной недостаточности на фоне прогрессирующего тромбоза воротной вены вследствие злокачественного новообразования.
Источник: https://easymed-nn.ru/bolezni/prochie/tromboz-vorotnoy-veny.html

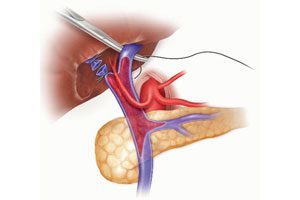 Воротная вена — это крупнейший сосуд в теле человека. Она расположена в печеночно-дуоденальной связке позади общего желчного протока.
Воротная вена — это крупнейший сосуд в теле человека. Она расположена в печеночно-дуоденальной связке позади общего желчного протока.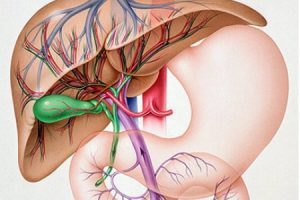 Пилетромбоз подразделяют на стадии в зависимости от степени закупорки сосудов и протяженности тромбоза относительно подвздошных вен.
Пилетромбоз подразделяют на стадии в зависимости от степени закупорки сосудов и протяженности тромбоза относительно подвздошных вен. Патология у новорожденных развивается при инфицировании пупочной культи и развитии связанных с этим заболеваниями:
Патология у новорожденных развивается при инфицировании пупочной культи и развитии связанных с этим заболеваниями: Патологии сердечно-сосудистой системы:
Патологии сердечно-сосудистой системы: Патология развивается внезапно, без предшествующих признаков. Характерны озноб, лихорадка, повышение температуры.
Патология развивается внезапно, без предшествующих признаков. Характерны озноб, лихорадка, повышение температуры. исследуют свертываемость крови и другие параметры.
исследуют свертываемость крови и другие параметры. Общий план лечения:
Общий план лечения: Лечат хирургическими методами, трансплантируют печень.
Лечат хирургическими методами, трансплантируют печень.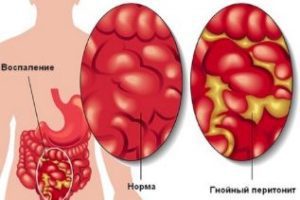 Пилетромбоз — опасное патологическое состояние, угрожающее жизни больного.
Пилетромбоз — опасное патологическое состояние, угрожающее жизни больного. Рекомендуется убрать из рациона продукты питания, которые повышают свертываемость крови: орехи, бананы, виноград, копчения, консервы.
Рекомендуется убрать из рациона продукты питания, которые повышают свертываемость крови: орехи, бананы, виноград, копчения, консервы.