Диеты для печени и желчного пузыря
19.06.2018
10.4 тыс.
7 тыс.
9 мин.
Болезни печени и поджелудочной железы требуют не только определенного лечения, но и перехода на соответствующее питание. Лучший вариант – стол №5 по методике Певзнера.
Диета при заболевании печени, поджелудочной железы помогает уменьшить нагрузку на них, облегчает их функционирование, ускоряет восстановление всего организма. Благодаря правильному питанию снижается риск появления боли, получается убрать ощущение тяжести в области этих органов, предотвратить обострение.
Переход на строгое питание требуется в следующих случаях:
- холецистит (воспалительные процессы в желчном пузыре);
- панкреатит;
- гепатиты разной этиологии;
- цирроз печени.
На развитие перечисленных заболеваний могут указывать следующие симптомы:
- увеличенная печень и поджелудочная железа;
- боли;
- чувство тяжести в животе;
- нарушения стула;
- тошнота;
- приступы рвоты.
Если не соблюдать диету, то появляются:
- боли в животе и под ребрами с правой стороны;
- колики;
- отрыжка;
- тошнота, приступы рвоты;
- диарея.
Также обостряются хронические болезни.
При диете №5 нужно выбирать продукты, содержащие жир животного происхождения. Они не должны иметь яркий вкус. Блюда нужно готовить на пару или варить. Иногда разрешается тушение. Питание должно быть дробным, то есть есть можно часто, но небольшими порциями – 5-6 раз в день.
Меню нужно составлять, учитывая такие нормы:
- Добавить в рацион жиры, но только растительного происхождения.
- Употреблять продукты с мягкой клетчаткой (например, тыква).
- Следить за питьевым режимом. В сутки нужно употреблять не менее 1,5 л жидкости.
Калорийность в день – 2800 ккал. Количество белков в сутки – 150 г, углеводов – 450 г.
К разрешенным продуктам относится следующее:
- постные мяса и рыба, но их разрешается исключительно варить или тушить;
- несвежий хлеб, сухари;
- кисломолочные продукты и молоко, сыр, но они должны быть несолеными и с низким процентом жирности;
- яйца, используют только белок для приготовления омлета на пару;
- различные овощи;
- крупы: манка, рис, гречка;
- макароны из муки грубого помола;
- бананы, арбуз, сладкие яблоки;
- из сладостей: сухое галетное печенье, зефир, мармелад, сухой бисквит.
Нельзя употреблять следующее:
- жирное мясо и все субпродукты (почки, печень, желудки, сердца), консервы;
- жирную, в том числе и копченую и соленую рыбу, икру;
- свежие хлебобулочные изделия;
- жирное молоко и кисломолочные продукты, соленый сыр;
- яйца в жареном и отварном виде, особенно желтки;
- овощи, зелень: редьку, томаты, лук, репу, кукурузу, спаржу, шпинат, петрушку, баклажаны, чеснок, ревень, грибы, свежую зелень;
- крупы из кукурузы, пшеницы, перловки, а также ячневую;
- бобовые;
- киви, все цитрусовые фрукты;
- семечки (любые);
- любые торты и пирожные, шоколад, мороженое, халва;
- кофе, какао, крепкий чай, спиртное.
Нужно учитывать, что при патологиях печени, желчного пузыря и поджелудочной железы есть различные вариации диеты. К примеру, при панкреатите и холецистите питание будет намного строже. При таких проблемах со здоровьем придется исключить из рациона:
- сухари;
- приправы;
- белокочанную капусту;
- лук;
- кислые ягоды и фрукты;
- сахар.
Еда должна быть слегка теплой, но ни в коем случае не горячей или холодной. В первые дни обострения панкреатита придется перейти на голодание. Затем постепенно вводят в рацион продукты.
Каждый раз придется продумывать рацион на каждый день заранее. Лучше всего подготовить меню на неделю вперед. При этом нужно учитывать стадию ремиссии или обострения воспаления в печени или поджелудочной железе. Пример:
| День недели | Меню во время ремиссии | Меню во время обострения (со второй недели) |
| Понедельник |
|
|
| Вторник |
|
|
| Среда |
|
|
| Четверг |
|
|
| Пятница |
|
|
| Суббота |
|
|
| Воскресенье |
|
|
Разрешаются зеленый или черный чай (только некрепкий), вода (негазированная). Подойдут такие напитки, как компоты, киселя, соки (их нужно разбавлять с водой), смузи. Перед сном рекомендуется пить стакан кефира, сыворотки или простокваши.
При заболеваниях печени и поджелудочной железы рацион строгий, но его можно разнообразить различными блюдами.
Рекомендуются следующие диетические рецепты.
Ингредиенты:
- гречневая крупа — 100 г;
- вода — 0,5 чашки
- молоко — 0,5 чашки;
- соль — по вкусу.
Приготовление:
- 1. Перебрать гречневую крупу.
- 2. Залить водой.
- 3. Добавить соль.
- 4. Прокипятить и продолжать, пока выпарится жидкость.
- 5. Влить молоко.
- 6. Довести до кипения.
Ингредиенты:
- цукини — 145 г;
- растительное масло — по вкусу;
- моркови — 75 г;
- морковный сок — 2 ст. л. ;
- картофель — 290 г;
- вода — 0,95 л;
- зелень — по вкусу.
Приготовление:
- 1. Помыть цукини, убрать кожуру, нарезать.
- 2. Взять морковь и помыть, почистить, нарезать кругами и потушить в масле вместе с цукини.
- 3. Почистить картофель и нарезать.
- 4. Залить водой и отварить.
- 5. В кастрюлю с картофелем добавить тушеные ингредиенты и сок моркови.
- 6. Варить 20 минут.
- 7. В конце добавить зелень.
Ингредиенты:
- говядина — 95 г;
- лапша — 95 г;
- сливочное масло — 10-15 г.
Приготовление:
- 1. Отварить говядину и мелко порезать.
- 2. Отварить лапшу и добавить сливочное масло и мясо.
- 3. Готовить на пару до готовности.
Ингредиенты:
- свежие или замороженные ягоды на выбор (смородина, вишня) — 0,45 кг;
- вода — 0,45 л;
- сахар — половина стакана;
- картофельный крахмал — 45 г.
Приготовление:
- 1. Засыпать ягоды в воду.
- 2. Прокипятить.
- 3. Достать ягоды.
- 4. Измельчить через сито, чтобы получилось пюре, и влить обратно в воду.
- 5. Добавить сахар и картофельный крахмал.
- 6. Довести до кипения и подождать, пока кисель остынет.
Ингредиенты:
- свежий или замороженный судак (средний) — 1 шт.;
- сок лимона — из 1 фрукта;
- красный и черный перец (в молотом виде) — по 4 г;
- кориандр, имбирь — по щепотке.
Приготовление:
- 1. Почистить рыбу.
- 2. Разделить на куски толщиной в 40 мм.
- 3. Приготовить маринад (смешать сок лимона, красный и черный перец, кориандр, имбирь).
- 4. Куски рыбы тщательно вымыть и залить маринадом.
- 5. Подержать так 40 минут.
- 6. Поместить рыбу в сотейник с водой и варить, подсолив.
Ингредиенты:
- творог — 290 г;
- яйца — 2 шт. ;
- сахар — 75 г;
- морковь — 140 г;
- мука — 180 г.
Приготовление:
- 1. Творог смешать со взбитыми яйцами, сахаром.
- 2. Промыть морковь, потереть мелко и добавить к творожной массе.
- 3. Досыпать муку и тщательно перемешать.
- 4. Сформировать небольшие лепешки.
- 5. Обвалять их в муке и варить на пару.
Ингредиенты:
- листья капусты — 125 г;
- говядина — 95 г;
- рис — 140 г;
- укроп — по вкусу;
- растительное масло — 55 мл.
Приготовление:
- 1. Отварить листья капусты.
- 2. Измельчить на мясорубке говядину, которую нужно предварительно отварить.
- 3. Приготовить рис и слить жидкость.
- 4. Смешать укроп, рис, мясо.
- 5. Долить растительное масло.
- 6. Полученный фарш обернуть листьями капусты и отварить в подсоленной воде.
Ингредиенты:
- стейк лосося — 1 шт.;
- рисовый уксус — 55 мл;
- соус на выбор — 65 мл;
- зелень — по вкусу.
Приготовление:
- 1. Взять стейк лосося и промыть в воде. Салфеткой обтереть.
- 2. Положить рыбу на фольгу и завернуть, предварительно полив рисовым уксусом, соусом.
- 3. Добавить немного зелени.
- 4. Готовить на пару полчаса.
Ингредиенты:
- яичные белки — 6 шт.;
- сахар — треть стакана;
- сухари — по вкусу;
- мак — по вкусу.
Приготовление:
- 1. Взбить белки с сахаром.
- 2. Досыпать в пену сухари (до образования однородной вязкой консистенции).
- 3. Промазать противень для выпекания и туда поместить половину приготовленной массы.
- 4. Пласт посыпать маком.
- 5. Залить вторую часть массы.
- 6. Оставить в духовке на полчаса.
Ингредиенты:
- морковь и свекла — в равном соотношении;
- соль и растительное масло — по вкусу;
- зелень — по вкусу.
Приготовление:
- 1. Отварить морковь и свеклу.
- 2. Измельчить на терке.
- 3. Добавить немного соли и растительного масла, зелень.
Если использовать эти рецепты, то можно хорошо разнообразить рацион, сделать меню более богатым и интересным. Главное – не забывать соблюдать правила диеты. Это важно для здоровья человека, в том числе и для его печени, поджелудочной железы.
Источник: https://dvedoli.com/liver/diets/menyu.html
Диета при больной печени
Содержание
Рассказать ВКонтакте Поделиться в Одноклассниках Поделиться в Facebook
Дисфункция печени может привести к серьезным осложнениям, ведь этот орган выполняет для организма важные функции. Она фильтрует кровь, запасает витамины и участвует в большом количестве реакций.
В связи с этим диета при заболевании печени значительно улучшает состояние органа.
Как вы думаете, что должно при этом входить в ежедневный рацион? Инструкции ниже расскажут вам про режим питания, полезный при недугах печени.
Основные принципы правильного питания при больной печени
Диета при заболеваниях печени имеет несколько общих правил, направленных на снижение нагрузки на орган и его очистку.
Основой питания становится увеличение легко усваиваемого белка, большое количество клетчатки, витаминный и минеральный комплекс.
Дополнительным условием является снижение в рационе продуктов, усиливающих выделение пищеварительного сока. Диетическое питание для печени основано на следующих принципах:
- Многоразовое питание маленькими порциями.
- Продукты должны быть перетертыми или отваренными, чтобы печень была нагружена меньше.
- Питание не должно быть основано на жареных, горячих и холодных блюдах. Пищу принимают только теплой.
Разрешенные и запрещенные продукты
Диета для печени основана на разделении продуктов питания на разрешенные и запрещенные. Вот какую пищу можно кушать при проблемах с печенью:
- Нежирные рыба и мясо, тушеные или на пару.
- Молочные и кисломолочные продукты, кроме ряженки, сливок и сметаны.
- Хлеб только грубых сортов муки.
- Морепродукты.
- Овощи, только вареные, тушеные или запеченные. То же самое с фруктами, которые можно есть сырыми, но в небольших количествах.
- Супы на основе круп, овощей или молочные, главное – без крепкого мясного или грибного бульона.
- Сладости в виде пастилы, мармелада, варенья, желе или меда.
- Крупы: манная, овсяная, гречневая, рисовая.
- Некислые ягоды.
- Некислый кисель, сок или компот.
- Растительное, сливочное масло.
- Отварные белки яиц, омлет, целые яйца до 2 в неделю.
- Среди мясных продуктов питания для лечения лучше отдавать предпочтение курице, телятине и говядине,
- Из рыбы: треска, окунь, судак, навага.
Нельзя же есть следующее:
- Кондитерские изделия в виде тортов, пирожных, сдобных булочек и других сладостей, содержащих какао.
- Жареные яйца.
- Суп – зеленые щи, борщ на крепком мясном бульоне, холодная окрошка.
- Все виды бобовых.
- Кукурузная, ячневая крупы.
- Сырые и кислые овощи, фрукты, ягоды (щавель, помидоры, квашеная капуста, спаржа, лук зеленый, редис, чеснок, хрен, перец, шпинат, лимон).
- Жирное мясо птицы: гусиное, утиное.
- Жирная, вяленая и соленая рыба.
- Грибные, мясные и рыбные бульоны.
- Копченые, острые, законсервированные продукты.
- Кислые или газированные напитки, кофе, алкоголь.
Правила составления лечебного меню
Диета при заболеваниях печени выполняет и ее чистку, поэтому рацион должен содержать определенное количество необходимых веществ:
- Не менее 90 г белков, из которых по половине приходится на животные и растительные.
- От 80 до 90 г жиров, третья часть которых приходится на растительные.
- До 500 г углеводов, на простые при этом отводится не более 100 г.
- От 1,5 до 2 л жидкости, т.е. чистой воды без учета бульонов, соков и других напитков.
- Количество поваренной соли не более 10 г.
- От 2400 до 2800 калорий.
Диетический стол № 5 для печени, поджелудочной и желчного пузыря
Диета номер 5 предполагает щадящий режим питания для желчного пузыря, печени и поджелудочной железы и способствует восстановлению их функций. Главное, чтоб пациент не страдал от патологий, связанных с желудком или кишечником. Специальная диета №5 показана:
- при хроническом холецистите и гепатите или в период их обострения;
- при хронической желчнокаменной болезни;
- при циррозе или фиброзе печени;
- при гепатозе печени или стеатозе жировой формы;
- при диффузном изменении тканей печени;
- после резекции печени или операции по удалению желчного пузыря;
- при метастазах в печени;
- при раке печени;
- при болезни печени от инфекционных воспалений;
- при кисте или ожирении печени;
- при увеличенной печени.
Примерное меню на неделю
Понедельник:
- завтрак – рисовая молочная кашка, белок одного яйца;
- второй завтрак – запеканка на твороге;
- обед – капустный суп, вареное мясо с морковкой тушеной;
- полдник – печенье бисквитное;
- ужин – макароны под сыром.
Вторник:
- завтрак – яблочно-морковный салат, мясная котлета;
- второй завтрак – яблоко;
- обед – капуста тушеная, картофельный суп-пюре, паровая рыба;
- полдник – бисквит;
- ужин – запеканка на основе гречки.
Среда:
- завтрак – омлет, молочная овсянка;
- второй завтрак – яблоко запеченное;
- обед – отварная курица и рис под молочные соусом, суп овощной;
- полдник – свежевыжатый сок;
- ужин – картофельное пюре, тушеная рыба.
Четверг:
- завтрак – творог с медом;
- второй завтрак – вареные макароны с добавлением масла;
- обед – голубцы, овощной суп;
- полдник – кефир;
- ужин – рисовая кашка на молоке.
Пятница:
- завтрак – гречка со сливочным маслом, немного творога;
- второй завтрак – морковное пюре;
- обед – борщ овощной, котлеты на пару с вермишелью;
- полдник – любой разрешенный фрукт;
- ужин – картофельное пюре, салат овощной, тушеная рыба.
Суббота:
- завтрак – молочная овсянка, вареное яйцо;
- второй завтрак – яблоко запеченное;
- обед – суп молочный, запеканка творожная;
- полдник – сок, печенье бисквитное;
- ужин – каша манная с черносливом.
Воскресенье:
- завтрак – салат с заправкой растительным маслом;
- второй завтрак – запеканка творожная;
- обед – суп без мяса, лапша с вареным мясом;
- полдник – яблоко;
- ужин – творожные вареники.
Рецепты диетических блюд для восстановления печени
Первый из рецептов, полезных для печени – суп-пюре на основе тыквы и овсянки:
- Варите до полуготовности очищенные и нарезанные кубиками 100 г тыквы.
- Переложите тыкву в глубокую сковородку, добавьте 2 ст. л. овсянки, 0,5 ч. л. сливочного масла, немного тыквенного бульона.
- Томите под крышкой еще полчаса, затем измельчите все в блендере, добавьте немного сахара, а еще тыквенного отвара.
Говяжьи котлеты на пару:
- Сделайте из 150 г говядины и 30 г размоченного в молоке черствого белого хлеба фарш, используя мясорубку/блендер.
- Посолите, разбавьте водой.
- Формируйте котлеты, готовьте на пару около получаса.
Бисквит из белков яиц:
- Смешайте 6 яичных белков с 1/3 стакана сахара, взбейте.
- Введите в получившуюся пену 1 стакан измельченных сухариков белого хлеба.
- Вылейте в смазанную форму сначала половину массы, посыпьте 1-2 ст. л. мака, а затем оставшуюся половину.
- Выпекайте в духовке при 180°С.
Видео: лечебное питание при циррозе печени
Диета при гепатите C, раке или циррозе печени оставляет обязательным общие правила питания, но существуют и некоторые различия для каждого заболевания. Они касаются списка разрешенных/запрещенных продуктов, ежедневной калорийности, состава рациона на 1 день. Чтобы узнать про нюансы питания при циррозе печени, посмотрите полезный видеоролик ниже и составьте собственное меню.
Что можно есть при заболеваниях печени — рекомендации по диете
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник: https://sovets.net/4602-dieta-pri-zabolevanii-pecheni.html
Правильная диета при заболеваниях печени и поджелудочной, меню с рецептами на каждый день для всех
Здоровье органов пищеварительного тракта напрямую зависит от питания. При несоблюдении режима, употреблении фаст-фуда, переедании особенно сильно страдают поджелудочная железа и печень.
Чем больше в пищеварительный тракт будет попадать некачественных, жирных или острых продуктов, тем большая нагрузка приходится на эти железы.
А при возникновении воспаления или других патологий неправильный рацион приводит к развитию серьезных осложнений, вплоть до некроза тканей или раковых опухолей. Поэтому так важна правильная диета при болезни печени и поджелудочной железы.
Показания для применения
При любых патологиях системы пищеварения всегда применяются диеты. Оно также необходимо, если есть риск развития болезней.
Это профилактическая мера, позволяющая снизить нагрузку на органы пищеварения и предотвратить осложнения. Такие патологии, как гепатит, панкреатит, ожирение печени появляются чаще всего из-за неправильного питания.
Лекарства помогают снять воспаление, уменьшить боль, но без диеты оно оказывает временное действие.
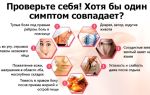
Есть определенные симптомы, которые указывают на то, что человеку нужно скорректировать рацион или перейти на диетическое питание:
- тошнота;
- изжога, отрыжка;
- повышенное газообразование;
- метеоризм, вздутие живота, тяжесть;
- снижение аппетита;
- запор или диарея;
- болезненные ощущения;
- изменение цвета кала и мочи;
- слабость, ухудшение самочувствия.
Когда такие симптомы появляются у больного с хроническими патологиями печени или поджелудочной железы, ему нужно перейти на более строгую диету. Если же они возникли у здорового человека, необходимо как можно скорее посетить врача. Он назначит обследование, чтобы диагностировать болезнь и выбрать диету.
Диета при заболеваниях печени и поджелудочной железы снимет боли, уберет дискомфорт, тошноту, улучшит пищеварение. Она не создает нагрузки на эти органы, поэтому они быстрее восстанавливают свою работу. Благодаря этому можно избежать осложнений, а выздоровление наступит быстрее.
Последствия несоблюдения диеты при болезнях печени и поджелудочной железы
При обострении с сильными болями, тошнотой ни один больной не сомневается в необходимости соблюдать диету. Ведь аппетит при этом часто снижен. Но когда состояние улучшается, многие перестают следовать рекомендациям врача, снова начинают питаться, как привыкли.
Из-за этого часто развиваются осложнения. Органы еще не восстановились, а им придется работать с нагрузкой. Поджелудочная служит для выработки ферментов, которые используются в усвоении поступившей пищи, а печени приходится перерабатывать токсины.
При этом нарушение их работы начинает прогрессировать, болезнь становится хронической. Панкреатит может перейти в панкреонекроз или рак. А при болезнях печени развивается гепатоз или цирроз.
Виды диет для печени и поджелудочной железы
При нарушении функционирования этих органов назначают стол №5. Это сбалансированный рацион, обеспечивающий организм всеми необходимыми микроэлементами. Диета богата питательными веществами, но является щадящей. Запрещены продукты, стимулирующие выработку ферментов и пищеварительного сока, поэтому они могут вызвать обострение.
Это полноценное питание, его можно придерживаться долго, пока функция желез не восстановится. При хроническом течении гепатита, панкреатита, цирроза, ожирения печени нужна пожизненная диета.
Есть несколько разновидностей диетического питания, применяемого при патологиях этих желез:
- стол №5 применяется во время ремиссии при гепатитах, холециститах, желчнокаменной болезни, это менее строгий вариант;
- стол №5а назначают при обострении патологий печени;
- стол №5п предназначается для лечения хронического панкреатита;
- меню на каждый день в диете при ожирении печени и поджелудочной железы сочетает стол №5 и стол №8.
Основы правильного питания
Особенно важно соблюдать диету при воспалении печени и поджелудочной железы. Из-за этого развивается отечность тканей, ухудшается функционирование этих желез. Замедляется выработка ферментов.
Диетическое питание легкоусваиваемое, щадящее. Оно не должно спровоцировать усиление воспаления, болей. Поэтому исключаются любые продукты, механически или химически раздражающие органы пищеварения.
Что запрещено из продуктов?
Самое главное при таких болезнях – исключить продукты, которые создают нагрузку на железы, провоцируют усиленную выработку ферментов, раздражают слизистую или содержат токсичные вещества. Некоторые продукты полностью запрещены при любых формах этих патологий:
Запрещаются соусы, специи, особенно кислые и острые, маргарин, дрожжевое тесто. Нельзя пить кофе, крепкий чай, газировку и спиртные напитки. Запрещено мороженое и другие сладости. Нельзя жарить пищу, запекать с твердой корочкой, готовить с большим количеством масла и соли. Полностью нужно исключить полуфабрикаты и фаст-фуд, сдобную выпечку, соления и маринады, даже домашнего приготовления.
Что разрешено кушать?
Может показаться, что меню на каждый день в диете при болезнях печени и поджелудочной железы окажется скудным и невкусным. Но стол №5 включает много разнообразных продуктов:
Разрешено употреблять гречку, рис, геркулес, сухарики или галетное печенье. Из овощей можно картофель, тыкву, морковь, кабачки. Из них делают запеканки, пюре.
Сладости нужно ограничить, разрешается только немного пастилы или зефира. При отсутствии непереносимости можно мед, но не больше чайной ложки в день.
Пить нужно отвары ромашки, шиповника, чай только некрепкий, лучше зеленый или с молоком. Полезно варить кисели и компоты из некислых ягод.
Общие рекомендации
Есть несколько рекомендаций, которые помогут следовать диете. Это ее основные принципы, благодаря которым оно оказывается эффективным. Кроме правильного выбора продуктов, нужно знать правила их приготовления и употребления, режим питания, количество еды. Такие рекомендации обязательно даются больному врачом вместе со списком продуктов.
- Принимать пищу нужно часто, но маленькими порциями. В них должно содержаться не больше 200 г твердой пищи и дополнительно 200 мл напитка. Кушать нужно через 3 часа. Это 5-6 приемов пищи. Но последний раз нужно поесть не позже, чем за 2 часа до сна.
- Запрещена вся горячая или холодная еда. Все блюда употребляются теплыми.
- Еду нужно измельчать, хорошо проваривать или тушить. Она должна быть мягкой, чтобы легче усваивалась. Можно пищу запекать, готовить на пару. Запрещены все жареные продукты.
- Каждый день выпивать от 1,5 л жидкости. Лучше употреблять чистую негазированную воду.
- При готовке мяса его необходимо хорошо проваривать, измельчать. Фарш дважды прокручивать на мясорубке.
- Питание должно быть богато белком. Причем 60-70% это должен быть животный белок. Он участвует в восстановлении слизистой всего желудочно-кишечного тракта.
Меню диеты для печени и поджелудочной железы на каждый день
При обострении этих болезней и после оперативного лечения меню диеты для печени и поджелудочной железы должно быть менее разнообразным, щадящим.
Первые несколько дней рекомендуется голод, разрешается пить только негазированную воду. Потом добавляется углеводная пища: протертые жиденькие каши, сухарики, компот, ягодный кисель, некрепкий чай.
Постепенно вводится творог, белковый омлет, суп-пюре, мясное суфле. Все блюда употребляются перетертыми, теплыми.
При улучшении состояния врач разрешает расширить разнообразие блюд. Добавляются овощи, кисломолочные продукты, блюда из рыбы, масло. Общая калорийность рациона должна составлять 2200-2800 ккал.
Рекомендуется пользоваться готовыми рекомендациями по составлению рациона хотя бы первое время.
Когда получится понять принципы питания, можно будет заменять одни блюда на другие из списка продуктов, которые разрешено употреблять.
Правильно составленный дневной рацион поможет придерживаться рекомендуемой калорийности, количества белков и углеводов, обеспечить организм всеми необходимыми питательными веществами.
- На завтрак лучше всего есть углеводную пищу, она станет источником энергии, поможет долго не испытывать голода. Готовятся каши жидкие на воде, можно добавить ложечку сливочного масла. Дополнить их рекомендуется белковой пищей: творог, паровой омлет. Дополнительно нужны фрукты.
- Второй завтрак – это протертый творог, сырники, запеканка, йогурт натуральный или нежирный кефир. Дополнить его можно фруктами.
- На обед употребляются два блюда. Это суп на овощном или нежирном мясном бульоне. Дополнительно готовят мясное или рыбное блюдо, например, паровые котлеты или тефтели. На гарнир макароны, пюре из овощей, рис отварной. При ремиссии допустимо приготовить салат из пекинской капусты с морковью.
- Полдник может состоять из киселя, отвара трав или компота, можно съесть печенье или сухарик.
- Ужин должен быть легким: овощная запеканка, каша, крупяное суфле, пюре из картофеля или кабачков. Дополнительно употребляются котлеты или тефтели на пару, рыба отварная.
- Для улучшения микрофлоры кишечника перед сном пьют кисломолочные напитки.
Рецепты диеты при болезни печени и поджелудочной железы на каждый день
Чтобы питание не нарушало работу этих желез и не провоцировало обострение, готовить пищу нужно правильно. Есть два главных правила: исключить все жареное и хорошо измельчать мясо.
Его нужно несколько раз прокручивать на мясорубке, готовить котлеты, тефтели, суфле. При варке мяса после закипания рекомендуется слить воду, потом налить свежую. Крупы все варятся на воде. Супы варить нужно на овощном бульоне.
Все масла употребляются только сырыми.
При этих болезнях можно применять такие методы готовки:
- отваривание, варка на пару;
- запекание в духовке без корочки, лучше всего в рукаве;
- тушение без масла на среднем огне.
Каша из гречки
Потребуется стакан гречки, 2 стакана воды, полстакана нежирного молока, полчайной ложки масла, соль. Нужно проварить промытую крупу до готовности, посолить. Выключить, добавить молоко, масло.
Омлет белковый
3 белка и 60 г молока взбить венчиком. Вылить на противень, смазанный маслом. Выпекать в духовке на среднем огне. Посыпать укропом.
Суп с курицей и лапшой
Сделать фарш из 0,5 кг белого куриного мяса, кусочка сухого хлеба, добавить 2 белка, щепотку соли. Двумя ложками делать кнели, варить их в пароварке 15 минут. Сварить суп на овощном или нежирном курином бульоне из моркови, стебля сельдерея и лапши. За 5 минут до готовности добавить кнели. Подавать суп с зеленью петрушки или укропа.
Плов с курицей
2 небольшие куриные грудки проварить пару минут. Порезать на кусочки. Выложить в сотейник с толстым дном курицу и прогреть на среднем огне, чтобы пустила сок. Потом добавить тертую морковь, прогреть еще 1-2 минуты. Высыпать стакан промытого риса, залить горячей водой. Она должна прикрывать плов на 2 пальца. Тушить на медленном огне до готовности.
Яблоки печеные
Нужно взять 6 яблок. Их нужно разрезать, вычистить середину. Приготовить начинку: протереть 300 г творога с ложечкой нежирной сметаны и половиной ложки сахара. На противень выложить яблоки, наполнить их творогом, поставить в разогретую духовку на полчаса.
Салат с морковью и курагой
Морковь нужно натереть на терке. Курагу предварительно замочить, порезать на кусочки. Продукты смешать, добавить полчайной ложки сахара, столовую ложку сметаны.
Рыбные котлеты
400 г филе рыбы, морковь и луковицу прокрутить на мясорубке. Добавить яйцо, соль, зелень, взбить. Отварить на пару.
Крупяная запеканка
Сварить кашу из любой разрешенной крупы. Заправить маслом, молоком, сахаром. Добавить кусочки фруктов. Выложить в форму, запечь. Подавать с ягодным киселем.
Салат
Готовить салаты из свежих овощей только при ремиссии. Потребуется капуста пекинская, консервированный горошек или кукуруза. Капусту порезать, смешать с ними, посолить и посыпать укропом, заправить маслом. Можно добавить тертую морковь.
Диета для поджелудочной железы и печени: меню на неделю
После обследования и выбора разновидности диеты нужно научиться подбирать меню. Рекомендуется составлять его на неделю, чтобы блюда не повторялись.
Благодаря этому питание будет разнообразным, организм обеспечен всеми необходимыми питательными веществами. Есть готовые варианты, можно пользоваться ими.
Это поможет соблюсти все требования диеты, чтобы рацион стал сбалансированным, а блюда вкусными.
Можно придерживаться такого меню на неделю в диете при заболевании печени и поджелудочной железы:
Правильно питаться при патологиях поджелудочной железы и печени очень важно. Так можно убрать дискомфорт, избежать осложнений. Соблюдать диету рекомендуется длительное время, тогда работа этих желез будет нормальной.
ВАЖНО! Статья информационного характера! Перед применением необходимо проконсультироваться со специалистом.
Источник: https://customs.news/diets/pravilnaya-dieta-pri-zabolevaniyah-pecheni-i-podzheludochnoj-menyu-s-retseptami-na-kazhdyj-den-dlya-vseh/
Принципы диетического питания при заболеваниях поджелудочной железы и печени
На сегодняшний день одной из самых главных проблем человечества является несбалансированное питание: недоедания по утрам и переедания ночью, постоянные перекусы на работе из-за нехватки времени, недостаток денежных средств для обеспечения высококачественными и натуральными продуктами себя и своей семьи.
Очень часто к этим проблемам присоединяются стрессовые ситуации, курение и употребление алкоголя.
Экологический показатель во многих странах мира оставляет желать лучшего. Одними из первых органов которые принимают на себя удар являются печень и поджелудочная железа.
Роль печени и поджелудочной железы в жизнедеятельности человеческого организма
Печень в организме человека играет роль самой большой железы. Она является главной «лабораторией» расщепления и синтеза большого числа органических веществ.
Роль печени в функционировании организма:
- метаболизм протеинов, липидов и углеводов, пигментов, жирорастворимых витаминов и витаминов группы В;
- обезвреживание эндотоксинов микроорганизмов, утилизация продуктов распада белков;
- желчеобразование;
- кровообразование;
- регенерирующая функция.
Поджелудочная железа значится также немаловажным органом. Она состоит из множества долек, в которых вырабатывается панкреатический сок.
Особенные клетки железы образуют очаги скученности в виде «островков Лангерганса», которые продуцируют многие биологически активные вещества: глюкагон, инсулин, соматостатин, липокаин и панкреатический полипептид.
Основные функции поджелудочной железы:
- продукция панкреатического секрета;
- перетравливание протеинов, липидов и углеводов;
- регуляция уровня сахара в крови посредством гормонов инсулина и глюкагона;
- ферментообразующая функция.
Основные заболевания печени и поджелудочной железы, клиническая симптоматика
Полезная статья? Поделись ссылкой
К многократно встречающимся патологиям поджелудочной железы относят:
- острый и хронический панкреатит, в том числе инфекционный и алкогольный;
- атрофия, камни, цирроз, недоразвитие, жировой некроз;
- кисты и ложные кисты;
- рак поджелудочной железы.
Основные патологии печени:
- острый и хронический гепатит;
- вирусный гепатит А,В,С,D,E,G;
- хронический алкогольный гепатит;
- цирроз и рак печени;
- острый, хронический и наследственный гепатоз.
Предвестником нарушений в работе печени или поджелудочной железы есть боль. При панкреатите боль сильная, неожиданно возникает и почти не стихает.
Локализуется часто в участке эпигастрия или имеет опоясывающий характер. Болевой приступ может сопровождаться рвотой, которая не приносит облегчения, с примесями желчных соков.
- В случае с поражением печени, особенно хронического характера, боль носит тупой характер, возникает в правом подреберье и провоцируется приемом жирной пищи или алкоголя.
- Как в первом, так и во втором случаях отмечаются симптомы диспепсии: вздутие живота, склонность к поносам, которые сменяются запорами, неприятные ощущения во время дефекации.
- Общим клиническим симптомом также отмечают слабость, сонливость, снижение аппетита, озноб, быстрая утомляемость, раздраженность.
- В случае поражения печени часто отмечают желтушный синдром: потемнение мочи и обесцвечивание кала, пожелтение слизистых оболочек рта, кожных покровов, глазные яблоки также желтеют.
- Отмечают также высыпания на коже, зуд, повышенную потливость и специфический клинический симптом поражения печени — горький привкус во рту.
- При воспалении поджелудочной железы также возможно проявление этого синдрома, но только в случае развития механической желтухи как осложнения основного заболевания.
- При воспалительном процессе как и поджелудочная железа, так и печень увеличиваются в размере, что является диагностическим критерием для дифференциальной диагностики.
Этиология развития заболеваний печени и поджелудочной железы
Наиболее распространенными причинами развития недуга являются:
- неконтролированное употребление спиртных напитков;
- частые злоупотребления жирной и жареной пищей, переедания или наоборот — голодание, бесконтрольный прием сладкого, кислого и соленого;
- длительный прием некоторых групп медикаментов;
- перенесенные инфекционные и вирусные заболевания различной этиологии;
- застой желчи в желчевыводящих путях;
- наследственные заболевания.
Часто острые и хронические процессы возникают при наличии первичного очага, т.е. как осложнение основного заболевания.
Но не стоит упускать, что во многом здоровье этих органов зависит от образа жизни человека. Статистика гласит, что почти 80% больных острым деструктивным панкреатитом злоупотребляют алкоголем.
Одним из неизлечимых заболеваний является гепатит С, основным путем передачи которого является половой и инъекционный.
На данный момент зарегистрировано более 150 миллионов зараженных человек, которые находятся в зоне риска по развитию цирроза или рака печени. Даже немытые руки могут быть источником заражением гепатита А.
Современная пропаганда здорового образа жизни является ключом к психологическому и физиологическому здоровью.
Правильное сбалансированное рациональное питание предусматривает воздержание от жирной и жареной пищи, быстрых углеводов(всех хлебобулочных изделий, всевозможных сладостей), отказ от плохих привычек и прививает любовь к спорту.
Диагностика заболеваний печени и поджелудочной железы
- При наличии жалоб, описанных выше, стоит обязательно обратиться к врачу для постановки диагноза.
- Как правило, при поражении поджелудочной железы, вывод о диагнозе можно сделать по картине лабораторных исследований: повышение активности амилазы крови в 3 раза, повышение активности липазы в сыворотке крови, повышается содержание жира в кале (пациенты отмечают неприятный запах испражнений, они трудно смываются водой, оставляя жирные пятна), повышение содержания в крови лейкоцитов, повышение уровня трансаминаз АЛТ и АСТ, часто наблюдается гипергликемия(повышение уровня глюкозы в крови).
- При патологиях печени невирусной этиологии биохимический анализ крови выявляет снижение уровня протеинов в плазме крови, повышение разных фракций билирубина в крови(он может также определяться в больших количествах в моче и кале), повышение АСТ и АЛТ, ЛДГ, ЩФ.
- Повышенное содержание мочевины и аммиака в крови и моче может свидетельствовать об серьезных нарушениях печени, так как это значит, что печень не справляется со своей дезинтоксикационной функцией.
- В случае заражения гепатитом В или С, существуют специальные диагностические маркеры, которые выявляют наличие вируса в крови или же антител к нему.
В диагностике патологий печени и поджелудочной железы широко используется УЗ диагностика. Она позволяет определить размеры, положение, наличие новообразований, некроза железы.
В данном случае будет отмечаться увеличение размеров органа как очаговое, так и диффузное, расширение диаметра внутрипеченочных желчных путей.
В диагностических целях также часто применяют компьютерную и магнитно-резонансную томографию, ангиографию и лапароскопию, рентгенологические методы обследования.
Лечение при заболеваниях печени и поджелудочной железы
Пациентам показана обязательная госпитализация в стационар с последующим соблюдением постельного режима.
В случае вирусного гепатита лечение проходит трудно и длительно. Назначают интерфероны, аналоги нуклеозидов, иммуномодуляторы и лечебные вакцины.
- Лечение инфекционного гепатита направлено на уничтожение возбудителя заболевания, что можно добиться терапией в комплексе с антибактериальными препаратами.
- Лечение при других заболеваниях печени сводится к симптоматической терапии: назначение спазмолитиков при наличии болей в кишечнике, назначение лоперамида или слабительних препаратов для нормализации стула, адсорбентов для связывания и выведения токсинов из организма, показано применение пробиотиков для восстановления микрофлоры кишечника.
- При болезнях поджелудочной железы назначают холод на область живота, голод в течении 2-3 дней, анальгетики и спазмолитики, антигистаминные, внутривенное введение коллоидных растворов.
- При инфекционном генезе заболевания назначают антибиотики, определив предварительно чувствительность микроорганизмов к ним.
- Для ускорения выздоровления и улучшения результата лечения патологий печени и поджелудочной железы врачи дают рекомендации по поводу питания при данном заболевании.
Назначаются диетические столы по Певзнеру. Это советский ученый, разработавший 15 диетических меню, подходящих при патологиях различных органов и систем органов.
При данных патологиях гастроэнтерологи назначают диетический стол №0, №5, №5А, №5П.
Все эти диетические меню разработаны специально для пациентов, для которых необходимо восстановить функцию всего желудочно-кишечного тракта в облегченном режиме.
Особенности лечебного питания при болезнях печени и поджелудочной железы
Надо соблюдать основные принципы лечебного питания:
- В день должно быть не менее 5 приемов пищи. Порции не более 200г в твердом виде и не более 350 г в жидком. Для быстрого насыщения рекомендуется принимать пищу медленно и маленькой ложкой.
- Пища должна быть приемлемой температуры: холодная — не ниже 15˚С, горячая — не выше 60˚С, оптимум — 25-35˚С.
- Употребление чистой питьевой воды в день должно быть не менее 1,5 л.
- Ограничение в употреблении соли — до 5 г в день.
- Сахар резко ограничивается в употреблении, его можно заменить сорбитом или натуральным подсластителем стевией, допускается употребление меда.
- Допускаются продукты в термической обработке: отварные, запеченные в духовке или на гриле, приготовленные на пару, тушенные.
- Мясо разрешается употреблять только нежирное и молодое, кожицу с птицы снимать.
- Все кислые и острые продукты из рациона исключаются.
- Растительное и сливочное масло употребляются с минимальных количествах.
- Яйца из рациона желательно исключить или резко ограничить до употребления 1 белка в два дня.
Категорически запрещено принимать:
- любые лекарственные средства, не касающиеся основного заболевания без консультации врача;
- алкогольные напитки в любом виде, даже малой крепости — это усугубит течение заболевания;
- всевозможные жаренные блюда из каких-либо продуктов, даже если они разрешены в меню диетического стола;
- всякие консервированные продукты, особенно домашнего производства;
- копченые колбасы, сосиски, грудинки, субпродукты;
- жирная рыба и мясо, ни в коем случае не вяленные, не копченые и жаренные;
- окрошка, капустник, борщ, грибной суп, гороховый суп, уха и насыщенные мясные бульоны;
- все бобовые запрещены — они стимулируют перистальтику кишечника;
- на время пребывания в стационаре вообще исключить сладости, а также кислые ягоды и фрукты;
- большинство зеленых овощей также стимулируют моторику кишечника, поэтому их тоже необходимо исключить (к ним относятся: шпинат, укроп, авокадо, брокколи, белокочанная капуста, грибы, кукуруза, редис);
- крепкий черный кофе.
Разрешенные продукты:
- «правильные углеводы» — кукурузная, овсяная, пшенная, гречневая, рисовая, перловая, ячневая крупы;
- нежирный или маложирный творог, сметана, молоко и кефир, твердый сыр (главное чтобы продукты не были кислыми или острыми);
- диетическое мясо птицы (подойдет курица, утка, индюшка), кролика, нутрии, нежирная говядина или баранина;
- рыба с белым мясом нежирного сорта (судак, лещ, щука, карп, минтай, хек, кефаль);
- супы на нежирном бульоне или овощном отваре, которые можно варить с любой из разрешенных круп, с макаронами твердых сортов, приветствуются и фруктовые супы-пюре;
- мучные продукты разрешаются только из ржаной или пшеничной муки, несвежие, но пригодные к употреблению(также допускается употребление бездрожжевой выпечки с множественной вариацией начинки и печенья);
- можно есть богатые на крахмал овощи: картофель, цветную капусту, вареный лук, спаржу, кабачок, тыква, болгарский перец(при приготовлении гарниров, овощи лучше тушить с мясом, а затем перетирать в пюре);
- недостаток сахара вполне можно компенсировать разнообразием фруктов; к употреблению доступно множество плодов, из которых возможно приготовить вкусные десерты: изюм, сухофрукты, фруктовый мармелад, желе или кисель, повидло или варенье, ягодные конфеты;
- питье должно быть обильным, потому в рацион обязательно добавляют многочисленные варианты фруктовых, ягодных и овощных свежевыжатых соков, зеленый и черный чай(можно с молоком), некрепкий черный кофе, отвар шиповника или всевозможных трав;
- некоторые специи и добавки можно употреблять в минимальном количестве: ванильный сахар или ванилин, гвоздика, корица, укроп, петрушка, базилик.
Правила по уходу вне стационара и профилактика возобновления основного заболевания печени и поджелудочной железы
- Разработанные рекомендации по диетическому питанию при заболеваниях печени и поджелудочной железы применяются вот уже почти сто лет.
- Комплексная терапия лечения этих болезней предусматривает строгое соблюдение правил и указаний.
- В условиях стационара пациенты всегда соблюдают диетическое питание под наблюдением лечащего врача.
- Но часто, попадая в привычные условия жизни, рекомендации не соблюдаются, запреты снимаются, ведь соблазн слишком сильный.
- Специалисты рекомендуют не отказываться навсегда от любимых продуктов, а значительно снизить их употребление до минимума.
- Если раз в неделю пациент будет баловать себя вкусным, то срывов станет меньше или совсем не будет.
- Необходимо продолжать питаться мелкими порциями до 6 раз в день и не пропускать приемы пищи (для этого даже можно заводить будильник, чтобы не пропустить трапезу).
- Кофе желательно исключить из рациона навсегда, но истинным кофеманам можно баловать себя нерастворимым напитком.
Многое зависит от настроя и силы воли больного. Необходимо четко понимать, что несоблюдение этих правил питания может привести к рецидивам заболевания, которые пагубно влияют не только на функцию отдельных органов, но и на организм в целом.
Панкреатит — серьезное заболевание, которое может привести к летальному исходу при неоказании помощи вовремя. Поэтому победив болезнь раз, никто не застрахован от ее возвращения.
- Отказ от курения и алкоголя в разы снижает нагрузку на печень и поджелудочную железу, сердечно-сосудистую систему и систему крови.
- Но с головой врываться в «мир здорового образа жизни» не стоит — неконтролированные физические нагрузки могут спровоцировать обострение заболевания.
- Для пациентов с патологиями желудочно-кишечного тракта разработаны специальные программы по восстановлению, которые можно проходить у физреабилитологов.
- После выписки из стационара пациент обязательно должен стать на диспансерный учет у своего терапевта и регулярно проходить УЗ обследование, а также контролировать лабораторные показатели крови.
Источник: https://ZhivotNeBoli.ru/neinfektsionnye-zabolevaniya/pankreatit/dieta-pitanie-pri-zabolevanii-pecheni-podzheludochnoj-zhelezy.html

















 Что можно есть при заболеваниях печени — рекомендации по диете
Что можно есть при заболеваниях печени — рекомендации по диете