Гиперплазия печени – что это? Отличительной особенностью патологии является наличие у клеток печеночной паренхимы способности к усиленному росту и формированию доброкачественного новообразования, у которого отсутствует капсула.
Выделяют несколько разновидностей гиперплазии:
- Очаговую узелковую.
- Регенераторную.
- Компенсаторную.
Регенераторная форма патологии представляет собой диффузное новообразование, распространяющееся по всей печени.
Компенсаторная форма недуга развивается вследствие отмирания части или целой доли железы.
Развитие фокальной нодулярной гиперплазии печени наблюдается у 3% взрослых пациентов, страдающих от опухолей и опухолевидных поражений железы. ФНГ печени представляет собой опухолевидное формирование в ткани органа, в основе этой патологии лежит гиперплазия печеночной паренхимы, формируемое образование является разделенное на узлы при помощи формируемых фиброзных прослоек.
Принято считать, что узловая гиперплазия печени развивается в результате воздействия на ткани железы повышенной концентрации эндогенного эстрогена.
Такое мнение у врачей возникло в результате того, что эта патология чаще всего регистрируется у представительниц женского пола детородного возраста.
Также имеются данные о связи недуга с применением пероральных контрацептивов с повышенной концентрацией эстрогенов.
Фокальная нодулярная гиперплазия печени имеет вид солитарного плотного узла серовато-коричневой окраски с диаметром от 1,0 до 25 см, при этом узел не имеет внешней капсулы.
Узловая гиперплазия печени, также как и гепатоцеллюлярная аденома может формироваться в виде одиночного и множественного образования. Многоузелковая форма недуга встречается практически у каждого пятого пациента.
Причины нодулярной гиперплазии печени
Этиология нодулярной гиперплазии в настоящий момент является изученной не до конца. Врачи предполагают, что патология имеет тесную связь с наличием сосудистых мальформаций, которые нарушают процесс локального кровотока.
- Помимо этого недуг возникает под влиянием применения глюкокортикостероидов, комбинированных оральных контрацептивов с высокой дозировкой гормонов и эндогенной гиперэстрогенией.
- Очень часто недуг сочетается с гемангиомами, также зарегистрированы случаи появления нарушения на фоне каверозной трансформации или патологии в виде врожденного отсутствия воротной вены.
- Причиной развития гиперплазии могут являться
- воспалительные патологии печени;
- тромбоз печеночных вен;
- артериозное внутриорганное шунтирование;
- наследственные геморрагические телеангиэктазии;
- цереброваскулярные недуги.
Заболевание чаще всего регистрируется у женщин, принимающих оральные контрацептивы на основе гормонов. Выявление болезни и мужчин чаще всего связывается с приемом анаболических медикаментов или гормональных препаратов на основе тестостерона с целью усиления сексуальной потенции.
Наиболее опасными состояниями, способствующими увеличению рисков развития патологических изменений, являются:
- Нанесение травмы в область брюшной полости.
- Продолжительное воздействие на организм химических канцерогенных соединений.
- Использование химиопрепаратов (развитие патологии выступает в качестве побочного эффекта при применении химиотерапии).
Также способствует увеличению риска развития недуга возникновение сбоя в процессах метаболизма.
Характерная симптоматика патологии
При развитии ФНГ достаточно часто наблюдается бессимптомное течение. Большая часть случаев наличия патологии выявляется случайным образом при проведении диагностических обследований при других заболеваниях.
Симптомы болезни не являются специфичными и могут списываться на другие болезни. Клиническая картина прогрессирования нарушения является слабовыраженной.
Очень часто ФНГП сопровождается болезненными ощущениями в области живота, которые локализуются в правом подреберье.
Часто у больного появляются:
- длительные ноющие боли;
- чувство дискомфорта в области размещения печени.
Чаще всего причинами появления болезненности являются:
- Изменение капсулы железы.
- Сдавливание соседних органов расположенных поблизости от печени.
У больного могут появляться типичные признаки расстройства в работе желудочно-кишечного тракта, проявляющиеся в возникновении:
- чувства тошноты;
- позывы к рвоте;
- снижение аппетита.
При достижении опухоли большого размера ее можно прощупать при проведении пальпации через переднюю стенку брюшной полости.
Большинство врачей сходятся во мнении, что связь между степенью проявления симптомов и размером опухолевидного образования отсутствует. Более важным фактором является область локализации новообразования и степень ее влияния на некоторые структуры.
При определенных условиях возможно в редких случаях развитие осложнений патологического состояния. Среди таких осложнений следует выделить желтушность кожного покрова и склер глаз, кровотечения из опухолевидного образования и его малигнизация.
Способы и методы диагностики
Диагностика заболевания начинается с посещения врача и консультации у него по вопросу ухудшения состояния здоровья.
Диагностированием патологического состояния чаще всего занимается врач-гастроэнтеролог. У пациента отмечается появление типичных для желудочно-кишечных заболеваний признаков.
- В некоторых случаях проведение процедуры внешнего осмотра пациента и пальпации дают возможность предположить наличие у больного опухолевидного новообразования.
- Наиболее показательными при диагностике патологического состояния являются инструментальные методы проведения диагностики.
- Для уточнения первичного диагноза врач назначает проведение:
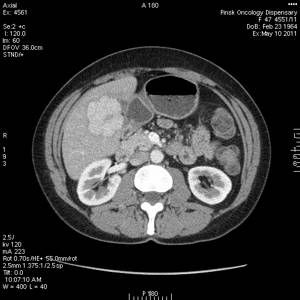
- Ультразвукового обследования.
- КТ.
- МРТ.
- Биопсии тканей печени.
- Сцинтиграфия печени.
- Ангиография
Дополнительно назначается проведение биохимического исследования состава крови.
Использование лабораторных методов диагностики не позволяет получить достоверной картины развития заболевания. В редких случаях при проведении лабораторных анализов выявляется у больного повышение уровня билирубина и аланинаминотрансферазы в составе плазмы крови.
Для исключения онкологии проводится анализ на наличие в составе крови онкомаркеров.
Проведение ультразвуковой диагностики дает возможность выявить не только смещение сосудов, но и гипоэхогенный ободок, а также возникновение такого нарушения, как гепаптоз, заключающегося в смещении печени относительно других органов. Такое атипичное расположение железы провоцируется разрастающимся новообразованием.
Больше информации о патологии получает врач при использовании допплерографии сосудов органа. Это связано с тем, что применяемая методика позволяет выявить изменения, имеющиеся в центральной артерии.
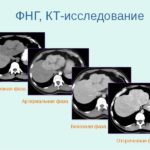
Применение КТ дает возможность обнаружить новообразование и зону накопления контраста. Применение МРТ является дополнительным способом диагностики.
Одним из наиболее информативных методов диагностики является применение сцинтиграфии.
В том случае если применение указанных методик диагностики не позволяет установить достоверный диагноз, то врач назначает проведение биопсии. Процедура является достаточно болезненной, поэтому она проводится только в крайних случаях.
Осуществление терапии фибронодулярной гиперплазии печени
Лечение ФНГ печени в большинстве случаев не проводится в том случае, если опухоль не оказывает существенного влияния на работу как самой железы, так и прилежащих к ней соседних органов. Применяемая терапия направлена на устранение факторов, провоцирующих разрастание опухолевого новообразования.
Медикаментозное и хирургическое лечение патологии
- По отзывам большинства пациентов, нормализация рациона питания, исключение из состава меню вредных продуктов и ведение активного образа жизни позволяет значительно улучшить состояние организма.
- В случае возникновения необходимости проведения лечения врач осуществляет выбор метода проведения терапии на основании полученных результатов обследования, наличия сопутствующих патологий и общего состояния здоровья больного.
- При необходимости проведения терапевтических мероприятий врач назначает прием гепатопротекторов, нормализующих функционирование железы и повышающих ее регенеративные способности.
- Такими средствами являются:
- Эссенциале;
- Карсил;
- Урсофальк.
При назначении препаратов врач должен учитывать возможное наличие противопоказаний к применению лекарственных средств у больного.
Для снятия болевых симптомов рекомендуется применение Но-шпы
Помимо этого врач рекомендует больному соблюдение диетического питания и ведение активного образа жизни. Из рациона питания обязательно требуется исключить такой компонент как спиртные напитки.
При выявлении фолликулярной узелковой гиперплазии при проведении лечения может потребоваться использование радикальных методов. Такие методы лечения заключаются в удалении новообразования или части печени.
- Оперативное вмешательство предполагает резекцию пораженного участка железы.
- Проводится хирургическое вмешательство под общим наркозом в условиях стационара.
- Показанием к проведению оперативного вмешательства могут быть:
- Значительное увеличение и разрастание опухолевидного образования.
- Возникновение кровотечения.
- Появление ярко выраженных болевых ощущений в печени.
После процедуры хирургического вмешательства проводится медикаментозная реабилитация больного. С применением препаратов, позволяющих восстановить функциональные возможности печени.
Применение при лечении диеты и народных средств
- При выявлении ФНГ врачи рекомендуют соблюдение диеты №5, такое питание назначается при любых патологических состояниях печени.
- При соблюдении указанной диеты из рациона питания следует удалить жареную, соленую и острую пищу, копчености, соления, консервированные продукты, жирные молочные и кисломолочные продукты, сладости, фаст-фуд, газированные напитки кофе, какао и шоколад.
- Рекомендуется ввести в рацион следующий перечень продуктов:
- нежирные кисломолочные продукты – сметана, йогурт, творог;
- нежирные виды мяса – курица, индюшка, кролик;
- свежие овощи;
- фрукты и ягоды;
- орехи и мед.
- Больному рекомендуется выпивать в день до 2 литров жидкости в виде чистой воды, зеленого чая, свежих соков минеральной воды для печени.
- Переход на дробное питание позволяет значительно снизить нагрузку на печень и улучшить работу всей пищеварительной системы организма.
- Существует большое количество рецептов народной медицины, которые способствуют оздоровлению состояния печени в случае выявления ФНГ, но прежде чем использовать любое из них для проведения терапии патологии следует обязательно проконсультироваться с лечащим врачом и в дальнейшем строго выполнять его рекомендации.
- Использование средств народной медицины является щадящим методом проведения терапии, но требует продолжительного лечения.
Применение отваров, настоев и различных чаев, приготовленных на основе лекарственных растений, позволяет значительно улучшить состояние печеночной паренхимы и способствует и усиливает отток желчи. Народные средства снимают спазм. Для проведения терапии рекомендуется готовить настои и отвары из следующих лекарственных растений:
- Девясил.
- Бессмертник.
- Фенхель.
- Гиперплазия представляет собой доброкачественное новообразование, поэтому оно не представляет опасности для жизни больного, но следует помнить о том, что в результате прогрессирования патологии у пациента появляются осложнения, способные оказать существенное влияние на продолжительность жизни.
- Написано статей
- 633
Фокальная нодулярная гиперплазия печени: симптомы, лечение
Некоторые образования желудочно-кишечного тракта считаются предраковыми. Фокальная нодулярная гиперплазия печени (ФНГ) образуется из разрастания печеночных клеток вокруг увеличенного сосуда. Заболевание имеет наследственную связь.
Оно формируется при сосудистом дефекте (мальформации) или под влиянием гормональных лекарственных препаратов. Патология длительно не проявляет себя клинически. Ее случайно обнаруживают при ультразвуковом исследовании, компьютерной или магнитно-резонансной томографии.
Лечение производится консервативно, если диаметр полости небольшой. Но если он увеличивается, требуется оперативное вмешательство.
Что это такое?
Гиперплазия печени — это разрастание печеночной ткани в виде доброкачественной опухоли. Она часто сопровождается циррозом. Выявляют патологию в большинстве случаев у женщин среднего возраста.
Разрастание дифференцируют со злокачественными опухолями гепатоцитов, крупноузловым циррозом и фиброзом печеночной ткани после гепатита. Проще всего сделать это с помощью визуализации и забора биоптата. Разрастание не содержит капсулы, чаще является одиночным. Выделяют классический и неклассический подвиды.
Последний включает типы разрастания с гиперплазией желез, расширением сосудов или наличием атипичных клеток.
Лечение таких патологий чаще оперативное, поскольку при них есть риск озлокачествления и превращения структуры в раковую опухоль.
Источник: https://xn—-7sbaub8bejqt3bc9i.xn--p1ai/raznoe/fng-pecheni-prichiny-simptomy-provedenie-diagnostiki-lechenie-vosstanovlenie-posle-bolezni-i-profilakticheskie-mery.html
Обследование печени — методы диагностики и анализы
В наше время болезни печени встречаются гораздо чаще, чем, к примеру, 100 лет назад. К патологии этого органа приводит множество факторов – рафинированная, богатая жирами пища, малоподвижный образ жизни, прием множества фармацевтических препаратов, сексуальная свобода, инвазивные косметические процедуры и хирургические манипуляции.
Несмотря на информационную доступность, довольно часто встречаются запущенные формы болезней, которые гораздо хуже поддаются лечению и приводят к необратимым изменениям в органе.
На чем основывается современная диагностика заболеваний печени? Какие шаги нужно предпринять для постановки точного диагноза?
Симптомы заболеваний печени
Любая диагностика начинается с выявления симптомов, характерных для того или иного заболевания. Проблема заключается в том, что разные поражения печени дают одинаковую клиническую картину, иногда очень стертую, поэтому достаточно просто пропустить начальную стадию. На какие симптомы следует обратить внимание:
- Дискомфорт или чувство тяжести в правом подреберье. Так как печень не имеет болевых рецепторов, то только при значительном растяжении капсулы органа может возникать боль различной интенсивности.
- Пожелтение кожи и слизистых из-за накопления в них билирубина.
- Изменение частоты дефекации, обесцвечивание каловых масс.
- Зуд кожных покровов.
Заболевания печени могут вызывать разнообразные нарушения со сторон других внутренних органов. Отсюда возникает множество неспецифических симптомов.
Нервная система реагирует бессонницей или изменением ритма сна, снижением работоспособности, эмоциональной лабильностью, ухудшением памяти и др.
Нестабильный гормональный фон может спровоцировать костную патологию (деформации плоских костей, спонтанные переломы).
С прогрессированием недостаточности гепатоцитов могут нарастать симптомы интоксикации: снижение аппетита, повышение температуры тела, мышечные боли, тошнота, рвота и другие. При появлении любых признаков, описанных выше необходимо проконсультироваться со специалистом. Особенно внимательно нужно следить за своим самочувствием в период беременности.
Алгоритм обследования печени
Для того чтобы поставить правильный диагноз и назначить лечение, нужен определенный алгоритм – последовательность исследований. Обычно рекомендуют такой порядок действий:
- общий анализ крови, мочи;
- биохимический анализ крови;
- выявление маркеров вирусных гепатитов;
- Узи печени и органов брюшной полости;
- фибротест;
- компьютерная томография, магнитно-резонансная томография;
- биопсия печени.
Общий анализ крови
Этот быстрый и доступный анализ может показать некоторые изменения, которые происходят в организме. Однако, он не является специфичным для поражений печени. По изменению количества лейкоцитов можно судить о выраженности воспалительного процесса.
Уменьшение уровня тромбоцитов свидетельствует о нарушении работы клеток печени, что более характерно для вирусного гепатита. Показатель СОЭ – скорость оседания эритроцитов, неспецифический индикатор изменений в организме.
При норме в 2–15 мм/ч она может значительно увеличиваться в период беременности, при воспалительных заболеваниях (гепатитах), инфекционных поражениях.
Нормальные значения общего анализа крови индивидуальны. Они зависят от возраста, пола, наличия беременности. С ними можно ознакомиться в таблице результатов в каждой лаборатории.
Биохимический анализ крови
Такое исследование насчитывает более 40 основных показателей внутреннего состояния организма. При наличии симптомов поражения печени важно обратить свое внимание на следующие анализы: АЛТ, АСТ, щелочная фосфатаза, ГГТП, билирубин.
АЛТ и АСТ (аланинаминотрансфераза, аспартатаминотрансфераза) – внутриклеточные ферменты, максимальное количество которых находится в печени, сердечной мускулатуре, скелетных мышцах. Они попадают в кровяное русло при повреждении мембраны клеток.
При норме до 41 Ед/л АЛТ может значительно увеличиваться при вирусных, токсических гепатитах, раке печени, инфаркте миокарда. АСТ показывает максимальные значения при поражениях сердечно-сосудистой системы, токсических и хронических гепатитах.
Важна не только абсолютная цифра показателя, но и соотношение 2 ферментов.
Преобладание АЛТ над АСТ – признак разрушения гепатоцитов.
Щелочная фосфатаза находится во всех органах человека, однако наибольшая концентрация приходится на печень, желчные протоки, почки. Повышение этого фермента является характерным признаком закупорки желчного протока. Во время беременности количество ЩФ может превышать физиологическую норму.
ГГТП (гамма-глутамилтрансфераза) – фермент, участвующий в метаболизме аминокислот, поэтому его наибольшая концентрация приходится на почки и печень.
Его можно считать самым чувствительным маркером холестаза – застоя желчи, из-за быстрого нарастания концентрации фермента в крови при закупорке желчных протоков.
Интервалы нормальных значений ГГТП изменяются в зависимости от методики проведения анализа.
Стоит помнить, что специфических ферментов, точно указывающих на поражение печени нет, они могут превышать норму при физиологических состояниях (беременность), злоупотреблении алкоголем, заболеваниях других органов, интенсивных физических нагрузках.
К причинам повышения общего билирубина относятся: повреждения печени (токсические, вирусные), цирроз, усиленный распад эритроцитов (гемолитическая анемия), холестаз (желчнокаменная болезнь). Следует разделять прямой и непрямой билирубин.
Разрушение эритроцитов увеличивает непрямой, печеночные причины влияют на прямой. Нормы значений зависят от методики проведения анализа и использованных тест-систем. Обычно они приводятся в виде таблицы на бланке выдачи результатов анализа.
Маркеры вирусных гепатитов
Антитела можно разделить на 2 вида: IgM и IgG. Первые свидетельствуют об острой стадии процесса, вторые – о перенесенной инфекции и сохраняются на протяжении всей жизни.
Для гепатита A достаточно определить IgM. Наиболее точный показатель для вирусного гепатита B – HBeAg. Этот ядерный антиген показывает наличие активного размножения вируса в гепатоцитах, высокую зараженность крови. Также определяется и гепатит C.
Важно следить за нарастанием титра антител в динамике. Так как вирусы могут попасть от матери к ребенку, нужно обследоваться на гепатиты до начала беременности.
Узи печени
К проведению этого исследования нужна подготовка. За 3 дня до УЗИ из рациона стоит исключить продукты, вызывающие метеоризм, если будет необходимость — сделать очистительную клизму.
Ультразвуковое исследование показывает размеры печени и желчного пузыря. Можно определить диффузные или очаговые поражения.
К первым относятся:
- гепатоз;
- острый и хронический гепатит;
- цирроз.
Гепатоз связан с накоплением в клетках печени вкраплений жира. Из-за различной плотности гепатоцитов и капелек жира картина печени становится «пестрой». С прогрессированием заболевания происходит замена функционально активной ткани на соединительную, поэтому на УЗИ отчетливо видны признаки фиброза. Размеры органа увеличиваются за счет обеих долей, край закругляется.
Вне зависимости от типа гепатита (вирусный, токсический), картина УЗИ неспецифична. Могут увеличиваться размеры долей, изменяться форма краев, плотность остается в пределах нормы. Со временем могут появляться участки гипоэхогенности.
Признаки цирроза могут быть прямыми и косвенными. Для постановки диагноза достаточно 3 прямых или сочетания 2 прямых и 2 косвенных симптомов. Более детально о них в таблице.
| Изменение размеров печени. Они могут увеличиваться на начальных стадиях заболевания. С прогрессированием поражения печень атрофируется и размеры уменьшаются. | Увеличение селезенки |
| Изменение плотности (повышение или понижение) | Асцит |
| Неровность печеночного контура | Расширение воротной и селезеночной вен больше 15 и 10 мм соответственно |
| Закругление края | |
| Снижение эластичности |
Очаговые изменения в печени видны более отчетливо, чем диффузные. Сразу можно определить участки повышенной плотности (гемангиома, аденома, метастазы рака, кальцификаты), сниженной эхогенности (саркома, лимфома, абсцесс, гематома).
Информативность УЗИ достаточно высока, однако отсутствие специфических признаков делает невозможным постановку диагноза исключительно по одному методу обследования.
Фибротест
В современных лабораториях активно внедряется новый неинвазивный метод диагностики поражений печени – фибротест. Он является альтернативой проведению биопсии. Основная задача – определить стадию фиброза и некровоспалительной активности.
Показаниями к проведению фибротеста могут быть хронические гепатиты. Начиная с 2008 года во Франции это исследование признано достоверной методикой определения гепатита С в прогрессирующей стадии.
Фибротест безопасен, поэтому может использоваться в период беременности.
МРТ, КТ печени
К неинвазивным исследованиям печени можно отнести компьютерную и магнитно-резонансную томографии. Эти методики позволяют получить картину органа в виде срезов с шагом 5–10 мм.
Для выявления наиболее распространенной очаговой патологии используется контрастное усиление. Методы позволяют определить любые отклонения от нормы по размерам и строению.
Из недостатков можно выделить высокую стоимость исследований, наличие противопоказаний (беременность, наличие кардиостимулятора).
Биопсия печени
Такой метод используется в случаях, когда остальные методы недостаточно информативны. Так как эта процедура достаточно травматична и является хирургическим вмешательством, к ней прибегают только в крайних случаях. Существует несколько методик проведения биопсии:
- Стандартная – с помощью иглы у пациента берут небольшой участок печени;
- Лапароскопическая – вместе с иглой в брюшную полость вводится камера для лучшей визуализации процесса;
- Трансвенозная – через венозный катетер по сосудам инструмент продвигается к печени, где происходит забор материала для исследования.
Биопсия является последним методом для дифференциальной диагностики поражений печени.
Точная лабораторная диагностика заболеваний печени, современные методы инструментального обследования, своевременное обращение к специалисту – факторы, способствующие раннему выявлению патологии.
Чем меньше проходит времени от зарождения болезни до начала лечения, тем больше шансов на положительный результат!
Источник: http://MoyaPechen.ru/diagnostika/obsledovanie-pecheni-metody-diagnostiki-i-analizy.html
Болезни печени: признаки, симптомы и виды заболеваний печени
В современном мире болезни печени среди населения разного возраста встречаются все чаще. К сожалению, они таят в себе дополнительную опасность, т.к. на ранней стадии болезни могут протекать практически без симптомов.
Зачастую пациент решает обратиться к врачу и провести обследование уже на более поздних стадиях развития недуга. На этом этапе обычно требуется долгое и дорогостоящее лечение.
Следовательно, профилактика и своевременный осмотр необходимы для здоровья печени. 1
На печень возложена важная работа, и как и все важные для жизнедеятельности органы, она расположена в центральной зоне тела. Она довольна большая по объему и занимает практически всю верхнюю часть правого брюшного отдела. Печень находится под надежной защитой диафрагмы, располагаясь непосредственно под ее куполом.
Нижняя часть органа находится под ребрами. Небольшая часть печени расположена в левой части организма, возле селезенки и поджелудочной железы. Чаще всего печень начинает болеть при поздних стадиях заболевания, при этом боль чувствуется в районе правого подреберья. Но может и отдавать на ткани и соседние органы.
Именно поэтому боль в печени можно легко спутать с другими заболеваниями. 2
Печень – не только самый крупный орган в организме человека, но и выполняет наибольшее количество функций. К таковым относится:
- Избавление организма от токсических веществ – обезвреживание токсических соединений, поступающих из окружающей среды через алкоголь, медикаменты, прямые токсины и т.д.;
- Утилизация продуктов обмена веществ – в процессе жизнедеятельности образуется множество токсических продуктов распада (ацетон, фенол, кетоновые соединения);
- Регуляция липидного обмена (метаболизм жирных кислот, холестерина, липоротеинов и т.д.);
- Прямое участие в синтезе множества половых и надпочечниковых гормонов;
- Регуляция витаминов и минералов, поступающих в организм;
- Кроветворение;
- Синтез ферментов и желчи.
В зависимости от степени поражения печени, может быть нарушена как одна из функций, так и практически все из них. 3
Данный орган обладает огромной способностью к восстановлению. Тем не менее, наиболее частыми причинами проблем с печенью являются:
- Генетическая предрасположенность, пороки развития. Чаще всего связаны с гипоплазией печени и различного вида атрезией печеночных сосудов и протоков;
- Действие вируса. К ним относятся вирусы гепатиты А, В, С, Д, Е и иных типов. Вызывают острые воспалительные процессы. Одним из самых опасных вирусов является вирус гепатита В, тогда как гепатит С чаще определяется уже на стадии цирроза;
- Влияние медикаментов. Далеко не все медицинские препараты имеют разрушительное воздействие на печень. Наиболее токсические из них – антибиотики, гормоны и химиотерапевтические медикаменты;
- Употребление алкоголя. Чрезмерное употребление спиртных напитков приводит к уничтожению клеток печени, что постепенно приводит к циррозу. Установленная норма употребления этанола для печени – 40% в сутки;
- Влияние токсинов. Длительное воздействие токсических веществ, в больших количествах поступающих в организм из окружающей среды (тяжелые металлы, химические соединения, пары). Последствия могут быть разнообразными, начиная от небольшого увеличения органа в объеме и заканчивая гепато-целлюлярной недостаточностью;
- Инфекции и паразиты. Многие виды паразитов и инфекционных агентов становятся основной причиной появления изменений патологического характера, а также могут вызвать хронические процессы в печени. В основном к ним относят аскариды, эхинококк, альвеококк и т.д;
- Заболевания органов брюшной полости, в результате которых происходят процессы нагноения. Они могут спровоцировать распространения нагноения в систему воротной вены;
- Механические травмы. Последствия травм живота или печени дают о себе знать не только в ближайшие часы после воздействия. Не редки случаи нахождения кист или скоплений жидкости в паренхиме печени спустя некоторое время после получения травмы;
- Неправильное питание. Отсутствие сбалансированного питания, а также злоупотребление жареным, острым, жирным и копченостями в течение длительного времени, имеет серьезное влияние на здоровье печени. Чаще всего такой образ жизни ведет к нарушенному оттоку желчи, её застою и образованию камней.
Помимо заболеваний, вызванных вышеперечисленными причинами, встречаются также аутоиммунные заболевания, большую роль играет наличие в гельминтов в организме и т.д. Однако основное количество заболеваний имеет связь именно с данными факторами. Они воздействует на печень и на организм в целом, приводя к различным нарушениям функций жизненно важного органа. 4
Легче предотвратить заболевание, чем лечить
О препарате
Заболевания печени могут быть разной природы, но основное внимание важно обратить на признаки каждого вида заболевания.
Многие названия болезней печени даже незнакомы людям, поэтому данные симптомы сначала не вызывают опасений и человек может думать, что общее самочувствие ухудшилось из-за усталости, стрессов или по ряду других причин.
К сожалению, симптомы становятся выраженными только тогда, когда потребуется более серьезное лечение.
Данные заболевания носят характер воспалительного процесса и проявляются по-разному, в зависимости от вида возбудителя.
Очень распространен гепатит А, симптомы которого напоминают симптомы гриппа: повышенная температура тела, плохое общее самочувствие, сонливость. Лишь желтуха ярко свидетельствует о проблемах с печенью.
Возбудители, приводящие к гепатиту В и С являются более неприятными и опасными для человека, они могут закончиться циррозом или раком. 5
Именно в печени происходит жировой обмен, поэтому этот орган и его клетки остро реагируют на проблемы с метаболизмом. Он может привести к жировому гепатозу. Причиной жирового гепатоза могут быть и сахарный диабет, а также злоупотребление спиртными напитками.
Болезнь начинает развиваться, когда жир накапливается в клетках. Это мешает их работе, они не могут обезвреживать токсины и происходит накопление свободных радикалов. Клетки могут начать отмирать и печень перестает выполнять свои основных функции.
Жировой гепатоз может вызывать небольшой дискомфорт, но явные симптомы отсутствуют. Могут наблюдаться тошнота, вздутие, нарушение пищеварения, проблемы со стулом, повышенная температура тела. На печень более явно могут указать желтуха и чувство горечи во рту.
Печень очень важна для здоровья организма, т.к. она очищает кровь от токсинов. Тем не менее, в организм могут проникать фенолы, ацетальдегид, соли тяжелых металлов, с которыми клеткам печени справиться не просто. Токсическое повреждение печени может протекать без особых признаков, даже в своей острой форме.
В результате пагубного воздействия токсинов происходит нарушение обменных процессов и накопление жировой ткани. Затем могут развиться некроз, воспаление, цирроз.
Пациенты, которые страдают от воздействия токсинов, могут жаловаться на боли в правом подреберье, либо в животе, т.к. железа увеличивается в размерах.
Могут наблюдаться общие признаки интоксикации: тошнота, носовое кровотечение, слабость, рвота, повышенная температура.
Опухоли печени можно поделить на доброкачественные и злокачественные. Доброкачественные встречаются достаточно часто (липомы, фибромы, кисты). Часто протекают без симптомов.
Только в случае увеличения опухоли, железа также может увеличиться в размере, что проявится в виде боли в правой части живота. Большая часть раковых заболеваний печени связаны с тем, что метастазы из других органов проникают в железу.
Злокачественные опухоли имеют более выразительные симптомы, начиная от слабости, и снижения веса и заканчивая болезненными ощущениями. Нередко также возникает желтуха. 5
Как можно было заметить, первые признаки болезни печени могут отличаться в зависимости от характера патологии, однако существуют признаки, характерные для всех заболеваний.
Признаки астенического характера
Симптомы астенического характера могут проявляться при многих проблемах со здоровьем, в том числе и при заболеваниях печени. К ним относится чувство усталости, быстрая потеря внимания, снижение уровня энергии, пониженная трудоспособность.
Болезненные ощущения в области железы
Боль проявляется только в редких случаях и не при всех болезнях. Чаще всего возникает при воспалительном процессе, который задевает капсулу. Именно там находятся болевые рецепторы.
Боль может быть ноющего характера, либо может возникать чувство распирания, когда орган увеличивается в размерах. Характерна для некоторых видов гепатита, цирроза на ранних стадиях и новообразований.
При повреждениях внутрипеченочных желчных протоков болевые ощущения наиболее сильные.
Диспепсия
Это нарушенная работа желудочно-кишечного тракта, которая проявляется частой изжогой, тошнотой, привкусом горечи, снижением аппетита и рвотой.
Желтуха
Состояние, при котором кожа, слизистая оболочка глаз и языка приобретают желтоватый оттенок. Данное проявление болезни печени напрямую связано с нарушением обмена билирубина.
Желтуха, возникающая при повреждениях печеночных клеток, носит название паренхиматозной. Возникает чаще всего при гепатитах. Кал при этом может приобрести светлый оттенок.
Биохимический анализ крови продемонстрирует повышение билирубина.4
Прочие симптомы
Многие признаки при проблемах с железой являются общими, поэтому важно знать, какие симптомы при болезни печени являются наиболее ярко-выраженными. Например, могут также возникать такие симптомы заболевания печени, как потеря сна, зуд, проблемы с памятью.
Данные признаки связаны с потерей печени обезвреживать токсические вещества. Могут появиться сосудистые звездочки вследствие плохой свертываемости. Кроме того, могут проявиться симптомы в виде покраснения ладоней, жировых бляшек на веках и языка малинового оттенка.
6
Описывая болезни печени, часто их основные симптомы объединяют в группы (синдромы). Таким образом легче сложить полную картину заболеваний печени.
Синдром печеночно-клеточной недостаточности
Отличается дистрофией и полным нарушением функционирования железы.
Характерные синдромы: повышенная температура , потеря массы тела, желтуха, красные ладони, проблемы с сосудами, чрезмерный рост волос, нарушение цикла менструации у женщин.
Симптомы у мужчин встречаются такие же, но особенностью может стать расстройство либидо. Анализ крови показывает повышенный билирубин и сниженный белок, также снижение факторов свертываемости.
Синдром холестаза
Синдром проявляется желтухой, которая носит зеленоватый оттенок. Является результатом застоя желчи во внутрипеченочных или внепеченочных желчных ходах.
Также проявляется кожный зуд, желтые бляшки на веках, темный цвет мочи, более светлый кал, повышенная пигментация кожи.
В анализе крови наблюдается увеличение щелочной фосфатазы, гаммаглутаминтранспептидазы, холестерина и непрямого билирубина. В моче увеличивается число желчных пигментов.
Синдром портальной гипертензии
Проявляется как результат цирроза, опухолей, нарушенного кровотока в воротной вене, а также вследствие поражения печени токсинами, хронических гепатитов и действия паразитов. Выделяют 4 стадии портальной гипертензии.
Первая отличается нарушениями аппетита, проблемами с пищеварением, непостоянным стулом, болями живота и в области правого подреберья. Вторая стадия (умеренная) ведет к увеличению селезенки и расширению вен пищевода.
Третья (выраженная) стадия усугубляется накоплением жидкости в брюшной полости, синяками на поверхности кожи, отеками, а также нарушениями в работе кишечника, желудка и почек.
Мезенхимально-воспалительный синдром
Мезенхимально-воспалительный синдром позволяет определить степень воспаления печени.
Клинически синдром проявляется болями в суставах, повышением температуры, увеличением и болезненностью лимфоузлов, нарушением сосудов кожи, увеличением селезенки.
Анализ показывает снижение общего белка крови, увеличение гаммаглобулина сыворотки, в крови увеличивается соотношение специфических антител к ДНК и фракции иммуноглобулинов.
Цитолитический синдром
Он возникает из-за повреждения гепатоцитов, а также мембран клеток печени. Клетки становятся уязвимыми к проникновению различных веществ, что может привести к некроз.
К цитолизу приводят повреждения вирусного и токсического поведения, а также нехватка питательных веществ. Цитолический синдром часто присутствует при гепатитах, опухолях циррозе.
При анализе крови наблюдаются: повышение трансаминаз крови, прямого билирубина и железа.4
К сожалению, невозможно уберечься от всех губительных влияний, которые могут негативно сказаться на работе печени. Патологии печени можно отнести к социальным проблем. Среди причин возникновения многих заболеваний есть такие, на которые трудно повлиять. Но нельзя оставаться бездейственным, т.
к можно сделать максимум, который поможет минимизировать риск возникновения проблем с железой. Многое также зависит от государства, которое должно следить за попаданием отходов с вредных производств в сточные воды, изолировать пациентов с вирусными гепатитами, следить за состоянием пациентов с хроническими заболеваниями печени и т.д.
Человек же может контролировать употребление спиртных напитков, количество физической нагрузки и рацион питания.
Лечение болезни печени невозможно без диетического питания, которое является обязательным при любом лечебном процессе, вне зависимости от вида заболевания. Часто именно от него зависит эффективность лечения. Об этом важно помнить каждому, кто хочет излечиться от болезни как можно скорее.
Важно четко придерживаться рекомендаций врача касательно здорового образа жизни, чтобы помочь печени выполнять свои основные функции. Продукты, употребляемые в пищу, должны быть не только правильно подобранными, но и правильно приготовленными. Следует отдавать предпочтение готовке на пару, запеканию или тушению, при этом избегая жареной пищи.
Лучше употреблять пищу чаще, но меньшими порциями. Лучше употреблять пищу теплой. Не следует отказываться от соли – она необходима организму.
Что исключить из рациона:
- Алкоголь, который угнетающе влияет на работу печени
- Жирные мясные бульоны
- Крепкий чай, кофе
- Перловую и кукурузную каши
- Заправки, подливы, кетчупы и ненатуральные соусы
- Практически все свежие фрукты (а также финики и инжир)
- Шоколад, какао, жирные крема
- Приправы, майонез, горчицу
- Икру и суши3
Пациенту, который страдает заболеванием печени, следует принимать гепатопротекторы. Также необходимо полностью изменить образ жизни, отказавшись от вредных привычек и пересмотрев рацион питания. Следует ограничить прием жирной, горячей, жареной и острой пищи. Не рекомендуется длительное пребывание под палящим солнцем и загар в любом виде.
Еда, употребляемая больным, должна быть свежей. Следует выбирать нежирные продукты, приготовленные на пару. Лук и чеснок также противопоказаны. Ограничить рекомендуется и употребление кисломолочных продуктов. Овощи лучше употреблять в сыром виде, без термической обработки.
Соблюдая эти простые правила, можно не только ускорить процесс лечения, но и минимизировать риск заболевания.6
Источник: https://pechen.kz/ru-RU/liver-health/zabolevania-pecheni
Что такое фокальная нодулярная гиперплазия печени
Некоторые образования желудочно-кишечного тракта считаются предраковыми. Фокальная нодулярная гиперплазия печени (ФНГ) образуется из разрастания печеночных клеток вокруг увеличенного сосуда. Заболевание имеет наследственную связь.
Оно формируется при сосудистом дефекте (мальформации) или под влиянием гормональных лекарственных препаратов. Патология длительно не проявляет себя клинически. Ее случайно обнаруживают при ультразвуковом исследовании, компьютерной или магнитно-резонансной томографии.
Лечение производится консервативно, если диаметр полости небольшой. Но если он увеличивается, требуется оперативное вмешательство.
Что это такое?
Гиперплазия печени — это разрастание печеночной ткани в виде доброкачественной опухоли. Она часто сопровождается циррозом. Выявляют патологию в большинстве случаев у женщин среднего возраста.
Разрастание дифференцируют со злокачественными опухолями гепатоцитов, крупноузловым циррозом и фиброзом печеночной ткани после гепатита. Проще всего сделать это с помощью визуализации и забора биоптата. Разрастание не содержит капсулы, чаще является одиночным. Выделяют классический и неклассический подвиды.
Последний включает типы разрастания с гиперплазией желез, расширением сосудов или наличием атипичных клеток.
Лечение таких патологий чаще оперативное, поскольку при них есть риск озлокачествления и превращения структуры в раковую опухоль.
Причины заболевания
Фибронодулярная гиперплазия чаще возникает на фоне сосудистых дефектов. При их наличии нарушается нормальный кровоток в области печени. Кровоснабжение вследствие анатомических аномалий сосудов снижается и возникает разрастание атипичных клеток.
На втором месте по частоте находится прием глюкокортикостероидных препаратов, гормонов, комбинированных оральных контрацептивов и других лекарственных средств. Часто сочетанной патологией являются гемангиомы — доброкачественные опухоли артерий и вен.
Разрастание печеночной ткани с фиброзом наблюдается при тромбозах венозного русла, наследственных патологиях, сопровождающихся расширением сосудов, и цереброваскулярных заболеваниях.
Симптомы недуга
При заболевании клиническая симптоматика стертая. Она начинается с ощущения тяжести в правом подреберье, поэтому патологию путают с обычным несварением, гепатитом и другими нарушениями деятельности желудочно-кишечного тракта. Симптомы на развернутой стадии заболевания проявляются:
- Болью в животе. Она не имеет локализованного характера, но чаще смещается в сторону правой эпигастральной области.
- Ноющими и тянущими ощущениями. Они локализуются под правой реберной дугой и свидетельствуют о вовлечении в патологический процесс печеночный капсулы.
- Диспепсией. Этот симптомокомплекс включает тошноту, отрыжку кислым содержимым желудка, отсутствие аппетита и рвоту, не приносящую облегчения.
- Желтушностью кожных покровов. Желтуха развивается при обширном поражении гепатоцитов, наличии цитолиза (клеточного разрушения) или обтурации (перекрытия) внутрипеченочных и внепеченочных желчных протоков.
- Мелкоточечными кровоизлияниями на коже. Они возникают вследствие дефицита синтеза печенью факторов свертываемости крови.
Источник: https://sanatorij-nizhnie-sergi.ru/bolezni/chto-takoe-fokalnaya-nodulyarnaya-giperplaziya-pecheni.html
Фокальная нодулярная гиперплазия печени [симптомы, лечение]
[Фокальная нодулярная гиперплазия печени] (очаговая узловая гиперплазия печени) – очень редкое заболевание, доброкачественное новообразование, которое не содержит внутри капсулу.
Появляется из-за повышенного роста печеночных клеток. Патология схожа со злокачественными опухолевыми новообразованиями, что затрудняет диагностику у больного. Так что же такое ФНГ, каковы его причины, как нужно лечить?
Характеристика и симптомы заболевания
Существует тенденция повышения частоты ФНГ печени, что связывают не с повышением заболеваемости, а с усовершенствованием диагностических способов.
Однако новообразование бывает сложно отличить от других опухолевых процессов. Опухоль часто обнаруживается неумышленно при лапаротомии или вскрытии.
Заболевание диагностируют чаще всего у женщин 25 – 30 лет, реже в преклонном возрасте. Редко заболевание встречается у мужчин и детей.
Фокальная узловая гиперплазия печени – уплотненное новообразование овальной формы, границы четко очерчены, при этом легко определяются при компьютерной томографии.
Центр опухоли состоит из соединительной ткани, периферическая – из гепатоцеллюлярной. Очень часто внутри опухоли присутствуют кровоподтеки и омертвевшие участки.
Опухоль имеет доброкачественный характер, но есть риск перерождения в злокачественное образование. Во многом схожа с печеночной аденомой, поэтому их сложно дифференцировать.
Структура очаговой узловой гиперплазии отличается от здоровой ткани печени: при увеличенном изучении в центре находят рубец, от которого исходит пучок нитей, что придает опухоли вид узла.
Содержит определенную долю здоровых клеток вместе с желчными каналами.
Зачастую болезнь появляется и протекает долгое время бессимптомно. Часто диагностируется при проведении обследований относительно других заболеваний. Конкретные симптомы присущи менее чем 50 % больных, при этом признаки не специфичны.
READ Список полезных продуктов для печени
Со временем наличие ФМГ может проявиться следующими признаками:
- непрерывная, тянущая боль в животе, именно в правом подреберье;
- при пальпации брюшной поверхности возможно обнаружение новообразования в случае крупных размеров гиперплазии;
- отсутствие аппетита, тошнота;
- увеличение печени с повышением температуры тела;
- печень содержит разное количество узлов в обеих своих долях;
- отличается крупными размерами узлов, что несвойственно для других новообразований.
- Осложнения болезни возникают крайне редко, однако появившиеся случаи связаны с трансформацией доброкачественной опухоли в злокачественную или с повреждением тканей и кровотечением.
- При запущенной болезни узлов может быть несколько, размеры достигают 4 – 6 см, что может обнаружиться при обследованиях.
- В случае возникновения осложнений очаг может быстро разрастись, необходимо хирургическое вмешательство.
Причины ФНГ
Очаговая гиперплазия возникает у 2-3 % населения. В структуре доброкачественных опухолевых процессов составляет 20 – 25 %, в структуре первичных печеночных опухолей – 7 – 9 %.
Причины возникновения фокальной нодулярной гиперплазии печени до сих пор неизвестны. Одной из возможных причин возникновения заболевания считают употребление гормональных препаратов.
Особенно учитывая, что до 75 % случаев гиперплазии регистрируется у женщин детородного возраста, что объясняется приемом противозачаточных препаратов.
У мужчин провокаторами могут быть препараты тестостерона, которые назначаются для лечения пониженной половой активности у мужчин. Из этого получается, что гормональный дисбаланс может быть причиной ФНГ печени.
- Видео:
- Существует мнение врачей, что фибронодулярная гиперплазия может возникнуть из-за повреждения и травм области живота, в частности сосудов печени.
READ Диагностика симптомов больной печени
Еще одно мнение специалистов основано на связи появления фокальной нодулярной гиперплазии печени с проведением химиотерапевтического лечения и с возможными онкологическими заболеваниями.
В медицинской практике отмечен ряд случаев, когда ФНГ сочетаоась с различными гемангиомами.
При этом были случаи развития новообразования на фоне перерождения или врожденной патологии воротной вены, при воспалительных заболеваниях печени, тромбозе вен органа и в ряде других случаев.
На данный момент медицина придерживается теории сосудистого происхождения ОУГ. По результатам последних исследований очаговая узловая гиперплазия возникает из-за артериовенозного шунтирования – как врожденного, так и приобретенного.
В результате кровоснабжение некоторых участков тканей печени возрастает, что приводит к разрастанию тканей.
В подтверждение этой теории есть еще один факт – фокальная узловая гиперплазия зачастую встречается в комплексе с сосудистыми новообразованиями печени.
Диагностика и лечение заболевания
ФОГ можно заподозрить на этапе пальпации – в этом случае ощущается крупная шишка. Однако этот метод не точен.
Наиболее достоверными способами диагностики считаются:
- ультразвуковое исследование брюшной полости больного;
- магнитно-резонансная томография для более точного обследования заболевания пациента;
- компьютерная томография проводится для уточнения собранных данных;
- биохимический кровяной анализ;
- биопсия печеночной ткани – специальным инструментом происходит забор образцов ткани для тщательного изучения под микроскопом;
- другие лабораторные способы тестирования злокачественных образований.
Из всех методов диагностики наиболее верных два – магнитно-резонансная и компьютерная томографии.
Обследования позволяют с большей точностью определить возникновение опухолей и дифференцировать их от образований другого вида. Некоторые врачи рекомендуют пациентам открытую или лапароскопическую биопсию.
READ Почему болит печень при беременности?
Лечение, как и диагностику, может проводить только специалист. Если заболевание протекает бессимптомно, а диагноз подтвержден на 100 %, то лечение не требуется.
Однако существует неутешительная статистика – злокачественное перерождение случается у 7 % пациентов с доброкачественным новообразованием.
Если опухоль увеличивается, сопровождается осложнениями в виде кровотечений и разрывов, то единственное возможное лечение – это хирургическое удаление пораженной ткани, но только если риски минимальны.
- Если ФНГ имеет доброкачественную основу, но при этом пациент принимает гормональные медпрепараты, то настоятельно рекомендуется отменить их употребление.
- Это мера позволит не только предотвратить дальнейшее развитие опухоли, но в некоторых случаях способствует ремиссии.
- Необходимо регулярно проводить обследование с помощью УЗИ и МРТ, которое поможет контролировать состояние новообразования.
- В случаях увеличения размера опухоли или возникновения осложнений врачом может быть назначена резекция – удаление больного участка печени.
- Видео:
- Повода для особого беспокойства это не дает, так как у печени высокие восстановительные способности: в медицинской практике известны прецеденты полной регенерации печеночной ткани при удалении 65 % органа.
ФНГ – доброкачественное новообразование, однако есть риск его злокачественного перерождения. Жить с патологией можно, но необходимо постоянно проходить обследования для контроля опухоли. В крайних случаях врачом может быть проведена операция по удалению пораженного участка печени.
Особое лечение ОУГ не требует. Больному необходимо скорректировать рацион – исключить алкогольные напитки, сократить количество потребляемого белка, сладкого, жареного, острого и копченого.
Для профилактики заболевания рекомендуется проходить обследование в медицинском учреждении один раз каждые полгода.
Источник: https://protrakt.ru/pechen/fokalnaya-nodulyarnaya-giperplaziya.html