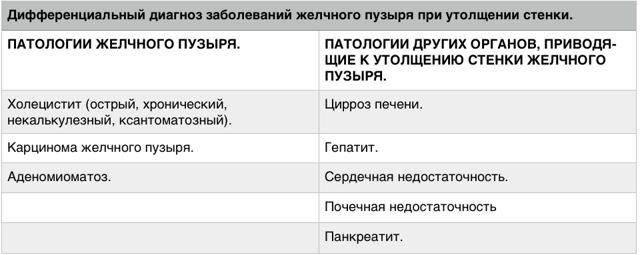
Утолщение стенки желчного пузыря является диагностическим признаком, который встречается максимально часто при диагностике болезней желчного пузыря.
Исторически так сложилось, что при утолщении стенки желчного пузыря врачи в первую очередь врачи думают о первичном заболевания желчного пузыря, а именно остром холецистите.
В данной статье хотелось бы разобрать, какие патологические состояния приводят к утолщению стенки желчного пузыря так, как помимо воспалительных заболеваний желчного пузыря существует другие патологии, приводящие к тому же патоморфологическому признаку, как утолщение стенки желчного пузыря.
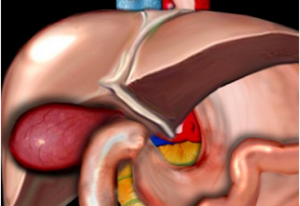
Схематичная патология. На данном рисунке продемонстрирован растянутый и гиперемичный желчный пузырь. Данные изменения встречаются при калькулезном холецистите, обусловленные обструкцией камнем желчного протока или шейки желчного пузыря.
УЗИ признаки калькулезного холецистита.
При помощи УЗИ, МРТ и КТ всегда возможно различить нормальную стенку желчного пузыря от утолщенной. Традиционно, УЗИ используется в качестве первого метода исследования при заболеваниях желчного пузыря так, как данный метод обладает высокой чувствительностью и специфичностью при обнаружении камней желчного пузыря. Также к достоинствам УЗИ относится:
- возможность оценки в реальном времени.
- дешевый метод.
- быстрый в выполнении.
- нет лучевой нагрузки.
Однако, компьютерная томография стала популярным методом при диагностике пациентов с симптомами острого живота. При остром животе КТ является первым методом исследования желчного пузыря во многих хирургических клиниках. Также КТ используют, как дополнительный метод исследования, если на УЗИ не выявили патологию или возникли какие-либо сомнения.
У МРТ также высокая диагностическая ценность при визуализации патологии желчного пузыря, но в связи с дороговизной метода и долгим временем выполнения диагностики, используют редко.
В норме стенки желчного пузыря на УЗИ визуализируется следующим образом:
- слизистой слой — гиперэхогенный.
- мышечный слой — гипоэхогенный.
- наружный или серозный слой — гиперэхогенный.
Толщина стенки желчного пузыря зависит от того насколько растянут желчный пузырь. Также толщина желчного пузыря увеличивается при следующих патологиях:
- холецистит.
- цирроз печени.
- асцит.
- острый вирусный гепатит.
- гипопротеинемия.
- злокачественное новообразование.
- правожелудочковая недостаточность.
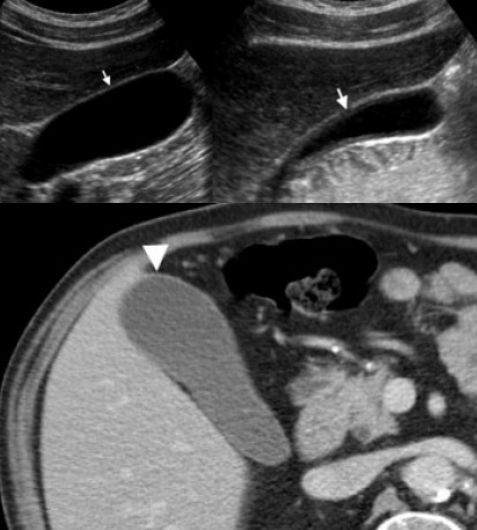
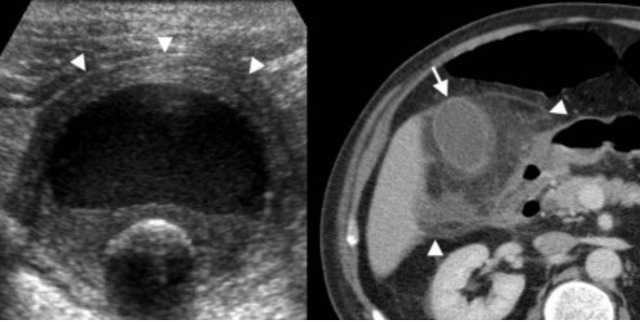
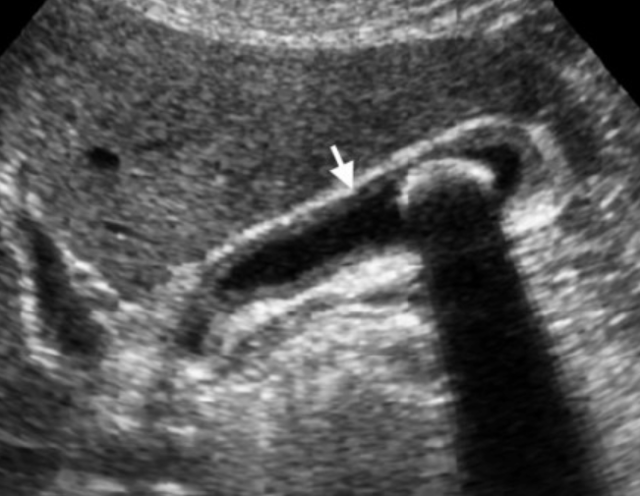
Сверху: УЗИ желчного пузыря стенка норма в виде «карандаша». Справа УЗИ картина псевдо-утолщения стенки желчного пузыря.
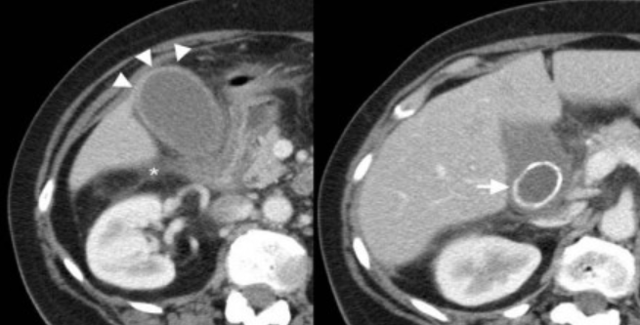
На КТ желчный пузырь в норме визуализируется, как образование с плотностью присущей мягким тканям. Указано стрелкой.
УЗИ признаки калькулезного холецистита.
Утолщение стенки желчного пузыря — это частая диагностическая находка. Утолщением является размер стенки более 3 мм. При УЗИ утолщенная стенка имеет слоистый внешний вид, а на КТ выявляется гиподенсный слой, что соответствует субсерозному отеку.
Слева — УЗИ — желчного пузыря у 59 летней женщины с острым холециститом. Субсерозный отек так, как гипоэхогенное утолщение между гиперэхогенными слоями (мышечным и слизистым). Справа — КТ брюшной полости с контрастным усилением. Также визуализируется субсерозный отек так, как наружный слой гиподенсный.
Острый холецистит стоит на четвертом месте среди заболеваний брюшной полости, требующих немедленной госпитализации. Если на УЗИ у пациентов, поступивших с острым животом, визуализируется утолщение стенки желчного пузыря, то первое о чем думают радиологи — это острый холецистит. Для постановки диагноза холецистита должны присутствовать также следующие признаки, как на УЗИ, так и на КТ:
- Дилатация желчного пузыря.
- Камни.
- Положительный симптом Мерфи при надавливании ультразвуковым датчиком в область желчного пузыря.
- Гиперемия стенки желчного пузыря в режиме Допплер.
- Воспалительный процесс в жировой клетчатке, окружающая желчный пузырь.
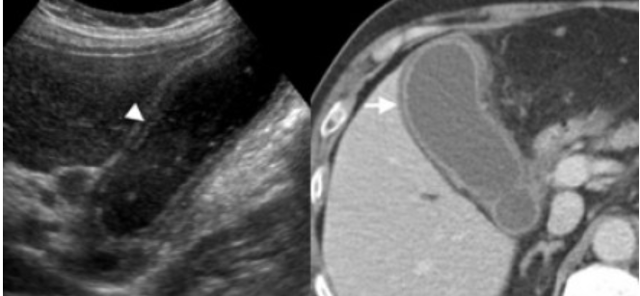
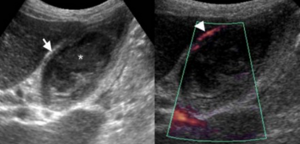
Острый калькулезный холецистит. После контрастного усиления визуализируется растянутый желчный пузырь (белые наконечники) со слегка утолщенной стенкой. Визуализируется камень в шейки желчного пузыря (белая стрелка).
Сверху изображения пациента 62 лет с калькулезным холециститом. На УЗИ визуализируется стенки желчного пузыря растянутые, с субсерозным отеком (указано белыми стрелками) и в просвете желчного пузыря камень и взвесь. На КТ визуализируется переход воспалительного процесса с желчного пузыря на соседние ткани (перихолецистит).
УЗИ некалькулезный холецистит.
Острый бескаменный холецистит возникает у пациентов во время поста, а также у пациентов, которые принимают лекарства, вызывающие холестаз. К признакам некалькулезного холецистита относятся все признаки острого калькулезного холецистита кроме наличия камней в просвете желчного пузыря, но при этом взвесь обычно присутствует.
74 — летнему мужчине выполнено УЗИ желчного пузыря. Диагноз: острый некалькулезный холецистит. На левой сонограмме стрелкой указано утолщение стенок желчного пузыря. В просвете желчного пузыря взвесь. На правой сонограмме у того же пациента при исследовании в доплеровском режиме выявлен еще один признак воспаления — гиперемия.
УЗИ хронических холецистит
Термин хронического холецистита используют для обозначения вялотекущего воспалительного процесса с фиброзированием стенки желчного пузыря и образованием в просвете камней.
Представлен больной с хроническими болями в правом подреберье, который ежедневно воздерживался от еды с вечера. Утолщение слабо выраженное и не является физиологическим. Также визуализируются обструкция и камень. После УЗИ данному больному был поставлен диагноз — хронический холецистит.
Ксантогранулематозный холецистит.
Ксантогранулематозный холецистит — это воспалительное заболевание, характеризующаяся тем, что в стенке желчного пузыря образуются ксантомы и гранулемы.
При исследовании выявляют утолщение стенки желчного пузыря, уменьшение органа в размере, а также интрамуральные узелки, которые визуализируются, как гипоэхогенные включения на УЗИ и гиподенсные на компьютерной томограмме.
Данные включения схожи с включениями при карциноме желчного пузыря.
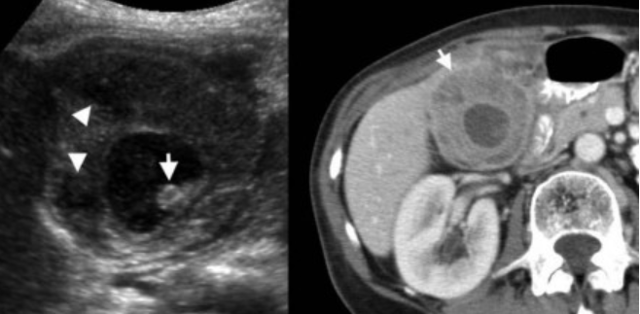
УЗИ и КТ желчного пузыря. Ксантогранулематозный холецистит. Слева на УЗИ визуализируется (помечено стрелками) утолщение стенки желчного пузыря с интрамуральным включением и с камнем в просвете органа. Справа на КТ выявляется утолщение стенки с гиподенсными включениями.
Выше представлено КТ пациента 71 года с ксантогранулематозным холециститом. Постконтрастное КТ. Визуализируется утолщение стенки желчного пузыря с включениями, которые соответствуют абсцессу или фокусам воспаления.
КТ желчного пузыря/Рак желчного пузыря
Наиболее часто встречаемый рак желчного пузыря является карцинома. Карцинома желчного пузыря занимает пятое место по частоте встречаемости среди раков желудочно-кишечного тракта. Чаще его обнаруживают случайно (в 2% случаях) при гистологической проверке после холецистэктомии.
Карцинома желчного пузыря выявляется на последних стадиях заболевания так, как себя не проявляет клинически на ранних. Специфических признаков при карциноме желчного пузыря также нет. Рак может поражать желчный пузырь диффузно, целиком стенку или пристеночно.
Карцинома желчного пузыря имеет схожую картину с ксантогрануломатозным холециститом, но при постановке диагноза радиологу помогают такие находки:
- Прорастание в соседние органы.
- Вторичная дилатация желчных протоков.
- Метастазирование в печень или лимфатические узлы.
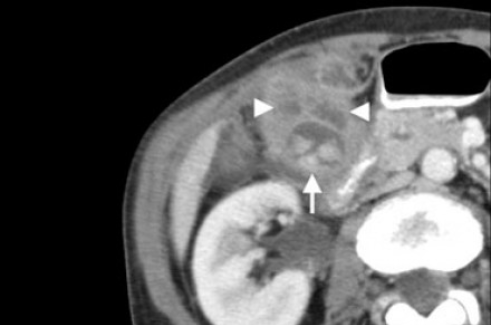
УЗИ (слева) и КТ (справа) желчного пузыря. На УЗИ ярко выраженное утолщение стенки желчного пузыря (указаны белыми стрелками). Множественные камни в просвете желчного пузыря (указано стрелкой).
Компьютерная томография с контрастным усилением. На КТ визуализируются утолщение стенки с внутристеночными гиподенсными включениями.
На КТ также выявлено, что процесс распространился на печень (указано стрелкой).
Источник: http://24radiology.ru/sistemnyj-podhod/zhelchnyj-puzyr/
Узи желчного пузыря
Нарушение функционирования желчного пузыря (далее – ЖП) отражается не только на работе всей пищеварительной системы, но и на здоровье организма в целом. Любые мельчайшие патологии способны развиться до крайних стадий, и если их не диагностировать и не лечить, то могут даже стать причиной летального исхода.
Одним из самых простых и доступных методов для обследования уже давно было признано Узи желчного пузыря, позволяющее оценить функциональное состояние непосредственно самого органа, а также желчных протоков.
Процедура, несмотря на свою простоту, нуждается в тщательной подготовке пациента и отличается особой методикой проведения.
Когда необходимо диагностирование желчного пузыря?
Патологии желчного пузыря зачастую сопровождаются довольно большим спектром разнообразных симптомов, которые могут быть также и результатом возникновения заболеваний в других участках системы пищеварения. Поэтому, чтобы подтвердить или исключить наличие патологических процессов ультразвуковое исследование желчного пузыря рекомендуется при следующих симптомах:
- боли под ребрами справа, не купирующиеся обезболивающими препаратами;
- дискомфорт либо тяжесть в области печени;
- иктеричность кожи и видимых слизистых покровов;
- ощущение горечи во рту.
Помимо видимых проявлений и жалоб больного, УЗИ брюшной полости и желчного пузыря, в частности, назначается:
- при желчнокаменной болезни;
- дискинезии желчевыводящих путей;
- механических повреждениях брюшной полости;
- длительном приеме лекарств;
- контроле предписанной терапии;
- интоксикации организма (также при злоупотреблении спиртным);
- наблюдении развития онкологических процессов;
- отклонении от нормы результатов анализа крови (билирубин, АЛТ, АСТ).
Узи желчного пузыря необходимо пройти лицам, страдающим ожирением и злостно нарушающим основные правила питания. К ним относятся нерегулярные приемы пищи, предпочтение острой, жареной, жирной и копченой еды, склонность к увлечению низкокалорийными диетами.
Алкоголь и жирная пища ведут к нарушению функции желчного пузыря
Не обойдется без обследования органов, отвечающих за функцию хранения и транспортировки желчи при назначении и выборе гормональных контрацептивов.
Наличие у женщины предрасположенности к заболеваниям желчного пузыря считается относительным противопоказанием к применению гормональных противозачаточных средств.
Их прием может спровоцировать воспалительный процесс в пузыре либо ускорить формирование желчных конкрементов (камней).
Противопоказания
Узи желчного пузыря – простой и абсолютно безвредный метод для оценки органов, отвечающих за хранение и выброс желчи.
Это позволяет его без опасений и рисков проводить беременным женщинам, маленьким детям и ослабленным взрослым пациентам с нарушением работоспособности сердечно-сосудистой системы, печени и почек.
Единственное, что может стать препятствием для проведения процедуры – это нарушение целостности кожи в месте установления ультразвукового датчика. Это могут быть ожоговые раны, открытые травмы либо поражение кожи вследствие инфекционных, бактериальных, либо грибковых заболеваний тяжелой стадии.
Какие болезни желчного пузыря выявляет УЗИ?
Диагностика с легкостью позволяет обнаружить почти все патологические процессы, возникающие в желчном пузыре и его протоках. К ним относятся:
- острый и хронический холецистит (воспаление пузыря);
- желчнокаменная болезнь (формирование камней в полости желчного пузыря или его протоках);
- холедохолитиаз (застой желчи при закупорке протока камнем);
- холангит (воспаление протока в результате холедохолитиаза);
- доброкачественные и злокачественные новообразования;
- водянку пузыря (скопление экссудата и слизи вследствие закупорки протока);
- дискинезию (нарушение моторики).
Патологии ЖП, диагностированные на УЗИ
При ультразвуковом осмотре врач может оценить, в каком состоянии находится печень и выявить при наличии признаки гепатита либо цирроза. После удаления пузыря УЗИ позволяет качественно обследовать зону хирургического вмешательства, что является важным моментом при наблюдении пациента в послеоперационном периоде.
Подготовительный процесс
Подготовка к УЗ-диагностике желчного пузыря, как правило, не отличается от предварительных мероприятий к ультразвуковому обследованию остальных органов брюшной полости. Она включает в себя диету, направленную на снижение метеоризма, определенный режим питания, прием лекарств и очищение кишечника. Подробно ознакомиться с пошаговой подготовкой к Узи желчного пузыря можно в этой статье.
Диета
Чтобы свести к минимуму процесс газообразования в желудке и кишечнике, способный исказить фото УЗИ, пациенту следует за 3–4 дня начать готовиться к процедуре и придерживаться следующей диеты, исключающей употребление:
Подготовка к УЗИ внутренних органов
- дрожжевых изделий и зернового хлеба;
- сырых овощей, фруктов и бобовых;
- кисломолочной продукции;
- жирных, острых, копченых блюд;
- газированных напитков и воды;
- алкогольсодержащей продукции;
- крепкого чая и кофе.
Рацион должен состоять:
- из рыбы нежирных сортов, приготовленной на пару или отварной;
- яиц «всмятку» (но не более одного в день);
- вареной курятины или говядины;
- нежирного творога;
- каш на воде.
Режим питания
Чтобы правильно подготовиться к обследованию следует увеличить количество приемов пищи, но есть необходимо небольшими порциями. Такой подход дает время еде перевариться и снижает процессы брожения и образования газов в желудке и кишечнике. Вечером накануне УЗИ поужинать нужно не позже 19.00 легкой и сытной едой, например, кашей, сваренной на воде и без добавления сахара.
Если диагностирование запланировано до 12 дня, то с утра перед УЗИ пациенту следует отказаться от завтрака и питья.
За несколько часов до обследования пациенту следует воздержаться от употребления жевательной резинки и курения
При проведении исследования во второй половине, можно позавтракать сухариком и стаканом чая, при этом между процедурой и завтраком должно пройти не меньше 6 часов.
Узи желчного пузыря производится строго на пустой желудок. Это обеспечивает наполнение пузыря желчью, и размеры его увеличиваются.
Немного жидкости, а тем более пищи спровоцирует выделение желчи и орган сожмется, что затруднит диагностирование.
Лекарственные препараты
Во время диеты при подготовке к УЗИ рекомендуется принимать медпрепараты, содержащие в своем составе ферменты поджелудочной железы (Фестал, Мезим, Креон) и лекарства, избавляющие от метеоризма (Эспумизан, активированный или белый уголь, Смекта).
Их прием обязателен, но не стоит злоупотреблять и пить более 3 раз в день.
Учитывая, что за 2–3 часа до диагностирования запрещается пить жидкость, а пациент регулярно принимает курс жизненно важных препаратов, ему заранее необходимо проконсультироваться со специалистом, чтобы откорректировать часы их приема.
Очищение кишечника
Вечером, накануне исследования, нужно опорожнить толстую кишку. Если у пациента склонность к запорам, то использовать любой слабительный препарат, народные средства либо микроклизму.
Методика проведения процедуры
Оптимально будет сделать УЗИ всех органов пищеварения. Это поможет выявить все возможные патологические процессы, даже те, что пока не проявились явными признаками. Обследование может выполняться тремя разными способами, из которых врач выбирает один из наиболее подходящих при учете существующих симптомов.
Простой способ
Для выполнения простой методики обследования пациенту предлагается лечь на спину и освободить верхнюю часть брюшной области от одежды. Диагност устанавливает датчик на поверхность кожи, предварительно нанеся на него специальный гель.
Это делают для устранения воздушной прослойки, создающей помехи и улучшения проходимости ультразвука. В случае укрытия дна пузыря петлями толстой либо тонкой кишки обследуемому предлагается произвести глубокий вдох и задержать дыхание, либо перевернуться налево.
Для обнаружения патологических образований в полости пузыря (конкрементов, песка) больному предлагается встать с кушетки и два–три раза наклониться вперед.
Выполнение УЗ-осмотра ЖП может быть отдельной процедурой или этапом диагностики брюшной полости
Методика с определением функции
Второе название Узи желчного пузыря с применением функциональных проб – динамическая эхо-холесцинтиграфия или обследование с желчегонным завтраком. Способ позволяет определить способность к сокращению желчного пузыря в настоящем моменте.
По завершении первой части осмотра, проведенной на пустой желудок, пациент съедает пробный завтрак, состоящий из жирной пищи – двух яичных желтков, 200–250 граммов сметаны или творога. Также можно заменить прием пищи раствором сорбита, обладающий желчегонным свойством.
Затем 3 раза проводится осмотр – через 5 минут, 10 и 15.
Изучение протоков при удаленном желчном пузыре
Динамическая эхо-холедохография – УЗИ протоков при отсутствии пузыря имеет сходство с предыдущей методикой. Сперва диагност оценивает структуру, состояние и просвет протока на пустой желудок, а после обследуемому предлагается пищевая нагрузка (раствор сорбита).
В завершение проводится 2 повторных осмотра с интервалом 30 минут после пищевой нагрузки.
На протяжении процедуры диагност фиксирует в протокол исследования жалобы пациента на возникновение болевых ощущений, и их характеристики – интенсивность, увеличение, продолжительность либо отсутствие.
Интерпретация результатов
При проведении осмотра диагност оценивает функциональное состояние и параметры органа, такие как размеры, форму, месторасположение, подвижность, толщину стенок.
Также определяется сократительная способность пузыря, присутствие полипов, конкрементов и онкологических процессов.
Расшифровка Узи желчного пузыря состоит из соотнесения и описания нормы исследуемого органа, и при присутствии патологических состояний.
Нормальными размерами органа считается:
- длина 7–10 см;
- ширина 3–5 см;
- поперечный размер 3–3,5 см;
- толщина стенок до 4 мм;
- объем 30–70 куб. см;
- диаметр общего протока 6–8 см;
- внутренний диаметр долевых протоков до 3 мм.
При этом в норме пузырь имеет форму овала либо груши, контуры хорошо определяются и дно его может выходить на 1–1,5 см из-под печени.
Диагностика показывает практически все известные медицине заболевания данного органа.
В ходе процедуры диагност выносит заключение о наличии того или иного вида патологий по комплексу присутствующих симптомов.
Острый холецистит подтверждается утолщением стенок органа свыше 4 мм, увеличением его размеров, наличием усиленного кровообращения в артерии пузыря и большим количеством внутренних перетяжек.
Хронический холецистит характеризуется уменьшением размеров органа, увеличением плотности и толщины стенок, нарушением их структуры, нечеткостью и размытостью контуров, присутствием в просвете мелких включений. Дискинезия определяется при видимом перегибе пузыря, повышении плотности стенок и увеличении их тонуса.
ЖКБ на УЗИ снимке
Холелитиаз (желчнокаменная болезнь) выглядит при УЗ-осмотре как светлые образования (конкременты), которые могут менять месторасположение при движении туловища.
За конкрементом определяется эхо-тень, так как данные структуры непроницаемы для ультразвуковых волн.
Для заболевания характерно присутствие билиарного сладжа (осадок, хлопья билирубина), но его следует отличать от скопления гноя либо гематомы, так как между ними зачастую не видно четких отличий. Ко всему прочему стенки пузыря утолщены и контуры неровные.
В большинстве случаев конкременты малых размеров УЗИ не обнаруживает, и вывод об их присутствии делают по расширению протока выше закупоренного участка. Полипы выглядят как круглые образования, расположенные на стенке органа.
Превышение их диаметра более 1 см считается опасным, так как в таком случае новообразование может иметь злокачественную природу.
Если при повторных обследованиях наблюдается быстрое разрастание полипа, то это верный признак его озлокачествления.
Онкологические заболевания диагностируются при выявлении новообразований более 1–1,5 см, чрезмерном утолщении стенки и нарушении контуров органа.
Врожденные аномалии могут проявляться в виде агенезии – отсутствия органа либо, наоборот, его удваивания, наличия дивертикулов – выпячивания стенок.
Также может выявляться эктопическая локализация – атипичное расположение пузыря, например, вне брюшной полости или между диафрагмой и правой печеночной долей. Все диагностированные патологические процессы требуют тщательного контроля в динамике.
Поэтому после первого диагностирования, как правило, назначается повторное УЗИ не позже чем 2-3 недели.
Источник: https://apkhleb.ru/uzi/zhelchnogo-puzyrya
Основные анализы для проверки состояния жёлчного пузыря
Патологии, методы диагностики и лечения желчного пузыря
10.08.2017
17.1 тыс.
11.4 тыс.
3 мин.
Проблемы с желчным пузырем встречаются у 300 человек на 100 тысяч населения. Своевременное обнаружение болезни очень важно. Не последнее место в диагностике этой группы болезней занимают анализы, так как они наиболее информативны и позволяют достаточно точно установить наличие нарушений в работе данного органа.
Диагностика заболеваний желчного пузыря осуществляется лабораторными и инструментальными методами исследования. Лабораторные методы исследования — это различные анализы. Инструментальные — с применением специального оборудования. Для проверки состояния желчного пузыря и всей желчевыделительной системы необходимо пройти и те, и другие виды обследования.
Наиболее информативными и распространенными видами обследования желчевыделительной системы являются: дуоденальное зондирование, УЗИ, общий анализ крови, биохимический анализ крови, общий анализ мочи, копрограмма.
Главные инструментальные методы исследования:
- 1. Дуоденальное зондирование занимает очень важное место в проверке состояния желчевыделительной системы. Во время этой процедуры происходит сбор желчи, определяется время, в течение которого она выделялась. Затем оценивается ее консистенция, цвет, объем, наличие или отсутствие примесей и включений. При обнаружении включений в виде белых хлопьев желчь, собранную во время процедуры, отправляют на микробиологический анализ для выявления возбудителя заболевания и подтверждения диагноза.
- 2. УЗИ. В ходе этой процедуры определяют толщину стенок желчного пузыря, его форму и расположение, наличие или отсутствие перегибов. Иногда обнаруживают камни в полости данного органа. Данное исследование позволяет многое сказать о состоянии желчевыделительной системы, о нарушении ее работы и наличии заболевания. Нередко благодаря УЗИ обнаруживается или подтверждается наличие желчнокаменной болезни или воспалительного процесса.
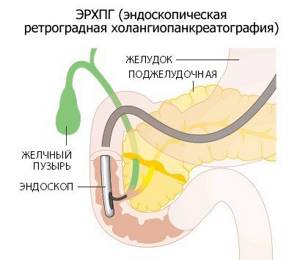
Помимо этих двух методов, иногда применяют рентгенологическое исследование желчного пузыря, холангиопанкреатографию и компьютерную томографию.
Рентген применяют для нахождения камней в желчном пузыре и для оценки его работы.
Холангиопанкреатография необходима для осмотра места выхода желчевыводящего протока в двенадцатиперстную кишку и применяется при подозрении на его закупорку.
Компьютерная томография используется тогда, когда другие виды инструментального обследования не могут применяться к пациенту из-за наличия противопоказаний.
Самые необходимые анализы для определения проблем с желчевыделительной системой:
- 1. Общий анализ крови. Данный анализ является главным индикатором изменений, происходящих в организме. Если в желчном пузыре имеется воспалительный процесс, общий анализ крови обязательно покажет его наличие. Но трактовать полученный результат можно только совместно с другими методами исследования.
- 2. Биохимический анализ крови. Сюда входит сразу несколько анализов, крайне необходимых для правильной оценки состояния желчевыводящей системы. Главную роль играет определение билирубина. Особенно важно определение прямого билирубина. Повышение его уровня — повод для тщательного медицинского обследования. Не стоит забывать и про общий билирубин. Он может показать наличие желчнокаменной болезни. Кроме того, определяется содержание холестерина, белков для выявления нарушений в работе печени.
- 3. Общий анализ мочи. Этот анализ тоже отражает общее состояние организма, указывает на начало или развитие заболевания. Потемнение мочи и обнаружение в ней билирубина — серьезный симптом, который нельзя игнорировать. Это указывает на наличие заболеваний печени и ведет к тяжелым последствиям для здоровья. Для проверки функционирования желчного пузыря исследуют содержание в моче уробилиногена — производного билирубина. Снижение количества или отсутствие данного вещества в моче — признак того, что желчь не может свободно оттекать из желчного пузыря в кишечник. Возможные причины — закупорка желчного протока камнем или его спазм.
- 4. Копрограмма, или общий анализ кала. Анализ показывает различные нарушения в работе органов пищеварения. Из-за невозможности свободного оттока желчи нередко появляется жирный обесцвеченный стул серого оттенка, или стеаторея. Без желчи жиры, поступающие с пищей, не могут перевариться и усвоиться организмом. Этим обусловлен жирный блеск кала при заболеваниях данного органа. А еще в желчи содержится билирубин, который является предшественником стеркобилина — пигмента, придающего испражнениям характерную окраску. Отсутствие стеркобилина в кале указывает либо на закупорку желчевыводящих путей, либо на патологию печени.
Кроме перечисленных анализов, в диагностических целях рассматриваются и другие, менее известные: анализы на щелочную фосфатазу, С-реактивный белок, АсАТ и АлАТ.
Повышение щелочной фосфатазы указывает не только на патологию желчного пузыря, но и на проблемы с печенью.
Уровень С-реактивного белка повышается при воспалительном процессе, в частности может указывать на воспаление в желчном пузыре. АсАТ и АлАТ— важные показатели работы печени.
Существует немало исследований, направленных на проверку желчного пузыря. Все эти анализы помогают достаточно точно понять, имеются ли нарушения в работе этого органа или нет.
Стоит напомнить, что для постановки диагноза недостаточно пройти какое-то одно исследование из представленных выше. Один вид обследования должен дополнять другой. Только в этом случае получится объективная картина состояния здоровья больного.
Источник: https://zdorpechen.com/biliary/pathology/kak-proverit-zhelchnyj-puzyr
Радиоизотопные методы исследования желчных путей
Использование радиоизотопных методов исследования желчных путей основано на способности печени поглощать радиоактивные вещества и выделять их вместе с желчью в систему внепеченочных желчных путей, где они и фиксируются с помощью специальных приборов.
Внедрению методов радиоизотопной диагностики для выявления патологических изменений в системе желчевыводящих путей в значительной мере способствовали успехи в конструировании специальной высокочувствительной радиометрической аппаратуры и в синтезе новых меченых соединений.
Если раньше для исследования применяли бенгальскую розовую J131, которую вводили внутривенно из расчета 3 микрокюри на 1 кг массы больного, то в настоящее время исследование гепатобилиарной системы проводится с помощью новых препаратов, синтезированных на основе иминодиацетиловой кислоты и короткоживущего радионуклеида 99mTc.
Одной из особенностей данных индикаторов является их кинетика, расширившая возможность радиоизотопной диагностики в распознавании не только функциональных, но и органических поражений желчевыделительной системы.
Гепатобилисцинтиграфия (ГБСГ) с радиофармацевтическим препаратом (РФП) на основе диметилиминодиацетовой кислоты, меченной 99mTc (99mTc-ХИДА), имеет неоспоримые преимущества в оценке анатомо-топографического и функционального состояния гепатобилиарной системы по сравнению с традиционным методом, при котором используется бенгальская розовая J131.
Его высокая концентрация в желчных путях после внутривенного введения и низкий уровень энергии у-квантов 99mTc позволяют получить сцинтиграфическую картину высокой разрешающей способности и визуализировать не только желчный пузырь, но и желчные протоки.
Однако следует отметить, что видеть желчный пузырь и желчные протоки при ГБСГ с 99mTc-ХИДА удается только при нормальной функции печени и отсутствии обструкции желчных путей.
Московский НИИ рентгенорадиологии применяет следующую методику ГБСГ для диагностики заболеваний желчевыводящих путей. За 3 ч до проведения исследования пациент не должен принимать пищу и пить воду.
Препарат 99mTc-ХИДА вводится исследуемому внутривенно под детектором камеры общей активностью 74 — 111 MBq.
После этого производят динамическую ГБСГ с покадровой записью на магнитный диск компьютера или ленту видеомагнитофона с частотой 1 кадр/мин.
Оценка результатов исследования. Анализ ГБСГ начинают с визуальной оценки сцинтиграмм в стандартные сроки через 5, 15, 30, 45 и 50 мин после введения препарата пациенту.
В норме на 5-й мин исследования на сцинтиграмме определяется четкое изображение печени при относительно равномерной интенсивности контрастирования.
В среднем накопление РФП в паренхиме печени у здоровых людей к 5-й мин составляет 70,9% общего количества введенного препарата.
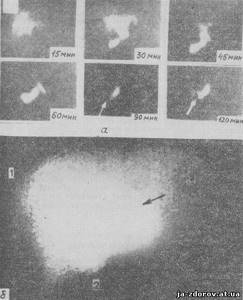
К 13-й мин исследования появляется изображение внутрипеченочных желчных протоков и печеночно-желчного протока, и полностью наполнение печеночно-желчного протока заканчивается к 40-й мин. К 13 — 15-й мин начинается четкая регистрация наполнения РФП в желчном пузыре. К этому времени относится заполнение РФП желчного пузыря, которое также заканчивается к 40-й мин. Применение желчегонного завтрака в случаях с неизмененным желчным пузырем приводит к изменению конфигурации желчного пузыря, соотношения между его длиной и шириной, уменьшению его размеров, что связано с сокращением стенок органа. Одновременно с этим нарастает поступление РФП в двенадцатиперстную кишку. В норме натощак поступление РФП в двенадцатиперстную кишку не наблюдается до 22-й мин, до этого времени в ней встречаются лишь единичные очаги активности. При наличии патологических изменений в желчном пузыре визуализация его на сцинтиграммах не отмечается на протяжении всего исследования, что связано либо с обтурацией просвета пузырного протока, либо с поражением стенки желчного пузыря. Отмечено, что у больных с бескаменной формой холецистита, как правило, концентрационная функция желчного пузыря не страдает и на сцинтиграммах он хорошо визуализируется, однако у них наблюдается нарушение эвакуаторной функции желчного пузыря. При нарушении оттока желчи из печеночно-желчного протока в двенадцатиперстную кишку (при стенозе БДС), что сопровождается желчной гипертензией, на сцинтиграммах видна расширенная тень протока. При ГБСГ могут быть получены четыре разновидности сцинтиграфического изображения печеночно-желчного протока: прямая, или палочковидная; в виде буквы S; в виде буквы, обратной S; неправильного треугольника, обращенного вершиной книзу. Три последние формы печеночно-желчного протока относят к извитым. Они встречаются в 61,1% наблюдений и чаще у больных, страдающих длительным воспалительным процессом в желчных путях, и при желчной гипертензии. Таким образом, радиоизотопное исследование позволяет определить функциональную способность и анатомические изменения печени, выявить характер дренажной функции общего желчного протока, концентрационную и эвакуаторную функцию желчного пузыря, проходимость системы пузырного сифона (шейка желчного пузыря — пузырный проток — общий желчный проток), а также проходимость БДС. С помощью радиоизотопного исследования удается установить билиарную гипертензию, что особенно важно при ее скрытых формах, поскольку это указывает на нарушение желчевыведения из-за непроходимости желчных путей. При этом, если непроходимость желчных путей сопровождается желтухой, радиоизотопное исследование подтверждает ее механический характер, дает возможность определить степень обтурации желчных протоков и ее уровень. На рис. 38 — 39 представлены сцинтиграммы печени, желчного пузыря и печеночно-желчного протока.
Рис. 38. Серия сцинтиграмм гепатобилиарной системы в норме (обозначено время прохождения препарата по печени и желчным путям)
Рис. 39. Сцинтиграммы:
а — гепатохолецистосцинтиграммы при камнях желчного пузыря (стрелкой обозначен дефект наполнения и неоднородность желчного пузыря); б — сцинтиграмма гепатобилиарной системы при механической желтухе на 45 мин: 1 — четкая визуализация застойной печени, 2 — увеличенный желчный пузырь
Метод радиоизотопного исследования гепатобилиарной системы достаточно информативен, не вызывает никаких отрицательных эмоций у пациента, не требует особой подготовки больного для его выполнения. Однако возможность проведения только в специальных помещениях и необходимость применения дорогостоящей аппаратуры и радиоизотопных препаратов не позволяют широко использовать его в клинической практике.
Источник: https://ja-zdorov.at.ua/publ/issledovanija_zhelchnykh_putej/radioizotopnye_metody_issledovanija_zhelchnykh_putej/83-1-0-1214
Методы обследования больных с заболеванием печени и желчного пузыря (стр. 1 из 4)
- Методы обследования больных с заболеванием печени и желчного пузыря
- Содержание
- Введение. 3
1.Лабораторные и инструментальные методы исследования больных с заболеваниями желчного пузыря. 4
2.Диагностика пациентов с заболеваниями желчного пузыря. 7
3.Методы диагностики при заболевании печени. 10
3.1.Гепатит. 10
3.2.Хронический гепатит. 12
3.2.Цирроз печени. 15
3.3.Жировая дистрофия печени. 17
Заключение. 21
Введение
Патология билиарного тракта является актуальной для современной медицины проблемой.
В последнее десятилетие как в России, так и за рубежом, несмотря на определенные успехи терапии, связанные с появлением на фармакологическом рынке новых эффективных средств для коррекции функциональных расстройств органов пищеварения, отмечается отчетливая тенденция к росту заболеваемости желчевыводящей системы.
Причем данная тенденция характеризуется устойчивостью.
Так, согласно данным научного прогнозирования, заболеваемость болезнями пищеварительной системы в ближайшие 15-20 лет возрастет в мире, по крайней мере, на 30-50% за счет увеличения числа болезней, в основе которых лежат стрессовые, дискинетические, метаболические механизмы.
Данные тенденции характерны и для патологии желчевыводящей системы. По данным литературы, распространенность болезней желчного пузыря и желчных путей в Москве среди взрослого населения за последние 10 лет стала почти в 2 раза выше, чем по России. Желчнокаменная болезнь значительно «помолодела» и встречается не только в молодом, но и в раннем детском возрасте. Болезнь стала появляться довольно часто не только у женщин, но и у мужчин. В настоящее время показатели распространенности болезней желчевыводящих путей колеблются от 26,6 до 45,5 на 1000 населения.
- Вышеперечисленные факты позволяют говорить об актуальности рассматриваемой темы.
- Цель данной работы заключается в изучении методов диагностики при заболеваниях печени и желчевыводящих путей.
- Для достижения данной цели были поставлены следующие задачи:
- -рассмотреть лабораторные и инструментальные методы исследования больных с заболеваниями желчного пузыря;
- -описать методы диагностики при заболевании печени.
- 1. Лабораторные и инструментальные методы исследования больных с заболеваниями желчного пузыря
При дискинезиях желчевыводящих путей, холецистите (вне обострения), желчнокаменной болезни в межприступный период общее состояние больного чаще всего сохраняется удовлетворительным. При остром холецистите, обострении хронического холецистита, длительном приступе печеночной колики при желчнокаменной болезни состояние пациента может быть средней тяжести или тяжелым.
Положение больного при ДЖВП и холецистите вне обострения, как правило, активное. Вынужденное положение больного наблюдается при приступе печеночной колики (желчнокаменная болезнь, калькулезный холецистит). Больные беспокойны, мечутся в постели, пытаясь (безрезультатно) принять положение, при котором боли менее ощутимы.
Внешний вид больного в большинстве случаев не изменен.
Астеническая конституция и связанная с ней дисплазия соединительной ткани часто является причиной наличия у данных пациентов деформаций желчного пузыря по типу «песочных часов», наличия в желчном пузыре перетяжек, мембран, перегибов, дивертикулов, что ведет к формированию дискинезии желчевыводящих путей, а в дальнейшем и к органической патологии — холецистит, желчнокаменная болезнь; гиперстеническая конституция часто наблюдается у лиц страдающих желчнокаменной болезнью, преимущественно женщин, а также у лиц с дискинезией желчевыводящих путей по гипокинетическому типу.[1]
Кожные покровы имеют обычную окраску при ДЖВП и хроническом холецистите вне обострения, а также при желчнокаменной болезни в межприступный период.
В период приступа печеночной колики у больных может появиться субиктеричность склер, а при развитии механической желтухи кожные покровы приобретают зелено-желтый цвет.
Отложение холестерина при нарушении холестеринового обмена у больных желчнокаменной болезнью, калькулезном холецистите сопровождается появлением ксантом и ксантелазм на коже.
При проведении перкуссии живота необходимо обратить внимание на размеры печени по Курлову, которые у больных ДЖВП, желчнокаменной болезнью, холециститом вне обострения, не изменены (по правой срединно-ключичной линии — 9 см, по передней срединной линии — 8 см, по левой реберной дуге — 7 см).
Увеличение размеров печени может быть после печеночной колики у больного желчнокаменной болезнью, в период обострения холецистита.
С помощью очень тихой перкуссии можно определить размеры желчного пузыря при его значительном увеличении (дистензия желчного пузыря при его гипокинезии, желчнокаменной болезни).
- При обострении холецистита могут быть выявлены характерные симптомы:
- — симптом Захарьина — резкая боль при поколачивании пальцем или надавливании в области проекции желчного пузыря;
- — симптом Василенко — резкая боль при поколачивании пальцем в области желчного пузыря на высоте вдоха;
- — симптом Образцова-Мерфи — резкая боль при введении кисти руки в область правого подреберья на высоте вдоха;
- — симптом Ортнера — боль при поколачивании ребром кисти по правой реберной дуге.
- Поверхностная пальпация живота выявляет:
- — сильную локальную болезненность в зоне проекции желчного пузыря при остром холецистите, желчной колике;
- — легкую, умеренную болезненность в точке желчного пузыря при хроническом холецистите, желчнокаменной болезни в период ремиссии, при ДЖВП.
- Пальпаторно желчный пузырь бывает обычно доступен при его увеличении (ДЖВП по гипокинетическому типу с дистензией желчного пузыря, желчнокаменная болезнь).[2]
- Для обследования больных с заболеваниями билиарного тракта применяются следующие лабораторные и инструментальные методы исследования:
- — клинический анализ крови;
- — биохимическое исследование крови;
- — фракционное хроматическое дуоденальное зондирование;
- — микроскопическое исследование желчи;
- — биохимическое исследование желчи;
- — рентгенологические и радиологические исследования;
- — ультразвуковое исследование гепатопанкреатодуоденальной зоны;
- — эндоскопическое исследование и др.
- 2. Диагностика пациентов с заболеваниями желчного пузыря
- Диагностический подход к больному, у которого врач подозревает существование проблем, связанных с внепеченочным билиарным трактом или желчным пузырем, должен основываться на клинической симптоматике и предполагаемой природе патологии. Достижения в диагностической радиологии и корректирующей эндоскопии позволили точно идентифицировать сущность и локализацию патологического процесса и обеспечили дорогу для терапевтического вмешательства,
Абдоминальная радиография. Простые рентгенограммы брюшной полости имеют ограниченное значение в диагностике заболеваний, связанных с наличием желчных камней или желтухи.
Только у 15-20% больных можно выявить на простых рентгенограммах контрастированные камни, локализованные в правом верхнем квадранте живота.
Воздух в пределах билиарного дерева может указывать на присутствие свища, соединяющего желчный пузырь с кишечником.
Оральная холецистография. Оральная холецистография была введена в 1924 г. Функцию желчного пузыря оценивают, учитывая его абсорбирующую способность.
Рентгеноконтрастный йодный краситель, принятый per os, всасывается в желудочно-кишечном тракте и поступает в печень, затем экскретируется в систему желчных протоков и концентрируется в желчном пузыре.
Камни, замеченные как дефекты наполнения в визуализированном, контрастированном желчном пузыре или невизуализация желчного пузыря не могут означать «положительный» результат.
Ложноположительную невизуализацию могут отмечать у больных, которые в связи с предписанным обследованием не выполняют указаний врача, или у тех, кто не способен проглотить таблетки, а также в случаях, когда таблетки не могут быть абсорбированы в желудочно-кишечном тракте или краситель не экскретируется в билиарный тракт вследствие дисфункции печени.
Абдоминальная ультрасонография. Этот способ заменил оральную холецистографию как метод выбора при обследовании больного на присутствие желчных камней.
Эффективность абдоминальной ультрасонографии, или ультразвукового исследования, в диагностике острого холецистита не столь значительна, как в диагностике желчных камней.
Ультрасонографию используют для идентификации внутри- и внепеченочной билиарной дилатации. [3]
Компьютерная томография (КТ). Этот тест не принадлежит к высокочувствительным для выявления желчных камней, но обеспечивает хирурга информацией, относящейся к происхождению, размеру и локализации билиарной дилатации, а также к наличию опухолей, расположенных в пределах и вокруг билиарного тракта и поджелудочной железы.
Билиарная сцинтиграфия.
Внутривенное введение радиоактивного изотопа, одного из семейства иминодиуксусной кислоты, меченой технецием-99т, обеспечивает специфическую информацию, относящуюся к определению проходимости пузырного протока, и служит чувствительным методом для диагностики острого холецистита. В противоположность ультрасонографии, которая служит анатомическим тестом, билиарная сцинтиграфия представляет собой функциональный тест.
Чрескожная транспеченочная холангиография (ЧТХ). Под флю-ороскопическим контролем и местной анестезией небольшую иглу вводят через брюшную стенку в желчный проток.
Этот метод обеспечивает выполнение холангиограммы и позволяет осуществлять терапевтическую коррекцию при необходимости, основанной на клинической ситуации.
Применяют у больных, имеющих комплекс билиарных проблем, включая стриктуры -*и опухоли.
Источник: https://mirznanii.com/a/155492/metody-obsledovaniya-bolnykh-s-zabolevaniem-pecheni-i-zhelchnogo-puzyrya

 Алкоголь и жирная пища ведут к нарушению функции желчного пузыря
Алкоголь и жирная пища ведут к нарушению функции желчного пузыря 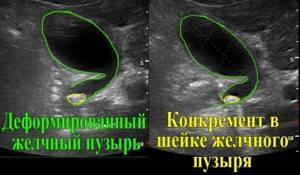 Патологии ЖП, диагностированные на УЗИ
Патологии ЖП, диагностированные на УЗИ  За несколько часов до обследования пациенту следует воздержаться от употребления жевательной резинки и курения
За несколько часов до обследования пациенту следует воздержаться от употребления жевательной резинки и курения  Выполнение УЗ-осмотра ЖП может быть отдельной процедурой или этапом диагностики брюшной полости
Выполнение УЗ-осмотра ЖП может быть отдельной процедурой или этапом диагностики брюшной полости 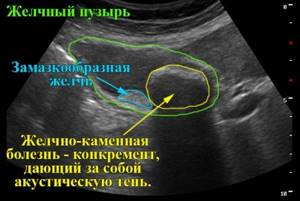 ЖКБ на УЗИ снимке
ЖКБ на УЗИ снимке