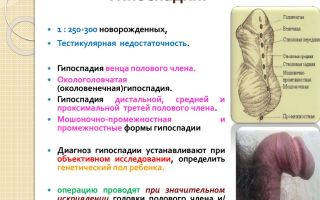
Руслан Тагирович Батрутдинов, уролог-андролог, кандидат медицинских наук
Что такое гипоспадия?
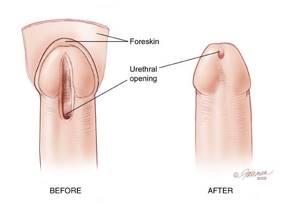
Гипоспадией называют состояние, при котором наружное отверстие мочеиспускательного канала располагается на нижней поверхности полового члена, а не на его верхушке.
Что характеризует гипоспадию?
- Отверстие мочеиспускательного канала (уретры) находится ниже верхушки головки пениса
- Необычный вид головки полового члена
- Неполная крайняя плоть (окружает только половину окружности головки пениса) — так называемый «капюшон»
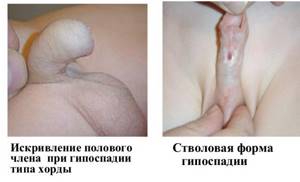
- Хорда (искривление полового члена во время эрекции)
- Скрытый половой член
- Необычное расположение мошонки по отношению к половому члену (иногда)
У всех ли детей с гипоспадией имеется крайняя плоть в виде капюшона?
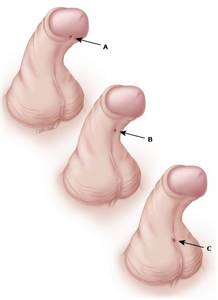
В силу особенностей эмбриологического развития полового члена и мочеиспускательного канала, кожа крайней плоти практически у всех мальчиков с гипоспадией остается не полностью закрытой по нижней поверхности. В редких случаях гипоспадии с большим наружным отверстием мочеиспускательного канала (мегамеатальная гипоспадия) имеется неизмененная крайняя плоть, и диагноз обычно устанавливают во время циркумцизии.
Как часто встречается гипоспадия?
По частоте встречаемости это второе заболевание после крипторхизма у мальчиков. Частота развития гипоспадии варьирует в пределах 5,2-8,2 на 1000 новорожденных мальчиков, или примерно 1 случай на 200 новорожденных.
Что вызывает гипоспадию?
Гипоспадия возникает вследствие неполного развития уретры. Точная причина неизвестна. В некоторых случаях развитие гипоспадии обусловлено генетическим фактором, однако у большинства пациентов наследственный анамнез не отягощен.
Если у новорожденного ребенка имеется гипоспадия, то риск появления второго ребенка с гипоспадией составляет 12 % при неотягощенном семейном анамнезе.
Он повышается до 19 %, если гипоспадия имеется у другого члена семьи, например у двоюродного брата или дяди, и до 26 %, если гипоспадия имеется у отца и брата.
Требуется ли мальчикам с гипоспадией урологическое обследование для выявления других аномалий?
Только мальчики с тяжелыми формами гипоспадии и неясным полом, у которых имеются пороки развития яичек (например, крипторхизм), нуждаются в обследовании.
До 25 % этих больных имеют увеличенную простатическую маточку или другие женские образования.
Обычное обследование при других формах гипоспадии не требуется, так как частота пороков развития у них примерно соответствует таковой во всей популяции в целом.
Какие проблемы могут возникать вследствие гипоспадии?
- Гипоспадия может вызывать отклонение струи мочи при мочеиспускании у вашего сына, особенно в положении стоя, что вызывает определенные трудности
- Косметические/психологические проблемы: необычный вид пениса может оказывать негативное влияние, в частности на взаимоотношения со сверстниками. Во взрослой жизни могут быть проблемы с сексуальной жизнью
- Искривление полового члена во время эрекции может отрицательно влиять или ограничивать сексуальную функцию
Можно ли вылечить гипоспадию?
Да. В этой ситуации нет каких-либо лекарств и Ваш ребенок не «перерастет» гипоспадию. Коррекция гипоспадии производится только хирургическим путем.
При условии, что операция выполняется урологом, имеющим опыт в реконструкции гениталий, результат операции обычно успешный. Мы предпочитаем выполнять эти операции в возрасте между 6 и 18 месяцами жизни.
В большинстве случаев операция производится в 1 этап и длится от 1 до 4 часов (в зависимости от тяжести гипоспадии). В некоторых тяжелых случаях операция выполняется в 2 этапа.
Какой возраст считается оптимальным для выполнения операции по поводу гипоспадии?
При определении оптимального возраста для хирургического лечения необходимо учитывать эмоциональные аспекты, как в отношении ребенка, так и в отношении семьи.
Считается, что идеальный возраст приходится на промежуток между 6 и 15 месяцами, когда уточнены факторы полового осознания, соблюдена настороженность в отношении определения половой принадлежности, определены технические аспекты операции и легче проводить мероприятия в послеоперационный период.
Дело в том, что уход за пациентом в этом возрасте значительно упрощается по сравнению с возрастом 2-4 года. Во-вторых, размеры полового члена с 1 года до 3 лет практически не меняются.
В-третьих, отведение мочи у грудничка производится трубочкой (катетером) между 2 памперсами, в связи с чем, ребенок не фиксируется, не привязывается и т.д. И самое главное, ребенок до 15-18 месячного возраста не запоминает события, связанные с операцией и пр.
Как выполнить операцию по поводу гипоспадии при маленьком половом члене?
Иногда для индуцирования роста полового члена используется тестостерон. Чаще всего это тяжелые формы гипоспадии, где имеется маленький половой член. Тестостерон назначается за 1.5-2 месяца до операции в виде геля или инъекций. Непосредственно сама операция по поводу гипоспадии способствует увеличению длины полового члена.
Что такое гипоспадийный инвалид?
«Гипоспадийный инвалид» — это старый термин, который применяли в отношении мальчика или мужчины, перенесшего многочисленные операции, направленные на ликвидацию гипоспадийного дефекта. Ранее такие случаи встречались достаточно часто, однако в последнее время число таких пациентов существенно сократилось, что связано с улучшением техники операций и лучшим пониманием сути заболевания.
Задаетесь вопросом,почему мой парень не называет меня по имени.
В чем состоит принцип операции при гипоспадии?
Реконструкцию условно можно разделить на 3 ключевых этапа:
- Создание прямого полового члена (ортопластика)
- Реконструкция недостающей части уретры (уретропластика)
- Пластика головки пениса и наружного отверстия уретры (меатогланулопластика)
Операция выполняется под общей анестезией. После операции пенис будет иметь вид нормального полового члена (как после обрезания). В некоторых случаях (по желанию родителей) мы воссоздаем крайнюю плоть (препуциопластика). После операции обычно в мочевой пузырь устанавливается катетер (трубочка из 100% силикона), который отводит мочу в течение 7-10 дней.
Если операции по поводу гипоспадии выполняли несколько раз, и они оказались неудачными, что еще можно предпринять?
Неудавшаяся операция по поводу гипоспадии — это чаще всего упрек хирургу, так как вся сложность при последующем лечении заключается в выраженном рубцевании полового члена и недостатке кожи для пластики.
Часто для создания мочеиспускательного канала требуется пересадка кожи. Несмотря на то, что раньше применяли кожные лоскуты, в настоящее время предпочитают использовать другие ткани, например слизистую оболочку щеки.
Это позволяет добиться лучших результатов, как в ближайшем, так и в отдаленном периодах.
Перечислите наиболее важные технические факторы, обеспечивающие успех операции по поводу гипоспадии.
- Применение хорошо кровоснабжаемых тканей
- Деликатные манипуляции с тканями
- Наложение анастомоза (ушивание тканей) без натяжения
- Избежание перехлеста тканей при накладывании швов
- Тщательный гемостаз
- Тонкий, рассасывающийся шовный материал
- Адекватное отведение мочи
Какие осложнения наблюдаются при хирургическом вмешательстве по поводу гипоспадии?
Целый спектр осложнений, начиная от косметических и вплоть до полного расхождения тканей в области операции. К ним относятся образование уретральных свищей, стриктуры мочеиспускательного канала, стеноз наружного отверстия мочеиспускательного канала, дивертикул мочеиспускательного канала, излишки или дефицит кожи, сохраняющееся искривление и гипоспадия.
Требуется ли отведение мочи во время операции по поводу гипоспадии?
В большинстве случаев отведение мочи является желательным компонентом лечения. Оно позволяет обеспечить заживление тканей и снижает риск образования уретрально-кожных свищей.
Несмотря на то, что некоторые авторы предлагают не применять отведение мочи при операциях по поводу дистальной гипоспадии, отведение мочи предоставляет преимущества и, теоретически, способствует меньшей частоте развития осложнений, особенно при сложных реконструктивных операциях.
Применение удерживающегося уретрального стента пришло на смену надлобковой цистостомической трубке даже в тяжелых случаях. Надлобковое отведение мочи в некоторых случаях может иметь некоторое преимущество (особенно при повторных операциях и у подростков).
Длительность отведения мочи составляет примерно от 1 до 12-14 дней (в среднем 5-7 дней в зависимости от формы гипоспадии).
Какая операция при гипоспадии считается лучшей?
Не существует какого-либо одного наилучшего метода оперативного лечения гипоспадии. Описано более 150 видов операций. В настоящее время наиболее часто используемыми операциями являются операция Snodgrass (TIP), операция продвижения уретры, операция «onlay», операция Bracka, реконструкции с использованием свободных трансплантатов слизистой оболочки щеки.
После операции по поводу гипоспадии
- Обычно ребенку назначаются антибиотики на период стояния мочевого катетера
- Для предупреждения болей в послеоперационном периоде назначаются анальгетики
- Иногда, вследствие стояния катетера, Ваш ребенок может испытывать так называемые спазмы мочевого пузыря (обычно в ночное время). В этих случаях назначается препарат Дриптан (оксибутинина гидрохлорид). Эти спазмы не так опасны для ребенка, сколько дискомфортны. После удаления катетера Дриптан отменяется
- В ходе операции мы выполняем так называемую «пениальную блокаду» (блок нервов полового члена) препаратом Маркаин (Бупивакаин) для предупреждения болей в раннем послеоперационном периоде. Это блок длится 4-6 часов
- После операции мы накладываем специальную повязку на половой член, которая удаляется на 3-5 день после операции
На сегодняшний день в нашей клинике коррекция гипоспадии производится согласно самым современным стандартам и техникам, принятым в Европе и Северной Америке (операции Snodgrass, Mathieu, Bracka (с использованием слизистой щеки), операция продвижения уретры и др., с использованием графтов (трансплантатов) при крайне тяжелых искривлениях полового члена. Мы используем шовный материал и инструментарий ведущих производителей мира, оптическое увеличение (лупы, микроскоп).
Источник: http://www.mm2.ru/gipospadiya-voprosyi-i-otvetyi.html
Гипоспадия: причины развития патологии классификация и методы лечения

Гипоспадия – это наиболее часто встречающееся в клинической практике нарушение строения мочеиспускательного канала у пациентов мужского пола. Вследствие врожденного нарушения строения уретры, meatus urinarius (наружное отверстие мочеиспускательного канала) располагается в нетипичном месте, т. е. не на головке, а на задней поверхности полового члена или же в области мошонки.
В последние несколько десятилетий данная патология стала фиксироваться с пугающей частотой. Если полвека назад гипоспадия у новорожденных мальчиков встречалась в среднем в одном случае из 500, то сейчас отмечается в четыре раза чаще (1:125)!
Оглавление: Клинические признаки гипоспадии Почему развивается гипоспадия? Сопутствующие заболевания Классификация Симптомы заболевания — Признаки головчатой формы гипоспадии — Симптомы гипоспадии венечной формы — Стволовая (пенильная) гипоспадия — Симптомы мошоночной гипоспадии — Признаки промежностной гипоспадии — Гипоспадия без гипоспадии 6. Лечение гипоспадии
Клинические признаки гипоспадии
Главный признак гипоспадии – дистопия меата (смещение наружного отверстия мочеиспускательного канала в проксимальном направлении) с расположением в области мошонки, промежности, ствола или венечной борозды пениса.
При этом могут наблюдаться следующие симптомы:
- более или менее выраженное искривление кавернозных тел полового члена;
- дисплазия крайней плоти – расщепление с нависанием в форме капюшона.
Важно: степень искривления обычно определяется уже в ходе оперативного вмешательства при проведении теста «искусственной эрекции».
Почему развивается гипоспадия?
Этиология к настоящему моменту недостаточно изучена.
Среди ведущих предрасполагающих факторов специалисты называют:
- точечные генные мутации, обусловленные ухудшением экологической обстановки;
- наследственная предрасположенность (описаны случаи рождения детей с данной патологией в нескольких поколениях семьи);
- присутствие соединений-дизрапторов (разрушителей андрогенов) в продуктах, которые потребляет будущая мать;
- прием гормональных препаратов, показанных при угрозе прерывания беременности;
- прием гормональных средств для предупреждения беременности менее чем за год до зачатия.
Обратите внимание: к дизрапторам относятся вещества, которые используются при обработке пищевых растительных культур (пестициды, фунгициды и гербициды). Они способны оказывать негативное влияние на внутриутробное развитие ребенка, в частности – на его гормональный статус.
Считается, что при ЭКО (процедуре искусственного оплодотворения) риск рождения мальчика с гипоспадией повышается, так как будущая мать принимает эстрогены.
Не исключается также негативное воздействие стрессов, которые перенесла мать во время вынашивания, недостатка протеинов в ее рационе, употребления алкоголя, никотиновой зависимости и применения некоторых фармакологических препаратов.
Сопутствующие заболевания
Достаточно часто аномалия развития уретры сочетается с одно- или двусторонним неопущением яичек в мошонку, паховыми грыжами, а также такими патологиями, как урогенитальный синус, обратный пузырно-мочеточниковый заброс мочи (рефлюкс) и гидронефроз.
В связи с высокой вероятность наличия параллельно развившихся патологий органов выделительной системы перед плановым оперативным вмешательством обязательно проводится ультразвуковое исследование.
При обнаружении сопутствующих болезней, в первую очередь показано их хирургическое лечение и только потом – пластика уретры.
Детям, у которых не пальпируются тестикулы или диагностирована микропения, требуются консультации специалистов-эндокринологов.
В ряде случаев может также потребоваться генетическое исследование с целью установления кариотипа. Это нужно для выявления истинного (генетического) пола ребенка.
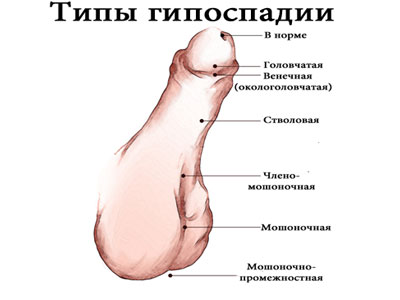
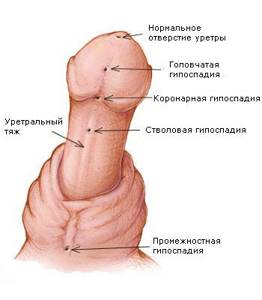
Классификация
Согласно принятой классификации определяются следующие формы патологии:
- передняя (головчатая и венечная формы);
- средняя (стволовая);
- задняя (мошоночная или промежностная);
- «гипоспадия без гипоспадии» (в виде хорды).
Симптомы заболевания
Симптомы гипоспадии во многом зависят от формы имеющейся патологии
Признаки головчатой формы гипоспадии
При данной разновидности аномалии строения меат уретры заметно смещен в проксимальном направлении в сторону венечной борозды. Искривление пещеристых тел члена обычно не очень выраженное, но крайняя плоть в подавляющем большинстве наблюдаемых случаев расщеплена. Пациенты предъявляют жалобы на внешние дефекты и тонкую струю при мочеиспускании.
Симптомы гипоспадии венечной формы
Эта форма гипоспадии отличается расположением отверстия уретры непосредственно в венечной борозде. Характерным признаком выступает вид крайней плоти: она имеет форму капюшона и смещена к дорсальной поверхности пениса. Больные жалуются на сужение меального отверстия и проблемы во время мочеиспускания.
Стволовая (пенильная) гипоспадия
Меат расположен на стволе пениса (уровни размещения могут быть различными). При этой разновидности патологии наблюдается выраженное изменение формы тел полового члена, т. е. их искривление.
Симптомы мошоночной гипоспадии
Меат уретры выведен на мошонку. Нередко фиксируется не только искривление, но и аномальное расположение пениса. Гениталии пациента имеют внешнее сходство с женскими половыми органами. При этой разновидности патологии обязательно требуется консультация эндокринолога и генетика.
Признаки промежностной гипоспадии
Для этой формы характерно размещение меата в промежности, расщепление мошонки и ярко выраженное нарушение структуры пещеристых тел полового члена. Гениталии очень часто имеют смешанное строение, т. е. присутствуют особенности, характерные для обоих полов. Нередко ставится вопрос об истинной половой принадлежности пациента.
Гипоспадия без гипоспадии
Дефект «в виде хорды» отличается от прочих вариантов этой врожденной патологии нормальным анатомическим положением отверстия и недоразвитием самой уретры. Как правило, искривление пениса довольно значительное, но оно нередко бывает обусловлено исключительно локальным нарушением строения кожных покровов. Часто отмечается наличие тяжей соединительной ткани по ходу уретры.
Лечение гипоспадии
Лечение гипоспадии предполагает хирургическое вмешательство в раннем детском возрасте.
Наиболее подходящим для реконструкции уретры и пластики кавернозных тел считается период жизни мальчика от полугодовалого возраста до 3-4 лет.
Большинство рано оперированных детей практически не сохраняют воспоминаний о проведенном вмешательстве, что минимизирует вероятность возникновения психологических проблем.
Цели, которые преследует хирургическое вмешательство:
- исправление формы пещеристых тел полового члена;
- формирование недостающего участка мочеиспускательного канала;
- смещение меата в область верхушки головки пениса;
- максимально полная ликвидация косметических недостатков.
Важно: успешно проведенная при гипоспадии операция позволит уретре после пластики нормально расти параллельно с окружающими тканями. Отсутствие косметических дефектов в будущем избавит мужчину от психологических проблем, связанных с адаптацией в социуме.
В настоящее время подобные операции осуществляются в один этап; современные методики их проведения более чем в 95% случаев позволяют добиться безупречных результатов, как со стороны физиологии, так и со стороны косметики.
Очень важным также представляется тот факт, что после своевременного хирургического лечения, у пациентов в будущем не возникает проблем с эректильной функцией и проведением полового акта.
Более детально о симптомах, причинах развития и лечении гипоспадии в данном видео-обзоре рассказывает хирург:
Чумаченко Ольга, педиатр
2,810 просмотров всего, 2 просмотров сегодня
(73 голос., средний: 4,47 из 5)
Загрузка…
Источник: http://OkeyDoc.ru/gipospadiya-vidy-prichiny-lechenie/
Гипоспадия: методы лечения

Гипоспадия — слово, к счастью, известное немногим родителям. Но в последнее время все чаще на свет появляются мальчики с этим врожденным пороком.
Обычно первой эту новость узнает мама.
Врач-неонатолог в роддоме при первом же осмотре новорожденного обнаруживает у малыша неправильное расположение мочеиспускательного канала: у ребенка отсутствует нижняя стенка уретры, поэтому ее отверстие может располагаться в любой точке нижней поверхности полового члена — от головки до основания.Это и есть гипоспадия, которая обычно возникает в результате генетических нарушений, хотя до сих пор неизвестно, какие именно заболевания приводят к этому. У девочек подобная патология встречается крайне редко, у мальчиков же различают несколько форм заболевания. Чаще всего отверстие уретры расположено в венечной борозде полового члена, реже — в его стволе (самый тяжелый случай — в промежности). Может наблюдаться также сужение наружного отверстия уретры, недоразвитие и искривление полового члена, затрудненное мочеиспускание.
Болезнь или особенность развития
Избавиться от гипоспадии в большинстве случаев можно только с помощью операции.
Но иногда удается обойтись и без нее (если мочеиспускание происходит без видимых затруднений и характер патологии таков, что она никак не отразится на эрективной и репродуктивной функции в будущем).
Однако не реже, чем раз в год, мальчика нужно показывать хирургу-урологу чтобы тот контролировал развитие ребенка. Даже при самом «легком варианте» часто возникают психологические сложности.
Уже в пять-шесть лет малыш будет внимательно рассматривать, как «устроены» другие мальчики, и придет к выводу, что у него что-то не так: писает он не из самого «кончика» члена, а по-другому. Унесет ли он эту проблему во взрослую жизнь или будет относиться к ней легко, как к собственной индивидуальной особенности, зависит только от того, как в детстве близкие смогут настроить ребенка.
Если вы чувствуете, что собственных аргументов не хватает, обратитесь к детскому психологу. Может быть, специалист сможет сделать то, что не получилось у вас.
Скорее всего, он не будет напрямую говорить с мальчиком о его «отличии» от остальных, но в то же время внушит ребенку мысль о том, что каждый человек неповторим, и его особенность «постыдна» не более чем другой цвет волос или разрез глаз.
Гипоспадия: операция
При других вариантах отклонения от нормы наверняка потребуется хирургическое вмешательство. При тяжелой форме заболевания может потребоваться не одна, а серия операций. В любом случае паниковать не стоит.
При всем нежелании подвергать кроху тяжелому испытанию, вы не захотите, чтобы ребенок вырос инвалидом! В случаях стволовой и мошоночной форм гипоспадии мальчику в дальнейшем будет крайне сложно осуществить репродуктивную функцию естественным путем. С возрастом могут возникнуть трудности с мочеиспусканием и другие непредсказуемые проблемы.
Представьте, с какими сложностями он столкнется только из-за этого при первом же контакте с детским коллективом! Так что лучше все сделать, пока ребенок маленький, чтобы потом, у него вообще не возникало сомнений в собственном здоровье и мужской силе.
К сожалению, нет идеального метода уретропластики, поэтому в каждом конкретном случае врач сам определяет, как будет проходить лечение. Нередко приходится использовать собственные ткани ребенка, например «листки» крайней плоти или ткани слизистой полости.
Что и когда?
Шесть-восемь месяцев — самый ранний срок, на котором возможно оперативное лечение гипоспадии. Однако врачи могут предложить вам подождать, пока ребенку исполнится два-три года.
Чтобы не травмировать малыша лишними днями пребывания в больнице, лучше сделать все необходимые при оперативном вмешательстве анализы амбулаторно (возьмите в приемном отделении или у лечащего врача их список). Не забудьте рассказать доктору обо всех видах пищевой и лекарственной аллергии у ребенка.
Проверьте, чтобы эта информация была отмечена на титульном листе карты. Четко соблюдайте все предоперационные рекомендации.
Если анестезиолог сказал, что за день до операции нужно прекратить кормление, а за несколько часов — прием жидкости, переборите желание побаловать больное дитя печеньем или соком — последствия этого «пустяка» могут быть самыми серьезными. На операцию ребенок должен ложиться абсолютно здоровым. После плановых прививок в больницу можно ехать не раньше, чем через месяц. Если малыш кашляет или жалуется на боли в животе, операцию надо отложить до полного выздоровления.
Чтобы пребывание в стационаре не осложнялось лишними проблемами, родителям стоит заранее подготовить все, что может понадобиться маме и ребенку в больнице.
Маме понадобится:
- сдать несколько анализов, в том числе на ВИЧ и кишечные инфекции;
- не забыть мобильный телефон с будильником, тренировочный костюм, моющиеся тапочки, кипятильник, быстрорастворимую еду (супы, пюре, каши) — кормить в больнице будут только ребенка.
Для грудного малыша:
- смеси для кормления, прикормы в баночках, бутылочки, ершик для мытья, подогреватель детского питания, пустышки;
- майки, чепчики;
- пеленки четырех видов: тонкие, байковые, большие цветные (для завешивания борта кроватки) и одноразовые;
- памперсы — только на дооперационный период;
- моющиеся игрушки.
Для ребенка от года:
- пижама, футболки;
- предметы индивидуальной гигиены и пеленки, в том числе одноразовые;
- небьющаяся посуда;
- тапочки;
- горшок;
- игрушки, книги, паззлы.
Ребенок в больнице
Некоторое время после операции малыш будет лежать, а потом и ходить с мочеиспускательным катетером — в этот период для него особенно важны хороший уход, спокойствие и чистота. Медсестры покажут вам, каким образом нужно натянуть над ребенком два бинта (параллельно, на расстоянии 30 см), чтобы перекинутая через них пеленка закрывала его от сквозняка и не соприкасалась с повязкой.
Ребенка могут перевести в палату в день операции, а могут на день-два оставить в реанимации. Как только его привезут в отделение, одна из самых главных задач мамы — не давать повязке «высохнуть». Для этого потребуются две-три бутылки обычного медицинского глицерина и одноразовый шприц.
Днем рекомендуется смачивать повязку каждый час, ночью — хотя бы раз в три часа. Будьте готовы к тому, что первые пять-шесть дней ребенок будет «зафиксирован» — ручки и ножки привяжут к бортам кроватки. Зрелище, конечно, душераздирающее, но это совершенно необходимая предосторожность.
Если мальчик сможет дотянуться до катетера и выдернуть его, все усилия врачей пойдут впустую, и операцию придется повторять.
В этот тяжелый период для малыша особенно важно присутствие мамы, ее спокойствие, ласковый голос. Пытайтесь отвлечь ребенка любыми средствами — хоть мелодиями из собственного мобильника.
Нежно поглаживая, массируйте ручки и ножки — от постоянного пребывания в одной позе они могут затекать. Несколько проще будет малышу, когда врач разрешит потихоньку ходить — сначала по палате, а потом и по отделению.
Общение с другими детьми отвлечет ребенка от собственных неприятных ощущений. Малышу нельзя садиться.
Ему можно только стоять или находиться на руках таким образом, чтобы прооперированное место ни с чем не соприкасалось.
Вероятнее всего, катетер и повязку снимут еще во время пребывания в стационаре, а вот для снятия швов нужно будет подъехать к доктору через две-четыре недели после операции.
После снятия швов врач даст рекомендации по дальнейшему лечению и соблюдению гигиены. А пройдет еще немного времени — и ни вы, ни ваш сын уже не вспомните о том, что пришлось когда-то пережить.
Источник: http://zdorovye-rebenka.ru/gipospadiya-metody-lecheniya
Гипоспадия
- Расстройство мочеиспускания:
- выход струи мочи при мочеиспускании в нетипичном месте;
- учащенное мочеиспускание;
- затрудненное мочеиспускание;
- Для взрослых характерно затруднение или невозможность проведения полового акта.
- Искривление полового члена.
Различают несколько видов гипоспадий в зависимости от места выхода мочеиспускательного канала:
- венечная: отверстие уретры при этом расположено по краю головки полового члена;
- пенильная: отверстие уретры расположено на теле полового члена;
- члено-мошоночная: отверстие уретры расположено в месте перехода полового члена в мошонку или на самой мошонке;
- промежностная: отверстие уретры расположено в области между анальным отверстием и мошонкой;
- гипоспадия без гипоспадии: мочеиспускательный канал недоразвит и короче, чем половой член. При этом наружное отверстие уретры открывается в типичном месте – на кончике головки полового члена, но за счет разницы длины уретры и полового члена (он длиннее, чем уретра) происходит искривление пениса.
Точные причины не известны.
К возможным причинам относятся:
- нарушение внутриутробного развития плода на 7-15 неделях, которое возникает из-за различных факторов:
- воздействие неблагоприятных факторов окружающей среды: курение, алкоголь, некоторые лекарственные препараты, неполноценное питание (недостаток белков, витаминов);
- резкие гормональные колебания в организме матери во время беременности, которые часто возникают из-за стрессов, нервных перегрузок, отсутствия режима труда и отдыха;
- многоплодная беременность;
- частые беременности матери;
- внутриутробные инфекции плода;
- наследственные причины (генетические нарушения).
LookMedBook напоминает: чем раньше Вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений:
- Врач уролог поможет при лечении заболевания
- Осмотр наружных половых органов:
- местоположение наружного отверстия уретры (на теле полового члена, на мошонке и т.п.);
- выделение мочи во время мочеиспускания из нетипичного места (не из отверстия мочеиспускательного канала на головке полового члена);
- отсутствие единой струи мочи или ее ослабление.
- Исследование хромосомного набора человека (для определения генетического пола ребенка): исследуют хромосомы клеток (структуры клеток, содержащие ДНК – хранилище генов), определяют половой хроматин (специальное вещество, отличающееся по составу у мальчиков и девочек).
- УЗИ (ультразвуковое исследование) почек: для исключения врожденных заболеваний почек и мочевых путей.
- Цистоуретрография: суть метода в изучении строения уретры и мочевого пузыря.Для этого через катетер (тонкая трубочка), введенный в мочеиспускательный канал, в мочевой пузырь вводится рентгенконтрастное вещество (оно видно на рентгеновских пленках), и выполняется несколько снимков.
- Внутривенная урография: суть метода в изучении строения почек и мочевыводящих путей. Для этого внутривенно вводится рентгенконтрастное вещество (оно видно на рентгеновских пленках) и выполняется несколько рентген-снимков почек и мочевого пузыря.
- Хирургическое лечение: операция по восстановлению типичного отверстия уретры и по устранению сопутствующих нарушений (искривление полового члена).
- Оптимальным возрастом для операции является возраст от 6 до 15 месяцев: при этом считается, что лучшим для выполнения операции является возраст 6 месяцев, а при необходимости повторной операции она может быть выполнена после полного заживления раны через 6 месяцев, то есть в возрасте 1 года.
- Операции должны быть завершены до поступления ребенка в школу, то есть к 6-7 годам.
- Возраст пациента старше 10-13 лет значительно ухудшает результаты лечения гипоспадии.
При вовремя проведенной операции прогноз благоприятный.
Иногда после операции могут развиться осложнения:
- свищи (отверстие в мочеиспускательном канале на месте ранее находившейся гипоспадии);
- сужения уретры (мочеиспускательного канала);
- деформация полового члена.
Если ребенка не прооперировали в детстве, то в дальнейшем могут возникнуть:
- проблемы в сексуальных отношениях;
- неэстетичный вид полового члена;
- неприятные ощущения во время полового контакта из-за искривления полового члена;
- бесплодие: сперма не достигает задней стенки влагалища, что необходимо для оплодотворения яйцеклетки;
- затруднения мочеиспускания с образованием остаточной мочи в мочевом пузыре, что ведет к развитию воспаления в почках, предстательной железе.
- Исключение или снижение влияния вредных факторов на организм беременной женщины (курение, алкоголь, необоснованный прием лекарственных препаратов, психоэмоциональных нагрузок (стрессов) и т.д.).
- Регулярное посещение женщиной акушера-гинеколога во время беременности, своевременная постановка ее на учет в женской консультации (до 12 недели беременности).
- Своевременная подготовка к планируемой беременности.
- Своевременное обращение к урологу при выявлении у мальчика гипоспадии – до 6 -тимесячного возраста.
Источник: https://lookmedbook.ru/disease/gipospadiya
Что нужно знать о гипоспадии головчатой формы?
Среди врожденных патологий мужских мочеполовых органов имеется такая аномалия, как гипоспадия. Суть этой патологии в том, что наружное отверстие мочеиспускательного канала располагается не на «правильном» месте — верхушке головки пениса, а на стволе полового органа, мошонке или даже в промежности.
С данным заболеванием, согласно статистике, рождается каждый трехсотый мальчик. Патология вызывает у ребенка затруднение мочеиспускания и по мере его взросления приводит к искривлению полового члена и ряду других проблем.
В зависимости от того, в каком месте расположено отверстие уретры, специалисты классифицируют заболевание на несколько форм. Например, патология бывает мошоночная, стволовая, мошоночно-промежностная и т.д. Одной из форм заболевания является и головчатая гипоспадия.
Почему у детей появляется такая патология и как ее можно устранить?
О причинах, вызывающих гипоспадию
У мальчиков при такой форме аномалии пениса уретральное отверстие находится на самой головке, но не на ее верхушке, а смещено немного вниз. При такой патологии половой орган ребенка лишь незначительно искривлен, мочиться мальчик может стоя, при этом урина вытекает из канала очень тонкой струйкой.
Гипоспадия может возникнуть в период с 10 по 14 неделю беременности, так как именно в это время у плода формируется мочеиспускательный канал. Патология появляется по разным причинам. Среди них самыми частыми являются:
- Экстракорпоральное оплодотворение (ЭКО). Беременная женщина во время вынашивания ребенка принимает женские гормоны, которые отрицательно влияют на формирование и развитие мужских половых органов.
- Чрезмерное употребление гормональных препаратов. Если женщина долгое время до беременности (больше года) в качестве средства предохранения принимала гормональные таблетки, то есть риск возникновения у будущего малыша такой патологии. Гормоны представительница прекрасного пола может принимать и не по своей воле, а по настоянию врача, когда речь идет об угрозе выкидыша у уже забеременевшей дамы. В таком случае гинеколог рекомендует гормональную терапию, что помогает доносить плод до конца срока, но не дает гарантии рождения ребенка без гипоспадии.
- Наследственный фактор. Существует вероятность возникновения аномалии у мальчика, если его отец, а иногда отец и дед, страдали одной из ее форм.
- Питание беременной женщины. В современной еде присутствуют такие вещества, как дизрапторы (пестициды, фунгициды, андрогенные разрушители), они могут изменить гормональный статус вынашиваемого плода и нарушить его формирование.
- Экологические катастрофы, происходящие в мире, также вызывают у младенцев мужского пола патологию половых органов.
- Заболевания беременной женщины. Во время вынашивания плода женщины не защищены от болезней и инфекций. Тяжелая форма гриппа или краснуха могут поспособствовать нарушению формирования мужских половых органов.
Возникновение патологии может произойти и из-за генетических мутаций плода. Реже наблюдались случаи, когда гипоспадию вызывал обычный лак для волос, которым всю беременность пользовалась женщина. Установлено, что это косметическое средство содержит вредное химическое вещество — фталат.
На протяжении всех 9-ти месяцев беременности будущим мамам следует в целях профилактики гипоспадии употреблять в пищу только чистые продукты, в том числе много белков, отказаться от вредной косметики, а вместо гормонов, по возможности и обязательно после консультации с гинекологом, принимать средства народной медицины.
Но что делать, если причины заболевания невозможно предотвратить, и у младенца все же проявилась патология половых органов?
Головчатая гипоспадия — аномалия, которую обязательно стоит лечить, но прежде всего врачи должны диагностировать заболевание. Как можно понять, что у ребенка именно такая форма заболевания?
В первые дни жизни ребенка его осматривает врач, который должен обратить внимание на внешний вид полового члена и на то, как происходит отправление младенцем физиологической потребности.
Промежностная или мошоночная гипоспадия сразу заметны при осмотре, так как в данных случаях пенис младенца может быть настолько неразвит, что новорожденного ребенка мужского пола можно перепутать с девочкой.
Если к специалисту обращаются родители с годовалым ребенком и старше и жалуются на то, что он «справляет нужду» только сидя, это также свидетельствует о том, что у мальчика мошоночная патология.
Поскольку форма головчатая не так выражена, врачам потребуется провести дополнительные исследования.
Одним из методов диагностики является урофлуометрия. Распространено и УЗИ гениталий.
Опытные доктора советуют сделать дополнительно УЗИ мочевого пузыря и почек, так как иногда вместе с гипоспадией у детей могут наблюдаться и другие аномалии: урогенитальный синус, гидронефроз, грыжа паховая.
Таким образом, дополнительное УЗИ даст общую картину заболевания, а врач сможет назначить верное лечение. Если помимо гипоспадии были обнаружены другие патологии, то доктора сначала устраняют их, например, проводят коррекцию мочевых путей при гидронефрозе, а затем уже приступают к непосредственному лечению аномалии полового члена.
Поскольку головчатая гипоспадия — это несложная форма патологии, то некоторые специалисты не считают обязательным для нее хирургическое вмешательство, но операция не нужна только в том случае, когда речь идет о незначительном искривлении пениса. Если же мужской орган искривлен заметно или отверстие мочеиспускательного канала сужено, следует исправлять ситуацию хирургическим путем.
Благодаря оперативному вмешательству кавернозные тела пениса будут выпрямлены, отверстие уретры расположится на нужном месте, что поспособствует правильному, а не затрудненному мочеиспусканию с прямой струей мочи, а половые органы и уретра станут нормально развиваться и расти.
Многие мамы и папы задаются вопросом: в каком возрасте лучше всего проводить операцию? Идеальным временем для устранения гипоспадии хирургическими методами считается период жизни мальчика с 6 до 24 месяцев.
Находясь в таком возрасте, ребенок не запомнит произошедшего с ним события, и оно не наложит отпечаток на его психику. Чем раньше будет проведена качественная хирургическая операция, тем больше будет процент излечения от патологии. Если ребенка прооперируют до 12 месяцев, процент успеха составит 95.
Дальнейшее промедление будет снижать процент успеха, а сложность проведения самой операции от года к году станет возрастать.
Если же родители вовремя не позаботились об устранении гипоспадии и оставили все как есть, у мальчика, юноши и молодого мужчины могут возникнуть через годы другие проблемы.
Это может быть ухудшение функции мочеиспускания или еще большее искривление пениса и появление в связи с таким явлением комплекса неполноценности.
Особенно сильно гипоспадия станет влиять на интимную жизнь взрослых людей, когда они будут стесняться перед своими партнершами, не будут способны совершить полноценный половой акт или начнут избегать женщин. Из-за данной патологии мужчина не сможет оплодотворить женщину и стать отцом.
Поэтому лучше лечить заболевание на ранних стадиях, тем более что операция проводится под общим наркозом умелыми руками опытных специалистов-андрологов. В отличие от некоторых других форм гипоспадии, при которых требуется многоэтапное хирургическое вмешательство, головчатую форму можно устранить всего за 1 этап.
После операции в зависимости от ее сложности пациенту потребуется какое-то время (обычно от 1 суток до 5 дней) походить с катетером и пройти курс антибактериальной терапии, назначенной лечащим врачом. Благодаря стараниям докторов, уже очень скоро все проблемы с пенисом останутся в прошлом, а малыш, не помнящий о них, вырастет и превратится в полноценного здорового мужчину.
Источник: http://KakBik.ru/andrologiya/anomalii/gipospadiya-golovchataya-forma.html
Гипоспадия
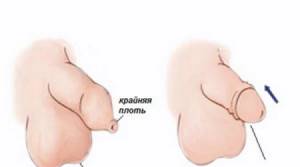
Фото: moidermatolog.ru
Гипоспадия – аномалия, обусловленная расщеплением отверстия уретры. Врожденная патология характеризуется неправильным месторасположением выхода мочеиспускательного канала. У мужчин он может выходить в области мошонки, ствола члена или венозной борозды. У женщин смещение происходит в сторону влагалища.
В зависимости от места выхода мочеиспускательного канала гипоспадия у мальчиков может быть следующих форм:
- головчатая;
- стволовая;
- венечная;
- промежностная;
- мошоночная;
- гипоспадия по типу хорды.
Гипоспадия часто сопровождается искривлением пениса или его неправильным развитием, что отражается на мочеиспускании и половой жизни. Чаще от патологии страдают мальчики (один случай на 200-300 новорожденных), редко встречается гипоспадия у женщин.
В большинстве случаев врожденный порок мочевой системы обнаруживается при рождении. Лечением заболевания занимается уролог, но иногда требуется консультация эндокринолога и генетика, поскольку причинами аномалии могут стать гормональные нарушения или генетическая предрасположенность.
Гипоспадия: особенности патологии
Главная особенность патологии заключается в том, что под воздействием определенных факторов происходит нарушение в формировании мочевой системы еще в утробе матери. Данные нарушения проявляются неправильным расположением мочеиспускательного канала, он смещен в сторону ствола или мошонки.
Из-за меньшей длины уретры часто наблюдается искривление мужского полового органа. В зависимости от формы гипоспадии у детей могут наблюдаться и иные патологии:
- расщепление крайней плоти;
- патологии развития почек;
- неправильные размеры мошонки и полового органа и так далее.
Согласно статистике, гипоспадия у мальчиков является одним из самых частых врожденных пороков мочеполовой системы. А вот гипоспадия у девочек встречается крайне редко, и при легких формах не требует медицинского вмешательства.
Причины гипоспадии
Ученые установили, что развитие патологии происходит на 10-14 недели беременности, в период, когда формируется мочеиспускательная система. Именно поэтому причины гипоспадии чаще всего связывают с питанием матери, а также приемом лекарственных препаратов, воздействием различных факторов.
Среди основных факторов, которые могут вызвать развитие патологи, стоит отметить:
- прием гормональных препаратов при беременности;
- употребление гормональных контрацептивов на течении года до зачатия;
- наследственная предрасположенность;
- экологический фактор;
- некоторые заболевания женщины в период вынашивания ребенка.
Вызвать развитие порока могут химические вещества, что содержатся в гербицидах, пестицидах, фунгицидах. Увеличение случаев гипоспадии у детей за последние годы связывают с ухудшением экологической обстановки и присутствием химикатов в жизни каждого человека.
Способствовать развитию патологии также могут заболевания во время беременности:
- краснуха;
- грипп;
- ОРВИ;
- СПИД;
- венерические заболевания;
- нефроз;
- токсикоз.
При угрозе прерывания беременности и искусственном оплодотворении, когда женщина проходит курс гормональной терапии, половая гипоспадия у мальчиков развивается в разы чаще.
Формы гипоспадии
Гипоспадия полового члена в зависимости от особенностей выхода мочеиспускательного канала может быть разных форм.
Головчатая гипоспадия характеризуется тем, что мочеиспускательный канал выход на головку, но смещен в сторону венозной борозды. Головчатая форма патологии считается самой легкой, поскольку редко сопровождается искривлением пениса и другими серьезными осложнениями.
Венечная гипоспадия отличается расположением отверстия уретры в области венозной борозды. В большинстве случаев при данной форме наблюдается искривление полового члена в той или иной степени.
Стволовая гипоспадия характеризуется сильным искривлением пениса, чему способствует малая длина мочеиспускательного канала. Мочеиспускание стоя вызывает некоторые трудности. Чтобы не намочить ноги и одежду, нужно подтягивать половой член к животу.
Мошоночная гипоспадия относится к задним формам патологии. Наружное отверстие уретры находится на мошонке или поблизости с ней на стволе. Помочиться мужчина при данной форме заболевания может только по женскому типу, то есть сидя.
Промежностная гипоспадия – одна из самых сложных форм патологии. Мочеиспускательный канал располагается в области промежности. Помочиться можно только сидя. Нередко наружные половые органы недоразвиты, они больше похожи на огромные женские половые губы и клитор.
Гипоспадия по типу хорды является особой формой заболевания. Отверстие уретры имеет правильное расположение. На наличие аномалии указывает сильное искривление пениса, что усложняет сексуальную жизнь взрослых мужчин.
Гипоспадия у женщин
Как показывает практика, гипоспадия у девочек встречается довольно редко. Характеризуется патология у женщин тем, что отверстие уретры смещено в сторону влагалища. В большинстве случае отверстие имеет большие размеры, при этом работа мочевой системы не нарушена.
При тяжелых формах заболевания мочеиспускание может происходить во влагалище. Также может отмечаться недержание мочи, если расщепление затронуло весь или большую часть мочеиспускательного канала. Если у девочки диагностирована гипоспадия, форма которой тяжелая, сопутствующими патологиями могут быть:
- неправильно развитая промежность;
- двойная матка;
- нарушения в развитии влагалища.
Осложнений и последствия гипоспадии
У мальчиков, у которых диагностирована гипоспадия, всегда отмечаются нарушения мочеиспускания. У взрослого мужчины могут быть проблемы с семяизвержением. При наличии врожденной патологии формируются комплексы неполноценности. Также появляется психологический барьер, который мешает строить отношения с противоположным полом, и так далее.
Гипоспадия, последствия которой могут быть более серьезные и не ограничиваться психологическими проблемами, часто сопровождается нарушениями в мочеполовой системе. Развиваются различные хронические заболевания, что значительно ухудшают качество жизни.
При отсутствии лечения могут развиться осложнения гипоспадии:
- сужение уретры;
- задержка мочи в почках, что ведет к появлению воспалительного процесса;
- бесплодие;
- раздражение кожных покровов в области выхода мочеиспускательного канала, что может перейти в гнойную форму;
- свищи;
- психические расстройства и депрессии на фоне отсутствия сексуальной жизни.
Многих людей волнует вопрос о том, передается ли гипоспадия по наследству. К сожалению, одной из причин развития патологии является наследственный фактор. В медицинской практике отмечены случаи, когда аномалия наблюдалась в нескольких поколениях. В связи с тем, что гипоспадия может быть вызвана генетическими мутациями, часто необходима консультация генетика.
Гипоспадия является врожденным заболеванием, поскольку развивается она в период формирования мочевой системы в утробе матери. Приобрести её в процессе жизнедеятельности человек не может.
Источник: https://yellmed.ru/bolezni/gipospadiya
Гипоспадия у детей, лечение гипоспадии у детей-Детские болезни

Гипоспадия у детей
Гипоспадия у детей – это аномалия в развитии полового органа мальчиков, в результате которой урерта (мочеиспускательный канал) расположен неправильно. Если в норме выходное отверстие мочеиспускательного канала находиться в передней части головки полового члена,
то при гипоспадии отверстие урерты может открываться внизу головки полового члена, в особо тяжелых случаях – отверстие урерты располагается в районе мошонки или даже промежности.
Гипоспадия у новорожденных – относительно частое явление. По статистике на 1000 новорожденных мальчиков встречается 3 с данной аномалией (0.3%).
Гипоспадия возможна и у девочек. Но это очень редкое явление. У девочек при этой аномалии развития мочеиспускательного канала отверстие урерты открывается во влагалище.
Причины гипоспадии
На данный момент точно не установлены причины возникновения гипоспадии у детей. Многие врачи склоняются к тому, что возникновению гипоспадии предшествуют генетические нарушения.
Также существует версия возникновения гипоспадии, согласно которой развитию данного заболевания способствуют различные нарушения гормонального фона матери ребенка в промежутке между девятой и двенадцатой неделей беременности.
Именно в этом временном промежутке происходит «строительство» урерты и препуциального мешка (крайней плоти).
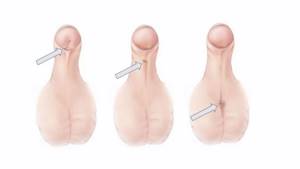
Типы гипоспадии у детей
Существует три типа гипоспадии у мальчиков. Разделение на типы производиться в зависимости от того, где находится наружное отверстие мочеиспускательного канала:
- Гипоспадия полового члена;
- Мошоночная гипоспадия;
- Мошоночно-промежностная гипоспадия.
Наиболее часто встречается первый вид данной аномалии – гипоспадия полового члена. На рисунке вы можете увидеть процентное соотношение между частотой появления различных типов гипоспадии.
Первый тип гипоспадии у мальчиков является относительно легким типом. Мошоночная и мошоночно-промежностная гипоспадия относятся к тяжелым разновидностям.
Лечение гипоспадии у детей
Лечение гипоспадии возможно только хирургическое. Лечение желательно проводить в раннем возрасте – 0.5-1.5 года. Легкая форма гипоспадии удаляется беспроблемно за одну операцию. При более сложных формах гипоспадии у детей проводиться несколько оперативных вмешательств – лечение происходит поэтапно.
К сожалению, статистика успешности проведенных операций не стопроцентная. У хорошего хирурга 90-95 % операций проходят успешно. Поэтому успех лечения зависит исключительно от мастерства доктора, проводящего операцию.
Источник: http://childs-illness.ru/index.php/urinary-system/1227-gipospadiya-detey
Гипоспадия у детей

По некоторым данным частота рождения детей с гипоспадией возросла в три раза за последние тридцать лет. Гипоспадия представляет собой аномалию развития мочеиспускательного канала, в следствии которой у детей отсутствует задняя стенка уретры. Эта патология чаще встречается у мальчиков с частотой 1 случай на 150 новорожденных.
Гипоспадия у девочек возникает крайне редко. При этой патологии мочеиспускательный канал расщеплен по задней поверхности, также расщеплена передняя стенка влагалища и девственная плева. В большинстве случаев отверстие мочеиспускательного канала находится во влагалище, из-за этого женская гипоспадия проявляется недержанием мочи.
Причины гипоспадии
- Основной причиной возникновения гипоспадии у новорожденных принято считать гормональные нарушения в организме, которые могут возникнуть на фоне приема гормональных препаратов матерью ребенка на ранних сроках беременности.
- Стресс во время беременности может вызвать выработку особых комбинаций гормонов, которые на определенном сроке могут негативно повлиять на формирование половых органов у ребенка.
- Генетические и хромосомные мутации: наличие неправильной комбинации половых хромосом в геноме.
Формы гипоспадии
- головчатая форма: отверстие мочеиспускательного канала находится на головке члена, но не своем обычном месте;
- стволовая форма: отверстие находится на нижней поверхности полового члена, при этом имеет место искривление полового члена и сужение мочеиспускательного канала;
- мошоночная форма: отверстие мочеиспускательного канала находится в области мошонки, при этом имеет место искривление полового члена и значительное уменьшение его размеров;
- промежностная форма: отверстие находится в области промежности, при этом отверстие мочеиспускательного канала может быть расширенным, в некоторых случаях крайняя плоть может быть расщепленной.
Лечение гипоспадии
При головчатой форме гипоспадии, когда искривление полового члена незначительно, можно обойтись без операции. На сегодняшний момент единственным методом коррекции большинства форм гипоспадии, при которых сужено отверстие мочеиспускательного канала или значительно искривлен половой член, является операция.
Оперативное вмешательство в раннем возрасте дает возможность не травмировать детскую психику и добиться лучшего результата. Оптимальным сроком для операции считается период от года до двух, чтобы ребенок имел возможность нормально физически и психологически развиваться (к примеру, учиться писать стоя, как мужчина).
Операция при гипоспадии требует большого хирургического опыта, потому что считается одной из самых сложных операций в детской урологии-андрологии.
Сложность операции заключается в достижении хорошей проходимости мочеиспускательного канала,формировании эстетически-красивого полового члена, предотвращении появления свищей, инфекций и других осложнений после операции.
Возможность иметь детей и наследственность
По результатам исследований наследование гипоспадии невозможно, потому что причина болезни кроется в гормональном фоне матери. Хотя, есть примеры того, что в некоторых семьях гипоспадия передается по мужской линии.
При успешной операции в раннем возрасте мужчины не страдают бесплодием, хотя могут испытывать трудности с успешным завершением полового акта.
Поэтому родителям следует уделить особое внимание при выборе квалифицированного врача, который сможет сделать операцию с наименьшей возможностью послеоперационных осложнений.
Статьи по теме:
| Нередко детям приходится расплачиваться за грехи и неосторожность взрослых. Причем на кону может стоять не только здоровье малыша, но и его жизнь. ВИЧ-инфекция — страшный диагноз. В нашей статье мы расскажем о симптомах и проявлении этого заболевания у детей. | Иногда родители замечают неадекватное поведение и странные поступки ребенка, сопровождающиеся бессвязной речью. Такие симптомы должны насторожить, возможно имеет место психическое расстройство. Окончательный диагноз «шизофрения»может поставить только врач, а в нашей статье мы расскажем лишь о ее проявлении и лечении у детей. |
| Конечно, ребенок с нарушением слуха требует особого отношения, внимания и заботы родителей. Именно от них зависит, насколько гармонично он сможет развиваться и станет ли полноценным членом общества. Ведь методов работы с такими детьми очень много. В нашей статье мы расскажем об этом подробнее. | В период, когда у ребенка формируется речь, очень важно следить за ее правильным развитием и становлением, вовремя замечать ошибки и стараться планомерно обучать ребенка правильному произношению. Это избавит его от многих психологических проблем в будущем. |
Источник: http://WomanAdvice.ru/gipospadiya-u-detey
Гипоспадия
Гипоспадия – патология строения полового члена, выражающаяся в неправильном расположении внешнего отверстия уретры (не на вершине головки, а на стволе пениса).
Иногда причиной аномалии полового органа у новорожденных мальчиков выступает наследственный фактор, но чаще заболевание не связано с генами.
Это могут быть хромосомные аномалии, гормональный дисбаланс у плода во время вынашивания вследствие неправильного питания, образа жизни матери.
Содержание статьи
- 1 Формы
- 2 Симптомы
- 3 Причины
- 4 Лечение
- 5 Связь с беременностью
Частота появления отклонения довольно велика – гипоспадия диагностируется у 1 новорожденного из 200-300 младенцев.
В большинстве случаев у таких детей крайняя плоть имеет вид капюшона. Как правило, у мальчиков диагностируется дистальная форма гипоспадии (венечная, головчатая). На нее приходится до 85% случаев. Реже всего (5%) встречается тяжелая промежностная патология.
Оптимальным временем для лечения данного недуга является период от 6 до 15 месяцев. На объем хирургического вмешательства влияет форма болезни.
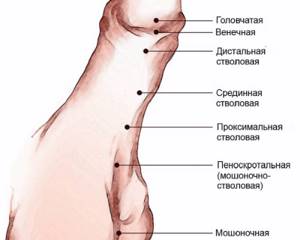
Формы
Дистальная форма гипоспадии объединяет венечную и головчатую разновидности.
Венечная гипоспадия характеризуется смещением внешнего отверстия мочеиспускательного канала (меатуса) к области уздечки, венечной борозды. Эта форма патологии часто сочетается с искривлением пениса, нарушением мочеиспускания, изменением формы мошонки.
Диагностировать венечную форму гипоспадии не трудно при наружном урологическом осмотре. Больной иногда впервые замечает искривление члена при эрекции в подростковый период.
Головчатая гипоспадия – меатус находится на головке члена, но не на самой его верхушке, как должно быть в норме, а немного ниже. Пенис при этом искривляется незначительно, ребенок может мочиться стоя, но из-за сужения уретры моча вытекает очень тонкой струей.
Стволовая гипоспадия характеризуется размещением меатуса на стволе полового члена. При этом больной не может мочиться стоя, а только сидя. Либо он должен сильно приподнимать член, чтобы струя не попала мимо унитаза. Пенис у таких пациентов искривлен. Уретра сужена по всей протяженности.
При мошоночной и промежностной гипоспадии меатус располагается в мошонке и промежности.
Симптомы
Гипоспадия имеет единственный клинический признак – расположение уретры не на верхушке головки, а на других частях члена и мошонки.
Более подробные симптомы гипоспадии различаются от того, какая форма заболевания имеется у пациента. Так, выраженность сопутствующих признаков может быль разной степени.
При тяжелых формах заболевания моча постоянно попадает на мошонку, раздражая ее. У малышей такое покраснение иногда путают с опрелостью.
Гипоспадия у детей имеет такие сопутствующие признаки:
- искривление, недоразвитость члена;
- приращение пениса к мошонке;
- трудности с мочеиспусканием: разбрызгивание, напряженная тонкая струя, которая часто попадает на пол;
- раздвоение мошонки;
- «нависание» крайней плоти в виде капюшона.
Последний симптом, как и искривление члена, может быть просто косметическим дефектом, никак не связанным с гипоспадией, или же признаком хорды (гипоспадия без гипоспадии), атрезии мочеиспускательного канала.
Гипоспадия у детей грудного возраста сопровождается плаксивостью, плохим аппетитом, медленным набором веса.
Причины
- Гормональный дисбаланс. Мочеиспускательный канал формируется у плода с 10 по 14 недели. В это время будущая мать может принимать женские гормоны для поддержания беременности, если зачатие было произведено методом ЭКО. Избыток этих препаратов вреден для младенца мужского пола.Гормонотерапия может назначаться и при угрозе выкидыша. Длительный прием гормональных контрацептивов (1 год и более) перед зачатием также отражается на появлении хромосомных мутаций у плода.
- Наследственность.Если у отца, деда, дяди и (или) старшего брата ребенка была какая-либо из форм гипоспадии, в 7-26% случаев патология возникнет и у новорожденного.
- Неправильная диета.Если при вынашивании женщина кушает продукты, содержащие пестициды, андрогенные разрушители, фунгициды, гормональный фон плода может измениться, что вызовет неправильное формирование половых органов.
- Краснуха, грипп, токсоплазмоз у беременной страшны для плода, в том числе эти болезни могут стать причиной гипоспадии.
- Экологические факторы, облучение.
- Использование будущей мамой лака для волос, содержащего фталат, различной косметики.
- Курение, алкоголь, наркотики при беременности.
Лечение
Гипоспадия хорошо лечится оперативным методом, которых существует более 150 видов. Выбор операции зависит от того, какая форма патологии и симптомы наблюдаются у больного. Желательно проводить операцию в раннем возрасте, чтобы не травмировать психику ребенка.
Например, легкая дистальная форма заболевания лечится по медицинским показаниям с применением общего наркоза. Она включает один или два этапа.
В первой фазе реконструируется уретра путем пластики крайней плоти с последующим выведением меатуса на вершину головки члена.
Уретра воссоздается из кожи полового члена, мошонки, крайней плоти, тканей мочеточника, аппендикса, слизистой мочевого пузыря и даже слизистой оболочки щеки.
Затем проводится выпрямление пениса, если он искривлен: мышечные волокна рассекаются, причем для нормального роста органа в дальнейшем эпителий оставляют с запасом.
В сложных случаях гипоспадия лечится всегда в два этапа. Причем при стволовой, мошоночной, промежностной гипоспадии собственных тканей больного бывает недостаточно для меатопластики. Поэтому приходится применять гипоаллергенные синтетические протезы.
Сложная хирургическая операция не всегда проходит удачно. После нее пациент может страдать от болезненных ощущений в чувствительном органе, могут появиться свищи, стеноз тканей, что потребует еще одной операции. В восстановительный период пенис нужно перевязывать, а за установленным уретральным катетером необходимо наблюдать в стационаре.
Связь с беременностью
Болезнь доставляет много неудобств, как чисто физиологических, связанных с сужением уретры, так и психологических, репродуктивных у взрослых мужчин. Тяжелые формы гипоспадии приводят к секреторному бесплодию – половой акт происходит, но семы не попадает во влагалище.
Источник: http://EkoAist.ru/spravochnaya-informaciya/enciklopediya-zabolevanij/g/gipospadiya.html