Цистит – это воспаление в стенке мочевого пузыря. У детей раннего возраста при этом чаще всего поражается слизистая оболочка, или внутренняя выстилка мочевого пузыря.
Цистит – одно из самых распространенных урологических заболеваний.
Воспаление мочевого пузыря наиболее часто возникает у детей в возрасте от 4 до 12 лет, реже от 1 года до 3 лет и крайней редко у новорожденных и грудных детей.
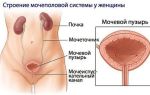
У девочек циститы возникают в 3 раза чаще, чем у мальчиков, что связано с анатомическими особенностями женского мочеполового тракта: мочеиспускательный канал – уретра – у женщин короткий и широкий, он расположен близко к влагалищу и заднему проходу, что облегчает проникновение инфекции в мочевой пузырь.
Пока действуют гормоны матери, эстрогены, у новорожденных девочек есть защита. Эстрогены способствуют изменению реакции влагалищного секрета с щелочной на кислую, что подавляет развитие бактериальной флоры во влагалище.
Кроме того, эти гормоны влияют на срамную область девочки: под их воздействием набухают половые губы, увеличиваются влагалище и уретра.
Когда действие гормонов матери прекращается, наступает период повышенного риска проникновения инфекции. Он заканчивается с наступлением полового созревания, когда начинают «работать» собственные эстрогены.
С возрастом повышение количества эстрогенов приводит к изменению реакции влагалищного секрета с щелочной на кислую и защищает от проникновения инфекции.
Поэтому в раннем детском возрасте более часто развивается вульвовагинит – воспаление наружных половых органов и влагалища, которое может осложниться воспалением уретры – уретритом и мочевого пузыря – циститом. Циститы бывают и у детей грудного возраста, хотя очень редко.
Цистит у детей: симптомы

Наиболее характерными симптомами цистита являются:
- частые, болезненные мочеиспускания; в норме дети до 1 года мочатся до 20 раз в сутки, от 1 года до 2 лет – до 15 раз в сутки и от 2 до 3 лет – до 10 раз в сутки;
- боли, неприятные ощущения над лоном в области мочевого пузыря;
- мутная моча.
Мутность мочи обусловлена содержанием в ней большого количества слизи, клеток слизистой мочевого пузыря, белка, лейкоцитов клеток, участвующих в защите организма от инфекции.
Моча может быть с примесью крови либо небольшое количество крови может выделяться в конце акта мочеиспускания.
Это происходит потому, что в пораженной слизистой мочевого пузыря усиливается кровоснабжение, сосуды становятся полнокровными, а вследствие воспаления стенка кровеносных сосудов становится проницаема для кровяных телец и при сильном воспалении может даже травмироваться.
У детей до 3 лет диагностика цистита трудна и требует внимательности родителей. В клинической картине заболевания таких малышей могут преобладать общие симптомы:
- беспокойство;
- отказ от еды;
- плач при мочеиспускании;
- кровянистые выделения на подгузнике;
- иногда повышение температуры.
Мочеиспускания болезненные, в конце мочеиспускания боли усиливаются, вследствие соприкосновения пораженных стенок мочевого пузыря при его опорожнении.
Воспаление мочевого пузыря приводит к постоянным позывам на мочеиспускание, и больной ребенок вынужден мочиться через каждые полчаса.
На этом фоне может появиться недержание мочи в виде ее подпускания на фоне сильного позыва (родители могут видеть это по появлению пятна на трусах) или энуреза – ночного недержания мочи.
Эти явления, как правило, являются временными и проходят после лечения цистита.
При появлении у ребенка болезненных частых мочеиспусканий, мутной мочи малыша нужно как можно скорее показать врачу, желательно детскому урологу или детскому хирургу.
Частые мочеиспускания при отсутствии боли внизу живота и нормальных анализах мочи не являются проявлениями цистита и связаны с незрелостью акта мочеиспускания у маленьких детей. Такое состояние называется поллакиурией и является проявлением нарушения иннервации мочевого пузыря вследствие его функциональной незрелости. В этом случае требуется совсем другое лечение.
Болезненность при мочеиспускании у маленьких девочек, и особенно мальчиков, может приводить к невозможности для ребенка самостоятельно помочиться, так называемой острой задержке мочи.
В этом случае малыш в течение длительного времени не может помочиться, беспокоен, нередко жалуется на боли в животе и над лоном, где прощупывается увеличенный мочевой пузырь.
Ситуация с задержкой мочи является экстренной и требует немедленного обращения к врачу; можно обратиться к педиатру, который при необходимости направит ребенка к специалистам – урологу, детскому хирургу.
Если проконсультироваться с врачом невозможно, необходимо вызвать «скорую».
При данном осложнении может помочь очистительная клизма. В этом случае из кишки удаляются плотные каловые массы, которые механически могут препятствовать току мочи по уретре. Также применяется ванночка со слабым раствором перманганата калия.
«Марганцовку» растворяют в теплой воде так, чтобы получился бледно-розовый раствор, наливают в тазик или ванночку и сажают туда малыша на 5–10 минут; в это время ребенок пробует помочиться.
Если ему это не удается, мочу выводит врач специальным катетером, который вводится в мочеиспускательный канал.
Цистит у детей: причины
Наиболее частым возбудителем цистита является кишечная палочка – бактерия, постоянно присутствующая в области промежности. Основное место ее обитания – прямая кишка. Также цистит могут вызывать хламидии, микоплазмы, трихомонады, реже вирусы и грибы.
Эти инфекции могут попадать в мочевой пузырь ребенка через грязные руки, а также полотенца, мочалки и другие предметы от окружающих его больных взрослых, у которых симптомы заболеваний часто отсутствуют или незначительны.
Проникновение инфекции через уретру в мочевой пузырь является восходящим путем инфицирования.
Помимо восходящего пути, заражение мочевого пузыря может осуществляться при проникновении инфекции из почек в случае их воспаления – пиелонефрита. Такой путь инфицирования называют нисходящим. Кроме того, существует гематогенный путь, когда микроорганизмы попадают в мочевой пузырь через кровь при инфекционных заболеваниях или из гнойных очагов, присутствующих в организме.
Предрасполагающими факторами развития цистита является переохлаждение ребенка, что часто случается в летнее время при купании в открытых водоемах, когда вода еще недостаточно прогрелась.
Любое переохлаждение: мокрые плавки после купания, длительное нахождение в бассейне, сидение на холодных поверхностях и т.п.
– снижает иммунитет, что, в свою очередь, приводит к развитию инфекционных процессов в организме, в том числе циститов.
Цистит у детей: Диагностика
Цистит диагностируют, основываясь на перечисленных выше симптомах: частых, болезненных мочеиспусканиях и изменениях цвета и характера мочи.
Для подтверждения диагноза сдается анализ мочи, где обнаруживаются данные, характеризующие воспалительный процесс в мочевых путях: наличие большого количества лейкоцитов, белка, бактерий, иногда эритроцитов.
Анализ берется после тщательного подмывания ребенка под струей воды.
Для точности исследования желательно сдать среднюю порцию мочи: в этом случае первоначальный поток мочи смывает секрет уретры и возможно получить результат, характеризующий воспалительный процесс именно в мочевом пузыре.
Проводится УЗИ почек, мочевого пузыря и органов малого таза, что исключает аномалии развития почек, патологические образования в малом тазу и подтверждает воспалительные изменения в стенке мочевого пузыря.
Девочек должен осмотреть детский гинеколог для исключения вульвовагинита, ведь микробы из влагалища могут попадать в уретру и вызывать цистит.
Цистит у детей: лечение
При остром цистите ребенку требуется соблюдение постельного режима. Назначаются уросептики – противомикробные лекарственные препараты, основная часть которых выводится с мочой. К ним относятся ФУРАГИН, ФУРОМАГ, БИСЕПТОЛ, 5-НОК.
При упорном течении цистита, когда первоначальная терапия не помогает, назначаются антибиотики после выполнения посева мочи и определения чувствительности микроорганизмов к антибактериальным средствам.
Посев помогает определить препарат, который способен «убить» обнаруженные микробы.
Ребенку нужно давать пить больше жидкости с целью усиленного выведения бактерий и токсинов из мочевого пузыря.
Иногда проводятся физиотерапевтические процедуры на зону мочевого пузыря над лобком, электрофорез различных лекарственных растворов, тепловые процедуры – воздействие токов надтональной частоты (ТНЧ), электрическое поле сверхвысокой частоты (СВЧ). В домашних условиях возможно применение грелки (не выше 37,5°С) на мочевой пузырь.
В большинстве случаев симптомы заболевания сглаживаются уже к концу первого дня лечения, а пропадают на второй-третий день, однако для предупреждения повтора острого цистита необходимо провести весь назначенный малышу курс противовоспалительной терапии.
Все лекарственные средства и манипуляции назначаются врачом, который уточняет дозировки, кратность и продолжительность лечения в зависимости от возраста ребенка, веса, сопутствующих заболеваний и т. д.
Острый цистит чаще всего проходит без осложнений и может быть лишь эпизодом в жизни малыша. Особого внимания требуют дети, часто страдающие циститами, у которых это заболевание переходит в хроническую форму.
Хронические циститы нередко носят вторичный характер и являются проявлением других урологических заболеваний: опухоли мочевого пузыря, полипа мочевого пузыря, нейрогенной дисфункции мочевого пузыря и т.д.
Преимущественным фоном развития хронического цистита у детей до 3 лет является нейрогенная дисфункция мочевого пузыря, которая проявляется частыми мочеиспусканиями, недержанием мочи днем, энурезом, наличием в мочевом пузыре остаточной мочи (так называют мочу, которая остается после самостоятельного мочеиспускания ребенка).
В этом случае малышу требуется полное урологическое обследование, которое назначает уролог.
Цистит у детей: профилактика
Детям первых лет жизни необходимо при купании надевать трусики с гигиенической целью, чтобы избежать попадания песка в область промежности.
Малыша следует переодевать в сухую одежду сразу после купания.
Ребенку нельзя длительное время находиться в бассейне и сидеть на холодных поверхностях.
Следует правильно подмывать детей: струя воды должна быть направлена от уретры к анусу; необходимо тщательно смывать мыло с промежности ребенка, особенно у девочек.
Подгузник необходимо менять раз в 2,5–3 часа, перед этим следует подмыть малыша.
Источник: https://www.2mm.ru/malysh/zdorove-rebenka/1069/cistit-u-detey
Причины цистита у детей и его лечение

[скрыть]
- Признаки цистита у детей
- Причины цистита у детей и профилактика заражения
- Медикаментозное лечение цистита у детей
- Диета при цистите у детей
Цистит у детей, особенно у девочек, является распространенным заболеванием. Этому способствует не только нарушение правил гигиены, но и ослабленный иммунитет.
Особенно активно рост заболеваемости циститом происходит в летний сезон, когда дети купаются в водоемах и бассейнах, где происходит переохлаждение организма. Наибольшую опасность представляет цистит для новорожденных.
У грудничка попадание инфекции в мочеполовую систему может вызвать заболевание почек. Если возникает подозрение на эту болезнь, нужно обратиться к педиатру, уточнить диагноз и только после этого лечить цистит в домашних условиях.
Хронический цистит у детей является следствием недобросовестного отношения родителей к лечению и значительно усложняет жизнь ребенку. Чем раньше диагностируется заболевание, тем легче его лечить.
Признаки цистита у детей
Патогенная микрофлора попадает в мочевой пузырь разными путями:
- из мочеиспускательного канала и области около гениталий и ануса;
- из почек;
- из крови при сепсисе;
- вместе с током лимфы из находящегося неподалеку очага инфекции.
Детский цистит в подавляющем большинстве случаев развивается методом проникновения возбудителей через мочеиспускательный канал.
При нормальном иммунитете слизистая оболочка мочевого пузыря очищается от всех болезнетворных организмов самостоятельно, она вырабатывает антибактериальную слизь и постоянно выводит эти выделения вместе с мочой.
Если иммунитет ослаблен или стенки мочевого пузыря имеют микротравмы, болезнетворные микроорганизмы задерживаются и могут вызывать воспаление. У младенцев цистит может развиваться на фоне внутриутробных пороков развития почек, мочевого пузыря, мочеточников или уретры. Основные симптомы цистита у детей:
- повышенная температура, вплоть до 38°С;
- дискомфорт внизу живота;
- цвет мочи изменяется на темный и мутный;
- возможно появление крови в моче;
- боль, резь и раздражение в мочеиспускательном канале;
- ребенок часто просится в туалет, иногда эти позывы ложные;
- мочеиспускание происходит очень часто.
У детей старшего школьного возраста и подростков симптоматика не такая яркая, как у младенцев. Повышения температуры может не наблюдаться, зато боль в промежности будет локализована более четко. Лечить ребенка средствами народной медицины можно только после того, как диагноз подтвержден педиатром.
Без консультации с лечащим врачом нельзя давать ребенку никакие лекарственные травы, делать промывания или обмывания. Позднее обращение за медицинской помощью чревато переходом заболевания в хроническую форму, которая характеризуется практически бессимптомным течением, но способствует поднятию инфекции в почки.
Поэтому не стоит игнорировать признаки цистита у детей.
Источник: http://prostata03.ru/cistit/cistit-u-detej.html
Цистит у детей: симптомы и лечение
Категория: Детские заболевания 1107
Цистит у детей — это заболевание инфекционного характера, которое поражает слизистую оболочку мочевого пузыря и его подслизистый слой.
Следует отметить, что для начала воспалительного процесса такого характера вполне достаточно переохлаждения или длительного пребывания в сырости.
Однако установить точную причину развития такого заболевания может только врач.
Признаки цистита у детей довольно специфичного характера, поэтому, как правило, с диагностикой проблем не возникает. Однако даже при таком характере клинической картины настоятельно не рекомендуется самостоятельно сопоставлять симптомы и лечение — такие мероприятия могут привести к развитию осложнений.
Диагностика цистита у детей основывается на проведении физикального осмотра и лабораторно-инструментальных методах исследования. Лечение, как правило, комплексное — медикаментозная терапия сочетается с физиотерапевтическими процедурами и диетой (при необходимости).
При условии, что лечение будет начато своевременно, осложнений можно избежать. В обратном случае возможно присоединение вторичной инфекции с поражением почек.
Чётких ограничений, относительно возрастной группы и пола нет, однако, чаще всего диагностируется острый цистит у детей женского пола в дошкольном и младшем школьном возрасте.
Этиология
Острый или хронический цистит у детей возникает вследствие таких этиологических факторов:
- попадание бактерии или инфекции в мочеиспускательный канал;
- воспалительный процесс в мочеполовой системе из-за инфицирования;
- проникновение внутрь мочевого пузыря грибковых организмов;
- стриктура уретры;
- пузырно-мочеточниковый рефлюкс;
- фимоз — такая причина острого цистита может быть только у мальчиков;
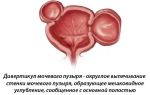
- дивертикул мочевого пузыря;
- снижение защитных функций мочеполовой системы;
- проведение инвазивных методов диагностики;
- нарушение работы гормонального фона;
- кишечные инфекции;
- элементарное несоблюдение личной интимной гигиены (в силу возраста ребёнка это также должны контролировать и родители);
- изменение кислотно-щелочного баланса в моче;
- гиповитаминоз.
Кроме этого, следует выделить группу этиологических факторов, которые являются предрасполагающими для развития такого заболевания у детей:
- снижение иммунитета на фоне перенесённых ранее инфекционных или воспалительных заболеваний;
- переохлаждение;
- недостаточное количество необходимых витаминов и минералов в детском организме;
- хронические запоры;
- посещение общественных бассейнов или пляжей;
- недостаточное количество физической активности;
- слишком раннее начало половой жизни.
Следует отметить, что острый цистит может возникать у детей даже годовалого возраста. Определить точный этиологический фактор может только врач, путём проведения необходимых диагностических мероприятий.
Классификация
Цистит у детей классифицируется по нескольким параметрам — по этиологии, по характеру течения и по патологическим изменениям в мочевом пузыре.
Так, по характеру течения недуг может быть:
По этиологическому фактору, то есть характеру происхождения патологического процесса:
- инфекционный (встречается чаще всего);
- неинфекционный.
Неинфекционный тип цистита у ребёнка, в свою очередь, разделяется на такие типы:
- лекарственный;
- химический;
- токсический.
По характеру патологических изменений в мочевом пузыре выделяют следующие формы болезни:
- фолликулярный цистит;
- кистозный;
- геморрагический цистит (у детей встречается довольно редко);
- катаральный;
- буллезный цистит;
- язвенный;
- полипозный цистит.
Установить, какая именно форма патологического процесса имеет место, что касается изменений в мочевом пузыре, врач может только при помощи инструментальной диагностики.
Симптоматика
Ввиду того что ребёнок не всегда может точно обрисовать клиническую картину, а в некоторых случаях может вовсе умалчивать о беспокоящих его признаках, диагностика довольно часто осуществляется несвоевременно.
В целом проявляется цистит у ребёнка следующим образом:
- моча становиться темно-жёлтого цвета;
- ребёнок становится беспокойным, часто просыпается ночью, плачет;
- повышенная температура (однако следует отметить, что температура при цистите повышается не всегда);
- слишком частые или, напротив, слишком редкие мочеиспускания;
- ребёнок непроизвольно может мочиться под себя;
- в моче может присутствовать кровь;
- боль в паховой области;
- каждый процесс мочеиспускания может сопровождаться резкой болью и жжением, при этом остаётся ощущение, что мочевой пузырь не опустошён полностью;
- моча может иметь резкий, неприятный запах.
Следует отметить, что если в клинической картине присутствует повышение температуры и приступы лихорадки, то вполне возможно, что патологический процесс затронул почки и развивается пиелонефрит. Однако точно могут это показать только анализы.
Диагностика
Цистит
Диагностика при подозрении на цистит подразумевает проведение лабораторных анализов и инструментальных методов исследования. Первоначальным этапом является физикальный осмотр ребёнка, в ходе которого выясняется общий анамнез и текущая клиническая картина.
Лабораторная часть диагностической программы подразумевает проведение таких анализов:
- ОАК и БАК;
- общий анализ мочи;
- биохимический анализ мочи;
- рН мочи.
Инструментальная диагностика подразумевает проведение следующих манипуляций:
- УЗИ мочевого пузыря;
- УЗИ почек;
- цистография;
- цистоскопия.
Ввиду того что клиническая картина, в этом случае, носит скорее неспецифический характер, может потребоваться проведение дифференциальной диагностики относительно таких патологических процессов:
- парапроктит;
- пиелонефрит;
- опухоль мочевого пузыря;
- острый аппендицит.
Дополнительно может понадобиться консультация детского гинеколога и детского хирурга.
По результатам диагностических мероприятий можно определить форму заболевания и, следовательно, определить наиболее эффективную тактику лечения.
Лечение
Как вылечить цистит у ребёнка врач может сказать только после точной постановки диагноза. В целом проводится терапия консервативными методами — приём медикаментов, соблюдение диеты и физиотерапевтические процедуры.
Медикаментозная часть лечения в домашних условиях подразумевает приём следующих препаратов:
- антибиотики;
- нестероидные противовоспалительные;
- обезболивающие;
- диуретики;
- уроантисептики;
- производные фосфатной кислоты.
Антибиотики при цистите у детей назначаются строго индивидуально. Самостоятельно принимать такие препараты нельзя, так как это может нанести непоправимый вред детскому организму. В целом таблетки от цистита для детей назначают в минимальных количествах или по возможности полностью исключают.
Также врач может назначить следующие физиотерапевтические процедуры:
- сухое тепло на низ живота;
- сидячие ванночки от отваров трав — ромашка, эвкалипт, зверобой, полевой хвощ;
- магнитотерапия;
- УВЧ.
Диета при цистите у детей подразумевает под собой следующее:
- исключается раздражающая пища — острое, кислое, слишком солёное;
- в рационе должны преобладать растительные и молочные продукты;
- объем выпиваемой в сутки жидкости нужно увеличить на 50%. Для этого хорошо подойдут морсы, компоты, травяные отвары, минеральная вода без газа.
В целом при условии соблюдения всех рекомендаций врача острая симптоматика стихает через 2-3 дня, полное выздоровление наступает через 1-2 недели, в зависимости от индивидуальных показателей организма.
Лечение цистита у детей народными средствами допускается, но только как дополнение к основному курсу терапии и по согласованию с лечащим врачом. Традиционное медикаментозное лечение остаётся в приоритете.
Возможные осложнения
Отсутствие лечения может привести к таким осложнениям:
- цистит переходит в хроническую форму;
- пиелонефрит;
- парацистит.
Также возможно распространение инфекции на другие системы организма.
Профилактика
Профилактика цистита у детей заключается в следующих рекомендациях:
- следует укреплять иммунную систему ребёнка;
- не допускать переохлаждение и промокание ног;
- следить за интимной гигиеной ребёнка.
Дети, которые перенесли острую форму цистита, должны наблюдаться у детского уролога/гинеколога и проходить профилактические медицинские осмотры.
Заболевания со схожими симптомами:
Гиперплазия предстательной железы (совпадающих симптомов: 6 из 13)
Предстательная железа отвечает за выработку жидкой части семенной жидкости, а также помогает выбрасывать эту жидкость во время семяизвержения.
Железистая гиперплазия предстательной железы – это доброкачественное образование, которое формируется из железистого эпителия простаты.
Растёт в размерах внутренняя её часть, которая с размера каштана может увеличиться до размеров апельсина.
…Цистит у женщин (совпадающих симптомов: 6 из 13)
Цистит у женщин – воспалительный процесс, поражающий слизистый слой мочевого пузыря. Данный недуг характеризуется частыми и болезненными позывами к испусканию урины. После процесса опорожнения мочевого пузыря женщина может чувствовать жжение и острые рези, чувство недостаточного опустошения.
Часто урина выходит вместе со слизью или кровью. Диагностика и лечение цистита у женщин состоит из целого комплекса средств. Проводить такие мероприятия, а также объяснять, как лечить цистит у женщин может только высококвалифицированный врач уролог.
Кроме этого, проводить профилактику данного недуга возможно самостоятельно в домашних условиях.
…Цистит у мужчин (совпадающих симптомов: 5 из 13)
Цистит у мужчин – заболевание инфекционной или неинфекционной природы, характеризующееся воспалительным процессом в слизистой мочевого пузыря. По статистике с циститом чаще сталкиваются женщины, но, тем не менее иногда и мужчинам приходится на себе испытать все «прелести» этой патологии.
…Воспаление простаты (совпадающих симптомов: 5 из 13)
Воспаление простаты – это болезнь, которая характерна только для представителей мужского пола и характеризуется протеканием воспалительного процесса в предстательной железе. Недуг встречается в возрасте от двадцати до пятидесяти лет, однако основную группу риска составляют мужчины старше тридцати лет.
…Опухоль почки (совпадающих симптомов: 5 из 13)
Опухоль почки – патологический процесс, который характеризуется разрастанием тканей органа, что проявляется в виде явных качественных изменений строения этого органа.
Степень опасности патологического процесса при опухоли почки будет зависеть от типа новообразования – злокачественное или доброкачественное.
Установить природу такого заболевания можно только путём проведения комплексного обследования, в которое обязательно входит КТ (компьютерная томография) и МРТ.
Источник: http://SimptoMer.ru/bolezni/detskie-zabolevaniya/2631-tsistit-u-detei-simptomy
Симптомы и лечение цистита у детей

Цистит – это воспалительное заболевание слизистой оболочки мочевого пузыря, которое является, пожалуй, одним из самых частых заболеваний органов мочевыделительной системы. У детей встречается чаще, чем у взрослых. В свою очередь цистит у девочек бывает чаще, чем у мальчиков. Это связано с тем, что у девочек мочеиспускательный канал короче.
Актуальность цистита состоит в том, что при дальнейшем развитии заболевания возможен переход воспалительного процесса на почки и развитие пиелонефрита.
Причины цистита
Цистит могут вызывать такие инфекции:
- кишечная палочка – является причиной данного заболевания в 90% случаев, относится к условно-патогенной флоре, то есть активизируется при снижении активности иммунной системы ребенка;
- стафилококки;
- стрептококки;
- протей;
- синегнойная палочка.
Специфических возбудителей, вызывающих детский цистит нет, в отличие от взрослых (уреаплазма, хламидии, микоплазмы). Учитывая, что наиболее часто воспаление вызвано условно-патогенной флорой, можно выделить факторы, способствующие его развитию:
- переохлаждение;
- отсутствие навыков личной гигиены у девочек;
- нарушение уродинамики – процесса оттока мочи по мочевыводящему каналу (врожденные анатомические нарушения мочевыделительной системы);
- неправильное питание – употребление большого количества сладостей может способствовать активизации стафилококков.
Механизм развития
Источник: http://www.infmedserv.ru/stati/simptomy-i-lechenie-cistita-u-detey
Цистит у детей: симптомы и лечение — Всё про цистит
Инфекции мочевых путей у малышей по частоте встречаемости стоят на втором месте после заболеваний дыхательной системы, хотя они болеют циститом реже, чем взрослые. Воспаление мочевого пузыря принято считать девичьей болезнью, однако у грудничков (дети до 1 года) соотношение полов среди заболевших 50:50.
С увеличением возраста девочки начинают превалировать над мальчиками, и к 3 годам это соотношение становится аналогично взрослым, более 75% больных — девочки. Признаки цистита у детей такие же, как и у взрослых, но хроническое воспаление мочевого пузыря у данной категории пациентов наблюдается гораздо реже.
Причины возникновения цистита у детей
Как и у взрослых, главным возбудителем детских мочевых инфекций является эшерихия коли, она же кишечная палочка – до 80% случаев. Моча стерильна только у новорожденных. Постепенно мочевые пути начинают заселяться микробами−симбионтами, к которым кишечная палочка и относится. К трём годам у более чем 90% детей моча уже содержит условно-патогенных возбудителей.
Бактерии−симбионты находятся под контролем иммунной системы и мирно сожительствуют с детским организмом. Но при сбоях в иммунитете эшерихии начинают активно размножаться, вызывая воспаление слизистой оболочки мочевого пузыря.
Признаки воспаления мочевого пузыря у детей
Симптомы цистита у ребенка подразделяются на 2 группы, которые именуются синдромами.
Синдром раздражения мочевого пузыря
- Учащённое мочеиспускание.
Вначале стоит определиться, что же такое нормальное количество мочеиспусканий.
Источник: http://cistitpro.ru/lechenie/cistit-u-detej.html
Цистит у детей

Цистит у детей – наиболее частая инфекция мочевыводящих путей, встречающаяся в практике педиатрии и детской урологии. Циститы распространены среди детей любого возраста и пола, однако в 3-5 раз чаще встречаются у девочек дошкольного и младшего школьного возраста (от 4 до 12 лет).
Высокая заболеваемость девочек циститом объяснятся особенностями строения женской мочевыделительной системы: наличием широкой и короткой уретры, близостью анального отверстия, частыми инфекциями наружных половых органов и пр.
Цистит у детей может протекать в форме изолированной или сочетанной инфекции (цистоуретрита, цистопиелонефрита).
Причины цистита у детей
Для развития цистита у ребенка необходимы следующие условия: бактериальная обсемененность мочевого пузыря, нарушение его анатомической структуры и функции.
В норме очищение мочевого пузыря от микрофлоры происходит при его регулярном опорожнении с помощью тока мочи.
Слизистая оболочка мочевого пузыря обладает устойчивостью к инфекции благодаря активности периуретральных желез, вырабатывающих слизь, и местным факторам иммунологической защиты (секреторному иммуноглобулину А, интерферону, лизоциму и др.). Т. о.
, анатомическая целостность эпителия, функциональная полноценность детрузора, отсутствие морфологических изменений мочевого пузыря и его регулярное опорожнение обеспечивают высокую степень защиты от инфекции, а при слабости одного из звеньев легко развивается цистит у детей.
Чаще всего в бактериологических посевах мочи при цистите у детей высеваются уропатогенные штаммы кишечной палочки; в меньшем числе случаев – клебсиелла, протей, эпидермальный стафилококк, синегнойная палочка, микробные ассоциации. В четверти случаев при циститах у детей диагностически значимая бактериурия не определяется.
Роль вирусов в этиологии цистита у детей остается до конца не изученной (за исключением геморрагического цистита).
Тем не менее, общепризнанным в среде урологов является факт того, что возбудители парагриппозной, аденовирусной, герпетической и других вирусных инфекций предрасполагают к нарушению микроциркуляции в мочевом пузыре и создают благоприятный фон для последующего развития бактериального воспаления.
У детей встречаются циститы, вызванные хламидией, микоплазмой, уреаплазмой. В этих случаях, как правило, заражение происходит при наличии хламидиоза у родителей, несоблюдении гигиенических норм, посещении саун, бассейнов и пр.
Специфические гонорейные и трихомонадные циститы более характерны для взрослых или подростков, живущих половой жизнью.
Циститы грибковой этиологии встречаются у детей с иммунодефицитом, аномалиями развития мочеполовой системы, длительно получающих антибиотикотерапию.
Проникновение возбудителей инфекции в мочевой пузырь может происходить нисходящим (из почек), восходящим (из уретры и аногенитальной зоны), лимфогенным (из других тазовых органов), гематогенным (из отдаленных септических очагов), контактным (через поврежденную стенку мочевого пузыря) путями.
Нарушение естественного процесса самоочищения мочевого пузыря может развиваться при редком или неполном мочеиспускании (чаще при нейрогенном мочевом пузыре у детей), пузырно-мочеточниковом рефлюксе, стриктурах уретры, фимозе у мальчиков, дивертикулах мочевого пузыря.
Факторами риска развития цистита у детей служат дисметаболические нефропатии, мочекаменная болезнь, инородные тела мочевого пузыря, инвазивные исследования в урологии (цистография, цистоскопия и др.
), лечение нефротоксичными лекарственными средствами (цитостатиками, сульфаниламидами и др.).
Бактериальной инвазии мочевого пузыря способствуют дисбактериоз, гельминтозы, кишечные инфекции, гинекологические заболевания у девочек (вульвиты, вульвовагиниты), гнойно-воспалительные процессы (омфалит у новорожденных, ангины, абсцедирующая пневмония, стафилодермии) и пр.
Определенная роль в патогенезе цистита у детей отводится эндокринными дисфункциями (сахарному диабету), гиповитаминозам, изменению pH мочи, воздействию физических факторов (переохлаждения, радиации), нарушению правил личной гигиены.
Общепринято классифицировать циститы у детей по течению, форме, морфологическим изменениям, распространенности воспалительного процесса и наличию осложнений.
По течению у детей встречаются острые и хронические циститы. Острый цистит у ребенка протекает с воспалением слизистого и подслизистого слоев; может сопровождаться катаральными или геморрагическими изменениями стенки.
При хроническом цистите у детей морфологические изменения затрагивают мышечный слой и могут носить буллезный, гранулярный, флегмонозный, гангренозный, некротический, интерстициальный, инкрустирующий, полипозный характер.
По форме различают первичные (возникающие без структурно-функциональных изменений мочевого пузыря) и вторичные циститы у детей (возникающие на фоне неполного опорожнения мочевого пузыря вследствие его анатомической или функциональной неполноценности).
С учетом распространенности воспалительных изменений циститы у детей подразделяются на очаговые и диффузные (тотальные). При вовлечении шейки мочевого пузыря говорят о шеечном цистите, при локализации воспаления в области треугольника Льето – о развитии тригонита.
Циститы у детей могут протекать неосложненно или сопровождаться развитием пузырно-мочеточникового рефлюкса, пиелонефрита, уретрита, парацистита, перитонита, склероза шейки мочевого пузыря и др.
Симптомы цистита у детей
Клиника острого цистита у детей характеризуется быстрым развитием и бурным течением. Главным проявлением острого воспаления служит мочевой синдром, сопровождающийся императивными позывами к мочеиспусканию, возникающими каждые 10-20 минут.
Дизурические расстройства связаны с повышенной рефлекторной возбудимостью мочевого пузыря и раздражением нервных окончаний.
Дети жалуются на боли в надлобковой области, которые иррадиируют в промежность, усиливаются при пальпации живота и незначительном наполнении мочевого пузыря.
Само мочеиспускание затруднено, моча выделяется небольшими порциями, вызывая резь и боль. Нередко при цистите у детей возникают ложные позывы к мочеиспусканию или недержание мочи; в конце акта мочеиспускания отмечается терминальная гематурия (выделение нескольких капель крови).
У детей грудного и раннего возраста цистит может проявляться общим беспокойством (усиливающимся при мочеиспускании), плачем, отказом от еды, возбуждением или вялостью, повышением температуры тела до фебрильных значений. У маленьких детей иногда возникает спазм наружного сфинктера уретры и рефлекторная задержка мочеиспускания.
Если мочу ребенка собрать в стеклянный сосуд, то можно заметить изменение ее окраски и прозрачности: моча становится мутной, нередко темной, содержит осадок и хлопья, иногда неприятно пахнет. При геморрагическом цистите у детей вследствие гематурии моча приобретает цвет «мясных помоев».
При остром цистите обычно самочувствие ребенка улучшается на 3-5-й сутки, а через 7-10 дней дети полностью выздоравливают.
Хронический цистит у детей, как правило, является вторичным по форме. Симптомы воспаления усиливаются во время обострения цистита и обычно представлены учащенным мочеиспусканием, дискомфортом внизу живота, ночным и дневным недержанием мочи.
Основу диагностики цистита у детей составляет комплекс лабораторных исследований, включающий общий анализ мочи, бактериологический посев мочи на флору, определение pH мочи, проведение двухстаканной пробы.
Изменения мочи при цистите у детей характеризуются лейкоцитурией, гематурией различной степени выраженности, присутствием большого количества слизи и переходного эпителия, бактериурией.
Чаще всего забор мочи для микробиологического исследования производится при свободном мочеиспускании (после туалета наружных половых органов и очистки препуциального мешка у мальчиков), однако при острой задержке мочи приходится прибегать к катетеризации мочевого пузыря.
При цистите у детей проводится УЗИ мочевого пузыря с оценкой состояния детрузора до и после микции. Эхоскопически обычно обнаруживается утолщение слизистой мочевого пузыря и большое количество эхонегативных включений.
Проведение цистографии и цистоскопии показано только при хроническом цистите у детей в период стихания воспаления; основной целью исследований служит выявление степени и характера изменения слизистой. В проведении диагностического поиска участвуют педиатр и детский уролог.
Острый цистит у детей следует дифференцировать с острым аппендицитом, парапроктитом, пиелонефритом, опухолями мочевого пузыря, гинекологической патологией. С этой целью план обследования может включать консультации детского хирурга и детского гинеколога.
Лечение цистита у детей
Для уменьшения дизурических явлений в острой стадии цистита ребенку показан полный покой и постельный режим, сухое тепло на область мочевого пузыря, теплые «сидячие» ванночки с отварами трав (при температуре +37,5°С).
При цистите детям рекомендуется молочно-растительная диета, исключение раздражающей пищи (острых, пряных блюд, специй), увеличение питьевого режима на 50% от обычной нормы за счет употребления слабощелочных минеральных вод, морсов, компотов и пр.
Усиленная водная нагрузка при цистите у детей способствует увеличению диуреза и вымыванию из мочевого пузыря бактерий и продуктов воспаления.
Медикаментозная терапия при цистите у детей включает прием антибактериальных средств спазмолитиков, уроантисептиков, физиотерапию.
Для этиотропной противомикробной терапии цистита у детей применяются защищенные пенициллины (амоксициллин), цефалоспорины (цефуроксим, цефаклор, цефтибутен), производные фосфоновой кислоты (фосфомицин), комбинированные сульфаниламиды курсом лечения 7 дней с последующим повторным бактериологическим контролем.
Для уменьшения болевого синдрома используется дротаверин, папаверина. В дополнение к основному лечению при цистите у детей назначается фитотерапия (настои ромашки, подорожника, зверобоя, хвоща полевого). После стихания воспаления по назначению физиотерапевта проводится электрофорез, СВЧ, магнитотерапия на надлобковую область и др.
Прогноз и профилактика цистита у детей
Острый цистит у детей обычно заканчивается полным выздоровлением. Хронические формы цистита развиваются у детей, имеющих анатомо-функциональные предпосылки для персистирования инфекции.
Профилактике цистита у детей способствует правильная гигиена половых органов, соблюдение режима мочеиспускания, лечение очагов инфекции, проведение дегельментизации, достаточный прием жидкости, коррекция обменных нарушений, исключение переохлаждений. Дети с хроническим циститом должны наблюдаться у детского уролога, периодически сдавать контрольные анализы мочи.
Источник: http://www.krasotaimedicina.ru/diseases/children/cystitis