Это средство с натуральным составом поможет печени даже в самых тяжелых случаях…
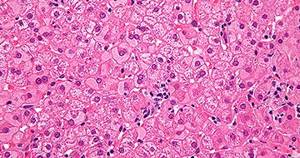
Строение печени уникально. Ее клетки способны регенерировать, а их функциональность позволяет органу регулировать множество важных жизненных процессов. Основную структуру печени формируют гепатоциты. Это паренхиматозные клетки, которые несут главную функциональную нагрузку.
Клеточное строение
Строение гепатоцита имеет структурные и биохимические особенности, которые отличают его от других печеночных клеток. Форма его представляет собой многогранник. Клетка имеет шесть поверхностных плоскостей (сторон), одно или два ядра и полюсную направленность. Размер клетки около 25 мкм, а их общее количество составляет до 80% от общего объема печени.
Гепатоцит состоит из множества структурных элементов. Основные из них следующие:
- ядро;
- цитоплазма;
- митохондрии;
- эндоплазматические сети (ретикулум);
- гликоген;
- лизосомы;
- комплексы Гольджи;
- липидные включения.
Ядерная структура гепатоцита предполагает наличие одного или двух ядер с различным количеством гаплоидных наборов хромосом. Кроме обычного ядра, в клетке могут присутствовать и полиплоидные, с четным хромосомным числом. Такие ядра имеют больший размер, который соотносится с количеством хромосомных наборов.
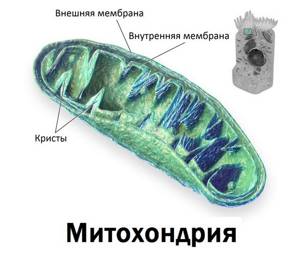
Цитоплазма содержит гладкие и шероховатые эндоплазматические сети, которые участвуют в белковом и гормональном синтезе, углеводном метаболизме. Комплексы Гольджи накапливают, преобразовывают и транспортируют на поверхность гепатоцита вещества, образовавшиеся в ретикулуме. Митохондрии генерируют АТФ, а полисахарид гликоген является запасным хранилищем глюкозы.
Особенности клеточных мембран
Расположение гепатоцитов в общей структуре паренхимы позволяет выделить две функционально зависимые стороны клетки печени:
- васкулярная (базальная), контактирующая с кровеносной системой печени;
- билиарная (апикальная), прилегающая к желчному протоку.
В васкулярной части клеточная оболочка покрыта микроскопическими жгутиками – микроворсинками. Эта поверхность прилегает к стенке синусоидного капилляра. Пространство между клеточной оболочкой и поверхностью капилляра называют перисинусоидальным пространством Диссе.
Кандидат медицинских наук, врач В. М. Савкин:Очистка печени поможет омолодить организм за несколько дней и подарит дополнительных 15 лет жизни…
Это щелевой просвет, в котором сосредоточены отростки клеток Купфера, фагоцитарная функция которых защищает гепатоциты и кровь, клетки Pit и Ито. Пространство Диссе может также содержать небольшое количество аргирофильных волокон.
Микроворсинки встраиваются в капилляр, проходя сквозь щелевое пространство и поры эндотелиоцита в его просвет и контактируют с кровотоком.
Поскольку гепатоциты имеют прямой контакт с кровью, насыщение ее полезными веществами происходит сразу, без дополнительного фильтрующего барьера.
Базальная поверхность также предназначена для захвата из кровотока секреторных антител, необходимых для гепатопротекторного эффекта на желчь.
Билиарная поверхность прилегает к трубчатому пространству, которое называется желчный капилляр. Его формируют две соседние билиарные плазматические мембраны гепатоцита, прилегающие друг к другу. Соединяются они прочными щелевыми соединениями.
Апикальная сторона также снабжена микроворсинками, но в значительно меньшем количестве. Плотно связанные билиарные ряды гепатоцитов образуют систему желчных протоков и печеночные балки, которые формируют печеночные дольки.
Функции
Поскольку гепатоцит – это основная печеночная клетка, вся основная функциональная нагрузка приходится именно на него.
Эти клетки выполняют следующие функции:
- синтезируют белки и гормоны;
- участвуют в образовании желчи;
- регулируют углеводный метаболизм;
- сопровождают липидный обмен;
- выводят токсические вещества.
Многообразие функциональных направлений в гепатоцитах возможно потому, что эти клетки являются основными в строении паренхиматозных тканей. Они также представляют собой прототипы всех печеночных клеток.
Белковый синтез
Гепатоцитные клеточные структуры участвуют в процессе синтеза белковых соединений крови. Он происходит в гранулярном шероховатом эндоплазматическом ретикулуме (грЭПС) – составляющей части клетки. В грЭПС синтезируются альбумины и фибриноген, а также некоторые глобулины.
Синтезированные вещества транспортируются через поверхность клеточной мембраны. Они попадают непосредственно в кровоток, посредством которого доставляются к месту назначения.
Для профилактики, а также лечения заболеваний печени наши читатели успешно используют эффективное средство…
Углеводный обмен
Углеводы, поступающие в организм человека, преобразуются в полисахариды. Одним из таких полисахаридов является гликоген. Гепатоциты аккумулируют его излишки, которые откладываются в цитоплазме.
При низком уровне сахара, возникающем при дефиците глюкозы или интенсивной работе инсулина, накопленный гликоген метаболизируется и выделяется в кровь, обеспечивая стабильный гликемический статус.
Метаболизм гликогена происходит под действием глюкозо-6-фосфата, фермента гладкой эндотелиальной сети (аЭПС). Уровень гликогена зависит от режима питания. Регулярное поступление углеводов восполняет его недостаток.
При диабетической гипогликемии полисахарид на короткое время поддерживает уровень сахара в крови, позволяя избежать моментальной диабетической комы.
Образование желчи
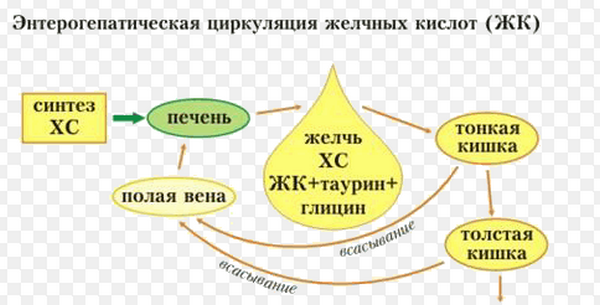
Клетки, образующие паренхиму печени, участвуют в производстве желчи. Одна из составляющих процесса секреции – это объединение прямого водонерастворимого билирубина с глюкуронилтрансферазой. Вследствие их конъюгации происходит выделение водорастворимого билирубина, с последующим его выведением в желчные протоки (энтеропеченочная рециркуляция).
Желчные кислоты синтезируются из соединения холевых кислот с глицином или таурином. Они способствуют всасыванию липидов в кишечнике и их последующему преобразованию.
Липидный синтез и обмен
Ферменты, которые расположены в гладкой эндотелиальной сети гепатоцитов, синтезируют липиды, фосфолипиды и жирные кислоты.
Они также участвуют в метаболизме этих веществ, удаляя их из кровотока и удерживая в цитоплазме в виде связанных соединений. Жирные кислоты связываются с альбумином, а липиды взаимодействуют с протеинами.
В цитоплазме также образуются резервные отложения липидов – триглицериды.
Детоксикация
Печень является единственным органом, который очищает организм от токсических агентов, попавших в него извне или образовавшихся в результате метаболического распада. Удаление токсинов алкоголя, лекарственных препаратов, ядов и метаболитов зависит от ферментов микросомального окисления.
Процесс детоксикации происходит в микросомах – пузырьковых образованиях, расположенных в аЭПС. В процессе ферментации токсины объединяются с гидрофильными радикалами и становятся водорастворимыми. Токсические вещества быстро выводятся из организма с мочой, не успевая причинить значительного вреда.
Эндоплазматическая сеть также является хранилищем внутриклеточного кальция, который выступает в роли медиатора сокращения сердечной мышцы и обеспечивает синаптическую пластичность нейронов.
Найдено натуральное средство, вызывающее отвращение к алкоголю! Елена Малышева: «Наверняка вам известно, что до недавнего времени единственным действенным средством для борьбы с алкогольной зависимостью было…»
Повреждение гепатоцита
В результате некоторых патологий гепатоцит может быть поврежден. Возникает синдром цитолиза, который разрушает клетку.
Провоцирующими факторами выступают следующие заболевания:
- гепатиты различной этиологии;
- алкогольная или лекарственная интоксикация, отравление промышленными токсическими средствами;
- паразитарные инвазии;
- аутоиммунные нарушения
- неправильный липидный метаболизм.
Цитолиз является необратимым процессом. В результате разрыва клеточной мембраны цитоплазма покидает пределы оболочки, увлекая за собой составляющие элементы гепатоцита.
Они проникают в межклеточное пространство, вызывая некротизацию соседних тканей. Это повреждает оболочку клеток, расположенных в радиусе некротического процесса и вызывает их цитолиз.
Начинается цепное разрушение клеток, что влечет массовую гибель гепатоцитов.
Симптомы цитолиза проявляются на этапе обширного поражения клеток. Отсутствие в печени нервных окончаний затрудняет диагностику, поэтому признаками разрушения клеток являются желтушные проявления на коже, диспепсические и поведенческие расстройства.
Некротизация гепатоцитов
Некротизация гепатоцитов, вызванная цитолизом, приводит к функциональным нарушениям печени. При отсутствии лечения дистрофические процессы могут стать необратимыми. Патологическое разрушение основных структурных клеток может вызвать полное разрушение паренхимы, поскольку способности гепатоцитов к регенерации ограничены.
Жизненный цикл и регенерация
Продолжительность жизни гепатоцита составляет порядка 6-12 месяцев. Это стабильные клетки с ограниченным числом репликаций. Деление гепатоцита в процессе регенерации происходит медленно и имеет предельное количество размножения, поэтому массовое поражение гепатоцитов не позволяет печени полностью восстановиться.
Поскольку гепатоциты являются основными клетками печени, их функциональность очень высока. Нагрузка, с которой работают гепатоциты, может привести к необратимому повреждению клеточной структуры.
Чтобы предотвратить негативные последствия, рекомендуется периодически проходить обследование печени, придерживаться здорового питания и принимать профилактические меры для поддержания целостности всех печеночных структур.
Видео
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь печень — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Тошнота и рвота, желтоватый оттенок кожи, горечь во рту и неприятный запах, потемнение мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ольги Кричевской, как она вылечила печень… Читать статью >>
Источник: http://NashaPechen.com/anatomiya/gepatotsity
Клетки печени
Гепатоциты – это клетки, из которых состоит печень. Они составляют до 80% от всей массы фильтрующей железы, участвуют в синтезе белка, холестерина и желчных кислот, способствуют трансформации углеводов и выведению токсинов из организма.
Строение гепатоцитов
По форме клетки напоминают многогранник с шестью ровными сторонами, одним или двумя ядрами. Размер составляет не больше 25 мкм.
К структурным элементам клетки относят:
- митохондрии — энергетический центр клетки;
- ядро и цитоплазму, которые являются основными элементами каждого гепатоцита;
- эндоплазматическую сеть (ретикулум), участвующую в синтезе белков, углеводов, гормонов;
- лизосомы — источник гидролитических ферментов;
- гликоген — запасное хранилище глюкозы;
- липиды — помощники лизосом, энергетический запас гепатоцитов;
- комплексы Гольджи накапливает, трансформирует и транспортирует на поверхность гепатоцита вещества, синтезированные ретикуломом.
Гепатоциты имеют две функциональные зависимые стороны:
- Васкулярную – взаимодействует с кровеносной системой печени.
- Биолярую – прилегает к желчному протоку.
Клетки содержат гликоген – склад глюкозы, используемый, если ее уровень снижается. Количество, находящееся в печени, может меняться с суточным ритмом, но в основном все зависит от того, как питается человек. Гепатоциты удерживают стабильный уровень глюкозы, который необходим организму.
Основные функции, выполняемые клетками:
- синтез гормонов и белков;
- метаболизм углеводов;
- вывод токсичных веществ из организма;
- образование желчи;
- обмен липидами;
- трансформация билирубина, с последующим выводом его из организма.
Роль в регенерации
Если не брать во внимание низкое деление клеток, печень имеет свойство быстро регенерировать. Механизм восстановления включается автоматически при заболевании или при хирургическом вмешательстве.
Такого уникального самовосстановления нет ни у одного органа. Как только печень приходит к обычному своему состоянию, регенерация прекращается, однако при следующем повреждении, она снова возобновится.
Действие восстановления – длительный процесс, который с возрастом замедляется, что априори лишает печень способности к быстрой регенерации. Чтобы избежать такой ситуации необходимо остерегаться повреждающих факторов.
Помимо этого, потребуется полностью изменить свой образ жизни. Придерживаться специальной диеты, употреблять витамины, минералы и лекарства, способствующие восстановлению органа. Если отсутствуют воспалительные процессы, то регенерация может проходить значительно быстрее.
А после завершения этого процесса, деление клеток замедляется.
Основные причины разрушения железы:
- употребление алкоголя и никотина в больших количествах;
- неправильное питание, строгие диеты;
- частые физические нагрузки;
- стресс;
- паразиты;
- большие дозы антибиотиков;
- влияние солнечного света.
- Первым делом печень разрушается из-за пагубных привычек – в спиртных напитках и сигаретах находятся вещества, которые разрушают клетки печени.
- Также плохо влияют на печень строгие диеты и неправильное питание: железа не получает то количество полезных веществ, которые ей необходимы для нормальной работы, попадают компоненты, с которыми органу трудно справиться и невозможно переработать, поэтому они накапливаются и постепенно превращаются в жир.
Если употреблять антибиотики, не консультируясь со специалистом, можно нанести вред организму, вызвав токсическое отравление. Помимо этого, печень реагирует на стрессовые состояния. Вырабатывается адреналин, который в больших дозах вреден.
К разрушению железы относят, и злоупотребление солнечным светом, он способен навредить, разрушая её оболочку эндогенными токсинами ультрафиолета.
Витамин D, поступающий вместе с ним также увеличивает количество кальция в организме, что приводит к его избытку.
Синдром цитолиза печени
Такая патология, как цитолиз железы заключается в разрушении гепатоцитов при некрозе, дистрофии или истончении мембран. Происходит нарушение функций. Существуют два вида:
Симптомы могут быть различными: лихорадка, желтуха, тошнота, упадок сил тяжесть и боли в районе печени. Может происходить увеличение органа.
Основные факторы, вызывающие этот синдром – алкоголь, медикаменты и вирусы гепатита.
При долгом употреблении этилового спирта возникает своего рода алкогольная болезнь, которая протекает в три этапа: жировой гепатоз, гепатит и, наконец, цирроз. При начальной стадии алкогольной зависимости, изменения являются обратимыми. Для этого необходимо полностью отказаться от спиртного и начать восстановление.
При интоксикации лекарствами сильно страдает печень, она не может быстро перерабатывать все препараты, не нанося себе вред. Поэтому, прежде чем заняться самолечением, необходима консультация врача.
Наиболее точный результат о состоянии клеток органа можно получить, сделав гистологический анализ.
При этом исследование проводится биопсия (взятие участка исследуемого органа) с последующим изучением состояния клеток.
Воспаление печени также разрушает гепатоциты.
Вирусы гепатита A, B, C, D и E, попадая в организм контактным путем или через кровь, разрушают клетки печени, запускают механизм развития цирроза, часто приводя к летальному исходу.
Хронические гепатиты могут трансформироваться в ступенчатый некроз. Поэтому, как только возникают признаки цитолиза печени, необходимо пройти ряд обследований и начать лечение, чтобы избежать серьезных последствий.
В зависимости от причины болезни специалистом должно быть подобрано адекватное лечение, прежде всего, устранение провоцирующего фактора.
Лечение
Чтобы восстановление проходило успешно и достаточно быстро, в первую очередь необходимо избавиться от факторов, замедляющих регенерацию клеток. Этому способствует полный отказ от алкоголя и табачных изделий, прекращение самолечения, добавление физических упражнений. При этом лучше высыпаться и правильно питаться (в основном придерживаться диеты, прописанной доктором).
Примерно раз в полгода потребуется очищение организма – любой метод, одобренный врачом. Необходимо принимать медикаменты, помогающие восстановлению. Такие лекарства содержат большое количество аминокислот и фосфолипидов, а также ферментов, которые способствуют защите мембран и их утолщению. Примеры таких препаратов: Эсенциале, Аллахол, Урсофальк.
Профилактика
После любой терапии следует осуществлять профилактические меры:
- вакцинация противовирусными препаратами;
- использование только личных гигиенических принадлежностей: станки, ножницы, щипцы, пинцеты и т.д.;
- отказ от полового акта без презерватива;
- выбирать только те салоны красоты или иные подобные заведения, которые внушают доверие, используют только одноразовые инструменты.
Источник: https://MrFilin.com/gepatocity
Диффузные изменения паренхимы печени: что это такое и как лечить, симптомы и диагностика
В печени человека отсутствуют болевые рецепторы, поэтому наличие патологических процессов можно обнаружить только с помощью комплексного обследования. Присутствие в истории болезни записи «диффузные изменения паренхимы печени» не предстает диагнозом. ДИП наблюдается из-за разных болезней, которые способствуют патологическому состоянию.
Диффузные (смешанные) преобразования в паренхиматозных тканях бывают нескольких разновидностей, появляются на фоне гепатитов любого происхождения, циррозного поражения, жировой инфильтрации, склерозирующего холангита и пр.
Почему появляются изменения паренхимы печени, и что они означают, их разновидности и эхопризнаки по УЗИ – подробно в статье.
Диффузные изменения паренхиматозных тканей
Признаки диффузных изменений паренхимы печени практически не проявляются, выраженные симптомы наблюдаются у пациентов, когда болезнь находится на запущенной стадии, активно прогрессирует.
Печень выступает крупной железой в теле человека. Орган включает себя множество печеночных клеток – гепатоцитов. Анатомически состоит из 2-х долек, которые разделяются каналами, выводящими желчный секрет, сосудами крови.
Причины
ДИП – не самостоятельный (отдельный) недуг, а результат аномальных трансформаций в органе, связанных с разными патологиями.
Этиология развития обусловлена факторами, болезнями и состояниями:
- Потребление алкогольной продукции часто и в больших количествах.
- Никотиновая зависимость.
- Неправильное питание (потребление жирной пищи, голодание).
- Генетические патологии.
- Длительное применение мощных медикаментов (антибиотиков и медикаментов с гепатотоксическим действием).
- Аутоиммунные сбои, вирусные формы гепатитов.
- Цирротические процессы.
Диффузные изменения в паренхиме печени появляются у людей любой возрастной группы. На фоне ДИП паренхиматозные ткани видоизменяют свою структуру. При обнаружении их на УЗИ проводится ряд дополнительных исследований, чтобы точно установить причину, болезнь.
Клинические проявления
В большинстве клинических картин смешанные преобразования никак не проявляются, несколько реже наблюдается негативная симптоматика.
Клинические проявления:
- Дискомфорт и тяжесть в области проекции печени, боль проявляется редко.
- Тяжесть и дискомфорт в правом плече.
- Желтизна кожи, слизистых оболочек (не сильно выраженное).
Для диагностики осуществляется УЗИ. Диффузные преобразования выявляются не только при первичных недугах печени, но и по причине системных сбоев – амилоидоз. Это системное заболевание, вследствие которого откладывается специфический гликопротеид в мягких тканях и органах, что приводит к нарушению функциональности.
Болезни печени и поджелудочной – взаимосвязь
Поджелудочной железой называют непарный орган ЖКТ, у которого отсутствует полость. Между печенью и поджелудочной есть протоки, поэтому нарушение функциональности одного органа приводит к патологиям другого.
Если в анамнезе смешанные преобразования в двух органах, то у человека обнаруживают нарушение процессов обмена, сосудистые болезни. Он часто страдает от инфекций острого характера. При массивном поражении проявляются симптомы в виде желтухи, изменения цвета урины, фекалий, кожного зуда.
Аномальное состояние железы
В нормальном состоянии ткани органа характеризуются гомогенной структурой. При осуществлении УЗИ на фоне ДИП специалист видит сосуды крови с желчными каналами, при этом их плотность значительно выше нормальных показателей.
Трансформации по смешанному типу в печени формируются при гемангиоме, нарушениях утилизации сахара в организме, циррозе, гепатозе, ожирении, алкогольной зависимости, опухолях, стеатогепатозе, гепатите. К факторам-провокаторам относят паразитарные недуги, инфекции и вирусы, голодание.
ДИП у детей
У новорожденного малыша диффузные трансформации паренхиматозных тканей – следствие врожденных патологий по причине инфекционных процессов в теле мамы во время вынашивания. У детей смешанные очаги формируются в печени из-за применения антибиотиков, поскольку они отличаются токсичностью, губительно действуют на железу.
Структурные преобразования
Диффузные изменения паренхимы печени развиваются не только по причине болезней железы, но и при недугах, не связанных с органом. Например, на фоне сахарного диабета нарушается обмен белков, что ведет к формированию отложений в печени, обнаруживают смешанные отклонения.
При такой картине врач во время ультразвукового исследования видит гепатомегалию (увеличение органа в размерах), повышенную плотность органа, неоднородность структуры. На УЗИ печень выглядит бугристо.
Диффузные преобразования в печени бывают умеренной, незначительной (невыраженной) и выраженной (существенной) степени.
В зависимости от степени выраженности ДИП бывают:
| Разновидность изменений | Пояснение |
| Незначительные | Их диагностировать просто, характерны для начальных стадий ряда патологий вирусной либо бактериальной природы. |
| Выраженные | Чаще всего характеризуются отечностью, гепатомегалией. Обычно диагностируют на фоне вирусного поражения железы, цирроза, сахарного диабета, ожирения, опухолей злокачественного происхождения. |
| Умеренные | Частая причина – интоксикация, вызванная медикаментами, алкогольными напитками. |
По характеру преобразований смешанные изменения бывают:
| Классификация | Пояснение |
| Как стеатоз | На УЗИ видны рассеянные липидные включения. При накоплении жира утрачивается функциональность железы, поскольку гепатоциты разрушаются. Диагностируют у детей и взрослых людей. |
| Как гепатоз | У печеночных тканей структура гомогенная, кровеносные сосуды и протоки хорошо визуализируются. Внутри клеток скапливается жир, что приводит к разрушению гепатоцитов. |
| Жировое перерождение органа | В тканях скапливается высокая концентрация триглицеридов, что нарушает функциональность органа. |
В зависимости от этиологии, которая спровоцировала преобразование в железе, оно бывает набухающим (отечным), склеротическим, дистрофическим и гипертрофическим.
Диффузно-негомогенное
Неоднородность структуры выявляется при обструкции желчных протоков, преобразованиях соединительной ткани в сторону уменьшение/увеличения, вследствие накопления в печеночных клетках токсинов.
Такое преобразование диагностируют при болезнях:
- Отложения кальциевых солей.
- Закупоривание печеночных вен.
- Вирусное поражение.
- Сбой процессов обмены (при СД, лишнем весе).
- Цирротические процессы.
В печени появляются бугорки, фиброзные трансформации, наблюдается снижение прочности соединительных тканей, жировая дистрофия.
Диффузно-дистрофическое
Из-за структурных преобразований тканей паренхимы развивается дисфункция. Обычно это происходит по причине первичных патологий железы.
Причины:
- Гепатиты любого характера (чаще всего).
- Интоксикация (отравление грибами, токсичными веществами).
- После применения Галотана – это ингаляционный препарат, используемый до оперативного вмешательства, чтобы пациент получил наркоз.
- После использования лекарственных препаратов.
Перерождение тканей наблюдается при цирротических процессах, длительном применении диуретических лекарств, препаратов со снотворным либо седативным эффектом.
Диффузная трансформация каналов железы
Печень включает в себя дольки, посередине которых пролегают венозные сосуды, желчные каналы. Основное предназначение желчевыводящих каналов – отхождение желчи. Выводные протоки «пронзают» печень, а в конце замыкаются.
Смешанное изменение каналов печени чаще всего выраженное, по всему органу, затрагивает желчевыводящие каналы. Патологический процесс – следствие вирусных, инфекционных патологий, чрезмерного потребления алкогольной продукции, голодания либо употребления жирной, острой еды в больших количествах долгое время.
Диффузное поражение на фоне холецистита
На фоне воспалительной реакции в желчном пузыре в 50% клинических картин УЗИ показывает смешанные преобразования паренхиматозных тканей. В этом случае первоисточником выступает заболевание другого органа, а не самой печени.
Увеличение органа и ДИП
Гепатомегалия – не недуг, а состояние, которое провоцируют разные недуги. Увеличивается железа по причине негативного воздействия на печень токсичных веществ, ядов, тяжелых металлов. Диффузная трансформация проявляется по всей ткани, орган выпирает из-под ребер. А пальпация доставляет пациенту массу дискомфорта и болезных ощущений.
Поражение по реактивному типу
Развивается по причине заболеваний желудочно-кишечного тракта, хронических патологий любой локализации, вследствие продолжительного применения медикаментозных препаратов (например, гормональных лекарств). Наряду с реактивным поражением печени у пациента диагностируют изменения в поджелудочной железе.
Очаговое преобразование
Если диффузные преобразования поражают весь орган, то при очаговых изменениях на УЗИ выявляют только участки по всей поверхности. То есть чередуются зоны здоровой и патологической ткани.
Эхопризнаки при диагностике и варианты терапии
Определяют диффузные преобразования посредством ультразвукового исследования. Но для выявления первоисточника проблемы (первичное или вторичное заболевание), требуются дополнительные диагностические мероприятия.
Пациенту назначают лабораторные исследования – общий анализ крови и урины, кала, биохимический скрининг. В последнем случае врача интересуют такие показатели как щелочная фосфатаза, АЛТ, АСТ, ГГТ, концентрация билирубина (связанного, несвязанного и общего), альбуминов.
Инструментальные исследования включают в себя компьютерную томографию, МРТ, лапароскопию, забор биологического материала (биопсия), фибросканирование (при подозрении на циррозное поражение) и др. варианты.
Наиболее быстрый и информативный метод диагностики – УЗИ. Перед проведением исследования пациенту рекомендуется за пару дней исключить из меню продукты, которые способствуют повышенному газообразованию. Во время манипуляции врач оценивает состояние селезенки, печени, желчевыводящих каналов.
Эхогенные признаки:
- Повышение или понижение плотности.
- Отечность.
- Гепатоциты увеличены в объеме.
- Негомогенность структуры.
- Высокая концентрация липидных включений.
- Увеличение объема соединительных тканей.
- Очаги гельминтов.
- Атипичные новообразования.
Эхопризнаки напрямую обусловлены первоисточником болезни. После прохождения всех исследований, на основании результатов доктор делает заключение – диагноз, далее назначают медикаментозное лечение.
Препараты для лечения ДИП:
- Гепатопротекторы, состоящие из компонентов, полученных из лекарственных трав (Карсил).
- Эссенциальные фосфолипиды. Хорошие отзывы имеют препараты как Эссенциале Форте, Фосфоглив.
- Медикаменты животной природы (Сирепар). Эффективное средство Сирепар – очищает орган, защищает от пагубного влияния факторов.
- Аминокислоты (Гептор).
Терапевтическая стратегия базируется на основной болезни. Если у пациента причиной смешанных преобразований является вирусный гепатит, назначается противовирусная терапия, которая длится в течение 6 месяцев.
Когда обнаружили инфекционный процесс, проводится лечение антибактериальными средствами. При ДИП, спровоцированных паразитарными болезнями (эхинококкоз, альвеококкоз), требуется оперативное вмешательство, затем проводится противопаразитарное лечение.
При невыраженных диффузных изменениях в печени прописывают только гепатопротекторы, диетическое питание согласно столу №5. Дополнительно в домашних условиях можно использовать отвары и настойки на основе лекарственных трав, которые укрепляют иммунный статус, защищают печень от негативного воздействия, ускоряют восстановление органа.
Источник: https://blotos.ru/diffuznye-izmeneniya-parenhimy-pecheni
Гепатоциты
Клетки печени составляют 85% ее общей массы и насчитывают до 300 миллиардов. Их функции направлены на обеспечение жизнедеятельности всего организма, они участвуют в большинстве обменных процессов. Их роль настолько велика, что природой заложена высокая способность к регенерации печеночной ткани, которая может восстановиться до исходной массы при утрате 75% от нее.
Строение гепатоцита
Клетка печени имеет неправильную полигональную форму и два вида поверхностей, которые отличаются по выполняемой функции. Синусоидальная сторона обращена в сторону капилляров и покрыта большим количеством микроворсинок. Желчная поверхность почти гладкая, она образует стенку желчного канала.
Гепатоциты имеют относительно крупный размер, количество ядер в них различное. Клетки с одним ядром составляют 70% от общего числа, двуядерные – 25%, с 4 и 8 ядрами – всего 2%. В каждом ядре находится одно или более ядрышек.
В цитоплазме содержится большое количество митохондрий. Возле ядра располагается комплекс Гольджи. Гранулярная эндоплазматическая сеть продолжается в агранулярную. По цитоплазме распределены лизосомы, пероксисомы, частицы гликогена, капельки жиров.
Электронная микроскопия позволяет подробно рассмотреть ультраструктуру печеночной клетки. Большое количество различных образований обеспечивает выполнение печеночных функций.
Связь работы печени и органелл
Печень выполняет экзокринные и эндокринные функции. Она участвует в выработке желчи и выделении ее в кишечник. Эндокринная функция реализуется путем экскреции с кровью глюкозы, ферментов и некоторых гормонов.
Синтез гликогена
Гепатоциты под действием инсулина удаляют из крови излишки глюкозы, поддерживая ее постоянную концентрацию на уровне 3,5-5,5 ммоль/л. Они запасают ее, придав форму зерен гликогена, диффузно расположенных в цитоплазме. Если отключить эту функцию, после поедания углеводистой пищи сахар крови будет расти бесконтрольно (как у диабетиков).
Гепатоциты работают и в обратном порядке – при падении концентрации глюкозы, они добывают ее из запасов гликогена. Он собран в специальные розетки, тесно соединенные с трубчатой системой эндоплазматического ретикулума. Такое расположение объясняется содержанием в ЭПР фермента глюкозо-6-фосфотазы, который участвует в метаболизме гликогена.
Гормон надпочечника гидрокортизон стимулирует синтез гликогена, но это происходит не из глюкозы, а из белков и аминокислот. Эти реакции вызывают повышение уровня глюкозы крови.
Секреция липопротеидов
Гепатоциты регулируют уровень жиров крови. Часть из них в виде жирных кислот связана с альбумином, а другая образует мелкие липидные капли, связанные с протеинами. Соединение носит название липопротеида. Такие частицы приобретают свойства, позволяющие им быть в растворенном состоянии.
Секреция белков
Клетки печени синтезируют альбумины, фибриноген, глобулины и белки свертывающей системы крови. Они выделяются в синусоиды. Синтез иммуноглобулинов гепатоцитам не принадлежит. Эти белки производятся плазматическими клетками.
Цистернами гранулярного эндоплазматического ретикулума синтезируются протеины крови. Посредством аппарата Гольджи они поступают в ту часть клетки, которая контактирует с кровью и выделяются с помощью экзоцитоза.
Микросомальное окисление
Детоксикационная функция печени обеспечивается ферментами микросомального окисления. На эндоплазматическом ретикулуме образуются пузырьки – микросомы. Их роль заключается в придании гидрофобным веществам гидрофильности путем окисления. Для реализации этого используется цитохром Р450. Он участвует в трансформации чужеродных веществ и эндогенных (гормоны, жирные кислоты).
Некоторые вещества способны ускорить протекание реакций окисления. Они называются индукторами. В таком случае лекарственные препараты метаболизируются быстрее и не окажут нужного эффекта.
Повреждение клеток печени
Обмен некоторых веществ приводит к образованию еще более токсичных соединений, которые способны повредить клетки. Размножение вирусов и выход их наружу также сопровождается клеточными поломками, или цитолизом. Он сопровождается разрушением или повреждением клеточной стенки, внутриклеточных органелл. Причиной распада может стать неалкогольный жировой гепатоз, аутоиммунные болезни.
Отражение синдрома цитолиза можно найти при изучении биохимического анализа крови. Повышаются специфические внутриклеточные ферменты: АЛТ, АСТ, ЛДГ (особенно изоферменты ЛДГ4 и ЛДГ5), сорбитдегидрогеназы, ферритина, прямого билирубина.
Клинически это будет выражаться появлением желтухи и кожного зуда, потемнении мочи, обесцвечивании кала. Таких больных беспокоит:
- плохое самочувствие;
- быстрая утомляемость;
- горечь вы рту;
- отрыжка;
- боль в области печени.
Особенности гепатоцитов
Генетическая информация в виде цепочек ДНК, организованных в форме хромосом, хранится в ядре клетки. Для каждого биологического вида характерно свое количество хромосом. У человека в соматической клетке их 46, а в половых по 23.
Поэтому обозначается кариотип 23n, где буква – это количество повторов. Клетки печени имеют различное количество ядер.
Поэтому количество хромосом изменяется пропорционально и может быть 23n*2, 23n*4, но при этом кариотип считается нормальный 23n.
Клетки Ито
В печеночных дольках содержится особый тип звездчатых клеток, которые могут находиться в двух состояниях. Если повреждений органа нет, они находятся в спокойном состоянии. Их функция состоит в запасании витамина А в виде жировых капель.
После повреждения печени клетки Ито активируются – теряют запасы ретиноида, сжимаются, пролиферируют и образуют клетки, похожие на миофибробласты. Активация говорит о начале фиброгенеза, — формировании рубцовой ткани. После этого этапа происходит апоптоз клеток, вследствие чего их количество сокращается.
Регенерация печени
Этот орган обладает высокой способностью к восстановлению. При утрате 75% тканей, она способна восстановиться полностью за несколько дней. Но за счет чего происходит восполнение недостающей части, до конца не исследовано.
Долгое время считалось, что в печени отсутствуют стволовые клетки, и регенерация происходит на внутриклеточном уровне. Полиплоидные клетки делятся и становятся диплоидными. Также в деление вступают гепатоциты, находящиеся в фазе G0 митоза. Большей частью в восстановлении органа участвуют перипортальные гепатоциты.
Последние исследования показали, что в зоне вокруг центральной вены имеются стволовые клетки с диплоидным набором хромосом, активно делящиеся.
Часть из них остается на своих местах, а другие перемещаются к местам повреждения. Под действием специальных факторов, клетка приобретают свойства гепатоцитов.
Предположительно, что эти клетки становятся причиной карциномы печени, когда утрачивают контроль над делением.
Регенерация протекает за счет фетальных гепатобластов, овальных клеток, поджелудочной железы, стволовых.
Не полностью понятен механизм прекращения деления клеток – почему на определенном этапе, когда достигнута первоначальная масса органа, оно прекращается. Некоторая роль принадлежит белковым соединениям – трансфотмирующему фактору роста.
Регенерация происходит постоянно, при незначительных кратковременных воздействиях повреждающих факторов на месте погибших клеток обнаруживается печеночная ткань с правильно организованной структурой.
Но при длительном и регулярном воздействии патогенного фактора, клетки размножаются со значительным образованием соединительной ткани. Расположение клеток нарушается, ткань теряет правильную архитектонику.
Это проявляется в виде узлов регенерации, которые являются признаком цирроза печени.
Возрастные изменения
Структура печеночных долек окончательно формируется только к 8-10 годам. На протяжении жизни происходит постоянное обновление клеток печени. Но активность митоза резко снижается в старческом возрасте.
Клетки компенсаторно гипертрофируются, увеличивается число с несколькими ядрами. Цитоплазма накапливает пигмент липофусцин, жировые капли. Количество гликогена постоянно снижается.
Окислительно-восстановительные ферменты уменьшают свою активность.
В печеночных дольках уменьшается количество гемокапилляров. Ткань страдает от гипоксии, клетки гибнут и замещаются соединительной тканью. Наиболее активно процесс протекает в центральной части долек.
Источник: http://gepatolog.com/o-pecheni/gepatocity/
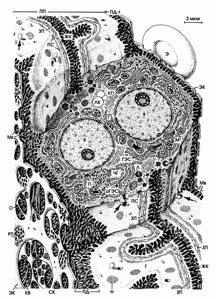
ГЕПАТОЦИТЫ
Гепатоциты (Г) в печеночной пластинке (ПП) несколько отделены друг от друга. На рисунке один из них срезан, чтобы продемонстрировать его внутреннюю структуру.
Гепатоцит — полигональная клетка печени с двумя видами поверхности.
Синусоидальные поверхности ориентированы в направлении печеночных синусоидных капилляров (СК) и покрыты микроворсинками (Мв).
Почти гладкие желчные поверхности, каждая из которых расположена между двумя синусоидальными поверхностями, формируют половину стенки желчных канальцев (ЖК).
Гепатоциты — большие клетки размером 15-30 мкм. Около 25% из них — двуядерные; 70 % — одноядерных гепатоцитов тетраплоидны и около 2 % — октаплоидны, т. е. с 4- или 8-кратным диплоидным набором хромосом.
Каждое ядро (Я) округлое и имеет одно или более ядрышек. Цитоплазма включает около 800 эллиптических или удлиненных митохондрий (М).
Хорошо развитый мультипластинчатый комплекс Гольджи (КГ) (до 50 комплексов) группируется обычно рядом с ядром и желчными канальцами.
Удлиненные цистерны гранулярной эндоплазматической сети (ГЭС) часто продолжаются в трубочки агранулярной эндоплазматической сети (аГЭС).
Лизосомы (Л), пероксисомы (П), частички гликогена (ЧГ), липидные капельки (ЛК) и свободные рибосомы находятся в большом количестве в цитоплазме гепатоцита.
По средней линии между двумя синусоидальными поверхностями гепатоцитов находится бороздка, которая идет вокруг тела клетки. Эта бороздка и соответствующая бороздка противоположного гепатоцита формируют канал шириной 0,5—1,5 мкм — желчный каналец (ЖК), или желчный капилляр.
Желчные канальцы здесь не имеют собственных стенок. Канальцы могут иметь короткие ответвления, их внутренняя поверхность усеяна микроворсинками. Главной функцией гепатоцитов является секреция желчи в желчные канальцы с помощью механизма, который до сих пор не изучен.
Чтобы предотвратить проникновение желчи в кровь, желчные канальцы закрыты замыкающими поясками (ЗП) — непроницаемыми плотными соединениями, которые идут вдоль них. В дополнение к ним пояски слияния (ПС) укрепляют кромки канальцев.
Они располагаются в форме узкого пояса снаружи от замыкающего пояска.
Сверх того, гепатоциты соединены множеством нексусов (Н) и маленькими шишковидными интердигитациями (указаны стрелками).
Желчные канальцы продолжаются в терминальные желчные канальцы на периферии долек. Между желчными канальцами соседних долек нет анастомозов.
Печеночные пластинки ограничены с обеих сторон печеночными синусоидными капиллярами с эндотелиальными клетками (ЭК), которые имеют решетчатые пластинки (РП) и большие отверстия (О).
Печеночные синусоидные капилляры не имеют базальной мембраны, поэтому микроворсинки видимы через эти отверстия.
Диаметр этих отверстий обычно меньше, чем диаметр тромбоцитов и эритроцитов (Э), так что только плазма крови проходит через них и вступает в контакт с гепатоцитами.
Между гепатоцитами и стенкой печеночных синусоидных капилляров находится пространство Диссе (ПД), которое почти полностью заполнено микроворсинками гепатоцитов. Несколько ретикулярных и коллагеновых волокон (KB) проходят через пространство Диссе.
Источник: https://tardokanatomy.ru/content/gepatotsity
Гепатоциты: строение и функции рабочих клеток печени
Этот сайт сделан экспертами: токсикологами, наркологами, гепатологами. Строго научно. Проверено экспериментально.
Автор этой статьи, эксперт: Гастроэнтеролог-гепатолог Екатерина Кашух
Многообразие функций, которые печень выполняет в организме человека, обеспечивается её анатомическим расположением (посредник между кишечником и системным кровотоком) и особенной структурой ткани.
Основная масса клеток печени — это гепатоциты («гепар» — печень, «цитус» — клетка). Именно они выполняют всю работу, связанную с обменом веществ, детоксикацией и так далее. В печени взрослого человека около трёх сотен миллиардов этих клеток.
Разные неблагоприятные факторы могут привести к их разрушению. При поражении около 75% гепатоцитов развивается печёночная недостаточность. Риск смерти увеличивается при гибели более 85% печёночных клеток.
Как устроены гепатоциты
Главные клетки печени составляют три четверти от массы всего органа, они образуют паренхиму (функционально активную ткань). Гепатоциты имеют форму неправильного многоугольника, располагаются в виде балок (рядов), в которых примыкают друг к другу.
Меньшая часть паренхимы занята другими клеточными элементами и межклеточными структурами: например, коллагеновой или соединительной тканью, выполняющей роль каркаса, опоры. Она заполняет пустоты, которые образуются при массивной гибели гепатоцитов, формируя рубцы (при циррозе).
Между соседними рядами клеток проходят капилляры печени (синусоиды), они сообщаются между собой и образуют сеть:
- Поверхность гепатоцита, направленная к синусоиде — это сосудистый полюс. Через многочисленные отверстия в капиллярной стенке между клетками и кровью происходит непрерывный обмен питательными и синтезированными в печени веществами.
- Поверхность, направленная к соседнему гепатоциту — билиарный полюс, что переводится как «жёлчный», поскольку здесь находится мельчайший жёлчный каналец, дающий начало желчевыделительной системе печени.
В центре печёночной клетки находится одно ядро (или два), некоторые из них очень крупные, с возрастом человека число таких ядер увеличивается.
Цитоплазма заполнена гранулами эндоплазматической сети, которая участвует в выработке белков плазмы. Здесь же происходит метаболизм сахаров, содержатся включения гликогена, количество которых резко увеличивается сразу после поступления в организм пищи, так же как и жира. Но больше всего гликогена накапливается в гепатоцитах за ночь.
В цитоплазме каждой клетки содержится примерно тысяча митохондрий (энергетических станций организма), хорошо развит комплекс Гольджи, который нужен для выведения синтезированных веществ.
Как работают печёночные клетки
На гепатоциты приходится основная рабочая нагрузка, поэтому при их массовом повреждении развивается печёночная недостаточность. Они нужны для выполнения следующих функций:
- Образование белков крови. Это альбумины, некоторые глобулины, факторы свёртывания, которые через поверхность мембраны гепатоцитов попадают непосредственно в кровь и работают в качестве транспортных белков, иммуноглобулинов и т. д.
- Производство начальной (печёночной) жёлчи. Этот сложный процесс осуществляется путём просачивания глюкозы, воды, электролитов и других веществ из кровеносных капилляров в жёлчные протоки, а также при активном выделении жёлчных кислот и молекул натрия в печёночные протоки. Окраску жёлчи придает пигмент билирубин.
- Превращение разных биохимических веществ в сахар. Он образуется из жиров, аминокислот, лактата, глицерина. Излишки из поступающей извне и синтезированной внутри клеток глюкозы откладываются про запас в виде гликогена. Этот резерв расходуется при голодании, интенсивной физической работе. При диабете он позволяет избежать моментального наступления гипогликемической комы, если пациент вовремя не поел или неправильно лечится.
- Образование холестерина, липидов, компонентов клеточных мембран (фосфолипидов), жирных кислот. Из холестерина потом образуются стероидные гормоны, жёлчные кислоты.
- Обезвреживание токсичных соединений (лекарств, алкоголя и других). Они инактивируются или превращаются в менее ядовитые водорастворимые вещества, которые потом выводятся с жёлчью через кишечник или с мочой через почки.
Важно! Значение гепатоцитов трудно переоценить. При их массовом повреждении нарушаются все виды обмена в организме, развивается общая интоксикация и повреждение головного мозга, может наступить смерть.
Почему разрушаются гепатоциты
Самыми главными врагами печени считаются:
- вирусы (возбудители гепатитов C и B, реже — краснухи, ВИЧ, Эпштейна-Барра и другие);
- алкоголь любой крепости;
- нерациональное питание (избыток жиров, сахара).
Они оказывают разрушительное действие на клетки печени либо прямо (например, этанол), либо через иммунную систему (вирусы), которая атакует собственные клетки, поражённые патогеном, вызывая распад гепатоцитов (цитолиз).
Кроме этих повреждающих факторов, на печень негативно влияют:
- лекарства (антибиотики, противотуберкулёзные, противогрибковые средства, антидепрессанты, стероидные гормоны и другие);
- промышленные яды;
- паразиты (амёбы, шистосомы, эхинококки);
- сбой в иммунитете (аутоиммунные патологии).
Как защитить печень от повреждающих факторов. Инфографика. Рассмотреть в полном размере
Больше всего подвержены разрушению гепатоцитов с последующим некрозом паренхимы и исходом в цирроз следующие категории пациентов:
- с ожирением;
- с сахарным диабетом;
- на длительном лечении тремя и более токсичными для печени лекарствами;
- работники вредных производств;
- приверженцы несбалансированного питания;
- с аутоиммунной патологией (волчанка, склеродермия);
- носители или больные хроническим гепатитом C и B.
Важно! Отсутствие в паренхиме нервных окончаний объясняет длительное бессимптомное течение патологий печени. Первые признаки зачастую появляются поздно, уже при циррозе печени. (Читайте об этом в статье про симптомы цирроза.)
Лабораторная диагностика позволяет обнаружить нарушение функционирования гепатоцитов значительно раньше, чем появятся выраженные симптомы. О нарушении функции печени судят по содержанию в крови аминотрансфераз, билирубина, косвенно по уровню липопротеидов, триглицеридов, альбумина, холестерина, мочевины.
Что такое регенерация
Печень настолько уникальна, что способна к самовосстановлению (регенерации) даже при гибели трёх четвертей паренхимы.
Но её возможности не безграничны. После массового отмирания гепатоцитов в ткани органа образуется гораздо больше соединительнотканных волокон, чем восстанавливается нормальных гепатоцитов. То же самое происходит после хирургического удаления части органа.
Механизм регенерации продолжает изучаться. Сегодня установлено, что в нём принимают участие стволовые клетки, расположенные недалеко от капилляров в дольках печени.
Они обладают способностью к интенсивному росту, при поражениях паренхимы перемещаются в очаг некроза.
Существует предположение, что этот процесс регулируют определённые белковые соединения (трансформирующий ростовой фактор), которые не допускают бесконтрольной пролиферации (разрастания) клеток.
Важно! При кратковременных негативных воздействиях на месте погибших гепатоцитов образуется ткань с нормальной организацией. При постоянном и (или) длительном действии повреждающих факторов паренхима восстанавливается с изменённым строением за счёт появления в ней соединительнотканных структур, похожих на рубец.
Вы можете задать вопрос врачу-гепатологу в х. Спрашивайте, не стесняйтесь!
Статья обновлялась в последний раз: 23.07.2019
Не нашли то, что искали?
Автор-эксперт: Гастроэнтеролог-гепатолог Екатерина Кашух
Подпишитесь на рассылку. Мы будем вам рассказывать, как пить и закусывать, чтобы не навредить здоровью. Лучшие советы от экспертов сайта, который читают больше 200 000 человек каждый месяц. Прекращайте портить здоровье и присоединяйтесь!
Источник: https://pohmelje.ru/nauka-i-pechen/anatomia/gepatocity/

 Это средство с натуральным составом поможет печени даже в самых тяжелых случаях…
Это средство с натуральным составом поможет печени даже в самых тяжелых случаях… 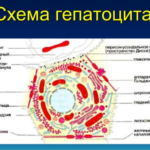 ядро;
ядро;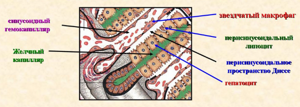
 Кандидат медицинских наук, врач В. М. Савкин:Очистка печени поможет омолодить организм за несколько дней и подарит дополнительных 15 лет жизни…
Кандидат медицинских наук, врач В. М. Савкин:Очистка печени поможет омолодить организм за несколько дней и подарит дополнительных 15 лет жизни… 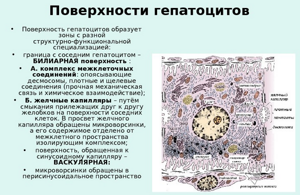
 синтезируют белки и гормоны;
синтезируют белки и гормоны;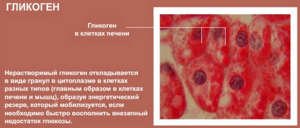
 Печень является единственным органом, который очищает организм от токсических агентов, попавших в него извне или образовавшихся в результате метаболического распада. Удаление токсинов алкоголя, лекарственных препаратов, ядов и метаболитов зависит от ферментов микросомального окисления.
Печень является единственным органом, который очищает организм от токсических агентов, попавших в него извне или образовавшихся в результате метаболического распада. Удаление токсинов алкоголя, лекарственных препаратов, ядов и метаболитов зависит от ферментов микросомального окисления. гепатиты различной этиологии;
гепатиты различной этиологии;



 Признаки диффузных изменений паренхимы печени практически не проявляются, выраженные симптомы наблюдаются у пациентов, когда болезнь находится на запущенной стадии, активно прогрессирует.
Признаки диффузных изменений паренхимы печени практически не проявляются, выраженные симптомы наблюдаются у пациентов, когда болезнь находится на запущенной стадии, активно прогрессирует. Поджелудочной железой называют непарный орган ЖКТ, у которого отсутствует полость. Между печенью и поджелудочной есть протоки, поэтому нарушение функциональности одного органа приводит к патологиям другого.
Поджелудочной железой называют непарный орган ЖКТ, у которого отсутствует полость. Между печенью и поджелудочной есть протоки, поэтому нарушение функциональности одного органа приводит к патологиям другого. Печень включает в себя дольки, посередине которых пролегают венозные сосуды, желчные каналы. Основное предназначение желчевыводящих каналов – отхождение желчи. Выводные протоки «пронзают» печень, а в конце замыкаются.
Печень включает в себя дольки, посередине которых пролегают венозные сосуды, желчные каналы. Основное предназначение желчевыводящих каналов – отхождение желчи. Выводные протоки «пронзают» печень, а в конце замыкаются.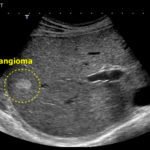 Определяют диффузные преобразования посредством ультразвукового исследования. Но для выявления первоисточника проблемы (первичное или вторичное заболевание), требуются дополнительные диагностические мероприятия.
Определяют диффузные преобразования посредством ультразвукового исследования. Но для выявления первоисточника проблемы (первичное или вторичное заболевание), требуются дополнительные диагностические мероприятия.