- Определение
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Осложнения
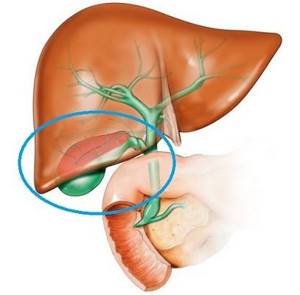
Некалькулезный холецистит – острое или хроническое воспаление стенки желчного пузыря, не сопровождающееся камнеобразованием.
Удаленный желчный пузырь
Синонимы: бескаменный холецистит.
Бескаменный холецистит является довольно часто встречающимся заболеванием. По данным официальной статистики каждые 6-7 человек из тысячи болеют острым или хроническим некалькулезным холециститом, на практике цифры оказываются в полтора-два раза выше. Женщины болеют в 3-4 раза чаще мужчин.
В отличие от калькулезной формы, бескаменный холецистит одинаково поражает, как взрослых, так и детей и подростков. И еще немного цифр: среди острых форм бескаменный холецистит составляет всего 5-10% от всех острых форм холецистита, но смертность от него выше, ввиду некоторой сложности его диагностики.
Причины
Основными причинами развития воспаления стенок желчного пузыря являются различные инфекционные процессы, происходящие в организме. В основном это: стафилококки, стрептококки, кишечные палочки, протеи. Пути проникновения этих микроорганизмов самые различные:
- Попадание из соседних органов нисходящим (из печени) или восходящим (кишечник и поджелудочная железа) путем; занос бактерий, вирусов, грибов и червей (реже) из кишечника является наиболее частой причиной развития бескаменного холецистита;
- Занос с кровью: этим путем проникает инфекция из отдаленных от желчного пузыря органов, к примеру, воспаление миндалин (обострение хронического тонзиллита, ангины), так часто встречающееся в детском и подростковом возрасте, при несвоевременном лечении, потенциально может стать причиной острого холецистита.
- Перенос по лимфатической системе, механизм похож на предыдущий, обычно так заносятся инфекции из органов анатомически приближенных к желчному пузырю: поджелудочная железа, кишечник, печень.
Но, инфекция не попадет в пузырь или не успеет вызвать воспаление его стенок, если не будет сочетания определенных предрасполагающих факторов строения и функционирования желчевыводящих путей, приводящих к застою желчи в них.
К таким факторам относят:
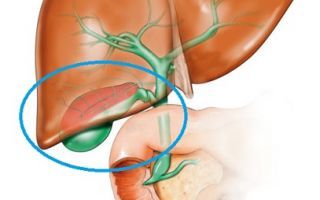
- Различные аномалии строения желчного пузыря или желчевыводящих протоков: перетяжки, перегибы, мешающие нормальному оттоку желчи;
Обычный желчный пузырь и варианты его строения.
- Дискинезии желчевыводящей системы – функциональное расстройство, характеризующееся неадекватным, замедленным «поведением» системы при прохождении пищи по желудочно-кишечному тракту. До сих пор не выяснена однозначная причина данного заболевания, но большинство ученых связывают его с психо-эмоциональными факторами жизни человека. К функциональным расстройствам также относят и дисфункции сфинктерного аппарата желчевыводящих путей;
- Некоторые паразитарные заболевания (лямблиоз, описторхоз, амебиаз, аскаридоз);
- Неправильное питание: редкое, но очень обильное; употребление алкоголя;
- Малоподвижный образ жизни;
- Гормональные заболевания;
- Ожирение;
- Эмоциональные стрессы, нервозность;
- Беременность: матка, при увеличении, сдавливает практически все органы женского организма;
- И, как ни странно, особенности половой жизни человека, в особенности женщин. Доказано, что нерегулярная половая жизнь, и, как следствие, нарушение менструальной функции, могут также приводить к хроническим воспалительным процессам в различных органах и тканях, в частности и в желчном пузыре.
желчный пузырь в разрезе
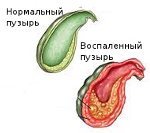
Воспаление в стенках органа ведут к определенным изменениям его структуры: стенки утолщаются и деформируются, слизистая утончается и принимает форму сетки, мышечная оболочка увеличивается, появляются рубцы. При переходе воспаления в более глубокие слои могут образовываться спайки с соседними органами.
Картина обострения хронического некалькулезного холецистита
Классификация
По наличию или отсутствию ранее острых приступов холецистит можно разделить на:
- острый, когда проявления холецистита появились впервые, в острой форме;
- хронический, который в свою очередь подразделяется на фазы:
- обострения (проявлениями ничем не отличается от острого);
- ремиссии (проявления минимальны и чаще всего связаны с погрешностями в диете, это вялотекущее воспаление в стенке пузыря, может протекать годами).
В зависимости от количества обострений заболевания по течению выделяют хронический некалькулезный холецистит:
- легкую форму, обострения не чаще 2 раз в год;
- среднетяжелую форму, 2-5 обострений в год;
- тяжелую форму, более 5 обострений в году.
Симптомы
Для фазы ремиссии хронического холецистита характерны следующие симптомы:
- боли в правом подреберье, иногда под «ложечкой», которые могут отдавать в правое плечо и под правую лопатку, редко в левую половину тела. Боли обычно тупые или тянущие и проходят самостоятельно или при приеме спазмолитиков через несколько часов, реже дней. Обычно они появляются при погрешности в диете: жареное, острое, соленое, копченое, употребление спиртных или газированных напитков; сильных стрессах или после чрезмерной физической нагрузки;
Места боли и иррадиции болей при холецистите
- боли также могут сопровождаться тошнотой и рвотой, хотя некоторые ученые склонны считать, что рвота не является проявлением конкретно холецистита, а скорее сопутствующей патологии ЖКТ: гастрита, панкреатита и т.д.;
- довольно часто пациенты с данной патологией рассказывают о появлении чувства горечи во рту после еды или при наклонах туловища вперед;
- запоры и/или поносы.
Типичная форма острого или обострения хронического бескаменного холецистита проявляется следующим:
- острая боль в правом подреберье;
- тошнота и частая, не приносящая облегчения, рвота, чаще с примесью желчи;
- отрыжка «с горечью»;
- повышение температуры от небольших цифр (37,2 – 37,5°С, так называемая субфебрильная температура) до фебрильных (выше 38,5° С);
- поносы, реже запор;
- вздутие живота.
Редко острый некалькулезный холецистит может протекать в виде атипичных форм:
- кардиалгической: характерны боли за грудиной, больше похожие на сердечные, могут появиться различные виды аритмий;
- кишечной: для этой формы характерны только поносы, чередующиеся с запорами, вздутие живота, без типичной болевой симптоматики.
Диагностика
При наличии типичных жалоб диагностика холецистита не вызывает особых проблем. Для врача правильный сбор жалоб, анамнеза, данных объективного исследования (осмотра, пальпации, перкуссии) составляет 90% постановки основного диагноза заболевания. Дополнительно используются такие методы, как:
- общий анализ крови, в котором будут присутствовать воспалительные изменения: увеличение лейкоцитов, СОЭ…
- биохимический анализ крови, который сможет более детально рассказать о причинах холецистита, например: воспаление печени или поджелудочной железы;
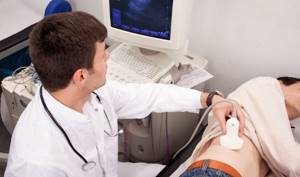
- УЗИ органов брюшной полости, которое является золотым стандартом диагностики холециститов. При данном исследовании можно обнаружить особенности строения пузыря и протоков, увеличение толщины стенок пузыря, их расслоение, наличие или отсутствие камней в пузыре и протоках, распространенность процесса, а именно не вовлечена ли в воспаление околопузырная клетчатка, состояние соседних органов и многое другое, важное для постановки диагноза и определения тактики дальнейшего лечения.
УЗИ желчного пузыря, норма и утолщение стенок, характерное для воспаления желчного пузыря.
Остальные методы являются вспомогательными и помогают в выяснении причин заболевания и дифференциальной диагностики при нетипичных проявлениях болезни: ЭГДС, РХПГ, КТ ОБП, МРТ ОБП, ЭКГ.
Лечение
Лечение данного заболевания, как и большинства заболеваний в гастроэнтерологии, в первую очередь начинается с формирования образа жизни:
- Пациентам показана диета с ограничением жирного, жареного, острого, копченого, алкоголя, продуктов, вызывающих вздутие живота, особенно в периоды обострения; питание должно быть частым и дробным; адекватный питьевой режим (по данным международных исследований от 2 литров чистой воды в сутки);
- Адекватная двигательная активность;
- Своевременное лечение воспалительных заболеваний;
- Ограничение психоэмоционального напряжения: формирование режима труда и отдыха;
- Ферментные препараты курсами (Фестал, Креон, Панкреатин, Мезим) по месяцу 2 раза в год или во время и после обострения заболевания;
- Желчегонные препараты на основе урсодезоксихолевой кислоты курсами (препараты артишока).
Лечение острых форм холецистита, зависимости от его тяжести, проводится на дому или, чаще, в стационарных условиях. Оно включает в себя:
- антибиотикотерапию, согласно чувствительности возбудителя;
- дезинтоксикационную терапию (выведение токсинов – продуктов жизнедеятельности микроорганизмов, из крови);
- уменьшение болевого синдрома, чаще с этой целью используются спазмолитики: Дротаверин, Папаверин, Спазматон.
При тяжелых формах холецистита, частых его обострениях рекомендована операция: холецистэктомия (удаление желчного пузыря). Чаще операции назначаются в плановом порядке в межприступный, так называемый «холодный» период, иногда операции проводятся в остром периоде по жизненным показаниям: при расслоении или разрывах стенки пузыря.
Виды холецистэктомий: лапароскопическая и открытая.
Осложнения
Самым страшным осложнением, и, к счастью, самым редким, является разрыв желчного пузыря с развитием желчного перитонита, чаще встречается развитие воспаления в околопузырной клетчатке и рядом расположенных органах. Хронический бескаменный холецистит является частой причиной формирования камней в желчном пузыре и развития калькулезной формы холецистита.
Источник: https://medsila.com/zabolevanija/gastroenterology/zhelchnyj-puzyr/acalculous-cholecystitis
Бескаменный холецистит: симптомы, причины, диагностика и лечение
Что такое хронический бескаменный холецистит
Хронический бескаменный холецистит — это воспалительное заболевание желчного пузыря. Основными симптомами являются боли под правой реберной дугой, высокая температура, нарушение пищеварения и другие реакции, вызванные воспалением.
Причины, симптомы, а также лечение и диагностику бескаменного холецистита мы подробно рассмотрим в данной статье.
Причины заболевания
Желчный пузырь является одним из самых важных органов в человеческом организме, его функции тесно связаны с функциями почек и печени, следовательно, необходимо комплексное и незамедлительное медикаментозное лечение. Бескаменный холецистит чаще всего проявляет себя практически незаметно, поэтому очень важно обратиться к врачу. Причины появления бескаменного холецистита:
- Самая распространенная причина — бактериальное поражение: стафилококки, кишечная палочка, протей, смешанная флора. Они могут проникнуть из кишечника или других органов. Бывают случаи, когда желчный пузырь поражается от несвязанного с ним органа. Например, холецистит может развиться из-за не до конца вылеченного заболевания легких.
- Сахарный диабет, заболевание артерий, повышенное артериальное давление также могут вызвать холецистит.
- В ряду случаев заболевание может быть вызвано аллергической реакцией на разные раздражители.
- Дисфункция желчевыводящих путей.
- Сбой в режиме питания, несоблюдение диеты, употребление вредной жирной и пищи, дефицит количество витаминов, чрезмерное употребление алкоголя.
- Нарушение поступления и циркуляции крови в желчном пузыре, образование тромбов.
- Хирургическое вмешательство: операции на близлежащие органы в области с желчным пузырем.
- Обширные ожоги.
- Отек большого дуоденального сосочка. Он контролирует поступление ферментов в двенадцатиперстную кишку.
- Заболевания, вызванные паразитическими организмами: аскаридоз, сальмонеллез, описторхоз, скарлатина, эхинококкоз.
- Заболевание сфинктера Одди — канала, регулирующего отток желчи и панкреатического сока в двенадцатиперстную кишку.
- Физические травмы брюшной полости, перегибы желчного пузыря или его протоков, деформация органа при неестественном положении тела.
- Внешние факторы: нервное напряжение, частые стрессы, малоактивный образ жизни.
- Нарушение эндокринной системы: ожирение, нерегулярная половая жизнь.
- Беременность.
Классификация
Бескаменный холецистит делится на: хронический или острый. Отмечаются стадии заболевания: обострение, угасание и ремиссия. Также подразделяют степени тяжести заболевания: легкая, средняя, тяжелая.
Признаки течения заболевания могут быть типичными для холецистита и атипичными, так как бескаменный холецистит протекает почти бессимптомно. По природе осложнений заболевание подразделяют на неосложненный или осложненный.
В зависимости от симптоматики, выделяют и другие формы заболевания. Самой сложной формой принято считать атипичную форму, ее сложно диагностировать, из-за того, что она напоминает другие болезни, а так же из-за нестандартного появления:
- после травмы живота, хирургического вмешательства;
- размножения бактерий;
- оседание камней и цероида;
- аритмия, боль под ребром после приема жирной еды;
- частая изжога, приступы тошноты, сильная отрыжка независимо от приема пищи;
- нарушение стула, запоры.
Основные симптомы
Из-за воздействия бактерий, вызывающих воспалительные процессы, нормальная работа желчного пузыря нарушается. Сопровождается эта патология болью под правым ребром. Врачами принято считать, что симптомы бесскаменного холецистита следующие:
- Боль, острая или ноющая, может отдавать в правую руку, плечо, лопатку.
- Постоянное чувство тяжести в области правой реберной дуги.
- Вспышка боли после употребления алкоголя, жареной и жирной пищи. Болезненные и неприятные ощущения возрастают при любой физической нагрузке, будь это занятие спортом или поднятие тяжести.
- Сильная рвота, после которой тошнота не уменьшается. Симптом не зависит от приема пищи.
- Постоянная горечь и жажда во рту. Жажда не спадает даже после употребления воды.
- Газообразование, метеоризм, пустая отрыжка.
- Чередование диареи и запоров.
- Жар и лихорадочное состояние. Появляется если болезнь вызвана инфекцией.
- Тахикардия.
- Самые редкие симптомы: бессонница и раздражительность.
Если обнаружили один из симптомов у себя, обратитесь ко врачу, он поставит вам точный диагноз.
Методы диагностики
Только специалист может поставить точный диагноз. Врач должен осмотреть пациента, задать ряд вопросов. Это необходимо для выяснения времени появления первой боли и ее причины. Это позволит выяснить ступень развития и степень тяжести заболевания.
Дополнительно врачом назначается сдача анализов крови и мочи. Это выявит инфекцию и уровень воспаления органа.
Для определения внешних и внутренних изменений органа назначают:
- Ультразвуковое обследование, которое поможет определить, способен ли желчный пузырь выталкивать желчь и покажет наличие желчных каменей на стенках;
- Дуоденальное зондирование поможет узнать, насколько поврежден орган и установить степень поражения бактериями;
- Пероральная холецистография поможет определить, насколько изменился орган по форме, размерам и положению;
- HIDA-сцинтиграфия даст полную информацию о желчевыводящей системе;
- Внутривенная холеграфия даст понять, в каком состоянии находятся желчевыводящие пути.
Обычно врачи назначают 2-3 исследования, этого достаточно, чтобы поставить диагноз и оценить клиническую ситуацию органа.
Лечение бескаменного холецистита:
Курс лечебной терапии назначается на основе медицинских исследований желчного пузыря. Как правило, лечение может проходить медикаментозным путем. Хирургическое вмешательство требуется в индивидуальных случаях.
Холестероз стенки желчного пузыря: что это такое, симптомы
- Медикаментозное лечение предполагает прием антибиотиков, нестероидных противовоспалительных лекарств, таблетки от спазмов, таких как: «Но-шпа», «Папаверин», «Атропин». В обязательном порядке пациенту необходимо употреблять желчегонные средства, которые направлены на выработку и способствуют оттоку желчи. Лекарства будут предотвращать развитие осложнений и обострений. Медикаментозное лечение будет проходить от 10 до 14 дней, если в этом промежутке времени пациент не чувствует улучшений, его в срочном порядке госпитализируют.
- Кроме медикаментозного лечения, пациенту важно соблюдать диету и специальные указания по питанию, которые ему выпишет врач. Без соблюдения этих указаний время лечения увеличится и состояние ухудшится, появится риск вмешательства хирурга. Пациенту противопоказана жирная и жареная пища, алкогольные напитки в любом виде. В диетические предписания могут входить мясные блюда из нежирного мяса, овощей, рекомендуется готовить блюда в духовке или на пару.
- В лечении бескаменного холецистита врачи не исключают фитотерапию, но ее нельзя использовать как единственное средство лечения. Это может навредить здоровью. Настойки из мяты, ромашки и календулы уменьшат боль и снимут спазм, успокоят желчный пузырь.
- Если все-таки дело дойдет до хирургического вмешательства, то переживать тоже не стоит. Операция происходит без скальпеля, используют лапароскопическую аппаратуру. Этот способ поможет обойтись без лишней травматичности органов, тканей и значительно уменьшит время послеоперационного восстановления в несколько раз. В животе пациента делают 4-5 прокола для лапароскопической аппаратуры и быстро оперируют. Лапраскопический метод операций не повреждает ткани на теле пациента, а шрамы на теле становятся незаметными. После процедуры, место операции аккуратно зашивается.
Профилактика болезни
Легкая форма хронического бескаменного холецистита не требует хирургического вмешательства, лечится быстро медикаментозными средствами. Медикаментозной терапии и фитотерапии будет достаточно для того, чтобы облегчить симптомы избавиться от заболевания. Во избежание рецидивов потребуется соблюдение профилактических мер. Чтобы обезопасить себя от болезни, необходимо:
- Своевременно лечить инфекционные и вирусные заболевания.
- Придерживаться правильного питания, уменьшить употребление жареной и жирной пищи.
- Употреблять витамины, избегать стрессовых ситуаций, начать занятия спортом для, а для закрепления результата необходимо следовать здоровому образу жизни.
К лечению более тяжелых форм заболевания необходимо подходить более ответственно, так как есть риск летального исхода.
Прогноз
При своевременном лечении холецистита и здоровом питании, регулярных физических нагрузках можно предотвратить появление болезни вновь.
Бескаменный холецистит: виды, признаки, как лечить Ссылка на основную публикацию
Мы используем cookie для улучшения качества нашего ресурса. При просмотре сайта Вы соглашаетесь на использование нами cookie.Принять Отклонить Подробнее
Privacy & Cookies Policy
Источник: https://MyPechen.com/beskamennyj-holetsistit/
Причины, симптомы и лечение бескаменного холецистита
Бескаменный холецистит – воспалительное заболевание желчного пузыря, которое не приводит к возникновению конкрементов в полости органа. Патология может протекать в острой и хронической форме. Холецистит без камней при отсутствии своевременной терапии способен перейти в калькулезную форму.
Стоит детальнее рассмотреть, что это такое, каковы симптомы и лечение патологии.
Основные формы болезни
Острый бескаменный холецистит представляет собой воспаление органа, которое развивается вследствие проникновения патогенных бактерий, вирусов или паразитов.
Характерно бурное начало заболевания, пациент нуждается в срочной госпитализации в стационар.
Данная форма болезни встречается у 2-5% пациентов с острым холециститом, развивается у людей любой возрастной группы с одинаковой частотой у мужчин и женщин.
Хронический некалькулезный холецистит – длительный и вялотекущий воспалительный процесс, который приводит к фиброзным изменениям стенок органа, нарушению его моторики. Патологию чаще диагностируют у женщин, нередко болезнь развивается у детей. Согласно статистике, хронический бескаменный холецистит развивается у 10% пациентов, которые имеют патологии желчного пузыря в анамнезе.
Почему развивается болезнь?
Возникновение бескаменного холецистита обусловлено проникновением патогенных агентов в полость желчного пузыря.
Чаще инфицирование развивается вследствие перемещения микробов восходящим путем из поджелудочной железы (при хронических панкреатитах), кишечника (у пациентов с дисбактериозом, колитом, энтеритом). Гораздо реже инфекционные агенты распространяются гематогенным, лимфогенным путем.
В таких случаях патология диагностируется, если у пациентов в организме присутствует очаг хронической инфекции: аппендицит, аднексит, кариес, тонзиллит и пневмония.
Выделяют следующие факторы, провоцирующие развитие воспалительных процессов в желчном пузыре:
- Функциональные расстройства желчевыводящих путей;
- Патологии эндокринной системы, которые провоцируют нарушение менструального цикла, развитие ожирения;
- Застой желчи;
- Паразитарные инвазии в организме;
- Гиподинамия;
- Злоупотребление спиртными напитками;
- Несбалансированное питание;
- Курение;
- Дисфункция сфинктера Одди;
- Эмоциональное и физическое перенапряжение.
Как проявляется заболевание?
Острый бескаменный холецистит имеет бурное начало. Пациенты отмечают развитие интенсивного болевого синдрома в правом подреберье, иррадиирующего в лопатку, плечо, поясницу. Характерно повышение температуры до 380 С. Болезненные ощущения сопровождаются жаждой, запором, повышенным газообразованием, тошнотой. Характерно усиление боли при легком поколачивании живота в области печени.
Хронический бескаменный холецистит провоцирует появление болевого синдрома и диспепсические нарушения. Болезненные ощущения возникают в правом боку под ребрами, характеризуются ноющим характером. Многие пациенты отмечают, что боль развивается на фоне употребления алкогольных напитков, жареной и жирной пищи. Иногда болезненность сопровождается нарушением сна, повышенной раздражительностью.
Диспепсический синдром провоцирует такие симптомы бескаменного холецистита:
- Чередование диареи и запоров;
- Появление отрыжки воздухом;
- Горечь в ротовой полости;
- Тошнота;
- Повышенное газообразование;
- В стадии обострения характерно повышение температуры до субфебрильных значений.
Эзофагалгическая форма хронического некалькулезного холецистита имеет такие признаки:
- Тяжесть в животе;
- Частая изжога, которая лишь на время купируется лекарственными препаратами;
- Болезненность за грудиной;
- Незначительная дисфагия.
Бескаменный холецистит хронический иногда протекает в кишечной форме, тогда пациенты отмечают болезненность в области кишечника, длительные запоры, повышенное образование газов. При кардиалгической форме у человека возникает аритмия, загрудинные боли, изменения на ЭКГ.
Диагностические мероприятия
Чтобы назначить адекватное лечение хронического бескаменного холецистита, необходимо провести комплексную диагностику. На приеме врач должен собрать анамнез заболевания, провести осмотр. Во время пальпации отмечаются болезненные ощущения, усиливающиеся во время вдоха.
В рамках диагностических мероприятий пациенту назначаются такие процедуры:
- Биохимическое исследование крови. Характерно повышение уровня таких соединений: щелочная фосфатаза, трансаминазы, γ-глутамилтранспептидаза;
- УЗИ. В рамках процедуры врач отмечает деформацию пузыря, неоднородность желчи, утолщение стенок, снижение сократимости органа после употребления желчегонной пищи;
- Холецистография. В рамках исследования оценивают моторику и концентрационные возможности желчного пузыря;
- Дуоденальное зондирование. Методика помогает оценить выраженность воспаления, взять желчь на исследование.
Особенности терапии острого холецистита
Если диагностирован острый бескаменный холецистит, то лечить пациента следует исключительно в условиях стационара. При отсутствии осложнений лечащий врач может придерживаться выжидательной тактики на фоне массивной антибиотикотерапии.
Выбор антибиотика зависит от клинической картины заболевания. Если температура повышена незначительно, состояние пациента стабильно, то назначают Ампициллин, Цефикс.
На фоне тяжелой септицемии показана комбинация средств из группы аминогликозидов, уреидопенициллинов и Метронидазола
Во время хирургического вмешательства врач использует одну из следующих техник:
- Проведение традиционной холецистэктомии;
- Иссечение органа посредством видеолапароскопии;
- Проведение лапароскопической холецистэктомии через мини-доступ.
Терапия хронической формы
Лечение хронического бескаменного холецистита направлено на снижение риска развития обострений. С этой целью пациенту рекомендуют придерживаться принципов здорового образа жизни, отказаться от вредных привычек, питаться сбалансировано. Дополнительно назначают медикаментозную терапию, которая предполагает использование следующих групп препаратов:
- Антибиотики широкого спектра действия показаны в период обострения, когда у пациента повышается температура тела;
- Прокинетики, которые нормализуют моторику пищеварительных органов (Мотилиум, Мотилак, Тримедат);
- Спазмолитические препараты (Дротаверин, Папаверин) назначают для устранения болевого синдрома;
- Желчегонные средства (Фламин, Урсосан, Аллохол) повышают продукцию желчи;
- Ферментативные препараты (Пангрол, Креон, Панкреатин) позволяют уменьшить выраженность диспепсических расстройств.
Профилактика рецидивов
Лечение бескаменного холецистита предполагает исключение физических нагрузок, если у пациента появились выраженные болезненные ощущения. После нормализации состояния следует придерживаться активного образа жизни, регулярно заниматься спортом, совершать пешие прогулки, делать гимнастику, плавать.
Облегчить самочувствие пациента позволяет диетическое питание, которое предполагает соблюдение таких принципов:
- Исключить из рациона алкоголь, жирную, жареную, острую пищу, маргарин;
- Питаться дробно 6 раз в сутки небольшими порциями;
- Нормализовать питьевой режим;
- Ежедневный рацион должен включать диетические сорта мяса, овощи, фрукты, растительные масла, крупы;
- Продукты следует тщательно пережевывать, блюда должны быть теплыми (температура не более 450 С);
- Пищу необходимо готовить на пару, запекать, отваривать, тушить.
Острый и хронический бескаменный холецистит приводят к развитию воспаления желчного пузыря, провоцирующего нарушение функциональности органа. Заболевание провоцирует возникновение выраженного болевого синдрома, нарушение пищеварения. Поэтому пациенты нуждаются в проведении комплексной и эффективной терапии.
(1
Источник: https://zpdoc.ru/bolezni/beskamennyj-holecistit-simptomy
Хронический бескаменный холецистит
Хронический бескаменный холецистит – воспалительное поражение желчного пузыря, протекающее без образования желчных конкрементов и сопровождающееся моторно-тонической дисфункцией желчевыводящих путей по типу дискинезии и дисхолии. Хронический бескаменный холецистит протекает с болями в правом подреберье, диспепсическими расстройствами, субфебрилитетом. Диагностика некалькулезного холецистита строится с учетом лабораторных данных, результатов дуоденального зондирования, холецистографии, целиакографии, УЗИ желчного пузыря, холесцинтиграфии. Лечение обострения хронического бескаменного холецистита включает прием спазмолитиков, антибиотиков, ферментных препаратов, холецистокинетиков или холеретиков, фитотерапию. В случаях упорного течения холецистита производится холецистэктомия.
Хронический бескаменный холецистит встречается с частотой 6-7 эпизодов заболевания на 1000 населения. В гастроэнтерологии на долю хронического некалькулезного холецистита приходится 5-10% всех случаев воспаления желчного пузыря. У женщин заболевание развивается в 3-4 раза, чем у мужчин.
Некоторые авторы склонны рассматривать хронический бескаменный холецистит в качестве физико-химической стадии холестеринового калькулеза, предшествующей образованию желчных конкрементов и поэтому требующей назначения превентивного лечения.
Однако, как показывает практика, у многих пациентов с хроническим бескаменным холециститом развития желчнокаменной болезни в дальнейшем так и не происходит.
Хронический бескаменный холецистит
Непосредственными этиологическими агентами при хроническом бескаменном холецистите выступают инфекционные возбудители: кишечная палочка, энтерококки, стафилококки, протей, смешанная флора.
Они проникают в желчный пузырь восходящим путем из кишечника (при дисбактериозе, колитах, энтеритах), гепато-панкреатической зоны (при хроническом панкреатите).
Реже инфекция распространяется гематогенно или лимфогенно из отдаленных очагов хронического воспаления (при пародонтозе, хроническом тонзиллите, аппендиците, пневмонии, пиелите, аднексите и др.).
К предрасполагающим факторам, на фоне которых инфекционные агенты могут активизироваться и вызывать воспаление желчного пузыря, относят:
При хроническом бескаменном холецистите происходит утолщение и деформация стенок желчного пузыря, слизистая приобретает сетчатую структуру за счет чередования участков атрофии и полиповидного утолщения складок.
Отмечается гипертрофия мышечной оболочки с развитием в ее толще рубцово-фиброзной ткани.
При переходе воспаления на субсерозный и серозный слой могут развиваться перихолецистит, спайки с соседними органами, микроабсцессы и псевдодивертикулы.
По степени тяжести различают легкую, среднюю и тяжелую формы хронического бескаменного холецистита. В течении заболевания выделяют стадии обострения, стихания обострения, стойкой или нестойкой ремиссии.
Характер развития хронического бескаменного холецистита может быть рецидивирующим, монотонным и перемежающимся.
В зависимости от осложнений различают осложненный и неосложненный вариант хронического некалькулезного холецистита.
По клиническому течению выделяют типичную и атипичные (кишечную, эзофагалгическую, кардиалгическую) формы хронического бескаменного холецистита.
Типичная форма хронического бескаменного холецистита развивается у 2/3 пациентов. Клиническая картина складывается из болевого и диспепсического синдромов.
Боли при некалькулезном холецистите локализуются в правом подреберье, иногда – в эпигастрии; имеют ноющий характер, возникают или усиливаются после употребления жирной и жареной пищи, специй, алкоголя. Возникновение желчной колики нетипично для хронического бескаменного холецистита.
В случае развития перихолецистита болевой синдром приобретает постоянный характер; боли становятся интенсивными, иррадиируют в поясницу, правое плечо и лопатку. Иногда у больных с хроническим бескаменным холециститом развиваются симптомы неврастении: бессонница, раздражительность.
Диспепсические расстройства при хроническом бескаменном холецистите характеризуются тошнотой, отрыжкой воздухом, постоянным горьким привкусом во рту, метеоризмом, чередованием поносов и запоров.
При обострении хронического бескаменного холецистита развивается субфебрилитет; высокая лихорадка может свидетельствовать о развитии холангита или эмпиемы желчного пузыря.
Холангит характеризуется кожным зудом, при поражении печени отмечается желтуха.
Атипичная эзофагалгическая форма хронического бескаменного холецистита протекает с упорной изжогой, тяжестью и болями за грудиной, легкой непостоянной дисфагией.
При кишечной форме хронического бескаменного холецистита преобладают боли в кишечнике, метеоризм, склонность к запорам.
Кардиалгическая форма характеризуется аритмиями (чаще экстрасистолией), загрудинными болями, изменениями ЭКГ (уплощением, инверсией зубца Т).
Течение хронического бескаменного холецистита может осложняться реактивным гепатитом, хроническим холангитом, калькулезным холециститом, эмпиемой желчного пузыря, перфорацией стенки желчного пузыря и развитием перитонита.
При физикальном обследовании пальпация живота в проекции желчного пузыря болезненна; болезненность усиливается на вдохе (симптом Кера) и при поколачивании по правой реберной дуге ребром ладони (симптом Ортнера) и др. При биохимическом исследовании крови определяются повышенные уровни трансаминаз, щелочной фосфатазы, γ-глутамилтранспептидазы.
К важнейшим визуализирующим и инструментальным методам диагностики хронического бескаменного холецистита принадлежат УЗИ желчного пузыря, холецистография, целиакография, холесцинтиграфия, дуоденальное зондирование.
На основании дуоденального зондирования возможно судить о степени воспалительного поражения желчного пузыря.
Типичными макроскопическими изменениями порции В (пузырной желчи) служат ее мутность, наличие хлопьев и слизи; при микроскопии желчи обнаруживается большое количество лейкоцитов и десквамированного эпителия, повышенное содержание билирубина, белка, кристаллы холестерина и пр. При бакпосеве желчи выявляется микробная флора.
С помощью холецистографии у пациентов с хроническим бескаменным холециститом оценивается моторная и концентрационная функция желчного пузыря, его форма и положение.
Эхографическими признаками хронического бескаменного холецистита служат деформация желчного пузыря, изменение его размеров, утолщение или атрофия стенок, неровность внутреннего контура, наличие негомогенного содержимого с включениями неоднородной желчи. После приема желчегонного завтрака прослеживается сниженная сократимость желчного пузыря.
Дифференциальную диагностику хронического бескаменного холецистита проводят с дискинезиями желчевыводящих путей, ЖКБ, хроническим холангитом, неспецифическим язвенным колитом, болезнью Крона.
В большинстве случаев лечение хронического бескаменного холецистита консервативное. Рекомендуется диетическое питание: частый дробный прием пищи с исключением жирных, жареных, острых блюд, газированных напитков и алкоголя.
При абдоминальных болях назначаются спазмолитики (платифиллин, дротаверин, папаверин и др.). При обострении хронического бескаменного холецистита и его сочетании с холангитом показана антибактериальная терапия препаратами широкого спектра действия (цефазолин, амоксициллин, эритромицин, ампициллин, фуразолидон и др.) с учетом высеянной из желчи микрофлоры.
Для нормализации пищеварения рекомендуется прием ферментных препаратов (панкреатина). С целью усиления секреции желчи может потребоваться прием холеретиков (сухой желчи, фитопрепаратов); для стимуляции сокращения желчного пузыря – холецистокинетиков (сульфата магния, сорбитол).
В периоды обострений и ремиссии хронического бескаменного холецистита целесообразны курсы фитотерапии – прием отваров ромашки, мяты, цветков календулы, шиповника, солодки и др. Вне обострения рекомендуются слепые тюбажи, лечение минеральными водами, ЛФК.
Показаниями к хирургическому лечению хронического бескаменного холецистита служат упорное течение заболевания, выраженная деформация желчного пузыря, перихолецистит, «отключенный» желчный пузырь, присоединение неподдающихся лечению холангита и панкреатита. В этих случаях выполняется холецистэктомия (открытая, лапароскопическая или из мини-доступа).
Легкая степень хронического бескаменного холецистита с нечастыми обострениями имеет благоприятное течение. Прогноз ухудшается в случае частых обострений, средне-тяжелом течении, развитии осложнений.
Профилактикой хронического бескаменного холецистита служит своевременная терапия острого холецистита, санация инфекционных очагов, устранение обменных и невротических нарушений, соблюдение правильного режима питания, профилактика кишечных инфекций и глистных инвазий.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/chronic-acalculous-cholecystitis
Бескаменный холецистит: причины, признаки, симптомы, лечение
Бескаменный холецистит — воспаление органа без образования камней, которое характеризуется отсутствием конкрементов в органе, в отличие от желчнокаменной болезни.
Чаще всего у людей встречается хронический бескаменный холецистит, но также он бывает и острой формы, и связан он с бактериальным, вирусным или паразитарным инфицированием органа.
Чаще болеют патологией представительницы прекрасного пола, причём возраст особенного значения не играет.
Одни специалисты считают, что хронический бескаменный холецистит является предвестником ЖКБ, однако исследования не подтверждают этого, так как у большинства пациентов с этим заболевание желчнокаменная болезнь так и не развивается, поэтому другие учёные против этой теории.
Причины
- Если говорить про хронический бескаменный холецистит, то причины его развития — попадание в орган инфекции гематогенным или лимфогенным путём из отдалённых очагов хронической инфекции в организме человека. В частности, это заболевание часто выявляется у людей с:
- Острый бескаменный холецистит часто является следствием попадания возбудителя непосредственно в орган. Вызвать заболевание может:
- Эти возбудители проникают в орган восходящим путём, при воспалительных процессах в кишечнике и инфекционных процессах.
Некоторые болезни также могут становиться предрасполагающими факторами к развитию этого заболевания.
Например, холестаз и дисфункция жёлчных путей часто становятся предрасполагающими факторами к развитию этой патологии. Кроме того, от неё страдают люди с ожирением, дисменореей и люди, имеющие очаги глистных инвазий в организме.
Причины заболевания кроются и в неправильном образе жизни: в недостаточной активности, неправильном питании, злоупотреблении алкоголем и табаком и т. д. Поэтому лечение патологии, прежде всего, требует нормализации образа жизни пациента.
В отличие от острой формы патологии, при хронической происходят воспалительные изменения не только в верхнем слое слизистой, но и во внутренних слоях, с образованием спаек, абсцессов, перехолицист, псевдодивертикул.
Особенности классификации
Хроническая форма патологии бывает нескольких разновидностей:
- лёгкой;
- средней;
- тяжёлой.
Кроме того, классифицируется патологическое состояние по клиническим проявлениям, согласно которым бывает типичным и атипичным. Следует отметить, что заболевание в хронической форме имеет несколько стадий течения. Сначала отмечается обострение симптоматики, затем её затихание, а после – период развития стойкой или нестойкой ремиссии.
Острый бескаменный холецистит, как ясно из названия, имеет одну форму проявления – острую, в период которой симптомы патологии ярко выражены.
Симптоматика болезни
Следует сказать, что признаки заболевания будут идентичными, независимо от того хроническая это форма или острая форма. Основные симптомы складываются из болевого синдрома и диспептических расстройств.
То есть человек жалуется на боль, которая носит ноющий характер и может локализоваться либо в области эпигастрия, либо в правом подреберье.
При употреблении солёной, острой, жирной пищи, жареных продуктов болевые ощущения усиливаются.
Другие симптомы, связанные с наличием болевого синдрома при этом патологическом состоянии, это:
- раздражительность;
- нарушение сна;
- сонливость и головные боли в дневное время суток.
Симптомы диспептического синдрома также крайне выражены в острой фазе патологии. К ним относятся:
- чередование поносов с запорами;
- тошнота;
- рвота;
- появление горького привкуса во рту;
- метеоризм;
- отрыжка.
Хроническая форма заболевания протекает на фоне повышенной температуры, вплоть до лихорадки. Кроме того, если лечение болезни длительное время не проводится, может развиться, например, эмпиема жёлчного пузыря, которую характеризуют симптомы желтухи.
Очень часто симптомы таких патологий, как острый бескаменный холецистит или хронический дополняют симптомы поражения близлежащих органов вследствие их вовлечения в воспалительный процесс. Это чревато развитием серьёзных осложнений, которые ухудшают прогноз заболевания и могут представлять угрозу для жизни пациента.
Диагностика
Для того чтобы поставить диагноз, врач выслушивает жалобы пациента и проводит его осмотр. При пальпации живота отмечается болезненность в области поражённого органа, которая усиливается при вдохе. Также у пациента наблюдается симптом Ортнера – усиление болевых ощущений при поколачивании по области правого подреберья.
Для диагностики пациенту назначают лабораторные анализы, позволяющие выявить воспалительный процесс, а также проводят инструментальное исследование:
- УЗИ;
- холецистографию;
- дуоденальное зондирование и некоторые другие методики (по предписанию лечащего врача).
Проведение дуоденального зондирования
Лечение
Преимущественно лечится это заболевание консервативным методом. Если у человека обнаружен хронический бескаменный холецистит, лечение будет состоять в нормализации образа жизни и питания. Показан частый приём пищи, но небольшими порциями. При этом из рациона исключаются жареные и жирные продукты, острое, солёное, копчёное, алкоголь и газировка.
Когда пациента беспокоят сильные боли, показан приём спазмолитиков – лучше других с болевым синдромом справляются платифиллин и дротаверин. При остром бескаменном холецистите, а также при хроническом в стадии обострения, показано назначение антибактериальных препаратов для уничтожения возбудителя.
Применяются антибиотики широкого спектра, поскольку установить вид возбудителя достаточно проблематично при этом заболевании – требуется посев желчи на микрофлору. Пока результаты анализа не готовы, самыми распространёнными антибиотиками, которые назначаются пациентам, являются цефазолин, ампициллин, амоксициллин.
Когда же возбудитель выделен, врач корректирует антибиотикотерапию, оставляя или добавляя определённые препараты.
Чтобы нормализовать пищеварительную функцию, показан приём ферментативных средств. Кроме того, нужно принимать холеретики, чтобы усилить секрецию жёлчи.
Хорошим вспомогательным средством лечения является фитотерапия. Некоторые травы прекрасно снимают воспаление и улучшают ток желчи по протокам, поэтому медикаментозная терапия зачастую дополняется приёмом травяных настоев. С этой целью можно использовать ромашку, цветы календулы, мяту, шиповник, солодку и другие растения.
В тех случаях, когда болезнь имеет затяжное течение и не поддаётся медикаментозному лечению, показана хирургическая операция. Также назначается операционное вмешательство тогда, когда из-за заболевания у пациента развиваются тяжёлые осложнения, грозящие его жизни.
Прогноз недуга при лёгкой и средней форме – благоприятный. Тяжёлая форма опасна своими осложнениями, поэтому прогноз в этом случае зависит от своевременности обращения к врачу и компетентности врачебных действий.
Источник: https://SimptoMer.ru/bolezni/zheludochno-kishechnyj-trakt/1836-beskamennyy-kholetsistit-simptomy

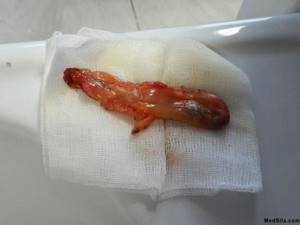 Удаленный желчный пузырь
Удаленный желчный пузырь 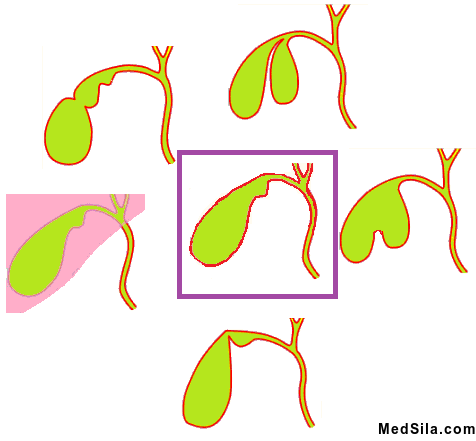 Обычный желчный пузырь и варианты его строения.
Обычный желчный пузырь и варианты его строения. 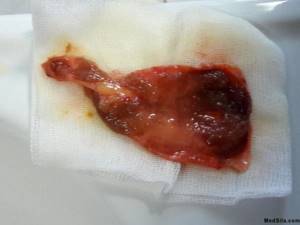 желчный пузырь в разрезе
желчный пузырь в разрезе 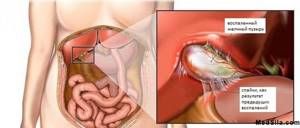 Картина обострения хронического некалькулезного холецистита
Картина обострения хронического некалькулезного холецистита 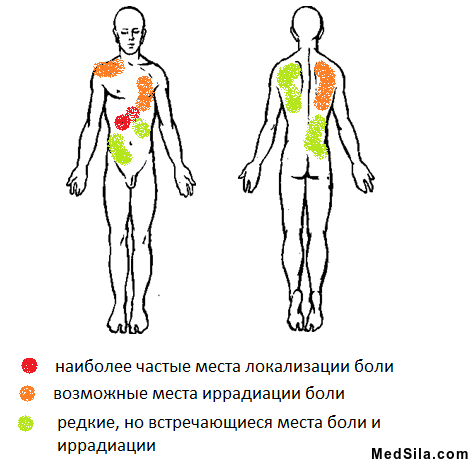 Места боли и иррадиции болей при холецистите
Места боли и иррадиции болей при холецистите 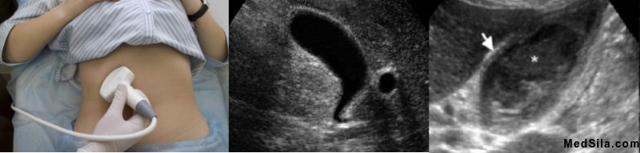 УЗИ желчного пузыря, норма и утолщение стенок, характерное для воспаления желчного пузыря.
УЗИ желчного пузыря, норма и утолщение стенок, характерное для воспаления желчного пузыря. 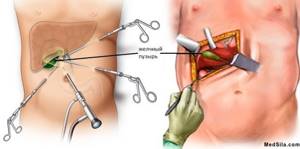 Виды холецистэктомий: лапароскопическая и открытая.
Виды холецистэктомий: лапароскопическая и открытая.