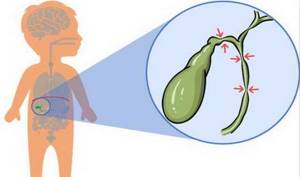
Атрезия желчевыводящих путей – тяжелый порок развития, возникающий сразу после появления младенца на свет. Он характеризуется пожелтением кожных покровов, постепенным ухудшением самочувствия младенца, приобретением урины цвета пива, обесцвечиванием каловых масс. Определение болезни проводят с помощью диагностических тестов. Единственный метод лечения – хирургическое вмешательство.
Общее описание болезни
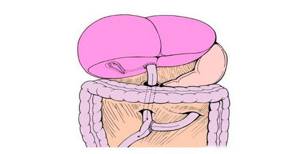
Атрезия желчевыводящих путей – заболевание, при котором частично или полностью перекрыт выход из желчного пузыря. Секретируемая жидкость накапливается, нарушается билирубиновый обмен. Это вещество выделяется в кровь, доходя до гематоэнцефалического барьера. Проникнув в головной мозг, билирубин вызывает тяжелую энцефалопатию. Пациент гибнет в течение нескольких месяцев.
Атрезия встречается достаточно редко. Обнаруживается желтизна кожных покровов, которая в норме встречается у всех новорожденных, но в этом случае она не проходит более 2 недель. Это повод для беспокойства. Состояние опасно для пациента, постоянно ухудшается его самочувствие. Из-за боли в животе ребенок отказывается от еды, организм постепенно истощается.
Симптомы патологии желчевыводящих путей нарастают быстро. Родители и врачи должны определить разновидность заболевания в течение 1-2 месяцев жизни новорожденного. После этого образуются непоправимые изменения для организма, которые устранить будет невозможно.
Чем больше затягивать с походом к врачу и проведением операции, тем выше риск гибели. В 3-4 месячном возрасте хирургическое вмешательство не проводят. Поэтому при запоздалой диагностике врачу и родителям необходимо проводить только симптоматическую поддерживающую терапию.
Причины
Причины атрезии полностью не выявлены. Существуют гипотетические причины, вследствие которых развивается этот процесс. В норме из желчного пузыря открыт просвет в желчевыводящие пути. У пациента наблюдается их перекрытие. Врачи предполагают следующие причины заболевания:
- наличие во время вынашивания плода у матери вирусных инфекций;
- воспаление печеночной ткани у плода, вследствие чего в эндотелии желчевыводящих ходов образуется фиброз, который перекрывает просвет;
- сужение путей во внутриутробном или послеродовом периоде вследствие хронического воспалительного процесса;
- генетическая мутация, нарушающая эмбриональную закладку органов, при заболевании желчный может вовсе отсутствовать.
В тяжелых случаях заболевание дополняется другими патологическими процессами. Вне зависимости от того, какая причина вызвала атрезию путей, проводится хирургическое лечение, чтобы восстановить функциональность. При завершении операции терапия может дополняться симптоматическими средствами, чтобы улучшить состояние пациента.
Классификация
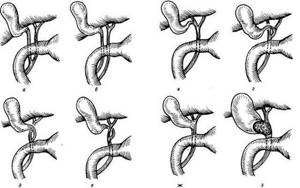
В зависимости от того, какая аномалия сформировалась, атрезию путей подразделяют на следующие виды:
- гипоплазию – неполное перекрытие путей, вследствие чего желчь выделяется недостаточно, большая часть остается в пузыре;
- атрезия – полное перекрытие желчевыводящих путей, что приводит к гибели пациента в течение нескольких месяцев;
- нарушение ветвления – желчевыводящие протоки могут быть излишне изветвленными, что затрудняет проход желчи или полностью перекрывает его;
- нарушение слияния – отсутствие выхода в печеночную ткань;
- формирование кист – в стенках ходов формируются пузыри, заполненные жидкостью, что затрудняет проход секрета;
- аномалии холедоха – нарушение нормального строения протока, что вызывает отсутствие прохождение секрета (перфорация, стеноз).
В зависимости от локализации очага поражения, приводящего к атрезии, болезнь подразделяют на следующие разновидности:
- внутрипеченочная – непроходимость образуется в области выхода протока в печеночную ткань;
- внепеченочная – очаг поражения находится в месте отверстия желчного пузыря или любой области ходов до печени;
- смешанная патология.
У пузыря в норме определяется несколько протоков. В зависимости от того, какой из них поражен, дифференцируется:
- корригируемая атрезия – поражен общий желчный и общий печеночный проток;
- некоррегируемая атрезия – поражение протока в воротах печени, образуется фиброз (замещение соединительной тканью).
В зависимости от локализации очага поражения, количества вовлеченных желчевыводящих ходов, врач выбирает методы хирургического лечения.
Симптомы
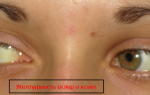
Признаки атрезии желчевыводящих путей определяются не сразу. У всех новорожденных образуются физиологическая желтуха. Она может держаться вплоть до нескольких недель. Чаще всего новорожденных с этой болезнью выписывают из роддома, не подозревая о ней. О наличии патологии родители догадываются, когда желтизна кожных покровов не проходит.
Постепенно атрезия дополняется другими признаками.
- Нарастание желтухи. Цвет кожных покровов постепенно меняется на зеленый оттенок.
- Изменения в выделительной системе. Кал становится белого цвета. Моча приобретает темно-коричневый оттенок. Если такое нарушение сохраняется более недели, сочетается с желтухой, это самый яркий признак болезни.
- Из-за боли в эпигастрии новорожденный отказывается от еды, постепенно истощается. Индекс массы тела доходит до минимума.
- Новорожденный становится вялым, неподвижным. Чаще всего он спит, в перерывах между сном беспокойный, постоянно кричит.
- При повышении уровня билирубина до критических отметок образуется кожный зуд. Это делает младенца еще более беспокойным.
- У ребенка отсутствуют навыки, которые образуются концу 1 и 2 месяца жизни других детей.
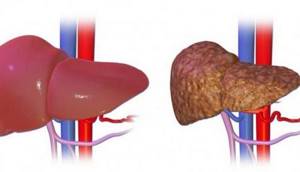
- Размеры печени постепенно увеличиваются (гепатомегалия), так как ее паренхима воспаляется из-за отсутствия желчи. Патология приводит к замещению гепатоцитов соединительной тканью.
- Гепатомегалия дополняются увеличением селезенки (спленомегалия).
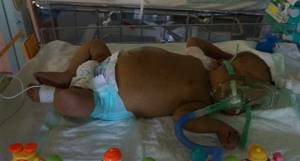
- Из-за патологии печеночной ткани нарушается проницаемость сосудистой стенки воротной вены. Жидкость из нее выходит в брюшную полость, такое состояние называется асцит. Если к нему дополняется бактериальная инфекция, образуется нагноение и сепсис (заражение крови).
- Гепатит постепенно формирует печеночную недостаточность, которая достигает своего пика к 4-5 месяцами жизни младенца.
- Из-за нарушения кровообращения образуется сосудистая сетка на стенке живота. Появляются небольшие кровоизлияния вблизи кожных поверхностей.
При отсутствии экстренного хирургического лечения при полной атрезии больные умирают, не доживая до года. Смерть наступает вследствие осложнений.
Если у больного наблюдается частичная атрезия, он может дожить до 12-летнего возраста. Далее при отсутствии лечения наступает смерть.
Диагностика
Чем раньше выявится заболевание, тем меньше риск непоправимых осложнений для ребенка. Самое опасное состояние начинается, когда гепатоциты замещаются соединительной тканью. Это необратимый процесс. Поэтому на патологию должны обратить внимание специалисты в роддоме или педиатры на первичном или последующих осмотрах.
Врач определяет болезнь с помощью нескольких диагностических тестов.
- Сбор анамнеза со слов родителей. Они жалуются на беспокойство ребенка, поднятие температуры тела, желтизну кожных покровов, изменение цвета выделений.
- Общий осмотр. Появляются желто-зеленые кожные покровы. Если патология осложнена, живот увеличивается в размерах при асците, на его поверхности появляются сосудистые звездочки, небольшие кровоизлияния.
- В общем анализе крови определяется повышение лейкоцитов и СОЭ. Это свидетельствует о наличии воспалительных процессов в организме. При осложненном заболевании будет снижаться количество эритроцитов и тромбоцитов.
- Общеклинический анализ мочи указывает на потемнение ее цвета.
- В биохимическом анализе крови диагностируют резкое превышение билирубина, АЛТ, АСТ, щелочной фосфатазы. Протромбиновый индекс резко уменьшается.
- В копрограмме обнаруживается резкое уменьшение стеркобилина, который является продуктом билирубинового обмена.
- УЗИ органов брюшной полости. Измеряют параметры печени, селезенки, желчного пузыря и путей. Определяется гепатоспленомегалия. Паренхима неоднородная, в ней присутствует фиброзная ткань. Воротная вена увеличена в размерах, что вызывает асцит. Внутри желчного накапливается много секретируемой жидкости. Протоки желчи могут быть перекрыты полностью или частично, с резким ветвлением.
- Биопсия печеночной ткани. Извлекают частичку органа, исследуя его с помощью гистологического анализа. Определяется фиброз паренхимы, то есть гепатоциты замещаются соединительной тканью. Если болезнь обнаружена в стадии цирроза, возможно озлокачествление клеток.
- Магнитно-резонансная холангиография. С помощью метода МРТ определяется строение органов брюшной полости. Методику чаще применяют перед операцией, чтобы выявить точную локализацию места поражения.
- Диагностическая лапароскопия. Если врач не уверен в результатах исследования, он может назначить диагностическую процедуру. То есть брюшная полость пациента вскрывается, смотрят внутреннее содержимое. Врач определяет воспаление печеночной ткани и желчного пузыря, перекрытие желчных протоков.
С помощью диагностических тестов врач выявит точную локализацию поражения. Он проведет дифференциальный диагноз врожденной патологии с другими состояниями и заболеваниями:
- физиологическая желтуха новорожденных;
- гепатит;
- механическое пережатие желчевыводящих ходов;
- камни и пробки в желчевыводящих ходах.
На основе проведенных диагностических тестов ставится достоверный диагноз. Только после этого возможно проведение терапии.
Лечение
Первые несколько месяцев после рождения болезнь только начинается. Впоследствии образуются непоправимые изменения для состояния здоровья.
Появляется фиброз и цирроз печени, асцит, нарушение кровообращения, некроз желчного пузыря, билирубиновая энцефалопатия. Все эти нарушения необратимы, даже при проведении лечения.
Поэтому операция назначается до 2-3 месяцев жизни новорожденного. После этого возраста она будет безрезультатной.
Хирург делает отверстие в желчевыводящих путях с креплением анастомоза в области печени и кишечника. Если на этот момент болезнь осложнилась, назначают портокавальное шунтирование. То есть пациенту внедряют клапан для оттока венозной крови мимо печени. Это снижает давление, улучшает гемодинамику, уменьшает риск поражения печеночной ткани.
Наложение анастомоза не гарантирует полного излечения заболевания. Он устанавливается лишь на время, пока для ребенка не найдут подходящего донора печени. В ином случае постепенно паренхима органа воспаляется, гепатоциты погибают. Следствием является появление цирроза и злокачественного перерождения печени.
В тяжелых случаях развивается фиброз, цирроз, недостаточность органа. Необходима экстренная трансплантация. Донор должен полностью подходить больному по генетическому материалу. Чаще всего используют часть органа от родителя, который полностью совместим с младенцем.
Осложнения
Если лечение не проводилось, постепенно появляются осложнения для пациента:
- фиброз, цирроз печеночных клеток;
- печеночная недостаточность;
- расширение воротной вены печени с выходом ее содержимого наружу;
- асцит – накопление жидкости в брюшной полости;
- пневмония, формирующаяся вследствие сниженной функции иммунной системы;
- сердечно-сосудистая недостаточность, появляющаяся при патологии воротной вены;
- присоединяющиеся инфекции, которые распространяются на органы брюшной полости, респираторный тракт;
- внутренние кровоизлияния из печени, воротной вены, желудочно-кишечного тракта.
Осложнения приводят к резкому ухудшению самочувствия больного. Плаксивость переходит в обездвиженность и постоянный сон. Его сознание утрачивается, постепенно он впадает в кому.
Прогноз
Единственным вариантом положительного исхода заболевания является своевременное обращение к врачу, проведение диагностических тестов, выявление причины болезненной симптоматики. Если операция будет проведена до 2-3 месячного возраста младенца, прогноз благоприятный. Со временем органы ребенка восстановятся.
Когда атрезия осложнилась, сильно поражена паренхима, прогноз будет положительным только в том случае, если найдется донор органа. Но в дальнейшем младенцу понадобится симптоматическая терапия, так как начались осложнения.
Если нарушение проходимости желчевыводящих путей было обнаружено на поздних этапах, операция не подходит. Повышается риск гибели младенца при вскрытии брюшной полости. Такие дети доживают до года, затем погибают от осложнений. При частичной атрезии ребенок может дожить до 10-12 лет, затем погибнет от осложнений.
Профилактика
Не существует специфических методов профилактики атрезии желчевыводящих путей. Это связано с тем, что врачи не выяснили до конца истинную причину заболевания. Женщине во время беременности рекомендуется придерживаться следующих правил:
- избегать контакта с заболевшими людьми;
- отказаться от посещения общественных водоемов, мест скопления большого количества людей, медицинских учреждений;
- каждые 2 недели проходить обследование у лечащего врача со сдачей лабораторных анализов;
- проводить исследования УЗИ 2-3 раза за всю беременность;
- исключить вредные привычки в виде употребления алкоголя, наркотиков, сигарет.
Атрезия желчевыводящих путей – опасное заболевание, при котором пациент погибает, не доживая до года. Единственный способ для благоприятного исхода – оперативное вмешательство. Его требуется проводить экстренно. Важно своевременное выявление патологии желчевыводящей систем, которое должно быть в роддоме или в период осмотра у педиатра в первые месяцы жизни ребенка.
Источник: https://zdravpechen.ru/bolezni/atreziyu-zhelchevyvodyashhih-putej.html
Что такое атрезия желчевыводящих путей
Атрезия желчевыводящих путей – это врожденный дефект, характеризующийся отсутствием билиарных путей или их частичной непроходимостью. Один из вариантов заболевания – гипоплазия – недоразвитие желчевыводящих протоков.
Оперативное вмешательство (операция Касаи) – единственный способ лечения атрезии желчевыводящих путей, однако несмотря на успешность операции, риск смерти составляет более 50%. Патология приводит к желудочно-кишечному кровотечению, печеночной недостаточности, циррозу, бактериальному или вирусному заражению. В результате этих осложнений дети умирают в первые два года жизни.
Распространенность аномалии: у новорожденных атрезия встречается в 1 из 20 тысяч родов. Это – более 8% среди всех внутриутробных дефектов развития внутренних органов. У 20% детей атрезия желчных протоков комбинируется с другими внутриутробными дефектами: пороками сердца, кишечника, отсутствием селезенки или полиспленией (когда много селезенок).
Причины
Атрезия частично сформированных желчевыводящих путей у новорожденных формируется из-за таких причин:
- Внутриутробные инфекции: краснуха, герпес или цитомегаловирус.
- Неонатальный гепатит (воспаление печени). Воспалительные заболевания приводят к разрушению клеток печени и повреждению тканей желчных путей. Из-за этого в желчном пузыре застаивается желчь и выводящие пути обрастают соединительной тканью. В просвете протока появляются рубцы. Они, увеличиваясь в размере, перекрывают путь.
- Ишемия (недостаточное кровоснабжение) билиарных протоков. Часто ишемия тканей носит приобретенный характер и обнаруживается в первую неделю жизни в результате воспалительных заболеваний.
Первичная атрезия желчных путей, то есть полное отсутствие билиарного тракта у младенца, образуется из-за нарушения внутриутробного развития. Так, каждый орган в организме имеет свою закладку, на основе которой он растет и формируется. При истинной атрезии строение этой закладки нарушается или она не появляется вовсе.
Классификация
Существует несколько классификаций атрезии желчных протоков:
- Анатомическое строение:
- гипоплазия – недоразвитие органа;
- атрезия – полное отсутствие желчевыводящих путей или частичная их закупорка;
- нарушение разветвления или слияние отдельных трактов.
- наличие кист в протоках;
- врожденный стеноз (перекрытие просвета тракта).
- Расположение атрезии:
- внутри печени;
- вне печени;
- смешанная (вне печени и внутри нее).
- По степени разрастания соединительной тканью:
- Первая степень: в процесс вовлекается менее половины протоков;
- Вторая степень: вовлеклось более 50% протоков без формирования патологических образований;
- Третья степень: вовлечено больше половины трактов с формированием узелков.
Симптомы
Клиническая картина билиарного заращения проявляется на фоне доношенности ребенка на 2-3 или 4 день после рождения. В это время появляются первые признаки желтухи: кожа и слизистые оболочки приобретают желтушный оттенок.
Важно: часто желтуху на фоне атрезии путают с физиологической желтухой новорожденных (нормальным преходящим состоянием, которое исчезает самостоятельно к 7-8 дню жизни). С предварительным диагнозом «затянувшаяся физиологическая желтуха» маму с ребенком выписывают.
К этому времени присоединяется второй характерный симптом – ахоличный стул. Темный цвет калу придает именно желчь, которая не выходит из пузыря из-за непроходимости или отсутствия протоков, поэтому стул обесцвечивается.
Параллельно нарастает желтуха, увеличивается печень и интенсивно окрашивается моча в цвет темного пива. Внешне увеличивается живот, а на его поверхности расширяются подкожные вены из-за повышения внутрибрюшного давления.
В течение первого месяца состояние ребенка может быть относительно стабильным: малыш сосет, питается и набирает массу тела. Однако в период внешнего благополучия развивается дефицит витамина К. Возникает геморрагический синдром: на теле появляются точечные кровоизлияния.
Ко второму месяцу жизни увеличивается селезенка. Нарастает давление в портальной системе печени: появляется асцит – в брюшной полости из-за повышения проницаемости сосудов накапливается жидкость. Общее состояние ребенка ухудшается: пропадает аппетит, нарушается сон, появляется рвота и беспокойство. На фоне дефицита витамина К появляется рвота с примесями крови.
Если к 5-6 месяцу заболевание не выявили и не применили хирургическое лечение, формируется билиарный цирроз печени. Начинает чесаться кожа, ребенок становится апатичным, безучастным, сонливым. Он быстро утомляется. Развивается печеночная недостаточность. Усиливается портальная гипертензия, расширяются сосуды пищевода, из-за чего возрастает риск пищеводного кровотечения.
Если к первому году жизни заболевание не поддалось лечению, ребенок в результате осложнений умирает. Редко дети с атрезией желчевыводящих путей доживают до 10 лет.
Диагностика
Патология имеет ключевые диагностические критерии:
- Жалобы. С первых дней жизни малыша родители могут наблюдать пожелтение кожи и слизистых оболочек, ахоличный стул и темную мочу.
- Динамика заболевания: желтушность кожи развивается на 3-4 день после рождения, которая постепенно нарастает, вплоть до зеленоватого оттенка кожи. Ахоличность кала при атрезии наблюдается в течение как минимум 10 первых дней жизни. Как правило, именно этот симптом указывает на наличие заболевания.
- Объективный осмотр: врач пальпирует живот и обнаруживает увеличение печени и селезенки. Кожа желтовата, кал ахоличен.
- Лабораторная диагностика. В общем анализе крови наблюдается увеличение количества лейкоцитов, повышение скорости сворачивания эритроцитов, анемия и низкий уровень тромбоцитов. Биохимическое исследование крови показывает повышение прямого билирубина и щелочной фосфатазы. Анализ кала фиксирует отсутствие желчных пигментов. Иммуноферментный анализ в 75% случаев указывает на наличие цитомалегаловирусной инфекции.
- Инструментальные методы. На ультразвуковом исследовании не наблюдаются желчные протоки. Аналогично на магнитно-резонансной и компьютерной томографии. Холецистохолангиография выявляет степень непроходимости билиарных трактов. Дополнительно для дифференциальной диагностики назначают нейросонографию, электрокардиограмму и эхокардиограмму.
- Консультация смежных специалистов. Они нужны для детализации клинической картины и уточнения состояния ребенка. Назначается консультация детского хирурга, гепатолога, невролога и кардиолога.
- Если показатели сомнительны, показана диагностическая лапароскопия – операция, цель которой состоит в том, чтобы осмотреть органы брюшной полости и выявить патологический очаг.
- После того, как жизненные показатели здоровья ребенка подошли под эти критерии и после консультации детского хирурга, выставляется диагноз «атрезия желчевыводящих протоков» и малыша госпитализируют в стационар для лечения.
Лечение
Атрезия лечится только в условиях стационара. Показаний для домашнего лечения нет. Способ лечения – хирургическое вмешательство, также назначается поддерживающая медикаментозная терапия.
Хирургическое
При частичной непроходимости или заращении выполняется холедохоэнтероанастомоз. Цель операции – искусственно создать желчевыводящее соустье между общим печеночно-желчным протоком и тонкой кишкой.
При истинной атрезии, когда протока нет вообще, создается канал между печенью и тонким кишечником, по которому проходит желчь. Оперативное лечение есть смысл проводит до двух месяцев жизни малыша, позже наступают необратимые изменения.
Операция противопоказана при высоком риске кардиологического шока.
Консервативное
Принципы поддерживающей медикаментозной терапии:
- Гемостатические препараты (Этамзилат натрия). Они останавливают кровотечение. Назначаются после операции как симптоматическая терапия кровоизлияний.
- Антибиотики и противогрибковые средства (Цефуроксим, Амикацин, Флуконазол). Назначаются для профилактики бактериального осложнения и в качестве подготовки к операции, чтобы предотвратить инфицирование.
- Обезболивание (Анальгин, Аспирин, Индометацин). Их принимают после операции, чтобы снять послеоперационный болевой синдром.
- Инфузионная терапия (Физиологический раствор, Раствор альбумина 10%, Глюкоза 5%). Она восстанавливает объем циркулирующей крови, нормализирует водно-солевой и кислотно-щелочной баланс.
- Питание (Витаминные комплексы, аминокислотные комплексы). Восстанавливает недостаток питательных веществ.
- Желчегонные препараты (Урсодезоксихолиевая кислота). Стимулирует пассаж желчи в кишечник.
- Также назначается симптоматическая терапия, например, противовирусные средства, если обнаружили вирус, или неврологические препараты, если в клинической картине наблюдаются неврологические нарушения.
- Лечение считается эффективным в таких случаях:
- устранились признаки желтухи;
- послеоперационная рана натянулась, нет инфицирования и симптомов нагноения;
- лабораторные анализы нормализируются;
- желчь поступает в тонкий кишечник и кал приобретает желтый цвет.
Профилактика
Заболевание носит врожденных характер, поэтому специфической профилактики нет.
Прогноз
При патологии прогноз неблагоприятный: цирроз печени развивается быстро, достигая пика к 1-1,5 года жизни. Если к этому времени не вылечить болезнь, ребенок умирает к концу второго года жизни. При успешной операции жизнь продлевается на несколько лет, а трансплантация печени способна отстрочить смерть на 3-5 лет.
Если операция прошла без осложнений, ребенка выписывают из стационара. Родителям даются рекомендации по питанию и уходу. В дальнейшем малыш наблюдается детским хирургом, гастроэнтерологом и гепатологом.
Заключение
Атрезия желчевыводящих путей – это врожденный дефект, при котором желчевыводящие пути отсутствуют, недоразвиты или в них есть непроходимость. Причина – нарушение внутриутробного развития вследствие инфекций или нарушения формирование закладки. Симптомы: на 3-4 день появляется желтуха, кал обесцвечивается.
Увеличивается печень и селезенка, на теле появляются точечные кровоизлияния. Без лечения к шестому месяцу жизни развивается билиарный цирроз печени. Заболевание диагностируется при помощи жалоб, лабораторных и инструментальных методов исследования. Основное лечение – хирургическое, которое поддерживается медикаментозно.
Прогноз неблагоприятный: ко второму году жизни ребенок умирает. Операция отсрочивает смерть на 2-3 года.
(1
Источник: https://zpdoc.ru/bolezni/atreziya-zhelchevyvodyashhih-putej
Особенности строения и течения заболеваний желчных протоков
Содержание статьи:
Дорогие читатели, желчные протоки (желчные пути) выполняют одну важную функцию — они проводят желчь до кишечника, которая играет ключевую роль в пищеварении.
Если по каким-то причинам она периодически не доходит до двенадцатиперстной кишки, возникает прямая угроза для поджелудочной железы. Ведь желчь в нашем организме ликвидирует опасные для этого органа свойства пепсина. Также она эмульгирует жиры.
Через желчь выводятся холестерин и билирубин, потому что они не могут отфильтровываться почками в полном объеме.
Если протоки желчного пузыря непроходимы, страдает весь пищеварительный тракт. Острая закупорка вызывает колику, которая может закончиться перитонитом и срочным проведением операции, частичная непроходимость нарушает функциональность печени, поджелудочной железы и других значимых органов.
Давайте поговорим о том, что такого особенно в желчных протоках печени и желчного пузыря, почему они начинают плохо проводить желчь и что нужно делать, чтобы избежать неблагоприятных последствий такой закупорки.
Анатомия желчных протоков
Анатомия желчных протоков достаточна сложна. Но важнго в ней разобраться, чтобы понять, как функционирует билиарный тракт. Желчные протоки бывают внутрипеченочными и внепеченочными.
Изнутри они имеют несколько эпителиальных слоев, железы которых выделяют слизь.
Желчный проток имеет билиарную микробиоту — отдельный слой, который образует сообщество микробов, предупреждающих распространение инфекции в органах желчевыводящей системы.
Внутрипеченочные желчные протоки имеют древовидную систему строения. Капилляры переходят в сегментарные желчные протоки, а те, в свою очередь, впадают в долевые протоки, которые уже за пределами печени образуют общий печеночный проток. Он входит в пузырный проток, отводящий желчь из желчного пузыря и образующий общий желчный проток (холедох).
Перед входом в двенадцатиперстную кишку общий желчный проток переходит в выводной проток поджелудочной железы, где они объединяются в печеночно-поджелудочную ампулу, которая отделена сфинктером Одди от двенадцатиперстной кишки.
Заболевания, вызывающие непроходимость желчных протоков
Болезни печени и желчного пузыря так или иначе влияют на состояние всей желчевыводящей системы и вызывает закупорку желчных протоков или их патологическое расширение в результате хронического воспалительного процесса и застоя желчи. Провоцируют непроходимость такие заболевания, как желчнокаменная болезнь, холецистит, перегибы желчного пузыря, наличие структур и рубцов. В таком состоянии больной нуждается в срочной медицинской помощи.
Закупорку желчных протоков вызывают следующие болезни:
- кисты желчных путей;
- холангит, холецистит;
- доброкачественные и злокачественные опухоли поджелудочной железы и органов гепатобилиарной системы;
- рубцы и стриктуры протоков;
- желчнокаменная болезнь;
- панкреатит;
- гепатит и цирроз печени;
- глистные инвазии;
- увеличенные лимфоузлы печеночных ворот;
- хирургические вмешательства на желчных путях.
Большая часть заболеваний билиарной системы вызывает хроническое воспаление желчевыводящих путей. Оно приводит к утолщению стенок слизистой и сужению просвета протоковой системы. Если на фоне подобных изменений камень попадает в проток желчного пузыря, конкремент частично или полностью перекрывает просвет.
Желчь застаивается в желчных путях, вызывая их расширение и усугубляя симптомы воспалительного процесса. Это может приводить к появлению эмпиемы или водянки желчного пузыря. Долгое время человек терпит незначительные симптомы закупорки, но в конечном счете начнут возникать необратимые изменения слизистой желчевыводящих путей.
Чем это опасно
Если забиты желчные протоки, необходимо как можно скорее обратиться к специалистам. В противном случае произойдет практически полное выпадение печени из участия в детоксикации и пищеварительных процессах.
Если вовремя не восстановить проходимость внепеченочных или внутрипеченочных желчных протоков, может возникнуть печеночная недостаточность, которая сопровождается поражением центральной нервной системы, интоксикацией и переходит в тяжелое коматозное состояние.
Закупорка желчевыводящих протоков может возникать сразу после приступа желчной колики https://gelpuz.ru/zhelchnaya-kolika на фоне перемещения конкрементов. Иногда непроходимость возникает без каких-либо предварительных симптомов. Хронический воспалительный процесс, который неизбежно возникает при дискинезии желчевыводящих протоков, желчнокаменной болезни, холецистите, приводит к патологическим изменениям в строении и функциональности всей билиарной системы.
При этом желчные протоки расширены, в них могут находиться мелкие конкременты. Желчь перестает поступать в двенадцатиперстную кишку в нужное время и в необходимом объеме.
Эмульгация жиров замедляется, нарушается обмен веществ, снижается ферментативная активность поджелудочной железы, пища начинает загнивать и бродить. Застой желчи во внутрипеченочных протоках вызывает гибель гепатоцитов — клеток печени.
В кровоток начинают поступать желчные кислоты и прямой активный билирубин, который провоцирует повреждение внутренних органов.
Всасывание жирорастворимых витаминов на фоне недостаточного поступления желчи в кишечник ухудшается, а это приводит к гиповитаминозу, нарушению функций свертывающей системы крови.
Если застревает крупный камень в желчном протоке, он сразу закрывает его просвет. Возникают острые симптомы, которые сигнализируют о тяжелых последствиях непроходимости желчевыводящих путей.
Как проявляется закупорка протоков
Многие из вас наверняка считают, что если желчные протоки забиты, симптомы сразу будут настолько острыми, что не получится их терпеть. На самом деле клинические проявления закупорки могут нарастать постепенно.
У многих из нас возникали дискомфортные ощущения в области правого подреберья, которые иногда длятся даже по несколько дней. Но мы не спешим с этими симптомами к специалистам.
А подобная ноющая боль может говорить о том, что желчные протоки воспалены или даже забиты камнями.
По мере ухудшения протоковой проходимости появляются дополнительные симптомы:
- острые опоясывающие боли в области правого подреберья и живота;
- пожелтение кожи, появление механической желтухи;
- обесцвечивание кала на фоне нехватки желчных кислот в кишечнике;
- зуд кожных покровов;
- потемнение мочи из-за активного выведения прямого билирубина через фильтр почек;
- сильная физическая слабость, повышенная утомляемость.
Обращайте внимание на симптомы нарушения проходимости желчных протоков и заболеваний билиарной системы. Если на начальном этапе пройти диагностику, изменить характер питания, можно избежать опасных осложнений и сохранить функциональность печени и поджелудочной железы.
Диагностика болезней желчных протоков
Заболевания желчевыводящей системы лечат гастроэнтерологи или гепатологи. К этим специалистам вы должны обратиться, если у вас имеются жалобы на боли в области правого подреберья и другие характерные симптомы. Главным методом диагностики заболеваний желчных протоков является ультразвуковое исследование. Посмотреть рекомендуется поджелудочную железу, печень, желчный пузырь и протоки.
Если специалист обнаруживает стриктуры, опухоли, расширение холедоха и протоковой системы, дополнительно будут назначены следующие исследования:
- МРТ желчных протоков и всей билиарной системы;
- биопсия подозрительных участков и новообразований;
- кал на копрограмму (обнаруживают низкое содержание желчных кислот);
- биохимия крови (повышение прямого билирубина, щелочной фосфатазы, липазы, амилазы и трансаминаз).
Анализы крови и мочи назначают в любом случае. Помимо характерных изменений в биохимическом исследовании, при непроходимости протоков происходит удлинение протромбинового времени, наблюдается лейкоцитоз со сдвигом влево, уменьшается количество тромбоцитов и эритроцитов.
Особенности лечения
Тактика лечения патологий желчных протоков зависит от сопутствующих заболеваний и степени закупорки просвета протоковой системы. В остром периоде назначают антибиотики, проводят дезинтоксикацию. В таком состоянии серьезные оперативные вмешательства противопоказаны. Специалисты стараются ограничиться малоинвазивными методами лечения.
К ним относятся следующие:
- холедохолитотомия — операция по частичному иссечению общего желчного протока с целью его освобождения от камней;
- стентирование желчных протоков (установка металлического стента, который восстанавливает протоковую проходимость);
- дренирование желчных протоков с помощью установки катетера в желчные пути под контролем эндоскопа.
После восстановления проходимости протоковой системы специалисты могут планировать более серьезные хирургические вмешательства. Иногда закупорка бывает спровоцирована доброкачественными и злокачественными новообразованиями, которые приходится удалять, нередко вместе с желчным пузырем (при калькулезном холецистите).
Тотальная резекция проводится с помощью микрохирургических инструментов, под контролем эндоскопа. Врачи удаляют желчный пузырь через небольшие проколы, поэтому операция не сопровождается обильной кровопотерей и длительным реабилитационным периодом.
Во время холецистэктомии хирург должен оценить проходимость протоковой системы. Если камни или стриктуры остаются в желчных протоках после удаления пузыря, в послеоперационном периоде могут возникать сильные боли и неотложные состояния.
Удаление забитого камнями пузыря в определенном роде спасает от разрушения другие органы. И протоки в том числе.
Не стоит отказываться от операции, если она необходима и угрожает всей желчевыводящей системе. От застоя желчи, воспаления, размножения инфекционных возбудителей страдает весь пищеварительный тракт и иммунная система.
Нередко человек на фоне болезней протоков начинает резко худеть, плохо себя чувствовать. Он вынужден ограничивать активность, отказываться от любимой работы, потому что постоянные болевые приступы и проблемы со здоровьем не позволяют полноценно жить. И операция в этом случае предупреждает опасные последствия хронического воспаления и застоя желчи, включая злокачественные опухоли.
Лечебная диета
При любых заболеваниях желчных протоков назначают диету №5. Это предполагает исключение жирных, жареных продуктов, алкоголя, газированных напитков, блюд, провоцирующих газообразование. Главная цель такого питания — снизить повышенную нагрузку на билиарную систему и предупредить резкий ход желчи.
При отсутствии выраженной боли можно питаться в привычном режиме, но только в том случае, если вы и раньше не злоупотребляли запрещенными продуктами. Старайтесь полностью отказаться от трансжиров, жареных блюд, острот, копченостей, полуфабрикатов. Но при этом питание должно быть полноценным и разнообразным. Важно есть часто, но небольшими порциями.
Народная медицина
Прибегать к лечению народными средствами, когда желчные протоки забиты, необходимо с особой осторожностью. Многие рецепты на основе трав оказывают сильное желчегонное действие.
Применяя подобные методы, вы рискуете собственным здоровьем.
Так как почистить желчевыводящие протоки травяными сборами без риска развития колики невозможно, не стоит экспериментировать с травами в домашних условиях.
Сначала убедитесь в отсутствии крупных конкрементов, которые могут вызвать закупорку протоковой системы.
Если будете использовать желчегонные травы, отдавайте предпочтение тем, которые оказывают мягкое воздействие: ромашка, шиповник, семена льна, бессмертник. Предварительно все-таки посоветуйтесь с врачом и проведите УЗИ.
С желчегонными составами не стоит шутить, если есть высокий риск возникновения закупорки желчных протоков.
Вам могут быть полезны статьи:
Полезные травы для печени и поджелудочной железы
Как правильно подготовиться к УЗИ печени и желчного пузыря
Лапароскопия желчного пузыря
Симптомы желчной колики. Как снять боль
Что такое тюбаж и как его правильно провести
Лечебные свойства и особенности применения медвежьей желчи
В этом видео описан метод мягкого очищения желчного пузыря и протоков, который можно использовать в домашних условиях.
Источник: https://gelpuz.ru/zhelchnye-protoki
Билиарная атрезия желчевыводящих путей – что это такое, симптомы и лечение
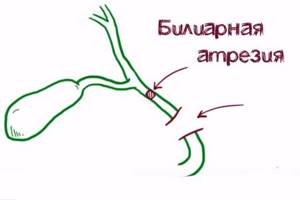
Атрезия желчных ходов, она же билиарная атрезия желчевыводящих путей, представляет собой редкую болезнь, вызванную перекрытием желчных протоков внутри и снаружи печени. Встречается у 1 новорожденного на каждые 20-30 тыс. При отсутствии необходимого лечения прогноз врачей однозначен – летальный исход в течение 1-2 лет.
Симптомы
На 3-4-й день жизни новорожденного родители отмечают пожелтение его кожи, стул неестественного светлого цвета, а моча – очень темная. На свет такие дети появляются доношенными, без заметных отклонений в росте и весе. Случается, что грудничков выписывают из роддома, не установив правильный диагноз. В их медицинской карте указывают затянувшуюся физиологическую желтуху.
Однако дома тревожные симптомы не проходят, постепенно кожа желтеет все сильнее, приобретая красноватый или зеленоватый тон. Сохранение в течение 10 суток подряд обесцвеченного оттенка кала однозначно указывает на наличие атрезии желчевыводящих путей.
Развитие болезни к окончанию 1-го месяца жизни проявляется в стойком снижении аппетита, нехватке веса, кожном зуде, вялости и малоподвижности ребенка. Он начинает отставать в развитии от сверстников. Становится хорошо заметным увеличение печени и селезенки, которое возникает из-за холестатического гепатита.
В дальнейшем у малыша может развиться билиарный цирроз печеночных тканей. К 4-5 месяцам жизни в полной мере проявится печеночная недостаточность.
Печень снабжается кровью в аномальном режиме, из-за этого создаются все условия для развития портальной гипертензии. Вены пищевода расширяются, селезенка разрастается в размерах, на животе становится хорошо заметной венозная сетка.
У детей с атрезией желчевыводящих путей проявляется геморрагический синдром.
На коже в разных местах, особенно на животе, возникают крошечные (точечные) или обширные синяки, из пуповины возобновляется кровотечение, появляется также внутреннее – в пищеводе, желудке, кишечнике.
Без хирургического вмешательства до исполнения первого года жизни летальный исход неизбежен из-за печеночной недостаточности, множественных кровотечений. У младенцев с атрезией желчевыводящих путей появляется сердечная недостаточность, у новорожденных нередко начинается пневмония, присоединяются различные инфекции. Если атрезия неполная, ребенок сможет прожить без операции до 10 лет.
Диагностика
Процесс постановки диагноза начинается с визита к участковому терапевту. Врач проводит осмотр ребенка, выясняет жалобы на состояние его здоровья. После этого выдает направления на сдачу анализов в лабораторию:
- Общий и биохимический анализ крови.
- Коагулограмма.
- Анализ кала.
- ИФА на выявление внутриутробной инфекции.
Помимо этого применяют инструментальные методы диагностики:
- УЗИ печени и желчных протоков, селезенки.
- КТ печени и желчного пузыря.
- Эндоскопическая ретроградная панкреатохолангиография.
- МРТ.
- Холецистохолангиография.
- Биопсия печени.
- ЭКГ – для исключения внутренних пороков и патологии сердца.
При подтверждении результатами исследований предположительного диагноза атрезия ребенка перенаправляют к детскому хирургу, который выписывает направление на госпитализацию.
Для исключения дополнительных патологий рекомендован осмотр пациента детским инфекционистом, гепатологом, кардиологом и невропатологом.
Лечение
После постановки диагноза атрезия ребенок помещается в стационар. Иного выхода, кроме операции, нет. Крайне важно провести ее до 3-месячного возраста. На более запущенной стадии в организме произойдут необратимые изменения внутренних органов и систем.
Цель хирургического вмешательства – обеспечить естественный отток желчи. В местах перекрытия протоков накладывают анастомозы – соединения свободных участков друг с другом. Если требуется, анастомоз накладывают между тонким кишечником и общим желчным протоком или печеночным каналом. Методику создал хирург из Японии М. Касаи, в честь которого и получила название данная группа операций.
Помощь пациенту таким способом можно оказать только до того, как у него разовьется печеночная недостаточность. В противном случае спасти его сможет исключительно пересадка печени.
Своевременно проведенная операция – шанс на здоровую жизнь при условии проведения полноценной послеоперационной восстановительной терапии. На этом этапе назначаются препараты:
- Антибиотики. Их задача – предотвратить послеоперационные осложнения.
- Пробиотики и антимикотики. Они восстанавливают микрофлору кишечника, пострадавшую от антибиотиков, предотвращают присоединение грибковой инфекции.
- Желчегонные средства. С их помощью пищеварительному ферменту легче проходить по освобожденным после операции протокам.
- Гемостатические препараты. Их назначают для профилактики кровотечений.
Дополнительно показано проведение инфузионной терапии для выведения из организма скопившихся токсинов, восполнения кровопотери. Ребенка кормят парентерально: капельно вводят 5%-ный раствор глюкозы с комплексом аминокислот.
Если имеются сопутствующие заболевания, в комплекс восстановительной терапии включают бронхолитики, противовирусные препараты. Пациентам с анемией назначают препараты железа.
Атрезия желчных путей у детей и новорожденных
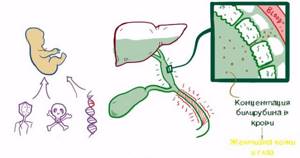
Все причины, из-за которых у плода развивается билиарная атрезия желчного пузыря, делят на две категории:
- эндогенные – имеющие генетическую природу;
- экзогенные – из-за внутриутробного или перинатального воспалительного процесса.
До конца природа атрезии пока не изучена, но врачи склонны акцентировать внимание на следующих предпосылках:
- Внутриутробная инфекция. В числе патогенных выделяют цитомегаловирус, ОРВИ, герпес, краснуху.
- Аномальное формирование внутренних органов плода в первом триместре беременности. В таких случаях всегда речь идет об истинной атрезии. У плода на 100% отсутствуют желчевыводящие пути, а в самых редких случаях – и желчный пузырь.
- Неонатальный гепатит. Речь о заболевании, которое проявляется у новорожденных в возрасте до 3 месяцев.
- Генные мутации. Обычно в таких случаях только атрезией перечень патологий не ограничивается. Дополнительно могут быть выявлены пороки развития других органов пищеварительного тракта, сердца. У младенца может не быть селезенки либо наблюдаться множественность этого органа.
Иногда причиной атрезии становится воспалительный процесс, развившийся сразу после рождения – не врожденная, а приобретенная патология. До сих пор нет данных о том, существует ли риск развития заболевания у плода из-за приема каких-либо препаратов или вакцинации на том или ином триместре беременности.
Видео
Источник: https://puzyr.info/biliarnaya-atreziya/
Атрезия желчных ходов
Атрезия желчных ходов – аномалия развития желчевыводящих путей, выражающаяся в нарушении проходимости внутрипеченочных или/и внепеченочных желчных протоков. Атрезия желчных ходов проявляется упорной желтухой, обесцвечиванием испражнений, интенсивной темной окраской мочи, увеличением печени и селезенки, развитием портальной гипертензии, асцитом. Атрезия желчных ходов распознается с помощью УЗИ, холангиографии, сцинтиграфии, лапароскопии, биохимических проб, пункционной биопсии печени. При атрезии желчных ходов показано оперативное лечение (гепатико-, холедохоеюностомия, портоэнтеростомия).
Атрезия желчных ходов (билиарная атрезия) – тяжелый врожденный порок развития, характеризующийся частичной или полной облитерацией просвета желчных ходов. Атрезия желчных ходов встречается в педиатрии и детской хирургии примерно в 1 случае на 20000-30000 родов, составляя около 8% всех пороков внутренних органов у детей.
Атрезия желчных ходов представляет собой крайне опасное состояние, требующее раннего выявления и безотлагательного оперативного лечения.
Без оказания своевременной хирургической помощи дети с атрезией желчных ходов погибают в течение первых месяцев жизни от пищеводного кровотечения, печеночной недостаточности или инфекционных осложнений.
Атрезия желчных ходов
Причины и патогенез атрезия желчных ходов до конца не ясны. В большинстве случаев при атрезии желчные протоки сформированы, однако их проходимость нарушена вследствие облитерации или прогрессирующей деструкции. Чаще всего причиной обстуктивной холангиопатии становятся внутриутробные инфекции (герпес, краснуха, цитомегалия и др.) или неонатальный гепатит.
Воспалительный процесс вызывает повреждение гепатоцитов, эндотелия желчных ходов с последующим внутриклеточным холестазом и фиброзом желчных ходов. Реже атрезия желчных ходов связана с ишемией протоков.
В этих случаях атрезия желчных ходов не обязательно будет носить врожденный характер, а может развиваться в перинатальном периоде вследствие прогрессирующего воспалительного процесса.
Истинная атрезия желчных ходов выявляется реже и связана с нарушением первичной закладки желчных путей в эмбриональном периоде.
При этом в случае нарушения закладки печеночного дивертикула или канализации дистальных отделов желчевыводящей системы развивается атрезия внутрипеченочных желчных ходов, а при нарушении формирования проксимальных отделов желчевыводящей системы — атрезия внепеченочных желчных протоков. Желчный пузырь может являться единственным звеном наружных желчевыводящих путей или отсутствовать полностью.
Примерно у 20% детей атрезия желчных ходов сочетается с другими аномалиями развития: врожденными пороками сердца, незавершенным поворотом кишечника, аспленией или полиспленией.
К аномалиям развития желчевыводящих путей относятся следующие клинико-морфологические формы: гипоплазия, атрезия, нарушение ветвления и слияния, кистозные изменения желчных ходов, аномалии холедоха (киста, стеноз, перфорация).
По локализации различают внепеченочную, внутрипеченочную и тотальную (смешанную) атрезию желчных ходов.
С учетом места обструкции желчных протоков выделяют корригируемую атрезию желчных ходов (непроходимость общего желчного или общего печеночного протока) и некорригируемую атрезию желчных ходов (полное замещение протоков в воротах печени фиброзной тканью). Локализация и уровень обструкции желчных протоков являются определяющими факторами, влияющими на выбор техники хирургического вмешательства.
Дети с атрезией желчных ходов обычно рождаются доношенными с нормальными антропометрическими показателями.
На 3-4-е сутки жизни у них развивается желтуха, однако в отличие от транзиторной гипербилирубинемии новорожденных, желтуха при атрезии желчных ходов сохраняется длительно и постепенно нарастает, придавая кожным покровам ребенка шафрановый или зеленоватый оттенок.
Обычно атрезия желчных ходов не распознается в первые дни жизни ребенка, и новорожденный выписывается из роддома с диагнозом «затянувшаяся физиологическая желтуха».
Характерными признаками атрезии желчных ходов, присутствующими с первых дней жизни ребенка, служат ахоличный (обесцвеченный) стул и моча интенсивного темного («пивного») цвета. Сохранение обесцвеченного кала в течение 10 дней указывает на атрезию желчных ходов.
К исходу первого месяца жизни нарастает снижение аппетита, дефицит массы, адинамия, кожный зуд, задержка физического развития. В это же время отмечается увеличение печени, а затем – селезенки. Гепатомегалия является следствием холестатического гепатита, на фоне которого быстро развивается билиарный цирроз печени, асцит, а к 4-5 месяцам — печеночная недостаточность.
Нарушение кровоснабжения печени способствует формированию портальной гипертензии и, как следствие, — варикозному расширению вен пищевода, спленомегалии, появлению подкожной венозной сети на передней брюшной стенке.
У детей с атрезией желчных ходов отмечается геморрагический синдром: мелкоточечные или обширные кровоизлияния на коже, кровотечения из пуповинного остатка, пищеводные или желудочно-кишечные кровотечения.
При отсутствии своевременного хирургического лечения дети с атрезией желчных ходов обычно не доживают до 1 года, погибая от печеночной недостаточности, кровотечений, присоединившейся пневмонии, сердечно-сосудистой недостаточности, интеркурентных инфекций. При неполной атрезии желчных ходов некоторые дети могут дожить до 10 лет.
Крайне важно, чтобы атрезия желчных ходов была выявлена неонатологом или педиатром как можно раньше. Персистирующая желтуха и ахоличный стул должны навести детских специалистов на мысль о наличии у ребенка атрезии желчных ходов и заставить предпринять необходимые меры к уточнению диагноза.
Уже с первых дней жизни в крови новорожденного нарастают уровни биохимических маркеров печени, прежде всего, билирубина (вначале за счет увеличения прямой фракции, позже – за счет преобладания непрямого билирубина), щелочной фосфатазы, гамма-глютамил-трансферазы. Постепенно развивается анемия и тромбоцитопения, снижается ПТИ. При атрезии желчных ходов в кале ребенка отсутствует стеркобилин.
УЗИ печени, селезенки и желчных путей позволяет оценить размеры органов и структуру паренхимы, состояние желчного пузыря, вне- и внутрипеченочных желчных протоков, воротной вены.
Обычно при атрезии желчных ходов желчный пузырь не определяется или визуализируется в виде тяжа, также не выявляется общий желчный проток.
Информативными методами для уточнения диагноза служат чрескожная чреспеченочная холангиография, МР-холангиография, статическая сцинтиграфия печени, динамическая сцинтиграфия гепатобилиарной системы.
Окончательное подтверждение атрезии желчных ходов может быть достигнуто при выполнении диагностической лапароскопии, интраоперационной холангиографии, биопсии печени. Морфологическое исследование биоптата способствует уточнению характера поражения гепатоцитов и состояния внутрипеченочных желчных протоков.
Атрезию желчных ходов у детей следует дифференцировать с желтухой новорожденных, врожденным гигантоклеточным гепатитом, механической закупоркой желчных путей слизистыми или желчными пробками.
Важным условием успешности лечения атрезии желчных ходов является проведение хирургического вмешательства в возрасте до 2-3-х месяцев, поскольку в более старшем возрасте операция, как правило, безуспешна из-за необратимых изменений.
В случае непроходимости общего желчного или печеночного протоков и наличия супрастенического расширения производится наложение холедохоэнтероанастомоза (холедохоеюностомия) или гепатикоеюноанастомоза (гепатикоеюностомия) с петлей тощей кишки.
Полная атрезия внепеченочных желчных ходов диктует необходимость выполнения портоэнтеростомии по Касаи – наложения анастомоза между воротами печени и тонкой кишкой.
Наиболее частыми послеоперационными осложнениями служат послеоперационный холангит, абсцессы печени.
При выраженной портальной гипертензии и рецидивирующих гастроинтестинальных кровотечениях может быть проведено портокавальное шунтирование. В случае прогрессирующей печеночной недостаточности и гиперспленизма решается вопрос о трансплантации печени.
В целом прогноз атрезии желчных ходов очень серьезный, поскольку цирротические изменения печени носят прогрессирующий характер. Без хирургической помощи дети обречены на гибель в течение 12-18 месяцев.
Очень важно выявить клинические проявления атрезии желчных ходов (упорную желтуху, ахоличный кал) в неонатальном периоде и провести раннее хирургическое лечение. В большинстве случаев наложение холедоходигестивных анастомозов или печеночных анастомозов способно продлить жизнь ребенка на несколько лет и отсрочить необходимость трансплантации печени.
Источник: https://www.KrasotaiMedicina.ru/diseases/children/biliary-atresia