Пиелонефрит – это неспецифическое воспалительное заболевание почек бактериальной этиологии, характеризующееся поражением почечной лоханки (пиелит), чашечек и паренхимы почки. В виду структурных особенностей женского организма пиелонефрит в 6 раз чаще встречается у женщин, чем у мужчин.
Пиелонефрит – это неспецифическое воспалительное заболевание почек бактериальной этиологии, характеризующееся поражением почечной лоханки (пиелит), чашечек и паренхимы почки. В виду структурных особенностей женского организма пиелонефрит в 6 раз чаще встречается у женщин, чем у мужчин.
Наиболее частыми возбудителями воспалительного процесса в почке являются кишечная палочка (E.coli), протей (Proteus), энтерококки (Enterococcus), синегнойная палочка (Pseudomonas aeruginosa) и стафилококки (Staphylococcus).
Проникновение возбудителя в почку чаще всего связано с забросом мочи в почки (Пузырно-Мочеточниковый Рефлюкс — ПМР) вследствие затрудненного оттока мочи, переполнения мочевого пузыря, повышенного внутрипузырного давления по причине гипертонуса, структурной аномалии, камней или увеличения предстательной железы.
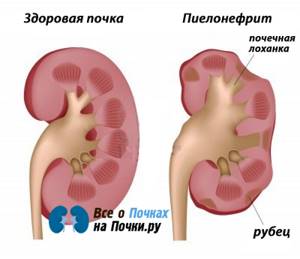
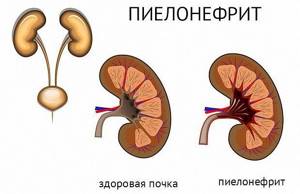
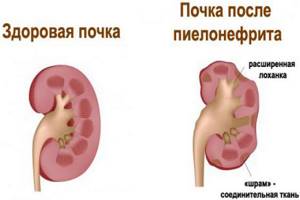
Каждое новое обострение пиелонефрита вовлекает в воспалительный процесс все новые участки ткани почек. С течением времени на этом месте нормальная ткань почки погибает и образуется рубец. В результате длительного течения хронического пиелонефрита происходит постепенное уменьшение функциональной ткани (паренхимы) почки.
В конце концов, почка сморщивается и прекращает функционировать. При двухстороннем поражении почек это приводит к возникновению хронической почечной недостаточности.
В этом случае, чтобы поддерживать жизнедеятельность организма функцию почек необходимо замещать аппаратом «искусственная почка», то есть регулярно осуществлять гемодиализ — искусственное очищение крови посредством пропускания через фильтр.
- Острый пиелонефрит
- Хронический пиелонефрит
Пиелонефрит проявляется тупыми болями в пояснице, ноющего характера низкой или средней интенсивности, повышением температуры тела до 38-40°С, ознобами, общей слабостью, снижением аппетита и тошнотой (могут иметь место как все симптомы сразу, так и лишь часть из них).
Обычно при рефлюксе происходит расширение чашечно-лоханочной системы (ЧЛС), которое наблюдается на УЗИ. Для пиелонефрита характерно повышение лейкоцитов, наличие бактерий, белка, эритроцитов, солей и эпителия в моче, ее непрозрачность, мутность и осадок.
- Наличие белка свидетельствует о воспалительном процессе в почках и нарушении механизма фильтрации крови.
- То же самое можно сказать и о наличии солей: кровь — соленая, не так ли? Потребление соленой пищи увеличивает нагрузку на почки, но не является причиной наличия солей в моче.
- Когда почки недостаточно хорошо фильтруют — в моче появляются соли, но вместо того, чтобы искать причину пиелонефрита наши любимые урологи на букву Х (не подумайте, что хорошие) рекомендуют снижать количество потребляемой с пищей соли — нормально?
- Еще Хурологи любят говорить, что при пиелонефрите нужно потреблять как можно больше жидкости, 2-3 литра в сутки, уросептики, клюкву, бруснику и т.д. Так-то оно так, да не совсем.
- Если не устранена причина возникноения пиелонефрита, то при увеличении количества потребляемой жидкости рефлюкс становится еще интенсивнее, следовательно, и почки воспаляются еще больше.
Сначала нужно обеспечить нормальный пассаж мочи, исключить возможность переполнения (не более 250-350 мл в зависимости от размеров мочевого пузыря), а уже потом потреблять много жидкости, только в этом случае потребление жидкости будет идти на пользу, но почему-то очень часто об этом забывают.
Подробнее о симптомах пиелонефрита
Лечение пиелонефрита должно быть комплексным, и должно включать в себя не просто антибактериальную терапию, но и, что более важно, мероприятия, направленные на устранения самой причины возникновения пиелонефрита.
С помощью антибиотиков воспаление снимается в минимальные сроки, но, если не устранить саму причину, то через некоторое время, после отмены антибиотиков, пиелонефрит обострится вновь и после некоторого количества таких рецидивов бактерии приобретут устойчивость (резистентность) к этому антибактериальному препарату.
- В связи, с чем последующее подавление роста бактерий этим препаратом будет затруднительным или вовсе невозможным.
- Желательно, чтобы антибиотик подбирался на основе результатов бактериологического посева мочи с определением чувствительности возбудителя к различным препаратам.
- В случае острого пиелонефрита, сразу после сдачи посева, может назначаться антибиотик широкого спектра действия из группы фторохинолов, например, Ципролет, и корректироваться по результатам посева.
- Антибактериальная терапия должна продолжаться не менее 2-3 недель.
Лечение пиелонефрита в домашних условиях
К наиболее вероятным причинам развития пиелонефрита можно отнести рефлюкс, вызванный затруднениями при мочеиспускании, переполнением мочевого пузыря, повышенным внутрипузырным давлением, осложнение цистита, а так же анатомические аномалиями строения мочеточников, нарушение работы сфинктеров.
Нарушения мочеиспускания могут быть вызваны гипертонусом сфинктера мочевого пузыря и самого мочевого пузыря, затрудненным оттоком мочи вследствие воспалительного заболевания предстательной железы (простатит), спазмами, причиной которых может быть цистит, структурными изменениями сфинктеров мочеточников и аномалиями, нарушением нервно-мышечной проводимости и в самой меньшей степени — слабостью гладкой мускулатуры мочевого пузыря. Несмотря на это большинство урологов, начинают лечение со стимуляции силы сокращений детрузора, чем еще больше усугубляют ситуацию, хотя в совокупности с антибактериальной терапией, в большинстве случаев, это дает видимые, но кратковременные улучшения. При затрудненном пассаже (оттоке) мочи, с целью недопущения рефлексов, необходимо прибегать к периодической катетеризации мочевого пузыря, либо установке катетера Фолея со сменой раз в 4-5 дней.
В случае гипертонуса сфинктера мочевого пузыря или его самого нужно искать причину возникновения гипертонуса или спазмов и устранять ее, восстанавливая тем самым нормальный отток мочи.
Если вам ставят цистит, то нужно лечить его, так как пиелонефрит может быть осложнением цистита.
При воспалительных заболеваниях предстательной железы нужно проходить курс лечения простатита (читайте статью о простатите).
Если имеют место структурные аномалии мочевого пузыря, уретры, мочеточников, нужно консультироваться с врачами и принимать меры по устранению дефектов, возможно хирургическим путем.
Для лечения нарушений нервно-мышечной проводимости существует множество препаратов и методик, подбирать тактику должны квалифицированные врачи.
Прежде чем «тупо» стимулировать силу сокращений мышц мочевого пузыря нужно исключить наличие всех вышеописанных нарушений, будьте бдительны и сами контролируйте назначаемое вам лечение.
Обострения пиелонефрита неизбежно приводят к утончению функциональной части почки и гибели нефронов, поэтому, для сохранения как можно большей части почки в рабочем состоянии, крайне важно устранить причину возникновения пиелонефрита в минимальные сроки. Просите измерять толщину паренхимы почек во время прохождения УЗИ. Толщина паренхимы здоровых почек в среднем составляет 18 мм.
Связанные с пиелонефритом заболевания
Елена Малышева рассказывает о заболевании пиелонефрит
Источник: https://DoorinWorld.ru/stati/453-pielonefrit-chto-eto-chem-opasen-simptomy-i-lechenie-pielonefrita
Пиелонефрит почек – заболевание, с которым нужно бороться

- Причины
- Симптомы
- Методы диагностики
- Лечение
- Профилактика
Пиелонефрит почек (с лат. Pyelonephritis) – это достаточно распространенное заболевание инфекционно-воспалительного характера, поражающее лоханку почки и ее собственную ткань.
Данная патология очень часто развивается на фоне сопутствующих заболеваний почек, например, таких как мочекаменная болезнь или гломерулонефрит. Сегодня принято выделять хроническую, острую и гнойную форму пиелонефрита.
Если говорить о частоте встречаемости данного заболевания, то следует отметить, что среди взрослого населения она составляет примерно 10 из 1000 чел., а среди детей — 10 из 2000. Большая часть заболевших относится к средней возрастной группе – от 26 до 44 лет.
Интересен тот факт, что более 70% всех больных составляют молодые женщины, заболевшие вскоре после первого полового акта. Среди детских заболеваний воспаление почек надежно удерживает 2-ую позицию сразу после различных респираторных заболеваний (бронхит, пневмонии и т.
п.).
Причины пиелонефрита
На сегодняшний день выявить специфичный возбудитель пиелонефрита еще никому не удалось. Поэтому считается, что причиной развития заболевания могут быть как эндогенные (собственные) микроорганизмы человека, так и экзогенные (проникшие извне). В подавляющем большинстве случаев это всевозможные кокки либо же кишечная палочка. Примерно 20% приходится на смешанную инфекцию.
Выделяют следующие пути проникновения инфекционных агентов в почку:
- Урогенный (через зараженную мочу);
- Лимфогенный (через лимфу, которая поступает от располагающихся рядом пораженных органов);
- Гематогенный (вместе с кровью).
Факторы, способствующие развитию пиелонефрита:
- Общие. К ним относят:
- Хронический стресс;
- Слабость;
- Недостаток витаминов;
- Хроническое переутомление;
- Снижение активности иммунитета и т.п.;
- Местные.
Как правило, они включают в себя патологические состояния, при которых возникает некое препятствие для нормального пассажа мочи.
В зависимости от характера течения выделяют следующие формы пиелонефрита:
- Хроническая;
- Острая;
- Гнойная.
Хроническая форма пиелонефрита
Харктеризуется вялым течением и периодическими рецидивами в виде острого пиелонефрита. В итоге происходит постепенное замещение нормальных почечных тканей на соединительную (или нефункциональную). Нередко хронический пиелонефрит осложняется в результате присоединения почечной недостаточности и(или) артериальной гипертензии.
Острый пиелонефрит
Внезапно появляется и быстро развивается. В зависимости от возбудителя данная форма может протекать до 20 дней. Однако при своевременно начатом лечении прогноз практически всегда положительный.
Гнойный пиелонефрит
В большинстве случаев развивается на фоне хронического пиелонефрита и множественных проблем с мочеполовой системой. Данная патология поражает преимущественно людей старше 30 лет, пренебрегающих лечением в начале заболевания. Как правило, гнойный пиелонефрит поражает прилегающую к почке жировую ткань (своеобразную защитную капсулу).
Симптомы пиелонефрита
Симптомы и лечение пиелонефрита тесно взаимосвязаны, поэтому крайне важно знать принципиальные отличия в клинических проявлениях различных форм заболевания.
Острая форма
- Изменения в моче: возможен мутный или слегка красноватый оттенок, даже на расстоянии чувствуется едкий и зловонный запах;
- Тупые, а иногда и острые боли в суставах и(или) пояснице. Нередко они иррадиируют в пах. Больные отмечают усиление боли при наклоне вперед;
- Постоянная тошнота с приступами рвоты;
- Внезапный подъем температуры на фоне полного благополучия, озноб;
- Постепенно усиливающаяся головная боль;
- Снижение аппетита, общая слабость.
Хроническая форма
Очень часто протекает бессимптомно, что значительно осложняет ее раннюю диагностику. Периодически наблюдаются рецидивы, которые по своим проявлениям очень напоминают острый пиелонефрит.
Поврежденная почка
Выделяют следующие разновидности течения хронического пиелонефрита:
- Скрытое (или бессимптомное). Наблюдаются редкие повышения температуры, которые, тем не менее, могут длиться достаточно продолжительное время.
Возникают они преимущественно после перенесенной острой формы данного заболевания;
- Рецедивирующее. Отмечается общая симптоматика в виде слабости, субфебрильной температуры, головокружения и т.д., а также специфичные изменения в моче.
Такое течение часто приводит к развитию почечной недостаточности, гипертонии и даже анемии.
Особенности данной патологии у детей
Крайне неприятное и достаточно тяжело детское заболевание почек – пиелонефрит. Его отличительной особенностью в данной возрастной категории является то, что он становится причиной развития у ребенка тяжелейших последствий. Одним из самых грозных осложнений считается почечная недостаточность, которая в 60% случаев приводит к инвалидизации ребенка.
К сожалению, в последнее время значительно возросла заболеваемость среди детей раннего и среднего возраста. Причем чаще болеют новорожденные мальчики. Однако уже в возрасте 5-6 лет пиелонефрит преимущественно поражает девочек, что, вероятно, связано с особенностями их мочеполовой системы.
Несмотря на все предостережения врачей, родители часто пренебрегают вышеперечисленными симптомами, что нередко приводит к весьма неприятным последствиям. В настоящее время детский пиелонефрит чаще всего обнаруживается во время планового обследования.
Пиелонефрит во время беременности
Врачи-гинекологи отмечают рост случаев заболевания беременных женщин пиелонефритом примерно к 22-25 неделе. Именно в этот период активность иммунитета ослабевает, и женщина становится легкой мишенью для всевозможных инфекций.
Течение пиелонефрита в период беременности практически не имеет особенностей. Лишь иногда к обычной симптоматике присоединяется болезненность при мочеиспускании. Если лечение начато вовремя, то никакой угрозы для здоровья малыша или матери нет. Прогноз в 95% случаев хороший.
Диагностика
Основное, что нужно знать, чтобы вылечить пиелонефрит – причина его возникновения и характер течения. Именно для этого и нужны все диагностические мероприятия, которые назначаются исключительно лечащим врачом.
Острый пиелонефрит
В данной ситуации очень важным моментом являются жалобы больного (на боль в пояснице, высокую температуру, ознобы и расстройства мочеиспускания).
Кроме того, проводится общий анализ мочи, в котором обычно обнаруживается огромное количество патогенных бактерий и лейкоцитов, а иногда – эритроцитов.
В обязательном порядке проводится анализ мочи по Нечипоренко, в котором, как правило, определяется значительное повышение числа лейкоцитов.
Часто этих данных врачу вполне достаточно для постановки диагноза, но иногда существует необходимость в дополнительных методах диагностики, таких как УЗИ, рентгенологическое исследование и хромоцистоскопия.
Хронический пиелонефрит
Диагностика данной формы достаточно тяжела, так как человек очень часто попросту не замечает симптомов и, соответственно, не предъявляет никаких жалоб. В такой ситуации все зависит от врача, а точнее от его квалификации и опыта. Ведь только правильно подобранные вопросы смогут прояснить картину заболевания.
Тем не менее, иногда выявить хронический пиелонефрит удается только при помощи лабораторных анализов либо при появлении первых симптомов почечной недостаточности.
В целом же, для выявления хронического пиелонефрита пользуются следующими диагностическими методами:
- ОАМ;
- Анализ мочи по Нечипоренко и проба Земницкого;
- УЗИ;
- Рентгенологическое исследование с использованием контрастного вещества;
- Компьютерная томография;
- Ренография и сцинтиграфия;
- Иммунологическое исследование;
- Биопсия почки.
Лечение пиелонефрита
Лечение данной патологии состоит из нескольких отдельных этапов:
- Строгая диета;
- Использование медикаментозной терапии;
- Хирургическое лечение.
Диета
Это достаточно важный момент при лечении пиелонефрита, от которого во многом зависит успех лечения в целом.
Во-первых, нужно увеличить количество употребляемых в пищу свежих фруктов и овощей. Во-вторых, ежедневно следует выпивать более 3-х литров воды. И в третьих, стоит исключить из рациона острую, жаренную и чрезмерно жирную пищу.
Если речь идет исключительно о хронической форме, то здесь рекомендации несколько другие:
- Количество жидкости – более 2-х литров в сутки;
- Ежедневный прием поливитаминных комплексов;
- Ограниченное употребление мясных и рыбных бульонов. Не рекомендуется добавлять в пищу приправы. Кушать можно только хорошо проваренное мясо;
- Суточный максимум соли – 7-8 грамм.
Медикаментозная терапия
Основу лечения при пиелонефрите составляют антибактериальные препараты. Они принимаются курсами продолжительностью не менее 7 дней. При осложненном течении – не меньше месяца. Медикаментозная терапия при хронической и острой форме практически не отличается.
Хирургическое лечение пиелонефрита
В тех ситуациях, когда консервативные методы лечения с применением антибиотиков и других лекарственных средств не приносят желаемого результата и состояние больного продолжает ухудшаться, показано хирургическое вмешательство.
Операции проводятся преимущественно при гнойной форме (карбункулы, апостемы почки). Причем степень хирургического вмешательства определяется непосредственно во время операции. Это зависит не только от масштабов поражения, но и от патогенеза заболевания.
Основная цель хирургической операции – предотвращение развития гнойно-воспалительного процесса в поврежденной почке и предупреждение возникновения аналогичной ситуации в здоровой почке. Если у больного отмечалось нарушение нормального оттока мочи, то во время операции оно также устраняется.
Профилактика
Профилактика пиелонефрита достаточно проста, однако требует определенной доли внимательности, особенно если она проводится среди детей. Для этого необходимо:
- Употреблять достаточное количество жидкости в сутки (1.5-3л). Это обеспечит нормальный отток мочи;
- Не задерживать мочеиспускание на протяжении длительного времени;
- Вовремя и полностью лечить все инфекционные заболевания;
- Избегать длительного переохлаждения;
- Соблюдать основные правила личной гигиены;
- Придерживаться здорового образа жизни, который включает:
- Курсы общеукрепляющей терапии;
- Умеренную физическую активность;
- Сбалансированное питание;
- Периодический прием поливитаминов;
- Регулярно наблюдаться у врача-уролога. Особенно это касается мужчин, у которых имеется предрасположенность к простатиту;
- Периодически сдавать мочу на анализ.
Источник: http://lechim-pochki.ru/pielonefrit-pochek
Пиелонефрит почек: причины, симптомы, лечение и диагностика

5 звезд — построен на 200 просмотрах
Достаточно часто врачи-урологи ставят диагноз пиелонефрит почек и это заболевание имеет инфекционную природу. Возбудителями могут быть различные грамположительные бактерии рода Энтерококки, Стафилококки, Протей.
В норме инфекция не может проникнуть в почку, но при ослаблении защитных сил организма на фоне различных хронических заболеваний, бактерии проникают в почечные лоханки и вызывают воспалительный процесс, так развивается пиелонефрит почек.
Пиелонефрит поражает почечные лоханки и реже паренхиматозную ткань почки.
Различают два пути проникновения патогенных микроорганизмов в почку:
- Нисходящий, или гематогенный путь,
- Восходящий, или урогенный путь.
В первом случае инфекция попадает в орган с током крови, а во втором – по мочевыводящим путям. Чтобы лучше понять, как развивается пиелонефрит, можно рассмотреть строение почки на фото.
Причины и признаки
Пиелонефритом может заболеть любой человек, не зависимо от возраста и пола. В группу риска попадают молодые женщины, беременные, дети и пожилые мужчины. Беременным женщинам часто ставится диагноз гестационный пиелонефрит.
Он возникает в результате того, что плод сдавливает почки и мочеточники, в результате чего возникает застой мочи. Нарушение оттока мочи благоприятствует размножению патогенных микроорганизмов и развитию инфекционно-воспалительного процесса.
Часто болезнь почек – пиелонефрит – поражает тех будущих мам, которые ранее уже имели в анамнезе диагноз острый пиелонефрит.
Недолеченный острый пиелонефрит способен переходить в хроническую форму. Хронический пиелонефрит характеризуется периодами ремиссий и обострений. Ремиссии протекают бессимптомно, но могут сопровождаться и легким недомоганием. Беспокойство могут вызвать такие симптомы, как необоснованное периодическое повышение температуры. Особенно вечером.
Частые позывы в туалет и тянущие боли в пояснице. При обострении хронического состояния температура резко повышается до 38оС, к общему недомоганию присоединяются сильные боли в нижней части спины, как правило, с противоположной стороны от пораженного органа и болезненное мочеиспускание.
Моча может приобрести неприятный и нехарактерный для нее запах, помутнеть.
Диагноз пиелонефрит ставится сегодня довольно часто. История болезни включает в себя все вышеперечисленные симптомы. Пациент, перенесший острую форму должен очень внимательно относится в будущем к своему здоровью и не оставлять без внимания появление любого из вышеперечисленных симптомов.
Ведь не так страшно само заболевание, как опасны его последствия. Переход заболевания в хроническую форму – лишь меньшее из зол. Больше всего врачи боятся присоединения гнойной инфекции и возникновения некротических процессов в почке.
Для того чтобы сохранить орган, необходимо тщательно выполнять все рекомендации лечащего врача-уролога и соблюдать назначенный им режим лечения. Курс лечения пиелонефрита может длиться в среднем одну-две недели.
Для людей, перенесших острую форму заболевания, важна также и профилактика пиелонефрита – соблюдать определенные принципы питания, не допускать переохлаждения поясничной области, проводить закаливающие процедуры и быть внимательным к своему здоровью.
Симптомы
Мы уже говорили о том, что симптомы пиелонефрита очень неспецифичны. Выделим лишь основные, наиболее характерные из них:
- высокая температура и сопровождающее ее недомогание,
- боли в поясничной области, обычно с одного бока,
- расстройства мочеиспускания,
- измененный цвет и запах мочи — при пиелонефрите этот симптом встречается достаточно часто.
Температура при пиелонефрите фебрильная, при остром состоянии она поднимается резко, а при хроническом заболевании может повышаться лишь в вечерние часы.
Появление одного или нескольких из этих симптомов должно вас насторожить. Особенно если вы уже сталкивались с таким заболеванием, как пиелонефрит.
Диагностика
При обнаружении у себя признаков пиелонефрита вы должны обязательно обратиться за помощью к специалисту. Только врач-уролог сможет поставить точный диагноз и назначить вам корректное лечение. Для постановки диагноза необходимо будет сдать анализ мочи.
При пиелонефрите в ней может обнаружиться белок и элементы крови. Это связано с тем, что воспалительный процесс в почках нарушает процесс реабсорбции, в результате белковые молекулы и кровяные тельца-эритроциты проникают в мочу.
Для того чтобы точно знать, как вылечить почки, необходимо также на основании результатов анализов определить возбудителя заболевания. Только так можно подобрать эффективные антибиотики или противомикробные препараты.
Тем более что сегодня, в результате бесконтрольного приема антибиотиков, многие микроорганизмы резистентны (нечувствительны) к их действию. Также, для диагностики заболевания необходимо провести дополнительные рентгенологические и УЗИ-исследования.
Как вылечить пиелонефрит? Основные принципы лечения
После постановки диагноза, врач подберет вам препараты для лечения пиелонефрита. Рекомендуется комплексный подход к лечению данного заболевания. В комплексной терапии используются следующие группы препаратов:
- антибиотики (пенициллины и цефалоспорины).
- противомикробные препараты разных химических групп,
- мочегонные средства,
- средства, улучшающие кровообращение в почках,
- общеукрепляющие и витаминные препараты,
- лекарственные препараты растительного происхождения.
Важно помнить, что при применении антибиотиков необходимо точно соблюдать режим дозирования и выдерживать назначенный курс, даже в том случае, если ваше состояние значительно улучшилось.
В дополнение к основным методам лечения могут использоваться средства народной медицины. Но их применение должно быть согласовано с лечащим специалистом.
Вторичный пиелонефрит подразумевает также лечение основного заболевания, послужившего причиной воспалительного процесса. Это необходимое условие для того, чтобы победить болезнь.
Пиелонефрит может развиться на фоне таких хронических состояний, как сахарный диабет, туберкулез легких, гиповитаминоз, хронические заболевания органов желудочно-кишечного тракта и пр.
Людям, страдающим этими заболеваниями необходимо быть предельно внимательными к состоянию своего здоровья.
Чем опасен пиелонефрит
Само по себе заболевание не настолько опасно, но опасны его последствия. Во-первых, острая недолеченная форма пиелонефрита может переходить в хроническую с периодическими рецидивами. Во-вторых, хронический пиелонефрит может доставлять неудобства и дискомфорт страдающему данным недугом человеку.
В-третьих, к инфекционному процессу может присоединиться нагноение, а это уже грозит потерей почки. Поэтому к лечению заболевания следует подойти со всей ответственностью.
Коварство данного заболевания в том, что нередко оно может протекать без каких-либо явных симптомов, или же симптоматика его может быть довольно размыта.
Не стоит халатно относиться к своим почкам и в целом к своему здоровью, ведь точно поставленный диагноз и своевременно начатое лечение – залог вашего скорейшего выздоровления.
Источник: http://pochku.ru/pielonefrit
Классификация пиелонефрита почек

У большинства пациентов болезнь провоцируется кишечной палочкой. Частота инфицирования другими бактериями не превышает 20%. Существуют атипичные инфекции (хламидийная, микоплазменная, уреаплазменная), которые не поддаются антибактериальному лечению. Для эффективной терапии заболевания требуется предварительная провокация патологии, чтобы активизировать L-формы бактерий.
Четкого медицинского определения термин не имеет. Неспецифическим процессом нозологию называет лишь часть врачей. Всемирная Организация здравоохранения описывает патологию, как тубулоинтерстициальный нефрит. Определение более корректно локализацией «этажей» воспалительного процесс при заболевании:
- Канальцы;
- Лоханки;
- Интерстиций почки.
На практике нельзя точно определить локализацию воспалительного процесса. Симптомы заболевания сходны с проявлениями цистита, нефрита, других болезней мочеполовой и репродуктивной систем.
Классификация пиелонефрита по Пытелю, Голигорскому
Не существует единой классификации заболевания, поэтому опишем градацию по Пытелю, Голигорскому, принятую в 1977 году:
- Острый, хронический, рецидивирующий;
- По пути распространения: гематогенный, восходящий (урогенный);
- По течению: новорожденных, пожилых, беременных, больных сахарным диабетом;
- По локализации: односторонний, двухсторонний;
- По механизму появления: первичный, вторичный;
- По характеру воспаления: серозный, гнойный, некротический;
- По фазам хронизации: активная, латентная, ремиссия.
Отдельно нужно выделить осложнения нозологии: сморщивание почек, карбункул, фурункул, апостематоз, абсцесс, пионефроз.
Гематогенная форма характеризуется проникновением бактериальной флоры в почку через кровь. Наблюдается воспаление чашечно-лоханочных структур почек при следующих заболеваниях – сепсис, пневмония, ангина.
Уриногенный путь характеризуется нарушением движения мочи по мочеиспускательному каналу при следующих болезнях: аденома простаты, нарушение уродинамики, пузырно-мочеточниковый рефлюкс, опухоли мочеточника, сдавление мочевыводящих путей каловыми массами, опухоль.
Гнойный пиелонефрит – что это такое
Гнойная почка (пионефроз) – это финальная стадия гнойного течения воспаления интерстиция, канальцев, почечной лоханки.
Аномалии развития мочевыводящих путей, нарушение оттока урины, мочекаменная болезнь – самые частые провоцирующие факторы, способствующие инфицированию синегнойной палочкой. Патология часто наблюдается у молодых людей после 35 лет.
Для пожилых людей характерны сочетанные инфекции. Нужно учитывать фактор снижения иммунитета у стариков.
Патология сопровождается полным распадением ткани почки. Воспалительный процесс переходит постепенно из участков расплавления на жировую ткань органа. Поражение клетчатки сопровождается длительным воспалением. Пионефроз сопровождается ноющим болевым синдромом поясницы.
Болезненность усиливается при возникновении любого другого воспалительного процесса. Увеличение почки возрастает до таких размеров, при которых ее можно прощупать через брюшную стенку.
При нарушении проходимости мочевых путей формируются дополнительные симптомы заболевания:
- Повышение температуры;
- Интоксикация;
- Озноб;
- Потливость;
- Бледность кожных покровов.
Двустороннее поражение часто прогрессирует на фоне антибактериального лечения при полирезистентной флоре с формированием хронической почечной недостаточности. Урина пациента с гнойным расплавлением почки мутная, зеленоватая с содержанием больших количеств осадка и хлопьев. При выявлении урины с подобными свойствами следует проводить диагностику состояния.
Хромоцистоскопия позволяет выявить густую полосу гноя из мочеточника. На рентгеновских снимках почка увеличена в размерах. Внутривенная урография определяет гидрокаликоз и пиелоэктазию (расширение чашечек, мочеточников). Контрастное исследование является самым точным методом диагностики.
Оперативное лечение пионефроза должно проводиться экстренно. Удаление расплавленной почки позволяет нейтрализовать опасность для жизни пациента.
Суть вмешательства – рассечение ткани с дренажем оттока гноя. Через трубочку вводится лекарственное средство или антисептик широкого спектра действия.
Через дренаж можно также производить забор материала для биопсийного или бактериологического исследования.
Одностороннее поражение формирует относительно благоприятный прогноз. После операции пациент должен находиться под наблюдением врача. Существует опасность остатков воспаления в интерстиции. После операции на протяжении нескольких недель следует обрабатывать рану антисептическими средствами.
Первичный пиелонефрит – чем провоцируется
Первичный пиелонефрит – это самостоятельное заболевание. Оно не формируется на фоне других патологических изменений организма. Провоцирует нозологию бактериальная флора, проникающая урогенным или гематогенным путем.
Симптомы первичной формы болезни:
- Боль поясницы;
- Головной болевой синдром;
- Повышенная температура;
- Озноб;
- Рвота, тошнота;
- Частый пульс.
Для выявления заболевания пациент обязательно должен сдавать лабораторные анализы на выявление бактерий и лейкоцитов в моче. С помощью бактериологических посевов урины удается выявить скопление бактерий и лейкоцитов в 1 мл урины.
Дифференциальную диагностику острого пиелонефрита следует проводить с такими болезнями, как холецистит, аппендицит.
Госпитальная терапия предполагает не только комбинированную антибиотикотерапию первичного почечного воспаления, но и качественную диету с содержанием кисломолочных продуктов, углеводистой пищи, обильного питья (вода, морсы). Для снижения интенсивности воспалительного процесса рекомендован постельный режим.
Вторичный пиелонефрит: особенности патологии
Вторичный пиелонефрит возникает на фоне других болезней (сахарный диабет, мочекаменная болезнь, подагра). Запущенные формы болезни сопровождаются разнообразными симптомами, которые свидетельствуют не только о почечном воспалении, но и об основном заболевании.
При формировании острой формы патологии на фоне выраженной активности первичного процесса требуется экстренное хирургическое вмешательство. Такое состояние при беременности требует экстренного родоразрешения (при доношенном плоде) или прерывания зачатия.
Большинство пациентов требует динамического наблюдения. Консервативное лечение на протяжении 3-4 суток сопровождается симптомами интоксикации, увеличением лейкоцитов крови. Улучшение состояния крови наблюдается на фоне медикаментозного лечения антибиотиками при вторичной форме у 30-40% пациентов. Только серозная форма поддается эффективной терапии.
При наличии гнойных осложнений (фурункул, карбункул, абсцесс) предварительно проводится диагностика с помощью УЗИ, магнитно-резонансной томографии, внутривенной урографии. Обследования позволяют выявить состояния паренхимы, окружающих тканей.
Для дифференциальной диагностики оптимальна госпитализация людей в стационар. Условия медицинского заведения позволяют полностью обследовать пациента, определить оптимальную тактику лечения болезни.
Гестационный пиелонефрит почек – что это
Гестационный пиелонефрит почек прослеживается у родильниц скрытыми симптомами. Клиническая картина патологии острой стадии может симулировать вторичные заболевания (грипп, холецистит, аппендицит). Подобные проявления нередко приводят к тактическим и диагностическим ошибкам. При беременности воспаление чашечно-лоханочной системы способно привести к серьезным осложнениям.
На начальном этапе гестационный вид нозологии следует лечить уросептиками, антибактериальными препаратами. Растительные средства характеризуются низкой токсичностью, отсутствием побочных эффектов.
Пункционная нефростомия, стентирование мочеточника, катетеризация – распространенные методы хирургического лечения заболевания. У родильниц такие процедуры выполняют в крайних случаях наряду с экстренным прерыванием беременности.
Для сохранения зачатия назначаются следующие методы лечения: симптоматическая, десенсибилизирующая, дезинтоксикационная, инфузионная виды терапии. На протяжении курса лечения проводится тщательное наблюдение за состоянием женщины.
Перечень диагностических исследований при гестационном пиелонефрите почек:
- Общий анализ мочи для выявления протеинурии, бактериурии, пиурии;
- Гемограмма характеризуется лейкоцитозом с наличием палочкоядерного сдвига влево, диспротеинемией, гипопротеинемией, увеличением содержания креатинина, мочевины;
- Анализ по Нечипоренко для определения концентрационных свойств урины;
- Бактериологический посев для выявления возбудителя, определения его спектра чувствительности к антибиотикам. Для подтверждения инфицирования в результате посева урины должно высаживаться не менее 10-ти в пятой степени колоний бактерий;
- Проба Зимницкого, Реберга;
- Ультразвуковое исследование позволяет определить толщину слоя, оценить размеры почек, обнаружить органическую патологию (камни, опухоли, гидронефроз);
- Хромоцистоскопия помогает определить локализацию патологического процесса, степень поражения лоханки и чашечек;
- Магнитно-резонансная томография изучает не только почечное состояние, но и оценивает состояние окружающих тканей. При магнитной томографии выявляется деформация, расширение, отек паранефральной клетчатки. Уменьшение степени дифференцировки мозгового и коркового вещества свидетельствует о наличии патологических состояний.
Гестационный пиелонефрит почек должен быть выявлен на раннем этапе для предотвращения патологии со стороны плода.
Тубулоинтерстициальный нефрит у детей
У детей тубулоинтерстициальный нефрит провоцируется следующими бактериями:
- Энтерококки;
- Клебсиелла;
- Протей;
- Кишечная палочка.
При микст-инфекциях существуют другие микробные ассоциации (уреаплазмы, микоплазмы, хламидии). Кишечная палочка обнаруживается у 80% пациентов.
Проникает инфекция в почечный интерстиций из мочеиспускательного канала восходящим путем с лимфой или кровью. Гематогенным путем микробная флора попадает в ткань почек редко. Самый частый путь – урогенный.
Кишечная палочка попадает в мочеиспускательный канал из окружающих тканей. При формировании болезней внутренних органов, воспаления репродуктивной системы, дисбактериоза влагалища, глистных инвазиях повышается риск нефрита. Возбудителю проще попасть в мочеиспускательный канал у девочек. Широкая и короткая уретра является хорошим источником для проникновения бактерий.
Дополнительным провоцирующим фактором являются застойные изменения урины. Нарушение проходимости, изменение уродинамики способствует активному размножению микроорганизмов. На фоне нарушения проходимости мочеиспускательного канала повышается риск мочекаменной болезни.
Дополнительный провоцирующий фактор заболевания у детей – снижение иммунитета. У малышей с частыми и длительными простудами, хроническим тонзиллитом, аденоидитом, снижением веса наблюдается уменьшение выделения иммуноглобулинов.
На фоне патологии в мочевом осадке повышается содержание кальция, уратов, оксалатов.
При воспалении чашечно-лоханочной системы следует учитывать много факторов, влияющих на симптомы, течение и лечение патологии. Только квалифицированная диагностика и качественная терапия способны полностью излечить данную патологию.
Источник: http://vnormu.ru/pielonefrit-pochek-klassifikaciya.html
Пиелонефрит
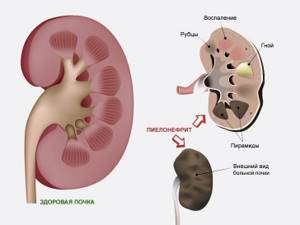

Причины пиелонфрита
Симптомы и диагностика
Лечение пиелонефрита
Лечение хронического пиелонефрита
Пиелонефрит — это заболевание почек воспалительного характера, которое при неблагоприятных условиях вызывается рядом микроорганизмов.
Пиелонефрит опасен тем, что нередко протекает бессимптомно, не нарушая самочувствия человека, поэтому некоторые больные относятся к своей проблеме легкомысленно. Самым частым из неспецифических воспалительных заболеваний «верхних мочевых путей», составляющих около 2/з всех урологических заболеваний, является острый и хронический пиелонефрит.
По своему течению пиелонефрит может быть острым и хроническим.
Острый пиелонефрит часто начинается внезапно, резко повышается температура до 39-40°С, появляются слабость, головная боль, обильное потоотделение, возможны тошнота и рвота. Одновременно с температурой появляются боли в пояснице, как правило, с одной стороны.
Боли носят тупой характер, но интенсивность их может быть различная. Мочеиспускание при неосложненной форме пиелонефрита не нарушено. В первые дни болезни может повышаться содержание азотистых шлаков в крови. В моче — гной, эритроциты, белок, большое число бактерий.
Симптом Пастернацкого (поколачивание в поясничной области), как правило, бывает положительным.
Хронический пиелонефрит, как правило, является следствием недолеченного острого пиелонефрита, когда удалось снять острое воспаление, но не удалось ни полностью уничтожить всех возбудителей в почке, ни восстановить нормальный отток мочи из почки.
Хронический пиелонефрит нередко обнаруживают при исследовании мочи или появлении повышенного артериального давления.
Возможны жалобы на общую слабость, головную боль, отсутствие аппетита, учащённое мочеиспускание, может постоянно беспокоить пациента тупыми ноющими болями в пояснице, особенно в сырую холодную погоду. Кожа бледная, сухая.
С развитием заболевания удельный вес мочи снижается, часто выявляется гипертония. Прогрессирование двустороннего пиелонефрита приводит к почечной недостаточности. Кроме того, хронический пиелонефрит время от времени обостряется, и тогда у больного появляются все признаки острого процесса.
Причины пиелонефрита
Пиелонефритом может заболеть человек любого возраста, но чаще им болеют:
- дети до 7 лет, у которых заболевание связано с анатомическими особенностями развития;
- девушки и женщины 18-30 лет, у которых появление пиелонефрита связано с началом половой жизни, с беременностью или родами;
- пожилые мужчины, страдающие аденомой предстательной железы.
Кроме перечисленного, одной из наиболее частых причин пиелонефрита является мочекаменная болезнь и частые приступы почечной колики.
При всех этих заболеваниях и состояниях нарушается отток мочи из почки, что дает возможность размножаться в ней микроорганизмам.
Также способствуют развитию пиелонефрита такие факторы, как снижение общего иммунитета организма, сахарный диабет, хронические воспалительные заболевания.
Частое переохлаждение, отсутствие контроля за состоянием почек (по общему анализу мочи, при необходимости — по анализу крови) может приводить к ухудшению функции почек из-за выраженного воспаления.
Особенно часто возникает пиелонефрит при наличии солей или камней в почках, поэтому при обнаружении на УЗИ солей или камней, даже при бессимптомном течении, требуется проведение специального лечения.
Иногда (чаще у женщин) заболевание начинается с острого цистита.
Симптомы пиелонефрита
При двустороннем остром пиелонефрите часто появляются признаки почечной недостаточности. Острый пиелонефрит может осложняться паранефритом, формированием гнойничков в почке (апостематозный пиелонефрит), карбункула или абсцесса почки, некрозом почечных сосочков, что является показанием к оперативному вмешательству.
Пионефроз – представляет собой терминальную стадию гнойно-деструктивного пиелонефрита. Пионефротическая почка представляет собой орган, подвергшийся гнойному расплавлению, состоящий из отдельных полостей, заполненных гноем, мочой и продуктами тканевого распада.
Диагностика пиелонефрита
Даже судя по перечисленным симптомам, диагностировать пиелонефрит не представляет сложности, так как жалобы пациентов довольно характерны.
С помощью анализа мочи обнаруживают бактерии, рост числа лейкоцитов и белка. Специальные тест-наборы позволяют идентифицировать бактерии, обусловившие воспаление в мочевыводящих путях.
Важную роль в диагностике играют указания в анамнезе на недавно перенесенный острый гнойный процесс или наличие хронических заболеваний. Характерно сочетание лихорадки с частыми и болезненными мочеиспусканиями, болью в поясничной области и с изменениями в моче.
На обзорной рентгенограмме обнаруживается увеличение одной из почек в объеме, при экскреторной урографии – резкое ограничение подвижности пораженной почки при дыхании, отсутствие или более позднее появление тени мочевыводящих путей на стороне поражения.
Сдавление чашечек и лоханки, ампутация одной или нескольких чашечек указывают на наличие карбункула.
Лечение пиелонефрита
При первичном остром пиелонефрите в большинстве случаев лечение консервативное, больной должен быть госпитализирован в стационар.
Основной лечебной мерой является воздействие на возбудителя заболевания антибиотиками и химическими антибактериальными препаратами в соответствии с данными антибиограммы, дезинтоксикационная и терапия, повышаюшая иммунитет при наличии иммунодефицита.
При остром пиелонефрите лечение следует начинать с наиболее эффективных антибиотиков и химических антибактериальных препаратов, к которым чувствительна микрофлора мочи, чтобы возможно быстрее ликвидировать воспалительный процесс в почке, не допуская перехода его в гнойно-деструктивную форму.
При вторичном остром пиелонефрите лечение следует начинать с восстановления пассажа мочи из почки, что является принципиальным.
Лечение хронического пиелонефрита
Лечение хронического пиелонефрита принципиально такое же, как и острого, но более длительное и трудоемкое.
При хроническом пиелонефрите лечение должно предусматривать следующие основные мероприятия:
- устранение причин, вызвавших нарушение пассажа мочи или почечного кровообращения, особенно венозного;
- назначение антибактериальных средств или химиопрепаратов с учетом данных антибиограммы;
- повышение иммунной реактивности организма.
Восстановления оттока мочи достигают прежде всего применением того или иного вида хирургического вмешательства (удаление аденомы предстательной железы, камней из почек и мочевых путей, нефропексия при нефроптозе, пластика мочеиспускательного канала или лоханочно-мочеточникового сегмента и др.).
Нередко после этих оперативных вмешательств удается сравнительно легко получить стойкую ремиссию заболевания и без длительного антибактериального лечения. Без восстановленного в достаточной мере пассажа мочи применение антибактериальных препаратов обычно не дает длительной ремиссии заболевания.
Антибиотики и химические антибактериальные препараты следует назначать с учетом чувствительности микрофлоры мочи больного к антибактериальным препаратам. Дополучения данных антибиограммы назначают антибактериальные препараты, обладающие широким спектром действия.
Лечение при хроническом пиелонефрите систематическое и длительное (не менее 1 года).
Первоначальный непрерывный курс антибактериального лечения составляет 6–8 недель, так как в течение этого времени необходимо добиться подавления инфекционного агента в почке и разрешения гнойного воспалительного процесса в ней без осложнений, чтобы предотвратить образование рубцовой соединительной ткани.
При наличии хронической почечной недостаточности назначение нефротоксичных антибактериальных препаратов должно проводиться под постоянным контролем их фармакокинетики (концентрации в крови и моче). При снижении показателей гуморального и клеточного звеньев иммунитета применяют различные препараты для повышения иммунитета.
После достижения у больного стадии ремиссии заболевания антибактериальное лечение следует продолжать прерывистыми курсами. Сроки перерывов в антибактериальном лечении устанавливают в зависимости от степени поражения почки и времени наступления первых признаков обострения заболевания, т. е. появления симптомов латентной фазы воспалительного процесса.
Санаторно-курортное лечение пиелонефрита
Санаторно-курортное лечение больных с хроническим пиелонефритом проводят в Трускавце, Железноводске, Джермуке, Саирме идр.
Следует помнить, что только строго приемственное лечение больных с хроническим пиелонефритом в стационаре, поликлинике и на курорте дает хорошие результаты.
В связи с этим больные с хроническим пиелонефритом в латентной фазе воспаления должны продолжать антибактериальное лечение в условиях курорта по схеме, рекомендуемой лечащим врачом, который длительно наблюдает больного.
Кроме того, одним из основных правил при лечении этого заболевания является регулярный прием «почечных» трав.
О лечении пиелонефрита при беременности можно почитать в статье: Пиелонефрит и беременность >>
Источник: http://www.medicalj.ru/diseases/urology/49-pyelonephritis
Основные понятия пиелонефрита почек
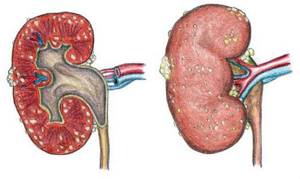

Пиелонефрит почек принято рассматривать как заболевание с инфекционно-воспалительным очагом развития, при котором происходит серьезное повреждение почечной лоханки и ее собственной ткани.
Зачастую прямыми источниками заболевания являются различного семейства бактерии (таковыми могут быть энтерококки либо стафилококки), а также ряд других: мочекаменная болезнь, гломерулонефрит.
Исходя из характера поражения и клинических проявлений, пиелонефрит может носить хронический, острый, гнойный характер.
По каким причинам развивается пиелонефрит?
Определить точно возбудителя пиелонефрита является достаточно сложной задачей даже сегодня, поскольку в одних случаях в качестве такового могут выступать эндогенные факторы, то есть собственные микроорганизмы человека, в других же – экзогенные, которые проникают в организм извне. Однако больший процент развития пиелонефрита приходится именно на кишечную палочку и кокки.
Болезнь может затронуть каждого, однако многолетний опыт врачей показывает, что большая часть больных пиелонефритом приходится все же на представительниц женского пола. Такое положение дел напрямую связано с максимальным давлением почек и мочеточников плодом при беременности, по причине чего моча начинает застаиваться.
В группу риска входят также:
- маленькие дети до 7-ми лет, развитие заболевания у которых обусловлено анатомическими особенностями их организма;
- молодые девушки, у которых развитие пиелонефрита почек обусловлено началом половой жизни;
- мужчины пожилого возраста, страдающие на протяжении нескольких лет аденомой предстательной железы, перешедшей в хроническую форму.
Выделяют два основных фактора, способствующих развитию у человек пиелонефрита почек:
Общие факторы обусловлены:
- хроническим стрессом, долговременным пребыванием больного в нервном напряжении;
- постоянным ощущением слабости, упадка сил, невозможности выполнять сложную физическую работу;
- острым недостатком в организме определенных витаминных и минеральных веществ;
- физическим переутомлением;
- сахарным диабетом;
- ослаблением иммунитета по причине частых простудных либо инфекционных заболеваний.
Основу местных факторов составляют патологические состояния, наличие которых способствует возникновению некоего барьера для естественного оттока мочи.
Проникновение бактерий и вирусов в почки осуществляется урогенным, лимфогенным и гематогенным путями. Урогенное заражение происходит через мочу непосредственно, лимфогенное – посредством лимфы, поступающей от пораженных бактериями органов и тканей, гематогенный – посредством крови.
Формы развития пиелонефрита почек
Пиелонефриту характеризуется острым, хроническим и гнойным развитием, каждому из которых характерны свои признаки проявления. Острый имеет ярко-выраженные симптомы, не заметить которые невозможно, проявляется внезапно, характеризуется быстрым развитием.
В зависимости от того, какой фактор стал возбудителем пиелонефрита, рассматриваемая форма способна протекать на протяжении 20-ти дней.
В отличие от других форм успешность лечения наблюдается именно при острой, так как больной обращается к врачу в самом начале ее развития, когда внезапная сильная боль застает врасплох.
Для хронической формы пиелонефрита почек характерны вялое ее течение, с периодическими обострениями при несоблюдении диеты, отсутствия своевременного лечения, переохлаждении. Хроническая опасна тем, что в результате здоровые почечные ткани вовлекаются в процесс гноения — возникает опасность окончательного повреждения всей почки.
Что касается гнойного развития пиелонефрита почек, причинами являются хроническая форма заболевания либо другие проблемы, затрагивающие мочеполовую систему больного.
Гнойному пиелонефриту подвергаются преимущественно люди, которым уже за 30 лет, запускающими болезнь в самом начале ее развития.
На данном этапе заболевания происходит поражение жировой ткани, которая прилегает к больной почке непосредственно.
Признаки заболевания
Симптомы при пиелонефрите почек зависят от ее формы. Больные при острой форме наблюдают:
- явные изменения, обнаруженные в моче — мутный либо слегка красноватый ее оттенок, едкость и зловонность;
- тупую, а порой и острую боль в области суставов либо поясницы, усиливающаяся при попытке наклониться вперед;
- тошноту, усиливающуюся после приема пища;
- спонтанную рвоту;
- внезапный подъем температуры;
- лихорадку;
- головную боль, которая может усиливаться при незначительных изменениях;
- снижение либо полное отсутствие аппетита;
- общую слабость.
Хронический пиелонефрит почек может быть скрытым либо рецидивирующим. При скрытой редко повышается температура, но если она есть, держится достаточно долго. Рецидивирующий же пиелонефрит протекает с небольшой слабостью, приступами головокружения, изменениями в моче, не специфичными больному.
Методы диагностики при пиелонефрите
Диагностика состоит из:
- анализа мочи;
- анализа крови;
- инструментальных методов исследования.
Благодаря анализу крови выявляется наличие общих воспалительных процессов, проходящих в организме пациента. Благодаря анализу мочи удается выявить возбудителя с последующим определением его чувствительности к конкретным антибиотикам. Инструментальное же обследование помогает увидеть состояние почек, имеется ли гнойный процесс, требуется ли незамедлительное хирургическое вмешательство.
Лечение пиелонефрита почек
Лечение пиелонефрита почек подразумевает:
- строгое соблюдение диеты;
- проведение медикаментозной терапии;
- методы хирургического вмешательства.
Какой должна быть диета?
При пиелонефрите почек должна соблюдаться строгая диета, способствующая оттоку мочи и выводу инфекций. Соблюдение диеты подразумевает увеличение за день количества потребляемой жидкости, отказ от вредной пищи, то есть больной должен исключить жареную, сдобную, печеную, жирную, острую, соленую еду.
Сюда же входит отказ от свежего хлеба, французских булочек, крепких мясных бульонов, а также тех продуктов питания, которые могут вызвать резкие вкусовые ощущения.
Говоря об увеличении потребляемой жидкости, подразумевается, что больным старше 16-ти лет необходимо выпивать до 2-х литров воды, детям в возрасте 8-16 лет — 1,5 литра воды, детям до 8-ми лет — 1 литр.
Лечение медикаментами
Способ медикаментозного лечения при пиелонефрите почек состоит из приема тех препаратов, которые направлены на максимальное уничтожение инфекций, вызвавших воспалительный процесс. Обычно курс лечения антибиотиками составляем 7 дней, в более сложных случаях — около месяца.
Хирургический метод лечения
Хирургический способ лечения пиелонефрита применяется в крайних случаях, когда ни диета, ни медикаменты не дают ожидаемых результатов.
Преследуемая цель хирургического лечения — по возможности предотвратить развитие гнойного и воспалительного процесса больной почки, а также предупреждение его возникновения пока еще в здоровой.
Если при обследовании выявляется нарушение естественного оттока мочи, то путем хирургии данный дефект исключается.
Чем опасен пиелонефрит?
Любая болезнь, спровоцированная инфекционно-воспалительным очагом, которая своевременно не подвергалась лечению, способна повлечь за собой ряд осложнений. В данном случае последствиями пиелонефрита почек могут служить следующие:
- переход острого, не долеченного вовремя пиелонефрита в хронический, которому характерны периодические рецидивы;
- возникновение процесса нагноения, грозящий впоследствии удалением больной почки.
Принимая во внимание указанные последствия, больному следует подходить к пиелонефриту почек со всей ответственностью, тем более, если учесть, что данное заболевание в некоторых случаях протекает без каких-либо острых симптомов. Своевременно выявленный пиелонефрит и грамотно подобранное лечение помогут в достаточно короткий срок избавиться от выраженных симптомов коварного заболевания.
Профилактические меры при пиелонефрите почек
Те лица, у которых наблюдается склонность к почечным заболеваниям, в частности, пиелонефриту почек, должны обязательно соблюдать ряд профилактических мер, направленных на предупреждение повторного развития заболевания. Говоря о профилактике, следует учесть, что она достаточно проста, только требует ответственности, особенно в случае с детьми. Мерами профилактики являются:
- употребление определенного количества жидкости в сутки, что способствует выводу мочи;
- исключение задержки процесса мочеиспускания, который имел место при обострении;
- своевременное и полное лечение имеющихся инфекционных заболеваний, являющихся прямыми источниками возникновения пиелонефрита;
- устранение источников переохлаждения;
- тщательное соблюдение основных правил личной гигиены;
- приверженность к соблюдению здорового образа жизни, включающего общеукрепляющую терапию, умеренную физическую нагрузку, сбалансированное питание, периодический прием витаминного и минерального комплекса;
- регулярное наблюдение у лечащего врача-уролога;
- периодическая сдача мочи на анализ.
Знайте, что своевременный визит к урологу, тщательное соблюдение мер профилактики, а также прислушивание к не специфичным для организма симптомам позволят обеспечить полноценное здоровье человека на долгие годы!
Источник: http://DoktorSos.com/zabolevaniya/bolezni-pochek/pielonefrit-pochek-u-muzhchin.html
Пиелонефрит

При остром пиелонефрите:
- резкое повышение температуры тела до 39-40 градусов с ознобами;
- повышенное потоотделение;
- слабость;
- беспокойство;
- снижение аппетита;
- жажда;
- нарушение сна: сонливость днем, бессонница ночью;
- головная боль;
- тошнота, рвота;
- учащенное мочеиспускание;
- неприятные ощущения при мочеиспускании;
- боли или тяжесть в поясничной области. Боль ноющего характера, которая усиливается при движении. Возникает из-за растяжения капсулы почки;
- сухость слизистых оболочек и кожи;
- пастозность (нерезко выраженный отек кожи) век;
- изменение прозрачности мочи (моча становится мутной).
При хроническом пиелонефрите во время обострения клиника такая же, как и при остром течении. Однако при длительном течении заболевания могут появляться признаки хронической почечной недостаточности и повышение артериального (кровяного) давления.
Различают:
- первичный пиелонефрит: развивается у детей с нормальным анатомическим строением мочеполовой системы и при отсутствии заболеваний, которые могли бы вызвать застой мочи;
- вторичный пиелонефрит: развивается на фоне аномалий мочеполовой системы (врожденные нарушения строения почек, мочевого пузыря и мочеточников) или имеющихся заболеваний (мочекаменная болезнь, сахарный диабет), которые приводят к застою мочи в почках. На этом фоне развивается вторичное воспаление.
По течению заболевания различают:
- острый пиелонефрит: воспалительный процесс длительностью до 6 месяцев;
- хронический пиелонефрит: длительность воспалительного процесса более 6 месяцев.
По локализации:
- односторонний;
- двусторонний.
В зависимости от осложнений:
- осложненный;
- неосложненный.
- Причиной данного заболевания является наличие болезнетворного агента (микроорганизма).
- Наиболее частым возбудителем пиелонефрита является кишечная палочка. Хотя могут быть и другие, например, стафилококки, протеи, стрептококки и энтерококки. Помимо бактерий пиелонефрит могут вызывать грибы и вирусы. Распространение микроорганизмов происходит двумя путями:
- уриногенным или восходящим (при воспалении у девочек наружных половых органов инфекция по мочевым путям поднимается вверх, достигая почек);
- гематогенным путем: микроорганизмы распространяются током крови из очагов хронической инфекции (например, при тонзиллите (хроническое воспаление небных миндалин), синусите (воспаление придаточной пазухи носа)).
Возникает пиелонефрит при наличии определенных условий:
- снижение общего иммунитета;
- врожденные и приобретенные заболевания почек и мочевых путей, которые способствуют нарушению оттока мочи (стеноз (сужение) уретры, поликистоз (образование мешочкообразных опухолей — кист) почек).
Факторы, которые способствуют возникновению либо обострению пиелонефрита:
- острые простудные заболевания;
- частые ангины (воспаление небных миндалин);
- скарлатина (детское инфекционное заболевание, вызванное стрептококком);
- наличие очагов хронической инфекции (кариозные зубы, тонзиллит);
- переохлаждение организма;
- неполное опорожнение мочевого пузыря во время мочеиспускания;
- несоблюдение правил личной гигиены;
- снижение иммунитета;
- пузырно-мочеточниковый рефлюкс (состояние, при котором происходит обратный заброс мочи из мочевого пузыря в почки);
- мочекаменная болезнь с обструкцией (преградой) мочевыводящих путей;
- сахарный диабет.
LookMedBook напоминает: чем раньше Вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений:
- Врач нефролог поможет при лечении заболевания
- Анамнез жизни и заболевания: перенесенные простудные заболевания, наличие хронических заболеваний (тонзиллит (воспаление небных миндалин), мочекаменная болезнь).
- Жалобы больного: повышение температуры тела, ноющая боль в поясничной области, слабость, недомогание, головная боль, тошнота, рвота, учащенное мочеиспускание с неприятными ощущениями, изменение прозрачности мочи. Подозрение на пиелонефрит также возникает в случае повышения температуры тела у ребенка при отсутствии каких-либо других жалоб и симптомов.
- Осмотр больного: бледность кожных покровов, незначительная отечность век, боль при пальпации (прощупывании) почек, положительный симптом Пастернацкого (при поколачивании в поясничной области слева и справа от позвоночника возникает болезненность).
- Лабораторные методы исследования:
- общий анализ крови: увеличение количества лейкоцитов более 9х109/л (белых клеток крови), повышение СОЭ (скорость оседания эритроцитов) свыше 15 мм/ч;
- биохимический анализ крови: диспротеинемия (нарушение соотношения белковых фракций в сыворотке крови: повышение белков-глобулинов, снижение альбуминов), повышение уровня мочевины, появляется С-реактивный белок (СРБ);
- общий анализ мочи: лейкоцитурия (повышенное количество лейкоцитов в моче), бактериурия (бактерии в моче более 100 тыс. микробных тел в 1 мл мочи), протеинурия (белок в моче) менее 1 г/л;
- биохимический анализ мочи: повышение уровня оксалатов, фосфатов, уратов (соли);
- посев мочи на флору с количественной оценкой степени бактериурии (количество бактерий в моче). Чаще обнаруживают кишечную палочку, протей и стафилококк;
- антибиотикограмма мочи (определение чувствительности обнаруженного при посеве возбудителя к антимикробным препаратам).
- Лабораторные пробы:
- проба Зимницкого позволяет судить о концентрационной способности почек. Сбор мочи осуществляется в течение суток через каждые 3 часа в отдельные баночки. При пиелонефрите характерна гипостенурия (низкая плотность мочи 1, 012-1,013);
- проба по Нечипоренко проводят, когда есть отклонения от нормы в общем анализе мочи. Для этого утром при первом мочеиспускании первую и последнюю порции мочи спускают в унитаз, а среднюю собирают в чистую баночку и отправляют в лабораторию. При пиелонефрите содержание лейкоцитов (белых клеток крови) более 2000 в 1 мл (или 1-5 в поле зрения), эритроцитов (красных клеток крови) более 1000 в 1 мл (или 1-3 в поле зрения), цилиндров (слепки почечных канальцев из клеток и белков) – более 20 в 1 мл.
- Инструментальные методы исследования:
- ультразвуковое исследование (УЗИ) органов мочевой системы;
- экскреторная урография — рентгенологический метод исследования почек и мочевыводящих путей с помощью внутривенного введения рентгеноконтрастного вещества. Основан на том, что введенное вещество выделяется почками. Благодаря этому методу можно обнаружить изменения в работе почек, наличие врожденных аномалий развития;
- радиоизотопная ренография – метод радиографического исследования функции почек, который основан на их способности избирательно накапливать и выделять радиофармацевтические препараты. При пиелонефрите позволяет установить асимметрию поражения почек;
- компьютерная томография (КТ);
- биопсия почек (метод прижизненного исследования почечной ткани) применяют в крайней степени, когда затруднителен диагноз.
- Возможна также консультация терапевта.
- В первую очередь назначают этиотропное лечение, то есть лечение, направленное на уничтожение возбудителя.
- Как правило, назначают антибактериальные препараты широкого спектра действия. К ним отноятся антибитотики группы защищенных пенициллинов, цефалоспоринов и карбопенемов.
- Хороший эффект оказывают хинолоны.
- Антибиотики назначают в таблетированной форме на 3 недели со сменой препаратов через 7-10 дней (чтобы не развилась устойчивость микроорганизмов).
- При наличии результатов антибиотикограммы терапию подбирают согласно чувствительности выявленных микроорганизмов к антибиотикам.
- В тяжелых случаях назначают комбинацию из нескольких антибиотиков.
- После курса антибактериальной терапии необходимо назначать уроантисептики. Препараты налидиксовой кислоты назначают на 7-10 дней.
- Помимо этиотропного лечения назначают патогенетическое (направленное на развитие заболевания) и симптоматическое лечение. Патогенетическую терапию начинают на 5-7 день от начала заболевания, когда происходит стихание воспалительного процесса. Назначают:
- нестероидные противовоспалительные средства;
- препараты, улучшающие кровообращение в почках (антиагреганты, ангиопротекторы, антиоксиданты);
- витамины.
НПВС (нестеродные противовоспалительные средства) назначают для подавления воспаления и усиления этиологического лечения длительностью 10 дней.
- Больные с пиелонефритом должны придерживаться молочнокислой диеты (употреблять творог, кефир). В остром периоде необходимо ограничивать прием соли (до 2-3 г в день), количество жидкости увеличить. Одновременно назначают мочегонные средства.
- Если же пиелонефрит возник на фоне закупорки камнем мочевых путей, то прибегают к хирургическим методам лечения (камень удаляют).
Осложнения пиелонефрита связаны с развитием гнойных процессов и прогрессирующим нарушением функции почек, приводящим к развитию хронической почечной недостаточности. Осложнения пиелонефрита:
- артериальная гипертония (стойкое повышение кровяного давления);
- гнойные осложнения (абсцессы (ограниченное скопление гноя в почке), паранефрит (гнойное воспаление околопочечной клетчатки), уросепсис (заражение крови));
- хроническая почечная недостаточность;
- смерть от хронической почечной недостаточности.
- Необходимы: санация очагов хронической гнойной инфекции, оздоровление и проведение закаливающих процедур.
- Для предупреждения развития вторичного острого и хронического пиелонефрита имеет значение ранняя диагностика и соответствующая терапия мочекаменной болезни, врожденных пороков развития мочевых путей, пузырно-мочеточникового рефлюкса.
Из-за анатомических особенностей строения мочеполовой системы девочки болеют в 3 раза чаще, чем мальчики. Выделяют три критических периода развития ребенка, когда его организм наиболее уязвим инфекциям органов мочевой системы:
- от рождения до 3-х лет;
- от 5 до 8 лет;
- подростковый период.
Источник: https://lookmedbook.ru/disease/pielonefrit