Некроз означает омертвение, гибель клеток и тканей в еще функционирующем организме (жизнедеятельность клеток и тканей прекращается полностью). Некротический процесс протекает в определенной последовательности. Сначала развивается паранекроз, то есть возникают подобные некротическим структурные изменения, но они пока обратимы.
На второй стадии (некробиоз) развиваются необратимые дистрофические трансформации, которые характеризуются доминированием катаболических реакций, а не анаболических. На третьей стадии происходит смерть клетки, а на четвертой аутолиз, то есть разложение клеток и тканей под воздействием макрофагов и гидролитических ферментов, которые присутствовали в погибшей клетке.
Одной из форм некроза считают апоптоз, при котором происходит разделение клетки на части с образованием отрывков клеток, окруженных мембраной, но способных к обменным процессам (апоптозные тела). Эти клетки в последующем утилизируются макрофагами посредством поглащения.
Некротические и некробиотические процессы (апоптоз и некроз) протекают в организме постоянно и являются признаком нормальной жизнедеятельности организма, поскольку клетки стареют, наступает их естественная смерть и разрушение путем апоптоза и физиологического аутолиза. При некрозе ткани под действием неблагоприятных факторов не успевает происходить процесс регенерации, то есть на месте погибших не возникает новых клеток.
Некроз может «захватить» часть клетки, группу клеток, фрагмент ткани или органа, полностью орган или часть тела (руку, ногу), получается, что в одних случаях его можно определить только с помощью морфологического исследования, а в других он заметен невооруженным глазом. Границы некроза очерченные.
В его очаге наблюдается коллапс ретикулярной стромы (сосудистая недостаточность), а по краям развиваются реактивные и репаративные процессы. Далее пораженные участки отторгаются под действием гнойного экссудата, а на их месте появляются рубцы, которые не выполняют никаких функций.
Некроз печени возникает как осложнение некоторых болезней железы, отравлений, травм, ухудшения печеночного кровоснабжения. При патологии происходит быстрое усиление полиорганной недостаточности, которая провоцирует печеночную энцефалопатию и кому.
Выделяют несколько форм патологии: если после возникновения желтухи в течение 7 суток появляются симптомы энцефалопатии, то говорят о сверхостром некрозе; если этот период длится 8-28 суток, то считается, что это острая форма; при подострой форме между желтушностью и энцефалопатией — 4-12 недель. Острые формы некроза железы чаще диагностируются у молодых людей (в среднем заболевшим 25 лет), а подострая форма обычно развивается у лиц постарше (приблизительно 45 лет).
Причины некроза
Омертвение гепатоцитов может возникать по различным причинам, поэтому заболевание полиэтиологично. Острый некроз чаще является последствием различных гепатитов, которые в 75% случаев имеют вирусное происхождение. Около 1% заболевших вирусным гепатитом В перенесли некроз печени, но если есть комбинация гепатита В и D, то риск омертвения тканей повышается до 30-40%.
Часто причина некроза печеночной паренхимы в отравлении медикаментозными препаратами либо ядовитыми веществами. Массивная гибель клеток железы может произойти при отравлении грибами, гепатотропными ядами, тиреотоксикозе, токсикозе беременности, при фульминантной форме гепатита В.
Некроз печени довольно часто возникает на фоне тяжелой патологии сердечно-сосудистой системы, при которой имеется ишемия печеночной ткани. Дело в том, что при продолжительном изменении кровоснабжения железы происходит формирование центролобулярного некроза или полное поражение паренхимы со стремительным формированием печеночной недостаточности.
При отравлении алкоголем и его суррогатами иногда развивается острый алкогольный массивный некроз печени
Гибель гепатоцитов провоцируют радиационные и температурные факторы, воздействующие на живой организм, тяжелые травмы железы.
Значительно реже причина некроза печени в гемобластозах (клетки опухоли инфильтрируют паренхиму, приводя к отмиранию тканей), приеме препаратов, которые применяются для лечения СПИДа (Диданозин), а также остром гепатозе клеток печени, который проявляется при некоторых патологиях обмена веществ.
Некроз по занимаемой площади делят на:
- фокальный, когда поражение затрагивает несколько рядом находящихся гепатоцитов (обычно возникает при вирусных гепатитах);
- центролобулярный или зональный, когда погибают клетки определенных участков печеночной дольки (встречается при хронических гепатитах, употреблении гепатотоксических веществ);
- субмассивный или массивный, когда отмирают клетки всей печеночной дольки.
Как проявляется некроз печени
Клиника заболевания будет зависеть от размера пораженного участка паренхимы. Как правило, возникает симптоматика, которая характерна для постепенно нарастающей печеночной недостаточности, развивается печеночная энцефалопатия и кома. Первыми вестниками некроза может быть болезненность в правом подреберье, несильно выраженное увеличение железы, пожелтение кожи и склер, тошнота и рвота.
Если некроз затронул большое количество печеночных клеток, то активируется иммунная система, чтобы отграничить очаг поражения от нормальной ткани, а это приводит к отеку органа, увеличению паренхимы и растяжению капсулы, поэтому появляется болезненность в подреберье, которая может распространяться на правые лопатку и поясницу.
Цирроз печени в стадии декомпенсации
Если в последующем орган уменьшился и болевые ощущения прекратились, то это говорит об отмирании многих гепатоцитов, а значит, ухудшается и прогноз на выживание.
При некрозе печени снижается дезинтоксикационная функция органа, что приводит к накоплению токсических соединений в организме и повреждению всех его систем.
Прежде всего страдает головной мозг, поскольку скопившиеся ядовитые вещества и аммиак раздражают нейроны и провоцируют развитие печеночной энцефалопатии. Появляется при патологии повышенная сонливость, забывчивость, дрожь в конечностях, неадекватные поступки, агрессивность.
Перед коматозным состоянием больному сложно ориентироваться в пространстве и времени, появляется мышечный тонус со спазмами мускулатуры, нарушается память. Увеличивающийся отек мозга может спровоцировать расстройство витальных функций, например, вызвать остановку дыхания, брадикардию (снижение частоты пульса), артериальную гипотензию (снижение артериального давления).
При проникновении продуктов распада печеночных клеток в почечные канальцы происходит дисфункций почек. Гепаторенальный синдром обнаруживается примерно у 50% больных с некрозом печени.
Ухудшение в работе почек вызывает нарушения электролитных показателей и еще большее скопление продуктов распада в кровеносной системе.
Рост уровня токсинов усиливает выраженность печеночной энцефалопатии и отека мозга.
Пожелтение склер – один из первых признаков нарушения работы печени
Из-за гибели клеток значительно снижается синтез соединений, а это влечет развитие ДВС-синдрома, поскольку нарушается продукция белков и фибринолитических ферментов, отвечающих за свертывание крови. Прекратить массивное кровотечение вливанием факторов свертывания чаще всего не получается, потому что для их активации необходимо участие железы
Циркуляция по кровотоку ядовитых веществ способствует формированию в кишечнике и желудке выраженных геморрагий. Немаловажную роль в этом играет и повышенная продукция соляной кислоты, которая растет из-за некроза печени. Предотвратить желудочно-кишечные кровотечения можно принимая с профилактической целью ингибиторы протонного насоса.
Некроз печени часто способствует развитию генерализованной инфекции. При формировании полиорганной недостаточности повышается проницаемость стенки кишечника, а значит, бактерии из кишечника без труда попадают в кровоток, кроме того, нарушаются защитные механизмы (снижается общий и местный иммунитет).
Некроз печени может протекать по желтушному или холестатическому вариантам. Чаще встречается желтушный вариант, когда больной жалуется на сильную слабость, потерю аппетита, тошноту, рвоту, диарею, снижение веса, лихорадку, боли в правом подреберье и подложечной области.
При обследовании врач замечает такие признаки некроза, как желтушность кожных покровов, увеличение печени и селезенки (гепатоспленомегалия), эритема и сосудистые звездочки. Для данного варианта также характерны нарушения психики, дрожание рук, скопление жидкости в брюшной полости, что указывает на печеночную энцефалопатию. Печень наощупь гладкая, а при пальпации болезненна.
Холестатический вариант некроза характеризуется кожным зудом, темной мочой и светлым калом, а также различными ферментативными процессами.
Пациент с подозрением на некроз печени должен в кротчайшие сроки провериться у гастроэнтеролога, хирурга, реаниматолога. Подтвердить диагноз можно с помощью ультразвукового исследования печени и желчного пузыря, магнитно-резонансной томографии печени и желчевыводящих путей, однофотонной эмиссионной компьютерной томографии печени.
Данные исследования позволяют обнаружить очаг поражения, но достоверно определить степень некротизации способна только биопсия железы (делается пункция) с морфологическим исследованием взятого материала.
Определить степень тяжести некроза позволяют биохимические пробы железы, исследование концентрации азотистых шлаков, ЭКГ и ЭЭГ.
При симптомах вирусного гепатита больной должен сдать кровь на определение уровня антител к антигенам гепатита В, С, Д.
Восстановление функций железы
Лечение острого некроза осуществляется в интенсивной терапии. В первую очередь необходимо устранить последствия печеночной недостаточности. Врачи постоянно контролируют витальные функции, концентрацию глюкозы и азотистых шлаков, а также уровень электролитов в крови. Чтобы не допустить кровотечения, больному вводят витамин К.
Переливание факторов крови не имеет смысла, вместо этого назначают медикаменты, которые угнетают выработку соляной кислоты, а значит, препятствуют формированию язв в желудке и кишечнике. Если у больного появляются судороги, то дают Диазепам.
Тяжелый некроз печени требует назначения внутривенного питания
Улучшение функций почек вероятно только при нормализации функций печени. Диализ или гемосорбция в большинстве случаев приводит к массивным геморрагиям, суперинфекциям, а значит, терапевтические мероприятия должны способствовать в первую очередь восстановлению работы печени.
Выраженность печеночной энцефалопатии прогрессирует при поступлении в организм азотсодержащих веществ.
Непереваренные остатки, которые проникают в толстую кишку, расщепляются кишечной микрофлорой (гнилостными бактериями), а продукты их распада попадают в системный кровоток и повреждают клетки головного мозга.
Поэтому больных печеночной энцефалопатией переводят на внутривенное введение аминокислотных растворов (заменяют питание), также назначают пероральный прием антибиотиков и лактулозы.
Ни один метод, применяемый с целью заместить функции печени, не демонстрирует достаточной эффективности. Диализ, заменное переливание крови, плазмаферез, гемосорбция не дают желаемого результата, в отдельный случаях можно получить положительный эффект при гемосорбции на активированном угле с простациклином (дают для подавления агрегации тромбоцитов).
Таким образом, лечение некроза заключается в устранении этиологического фактора (отказ от алкоголя, выведение токсинов, нормализация кровообращения). С помощью антибактериальной и дезинтоксикационной терапии снижают патологическое воздействие токсических веществ и выводят их из кровотока.
Аммиачная интоксикация устраняется при приеме раствора глутаминовой кислоты или орницетила. Антибиотики назначаются для подавления бактериальной кишечной флоры, а клизмы слабительные и лактулоза снижают выраженность гнилостных процессов в кишке. Необходима и коррекция жизненно важных функций.
Печеночную недостаточность у больных устраняют назначением диеты, ограничивающей или исключающей употребление белка (в тяжелых случаях обеспечивается зондовое или парентеральное питание), и нормализацией электролитных нарушений и кислотно-щелочного равновесия крови, для чего вводят внутривенно 5% раствор глюкозы, витамины В6 и В12, липоевую кислоту, Эссенциале, Кокарбоксилазу, Панангин.
При стремительном развитии отека мозга и печеночной энцефалопатии, когда терапевтические мероприятия не дают положительных результатов в течение суток, единственное, что может помочь больному, — это трансплантация печени. Провести операцию быстро сложно, а даже если удается пересадить донорский орган, то выживаемость больных в течение года до 65%.
При некрозе железы функция органа может нормализоваться полностью или же частично (ставят диагноз постнекротический цирроз)
При гибели гепатоцитов прогноз на восстановление зависит от многих факторов: от возраста больного, причины отмирания ткани, длительности патологического процесса, выраженности полиорганной недостаточности, присутствия инфекционных осложнений и прочих.
Плохой прогноз обычно для пациентов, возраст которых меньше 10 лет или больше 40, у которых присутствует сильный метаболический ацидоз, между появлением желтухи и энцефалопатии более семи дней, уровень билирубина больше 300 мкмоль/л.
Как правило, причиной летального исхода при патологии становятся неврологические расстройства, массивные геморрагии, сепсис, ухудшение жизненно важных функций (остановка дыхания, нарушение кровообращения), почечная недостаточность.
Предотвратить гибель клеток печени можно только при своевременном выявлении и терапии заболеваний, которые способны привести к развитию патологического процесса. Поэтому если появились симптомы некроза печени, то необходимо сразу обращаться к врачам.
Источник: https://vrbiz.ru/diagnostika/nekroz-pecheni
Некроз печени
Некроз печени – гибель гепатоцитов под действием механических, химических, температурных либо токсических факторов, а также в результате прекращения кровоснабжения ткани печени. Проявляется болью в правом подреберье, тошнотой, рвотой, повышенной температурой, умеренным увеличением печени, признаками печеночной и сердечной недостаточности. Для постановки диагноза требуется проведение печеночных проб, УЗИ, МРТ, ОФЭКТ печени, пункционной биопсии с морфологическим исследованием биоптатов. Основные направление лечения некроза печени: устранение печеночной недостаточности, коррекция витальных функций, дезинтоксикационная терапия, при неблагоприятном прогнозе для жизни – пересадка печени.
Некроз печени – серьезнейшее осложнение некоторых заболеваний печени, отравлений, травм, нарушений печеночного кровоснабжения. Характеризуется быстрым нарастанием и прогрессированием явлений полиорганной недостаточности, приводящих к печеночной энцефалопатии и коме.
Современные исследования в области гастроэнтерологии позволили выделить несколько форм этого заболевания: сверхострый некроз диагностируют при выявлении симптомов энцефалопатии в течение 7 суток после появления желтухи, острый – если этот период составляет 8-28 суток, подострый – если энцефалопатия развивается между 4 и 12 неделей заболевания. Патология встречается достаточно редко – в США ежегодно регистрируется около 2000 случаев. Острые формы некроза печени характерны для молодых людей (средний возраст 25 лет), подострая – для лиц более старшего возраста (~45 лет).
Некроз печени
Некроз печени является полиэтиологичным заболеванием. Острый некроз печени чаще всего встречается при различных гепатитах, из них в 75% случаев — вирусной этиологии.
Примерно 1% пациентов с вирусным гепатитом В перенес данную патологию, а сочетание гепатита В и D приводит к острому некрозу печени в 30-40% случаев.
Также частой причиной острого некроза печени является отравление лекарственными средствами либо токсическими веществами.
Некроз печени часто сопровождает тяжелую патологию сердечно-сосудистой системы с развитием ишемии печеночной ткани. Длительное нарушение кровоснабжения печени ведет к развитию центролобулярного некроза, либо к тотальному поражению паренхимы с быстрым развитием печеночной недостаточности.
Кроме того, приводить к массивной гибели гепатоцитов могут радиационные и термические воздействия на организм, тяжелые травмы печени. Более редкой причиной являются гемобластозы (опухолевые клетки инфильтрируют ткань печени, приводя к гибели паренхимы), прием препаратов для лечения СПИДа (диданозин), острая жировая инфильтрация гепатоцитов при некоторых заболеваниях обмена веществ.
По степени распространенности процесса некроз может быть фокальным (поражение нескольких рядом расположенных гепатоцитов – при вирусных гепатитах), центролобулярным или зональным (гибнут гепатоциты определенных зон печеночной дольки — при хронических гепатитах, приеме гепатотоксичных веществ), субмассивными и массивными (поражается вся печеночная долька).
Проявления некроза печени зависят от объема поражения паренхимы. Чаще всего клиника характеризуется постепенным нарастанием печеночной недостаточности, развитием печеночной энцефалопатии и комы.
Первыми проявлениями некроза печени могут быть боль в правом подреберье, незначительное увеличение органа, желтуха, тошнота и рвота.
При гибели большого количества гепатоцитов происходит активация иммунной системы для отграничения очага поражения от здоровых тканей, в результате чего возникает отек тканей, увеличение объема печени и растяжение ее капсулы.
Из-за этого и возникает боль в подреберье, которая может иррадиировать в правую лопатку, поясницу справа. Последующее уменьшение размеров печени и исчезновение болевого синдрома может говорить о гибели значительного объема паренхимы и плохом прогнозе для жизни пациента.
При некрозе печени теряется достаточно важная функция этого органа – дезинтоксикационная. Токсические вещества начинают накапливаться в организме, вызывая повреждение всех органов. В первую очередь страдает головной мозг – накопившиеся токсины и аммиак раздражают клетки головного мозга, вызывая печеночную энцефалопатию.
Проявляется это состояние повышенной сонливостью, забывчивость, тремором конечностей, неадекватным поведением, агрессией. Коматозному состоянию обычно предшествуют дезориентация в пространстве и времени, потеря памяти, повышение мышечного тонуса с развитием спазмов мускулатуры.
Нарастание отека мозга может привести к расстройству витальных функций – нарушению дыхания, артериальной гипотензии, брадикардии.
Попадание продуктов распада гепатоцитов в почечные канальцы ведет к поражению почек. Гепаторенальный синдром развивается примерно у половины пациентов с некрозом печени.
Угнетение функции почек приводит к выраженным электролитным нарушениям, еще большему накоплению азотистых шлаков в кровотоке.
Повышение уровня токсинов в крови приводит к прогрессированию печеночной энцефалопатии и отека мозга.
При некрозе печени значительно угнетается и ее белково-синтезирующая функция, что приводит к развитию ДВС-синдрома из-за нарушения синтеза фибринолитических ферментов и белков системы свертывания. Остановить массивные кровотечения путем простого переливания факторов свертывания обычно не удается, так как для их активации также требуется участие печени.
Циркуляция в крови большого количества токсинов приводит к образованию в желудке и кишечнике острых язв, а недостаточность свертывающей системы — к развитию массивных желудочно-кишечных кровотечений.
Большую роль в этом процессе играет и гиперпродукция соляной кислоты при некрозе печени, поэтому предупредить ЖКК можно с помощью профилактического назначения ингибиторов протонной помпы.
Частым осложнением некроза печени является генерализованная инфекция. Развитие полиорганной недостаточности приводит к повышению проницаемости кишечной стенки (бактерии из кишечника легко проникают в кровоток), нарушению механизмов местного и общего иммунитета. Настороженность в плане развития сепсиса должна иметь место в отношении всех пациентов с некрозом печени.
Пациенты с некрозом печени требуют немедленной консультации гастроэнтеролога, реаниматолога, хирурга.
При подозрении на данную патологию необходимо провести УЗИ печени и желчного пузыря, магнитно-резонансную томографию печени и желчевыводящих путей, однофотонную эмиссионную компьютерную томографию печени (ОФЭКТ печени).
Все эти исследования позволят выявить очаг поражения в паренхиме печени, однако точное описание патологического процесса сможет предоставить только пункционная биопсия печени с морфологическим исследованием биоптатов.
Для уточнения степени тяжести процесса проводят биохимические пробы печени, исследование уровня азотистых шлаков, ЭКГ, ЭЭГ. Если есть подозрение на вирусный гепатит – необходимо определить уровень антител к основным антигенам (В, С, D).
Лечение больных с острым некрозом печени проводится в отделении интенсивной терапии. Мероприятия должны быть направлены на устранение печеночной недостаточности. В условиях отделения реанимации производится постоянный контроль за витальными функциями, уровнем глюкозы и азотистых шлаков, электролитов.
Для профилактики кровотечений ежедневно внутривенно вводится витамин К. Переливание факторов свертывания в профилактических целях не показано. Обязательно назначаются препараты, угнетающие секрецию соляной кислоты в желудке. При развитии судорог вводится диазепам.
При тяжелом течении некроза печени может потребоваться перевод на полное парентеральное питание.
Улучшение функции почек возможно только на фоне улучшения работы печени. Диализ или гемосорбция при данной патологии практически всегда осложняются массивными кровотечениями, генерализацией инфекционного процесса, поэтому лечение должно быть направлено на восстановление функций печени.
Прогрессирование печеночной энцефалопатии при некрозе печени может быть вызвано поступлением азотсодержащих веществ в пищеварительный тракт.
Данные соединения расщепляются кишечной флорой, а их метаболиты поступают в кровоток и оказывают повреждающее действие на головной мозг.
Для лечения печеночной энцефалопатии пациента переводят на парентеральное питание аминокислотными растворами, назначают внутрь антибактериальные препараты (неомицин, метронидазол) для подавления кишечной флоры, лактулозу.
На сегодняшний день ни один из методов, призванных заместить функцию печени, не является достаточно эффективным. Среди данных методик (заменное переливание крови, плазмаферез, диализ, гемосорбция) эффективной в некоторых случаях считается гемосорбция на активированном угле с поддержкой простациклином (вводится для подавления агрегации тромбоцитов).
При быстром появлении энцефалопатии, отека мозга и отсутствии эффекта от лечения в течение 24 часов единственным методом спасения жизни пациента может являться трансплантация печени. Трансплантацию достаточно сложно осуществить в столь краткие сроки, а выживаемость после проведенной операции у пациентов со сверхострым некрозом печени не превышает 65% в течение года.
Прогноз при некрозе печени зависит от очень многих факторов: возраста, причины патологии, длительности энцефалопатии и комы, выраженности полиорганной недостаточности, наличия инфекционных осложнений и др.
Плохой прогноз при некрозе печени отмечается при наличии следующих условий: возраст до 10 и после 40 лет; выраженный метаболический ацидоз; длительная желтуха до появления энцефалопатии (более недели); уровень общего билирубина более 300 мкмоль/л.
Причиной смерти при некрозе печени могут служить неврологические расстройства, кровотечения (в основном желудочно-кишечные), сепсис, нарушения витальных функций (дыхания и кровообращения), почечная недостаточность.
У выживших пациентов функция печени может восстановиться полностью или частично (в этом случае развивается постнекротический цирроз).
Профилактика некроза печени заключается в своевременном выявлении и лечении заболеваний, которые могут привести к развитию этого патологического состояния.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_gastroenterologia/hepatic-necrosis
Некроз печени: симптомы и лечение
Главная / ЖЕЛЕЗЫ И ИХ ЗАБОЛЕВАНИЯ / ПЕЧЕНЬ / Некроз печени — причины, симптомы, диагностика и лечение
Под диагнозом некроз печени предполагается гибель основных активных клеток органа или гепатоцитов. Они выполняют основные функции печени, активно участвуют в обменных процессах, в том числе синтезе белка. Гепатоциты составляют до 80% от всей массы органа.
Если начинаются некротические реакции, общее количество активных здоровых клеток уменьшается, то это существенно влияет на работу печени. Чем больше зона поражения, тем значительней изменения в организме, приводящие к интоксикации, коме, летальному исходу.
Патогенез и формы
Некроз развивается вследствие недостаточного кровоснабжения клеток, которые при отсутствии нормального питания отмирают.
Провоцируются такие процессы различными травмами тканей, патологическими реакциями, протекающими как в самом органе, так и организме в целом.
Некрозные очаги имеют четкие границы, отмершие ткани отторгаются, загнивают, преобразуются в рубцы.
Процесс может проходить стремительно и уже через несколько недель орган способен значительно уменьшиться в объеме.
Отмирание тканей печени классифицируется относительно локализации участков поражения, так как очаги могут формироваться на отдельных зонах печени, объединяться в группы, соединяться в единые полосы, а также поражать большую часть органа (массивный).
Некроз может развиваться относительно следующих стадий:
- Некробиоз или изменения в клетках, предшествующие ее дальнейшему отмиранию. Состояние необратимое, характеризуется нарушениями основных внутриклеточных обменных процессов.
- Некроз. Реакция отмирания гепатоцитов, формирование нагноений, рубцевание.
Существует определенная классификация заболевания относительно форм некроза, она включает различные варианты протекания некроза, разделения участков поражения и некоторые другие особенности.
Причины
Некроз печени относится к вторичным заболеваниям, которые возникают вследствие других серьезных патологий.
Из основных факторов, способных спровоцировать отмирание тканей печени, можно выделить:
- Гепатиты в запущенных формах, преимущественно вирусного происхождения.
- Цирроз печени. патология характеризуется замещением клеток фиброзными, что приводит к нарушению кровоснабжения, естественных обменных процессов и как следствие – отмирание клеток.
- Аутоиммунные заболевания, характеризующиеся нарушениями иммунной системы, воспринимающей свои клетки, как чужеродные, несущие опасность для организма.
- Патологии, существенно влияющие на обменные процессы в организме, например, сахарный диабет.
- Заболевания желчного пузыря, ведущие к скоплению желчи, закупорки протоков.
- Дисфункции сердечно-сосудистой системы, повлекшие нарушения кровоснабжения.
Кроме причин, связанных напрямую с развитием заболеваний и последующим наступлением некроза, есть условия, при которых в значительной степени возрастает вероятность наступления проблем с печенью. К ним можно отнести:
- Отравления, интоксикация. Это может произойти при приеме некоторых лекарственных препаратов, в следствии систематического употребления алкоголя, наркотических средств.
- Травмы. Они могут быть механическими, термическими, радиационными и другими, способными спровоцировать структурные изменения в тканях.
Причины некроза печени могут быть разнообразными, но важно их определить, как можно раньше, чтобы приостановить процесс отмирания гепатоцитов, принять адекватные меры по лечению основного и сопутствующего заболевания. Для этого нужно уже при первых признаках некроза незамедлительно обращаться к врачу, например, к гастроэнтерологу, хирургу.
Симптомы
Признаки заболевания проявляются по мере поражения органа.
В некоторых случаях, особенно при уже имеющихся патологиях печени, развитие некроза проходит незаметно, так как симптомы основных и вторичных дисфункций объединяются.
Со временем отмирание тканей печени прогрессирует и дает осложнение на большинство функций организма.
Если рассматривать наиболее характерные симптомы некроза, то можно выделить следующие:
- Болевые ощущения в области печени. Они могут быть покалывающими, тянущими.
- Расстройства пищеварения. Проявляется в виде тошноты, сильной рвоты, не приносящей облегчения, диареи.
- Отсутствие аппетита.
- Синдром желтухи, когда кожа, слизистые меняют цвет из-за высокой концентрации билирубина.
- Асцит или скопление в брюшной полости жидкости. Объем живота может увеличиваться до внушительных размеров.
- Зуд, высыпания на коже, что особенно интенсивно выражается при холестатической клинике заболевания.
- Изменение цвета мочи, в основном потемнение, а также осветление каловых масс.
- Появление беспричинных синяков, сосудистых звездочек.
- Общая слабость, головокружение.
При дальнейшем развитии некроза печени наступают необратимые последствия и страдают уже практически все системы организма. Нарушается дыхание, развиваются паталогические процессы в почках, снижается давление, нарастает отечность головного мозга. Такие состояния очень опасные, повышается риск впадения в кто, наступления летального исхода.
Диагностика
Применение комплексной диагностики, включающей аппаратные исследования и анализ биоматериалов, позволяет выявить заболевание практически на любой стадии.
Первоначально пациент направляется на консультацию к гастроэнтерологу, возможно понадобиться осмотр хирурга.
В перечень процедур, необходимых для определения состояния печени, входят:
- Узи печени и в целом брюшной полости.
- МРТ и КТ печени, желчного пузыря, протоков.
- ОФЭКТ печени или однофотонная компьютерное томография.
- ЭКГ.
- Общий анализ мочи.
- Анализ крови. Сдается общий, биохимический, а также на выявление гепатитов.
- Биопсия, необходимая для определения структурных изменений тканей, состава поврежденных участков и установления других необходимых данных.
- Печеночные пробы.
Комплексная диагностика позволяет собрать основную информацию об особенностях протекания заболевания, локализации очагов, степени поражения, а также выявить первопричины патологии. На основании этих данных подбирается лечение, выбираются методы по предотвращению дальнейшего развития паталогических процессов.
Лечение
Терапевтические мероприятия проводятся исключительно в стационаре, они направлены на ограничение дальнейшего отмирания тканей, предупреждение интоксикации и на восстановление функций печени, а в ряде случаев и других органов.
Для каждого пациента выбирается индивидуальная схема лечения, основанная на общей клинической картине, запущенности заболевания. Полностью восстановить функции печени уже не получиться, но поддержать ее работу, а также продлить жизнь пациенту шансы есть.
Если рассматривать ориентировочный курс лечения, который может быть назначен при некрозе, то она включает:
- Терапию, направленную на устранение факторов, провоцирующих отмирание клеток. Чаще это уже развивающееся заболевание печени инфекционного характера, гепатиты и другие патологические состояния органа в запущенной стадии. Могут назначаться антибактериальные препараты, гормональные, противогельминтные, если обнаруживались в печени паразиты, а также другие средства, действия которых направлены именно на основное заболевание.
- Очищение организма от продуктов распада, токсинов, аммиачных и других соединений. Это важно сделать как можно раньше, чтобы не произошли необратимые последствия со стороны нервной системы, почек, головного мозга.
- Специальные действия, направленные на предотвращение развития печеночной недостаточности.
- Восстановление нормального кровоснабжения тканей, включая область печени.
- Очистка крови. Практикуется при активном развитии печеночной энцефалопатии, представляет собой процедуры с применением специальных аппаратов. Может проводиться диализ, плазмаферез, гемосорбция.
- Удаление некрозных, гнойных очагов путем хирургического вмешательства. Такие манипуляции требуют особой подготовки больного и предварительной оценки общего состояния человека, так как часто к этому времени организм очень ослаблен.
Для каждого больного некрозом печени может подбираться определенная тактика лечения, но в случае запущенности заболевания и стремительного развития патологии, единственным шансом спасения является трансплантация печени. Даже если удастся провести операцию по пересадке органа, однозначной гарантии приживаемости и восстановления здоровья дать невозможно.
Лечение некроза печени при уже отечности мозга, дисфункциях почек и проявлениях печеночной энцефалопатии считается наиболее сложным, так как уже идет борьба за жизнь человека. Часто пациенты при развитии таких серьезных сопутствующих патологий теряют адекватное восприятие происходящего, впадают в кому, процент летальных исходов достаточно высокий.
Источник: https://gormons.ru/zhelezy/pechen/nekroz-pecheni-simptomy-i-lechenie/
Некроз печени: формы, причины развития, симптомы и лечение заболевания
Статьи по теме
Автор статьи:
- Врач-гастроэнтеролог
- Аспирант кафедры Эпидемиологии инфекционных и неинфекционных заболеваний института Пастера
Просмотров: 41700
Время на чтение: 7 мин.
Некроз – это омертвение тканей, которое наступает при нарушении кровообращения, химическом или термическом воздействии, травме и т. д.
Некроз — локальное заболевание. Его зоны имеют четкие границы. В очагах некроза происходит коллапс ретикулярной стромы печени (т. е. сосудистая недостаточность печеночных тканей), а по периферии развиваются реактивные и репаративные процессы.
Пораженные участки органа впоследствии отторгаются или расплавляются под действием гноя. На месте дефекта ткани образуются рубцы. В понятие некроза входят 2 процесса: некробиоз — необратимые дистрофические изменения тканей, или процесс отмирания; и собственно некроз — омертвение тканей органа.
Некроз является неотъемлемой частью тяжелого быстро прогрессирующего патологического процесса в организме человека.
Формы некроза печени и их проявление
Некрозы различаются по нескольким признакам, тесно связанным между собой.
По объему пораженной ткани органа некроз может быть:
- фокальным (парциальным);
- моноцеллюлярным, очаговым, рассеянным;
- зональным и ацинарным;
- субмассивным и массивным.
Фокальный некроз
При фокальном некрозе поражаются части печеночной клетки определенной группы органелл с денатурацией белка и появлением аутофагосов, участвующих во внутриклеточной регенерации.
Моноцеллюлярный некроз (а также рассеянный или очаговый)
Этот вид некроза считается финальной стадией баллонирующей дистрофии, при которой разрушаются ультраструктуры клеток. Результатом данного заболевания становится гибель гепатоцитов в печеночной пластинке.
Зональный и ацинарный некрозы
Эти виды некроза получили свои названия от локации процессов — в ацинусах (зонах) печени. Чаще всего некроз возникает в третьей зоне ацинуса, наиболее отдаленной от источников кровоснабжения, в то время как гепатоциты первого сектора подвержены омертвению в меньшей степени.
Ступенчатый некроз
Данному заболеванию подвергаются небольшие группы гепатоцитов вблизи портальных трактов (центров ацинусов). При таком некрозе происходит частичная деструкция гепатоцитов на границе паренхимы и соединительной ткани и их дальнейшая замена клеточным инфильтратом.
Ступенчатый некроз вызывается хроническим или острым вирусным гепатитами, циррозом печени, болезнью Вильсона–Коновалова, первичным склерозирующим холангитом. Развитие некроза при хроническом гепатите связано с эмпериполезом – проникновением лимфоцитов в структуру гепатоцита.
Обнаружение агрессивности данного процесса имеет важное диагностическое значение, поскольку говорит о прогрессировании заболевания.
Мостовидный некроз
Отдельным видом некроза выделяется мостовидный некроз, при котором зоны ацинусов соединяются между собой некротическими мостиками.
Рассекая печеночную дольку, он приводит к развитию цирроза, а завершается частичной ишемией паренхимы и изменением течения портальной крови — она начинает поступать в общий кровоток, минуя печеночный фильтр.
По локализации мостовидные некрозы делятся на: центроцентральные, центропортальные и порто-портальные.
Данный некроз характерен для всех форм некроза, где соединяются сосудистые структуры печени. Его выявление играет большую роль в прогнозировании течения острого и хронического гепатитов. На микроскопическом уровне некроз представляется собой изменение клеточного ядра и цитоплазмы гепатоцита, причем каждый из двух процессов влечет за собой различные заболевания.
Изменение клеточного ядра вызывает кариопикноз, характеризующийся интенсивным окрашиванием ядра основными красителями; кариорексис, при котором нуклеиновые кислоты собираются в глыбки.
Впоследствии нуклеиновые образования расщепляются на элементы, не воспринимающие красители, что является уже третьим заболеванием клеточного ядра — кариолизисом.
При нем в цитоплазме снижается уровень гликогена и рибонуклеопротеинов, повышается активность кислой фосфатазы, а оксидоредуктазы становятся более пассивными. Изменение цитоплазмы гепатоцитов приводит к возникновению коагуляционного и колликвационного некрозов и инфарктов.
Коагуляционный некроз
Локализуется в клетках печени с высоким содержанием белка. Этот вида некроза вызывается проникновением в соединительные ткани клеток ионов кальция и последующей активацией ферментов.
Коагуляционный некроз может быть частичным (парциальным), при котором появляются гомогенные округлой формы тельца Мэллори; и тотальным (по всей цитоплазме), приводящим к уплотнению и сморщиванию гепатоцита и образованию ацидофильных телец Каунсилмена.
Колликвационный некроз
Этот вариант некроза наиболее часто встречается в гепатоцитах, относительно бедных белком и богатых протеазами. При таком заболевании наблюдается баллонирующая дистрофия, клетки увеличиваются в размерах, не воспринимают красители, не содержат ядро и кажутся оптически пустыми.
Некрозы также различаются по локализации и степени выраженности заболевания в дольке печени. По данному признаку можно выделить следующие формы некроза:
- фокальный (это некроз одного или нескольких расположенных радом гепатоцитов, вызывающий хронический и острый вирусный гепатиты и цирроз печени);
- зонально — центролобулярный (ему соответствуют хронические гепатиты, гепатогенные гепатотоксические воздействия, и «ступенчатый» некроз при пероральном отравлении гепатотоксинами (piecemeal));
- субмассивный и массивный (распространяется практически на всю паренхиму печеночной дольки и лежит в основе печеночной комы).
Особым видом некроза выделяют апоптоз, при котором происходит «самодеструкция» гепатоцитов — их сморщивание, сепарация с образованием конденсированных фрагментов клеток, заполненных органеллами, — и впоследствии «переваривание» фагоцитами внутри клетки.
Симптомы некроза печени
Некроз является неизбежным спутником любого тяжелого длительного воспалительного процесса в организме человека. Это опасное состояние. В большинстве случаев оно сопровождается значительными осложнениями, а при позднем выявлении или недостаточном лечении приводит к постнекротическому циррозу печени (т.е. образованию рубцов) и даже к смерти.
При некрозе отмечаются острые болевые или/и диспепсические (в области ЖКТ) синдромы, однако на ранних стадиях они могут отсутствовать. Признаки некроза печени делятся на две большие группы: желтушный и холестатический варианты, причем первая группа по своей частотности во много раз превышает вторую.
К симптомам желтушного варианта некроза печени относятся:
- потеря сил и веса;
- собственно желтуха;
- проблемы с желудочно-кишечным трактом (рвота, понос);
- боли в правом подреберье, в области печени при пальпации;
- лихорадка;
- воспаление кожных покровов (зуд, сосудистые звездочки, эритема и т.д.);
- неустойчивость психоэмоционального состояния;
- асцит (проникновение воды в брюшную полость), устойчивый к мочегонным препаратам;
- увеличение печени и селезенки в размерах.
Помимо вышеописанных внешних симптомов некроз печени имеет и внутренние проявления.
На клеточном уровне отмечается ряд патологических изменений:
- возрастает уровень билирубина (пигмента желчи) и холестерина в крови;
- повышается концентрация щелочной фосфатазы (фермента, который участвует в расщеплении фосфорной кислоты);
- трансформируются внутренние органоиды клетки.
Признаков холестатического варианта некроза намного меньше, чем желтушного. К ним относят кожный зуд, темную мочу в сочетании со светлым калом. На клеточном уровне также наблюдается повышение холестерина и билирубина и некоторых других ферментов печени.
Лечение некроза печени
Основа лечения различных форм и стадий некроза — устранение причины заболевания. С помощью антибактериальной, дезинтоксикационной и других терапий предотвращается дальнейшее травмирующее действие, нормализуется сердечная деятельность, улучшается проходимость сосудов и т.д.
Неотъемлемой частью комплексного лечения некроза является улучшение общего состояния больного, стимулирование его иммунобиологических сил и регенеративных свойств. Также возможно иссечение омертвевших тканей (некрэктомия), которое проводится после определения границ некроза.
Дефект ткани, образовавшийся после процедуры, закрывается дерматопластикой или наложением швов.
Диагностика и лечение
При подозрении на некроз врач-гастроэнтеролог направляет пациента на УЗИ печени и желчного пузыря, магнитно-резонансную томографию печени и желчевыводящих путей, однофотонную эмиссионную компьютерную томографию печени (ОФЭКТ печени).
Эти исследования выявят очаг поражения в паренхиме печени, а точное описание патологического процесса предоставит пункционная биопсия печени с морфологическим исследованием биоптатов.
Могу также потребоваться биохимические пробы печени, исследование уровня азотистых шлаков, ЭКГ, ЭЭГ.
Первым шагом в терапии некроза является определение и ликвидация факторов его развития. Следующий пункт — установления границ воспалительного процесса и удаление омертвевших тканей (некрэктомия). Финальная стадия — исключение возможного рецидива.
Лечение некроза подразумевает комплексный подход. Он включает в себя различные терапии, направленные на уничтожение бактерий и токсических веществ, а также уменьшение чувствительности организма. Дополнительно проводятся меры по нормализации сердечной деятельности и работы сосудистой, нервной и иммунной систем. Эффективной считается и лечение симптомов некроза.
Собственно лечение некроза требует соблюдение особой диеты — полноценного питания и абсолютного исключения алкоголя. Также назначается прием витаминов и ферментных и метаболических средств. В зависимости от степени некроза могут назначаться гепатопротекторы. При недостаточном кровоснабжении мозга используются гормональные препараты.
Автор статьи:
- Врач-гастроэнтеролог
- Аспирант кафедры Эпидемиологии инфекционных и неинфекционных заболеваний института Пастера
Источник: https://vseopecheni.ru/zabolevaniya-pecheni/nekroz-pecheni/
Некроз печени
Некроз – это тяжёлый процесс гибели гепатоцитов, клеток паренхимы печени (составляют 60-80% от всех тканей). Происходит под воздействием механичного, химического, токсичного и температурного воздействие на орган, а также после остановки кровоснабжения тканей печени.
Особенностью этого заболевания является то, что область поражения имеет чёткие границы. В очаге поражения есть наличие ретикулярной стромы с развитием сосудистой недостаточности вокруг. Также идёт параллельный процесс рубцевания соседних тканей.
Некроз включает в себя два процесса – некробиоз (начало необратимого процесса) и некроз (омертвение клеток).
Виды некроза
Омертвение клеток – процесс очень многогранен и имеет несколько разновидностей.
По скорости развития
Главная опасность этого процесса – то, что он развивается очень быстро. По скорости течения некроз разделяется на три вида:
- Сверхострый – от выявления первых симптомов до начала серьёзных последствий проходит 7 дней.
- Острый – 8-28 дней от начала процесса.
- Подострый – 2-4 недели. Это вялотекущий процесс с более смазанной симптоматикой. Он характерен для людей старше сорока.
По распространению
- Локальный – некротический участок строго локализован и находится в одной определённой части печени;
- Фокальный некроз – развивается в отдельных клетках печени.
- Моноцеллюлярный (очажковый, рассеянный) – это несколько очажков некроза рассеянные в тканях печени.
- Массивный (субмассивный) – это процесс отмирания клеток большей части паренхимы.
- Мостовидный (ацинарный) – процесс, когда несколько очагов некроза сливаются в один, образуя некротические полосы.
Парацетамольный некроз
Особый вид некроза, вызванный передозировкой парацетамола.
Формы некроза
Коагуляционная
При этой форме нарушается белковый обмен. Гепатоциты, клетки паренхимы, разрушаются из-за патологической ферментной активности.
Виды:
- Частичная – когда происходит изменения мембраны гепатоцита.
- Полная – когда полностью отмирает целая клетка.
Причиной такой формы некроза часто служит заболевание гепатитом В.
Особенности этой формы в разрушении гепатоцитов с низким содержанием белка.
Характерной особенностью является расположение очажков вдали от источников кровоснабжения органа.
По распространению это может быть:
- Фокальный некроз. Развивается как следствие заболевания гепатитом В или С, цирроза печени.
- Зонально-центробулярний. Провоцируется гепатитами B и D, отравлениями.
- Массивный, субмассивный. В этом случае велика вероятность печёночной комы.
Ступенчатая
Характеризуется отмиранием клеток вблизи портальной вены. Провоцируется гепатитами, циррозами, а также гепатолентикулярная дегенерация (синдром Вильсона и Коновалова), вызванная нарушением обмена меди.
Особенность – наличие здоровых участков внутри некротического очага.
Фульминантная
Самая тяжёлая форма, что характеризуется мгновенным отмиранием очень большого количества гепатоцитов.
Это практически всегда приводит к печёночной коме. Та же высока смертность. По распространению это массивный или субмассивный процесс.
Мостовая
- Характеризуется ацинарным процессом слияние поражённых некрозом участков с ишемическими проявлениями (частичной или полной гипоксией клеток), что усложняет регенерацию печени.
- Главная опасность – возможность выброса нефильтрированой крови с последующим отравлением всех жизненоважных органов.
- Причины – циррозы, гепатиты, стеатоз.
Главные причины развития некроза
Заболевание печени и сопутствующих органов:
- Заболевание гепатитами В и D типа.
- Циррозы.
- Болезнь Вильсона-Коновалова – приводит острому некрозу и внутрисосудистому гемолизу.
- Фиброз на фоне цирроза.
- Обменные дисфункции – сахарный диабет, ожирение, стеатоз, гемохроматоз.
- Патологии жёлчного пузыря – холецистит, холестаз, первичный биллиарный цирроз, склерагирующий холагит.
- Аутоиммунные патологии.
Острое токсикологическое отравление
Развивается в следствии поступление в организм большого количества вредных веществ.
Может быть следствием приёма алкоголя в смертельных дозах, наркотиков (экстази и кокаина), медицинских препаратов (диданозин, аспирин, парацетамол, ниацин, метотрексаты, аминоодароны), а также под воздействием радиации.
Ишемические поражения печени
- Вследствие систематических сбоев кровоснабжения гепатоцитов — при гипотомии, гипоксемии, развивается центробулярный некроз с быстрым наступлением острой печёночной недостаточности.
- Острый токсикоз второго триместра при беременности.
- Обширные повреждения печени.
- Как правило, развивается как следствие механических травм.
Последствия
Если вовремя не начать лечение, то, как следствие, начинается:
- Прогрессирующая энцефалопатия (поражение клеток мозга).
- Полиорганная недостаточность.
- Переход в фульминантную форму.
- Печёночная кома.
- Отёк мозга.
- Перитонит и сепсис.
Прогнозы
Прогнозировать выживаемость при некрозах крайне трудно, ведь всё зависит от сопутствующих факторов:
- Возраста больного (очень плохо, если это до 10 или после 40 лет).
- Причин болезни.
- Течение болезни – острая или постострая форма.
- Наличие сопутствующих осложнений – почечной недостаточности, энцефалопатии, отёка мозга, желудочных кровотечений.
- Продолжительность и тяжесть печёночной комы.
Признаки и симптомы некроза
Общие симптомы:
- Ярко выраженная интоксикация организма – температура, тошнота, рвота, понос.
- Желтушность или бледность кожных покровов.
- Увеличение живота из-за скопления жидкости.
- Сильный зуд и сосудистые звёздочки.
- Потемнение мочи и светлый кал.
Признаки, указывающие на наличие острого некроза печени
- Энцефалопатия – нарушение нервной системы. Токсины из-за печёночной недостаточности разрушают нейроны головного мозги. При энцефалопатии развивается:
- Гипогликемия, ишемия печёночных кровотоков.
- Гипоксия гипацитов.
- Электролитные нарушения.
- Поднимается уровень аммиака в артериальной крови.
- Фиксируется изменения невралгического статуса на ЭЭГ.
- Нарушение деятельности мозга или отёк мозга.
- Нарушения электролитного обмена и КШР, вследствие чего начинается поражение почек.
- Сильная задержка воды и натрия в организме.
- Почечная недостаточность, усложняемая невозможностью проведения диализа (сильный риск внутрибрюшных кровотечений и перитонита).
- Алкалоз – увеличение щёлочности крови (pH).
- Лактацидоз – повышенное содержание молочной кислоты.
- Нарушение дыхания – возможна остановка дыхания (снимается интубированием трахеи).
- Нарушения гемостаза – обмена белка.
- Сердечнососудистые патологии – гипотония, аритмия.
- Желудочно–кишечные кровотечения.
- Развитие сепсиса – заражение крови.
Это биохимический анализ крови. Тут важны показатели АлАТ и АсАТ и билирубина. Что это такое?
- АсАТ – белковая молекула, которая вырабатывается в тканях миокарда и печени. В крови его мало, а поэтому растущие показатели указывают на некротический процесс.
- АлАТ – тоже белковая структура, но вырабатывается тканями печени (небольшое количество в тканях почек, сердца, селезёнки). Возрастающий показатель указывает более точно на некроз печени.
- Анализ на антитела к гепатитам. При подозрении на вирусную природу некроза, делается ещё и анализ на наличие в крови антител на гепатиты В и D (его нет в стандартном биохимическом анализе).
УЗИ
Ультразвуковое исследование может показать мегатолия органа и увеличение селезёнки.
ОФЭКТ КТ, МРТ
Это разные виды компьютерной томографии помогающие определить отклонения в работе печени.
Биопсия печени
Пункция (забор) тканей больного органа. Позволяет определить степень поражения.
Осуществляется в реанимационном отделении.
Состоит из нескольких процедур одновременно.
Общее лечение
- Мониторинг ЭКГ.
- Введение зонда для ввода пищи и лекарств, а также для выявления желудочных кровотечений.
- Введение плазмы крови.
- Поддержание температуры тела.
- При отравлении ядом бледной поганки вводятся препараты пенициллиновой группы и силибинин.
- Внутривенное введение диазепама (при судорогах), инсулин и глюкагон, простагландина Е2.
- Гемосорбция на активированном угле.
Искусственное питание
Это смеси для парентального и зондового питания. Содержат все необходимые для поддержания организма вещества и добавки, такие как тиамин, фолиевая кислота, витамин К, аскорбиновая кислота. Состав меняется согласно, сопутствующим некрозу повреждений внутренних органов.
Лечение энцефалопатии
- Очищения ЖКТ – прекращение поступления белков пищи и аминокислотных смесей, мягкое слабительное, клизма.
- Приём антимикробных препаратов – метронидазал или неомицин.
Лечение отёка мозга
- Установка датчика контроля над внутричерепным давлением (через трепанирующее отверстие).
Введение внутривенно 20% маннитола (он противопоказан при почечной недостаточности) или топентала - Декомпресиозная трепанация черепа (эффективна при парацетамольном некрозе).
- Ставится «искусственная печень» для фильтрования крови в течение 48 часов.
- Удаление клеток печени поражённых некрозом.
Трансплантация печени
Когда больной орган уже не спасти, тогда его заменяют на донорский.
Виды трансплантации:
- Полная – больной орган удаляется, а на его место ставится донорский.
- Частичная – когда делается усечение поражённых тканей печени (нерэктомия) и подсаживаются здоровые гепатоциты донора.
- Также возможна гетеротопическая трансплантация – в том случае, когда печень человека способна сама регенерироваться полностью, то происходит трансплантация донорского органа без удаления основного. Пока печень будет восстанавливаться, все её функции возьмет на себя донорская. Потом донорский орган удаляют за ненадобностью.
Противопоказания
- Отёк мозга.
- Нарастающая энцефалопатия.
Некроз печени – это тяжёлый патогенный процесс, имеющий серьёзные последствия. Поэтому лучше уделять время его профилактике, а именно вовремя выявлять болезни печени, не злоупотреблять алкоголем, наркотиками и медикаментами, а также принимать гепатопротекторы на основе силибинина.
Источник: http://vpecheni.ru/drugie-bolezni/nekroz-pecheni.html

 При отравлении алкоголем и его суррогатами иногда развивается острый алкогольный массивный некроз печени
При отравлении алкоголем и его суррогатами иногда развивается острый алкогольный массивный некроз печени 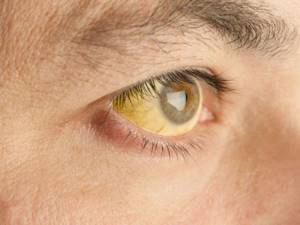 Пожелтение склер – один из первых признаков нарушения работы печени
Пожелтение склер – один из первых признаков нарушения работы печени 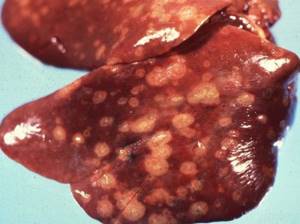 Тяжелый некроз печени требует назначения внутривенного питания
Тяжелый некроз печени требует назначения внутривенного питания  При некрозе железы функция органа может нормализоваться полностью или же частично (ставят диагноз постнекротический цирроз)
При некрозе железы функция органа может нормализоваться полностью или же частично (ставят диагноз постнекротический цирроз) 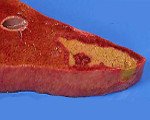
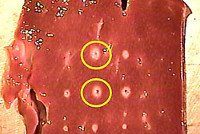
 Для каждого больного некрозом печени может подбираться определенная тактика лечения, но в случае запущенности заболевания и стремительного развития патологии, единственным шансом спасения является трансплантация печени. Даже если удастся провести операцию по пересадке органа, однозначной гарантии приживаемости и восстановления здоровья дать невозможно.
Для каждого больного некрозом печени может подбираться определенная тактика лечения, но в случае запущенности заболевания и стремительного развития патологии, единственным шансом спасения является трансплантация печени. Даже если удастся провести операцию по пересадке органа, однозначной гарантии приживаемости и восстановления здоровья дать невозможно.