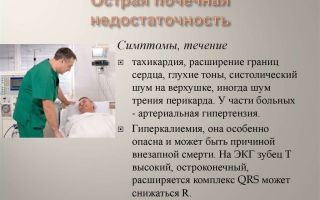
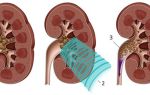
Между формами существует тактическая разница в ведении пациента. При выраженной симптоматике требуется неотложное лечение.
Терапия ХПН базируется на стадии по креатинину, скорости клубочковой фильтрации. Европейские специалисты применяют разные классификации (по Ратнеру, Рябову) для определения адекватной тактики ведения пациента.
Эксперты ВОЗ (Всемирной Организации Здравоохранения) рекомендуют подробное исследование при почечной недостаточности для выбора правильных препаратов, определения диеты, способа ведения больного человека.
Почечная недостаточность что это такое
Множественные причины почечной недостаточности определяют уникальность симптомов в каждом индивидуальном случае. Проблемы трактовки, что такое почечная недостаточность, у врачей возникают каждое десятилетие.
Несколько лет назад основное число форм заболевания провоцировал гломерулонефрит, определяющий симптомы и особенности лечения.
В последние годы на первое место по причинам недостаточности почек вышел диабетический нефроангиосклероз.
Состояние развивается из-за недостатка поступления глюкозы внутрь сосудистой стенки с последующим отмиранием участков почечных клубочков. Зарастание дефектов соединительной тканью делает болезнь необратимой.
Современная статистика устанавливает причины недостаточности почек в следующем порядке:
- Патология почечной артерии сужение, гипертоническое повреждение;
- Внутриклубочковые болезни гломерулопатии;
- Интерстициальное поражение кисты, опухоли;
- Сочетанное повреждение паренхимы и канальцев аденома, нефрит, пиелонефрит, мочекаменная болезнь.
Описанные состояния приводят к необратимым морфологическим изменениям. Разрастание внутри почек грубой фиброзной ткани приводит к синдрому «вторично сморщенной почки», при котором орган уменьшается в размерах, утрачивает функциональные свойства.
Высокие компенсационные способности почечных нефронов (функциональная единица) обуславливают устойчивость к интоксикации крови вначале заболевания. Выраженные симптомы возникают только при гибели более 80% гломерул с одной стороны. Своевременное лечение позволяет предотвратить вторичное сморщивании и ряд летальных осложнений.
Классификация хронической почечной недостаточности по креатинину, фильтрации
Для удобства назначение лечения международные эксперты разработали несколько разновидностей классификации недостаточности почек. Градации базируются на изменение лабораторных показателей, скорости клубочковой фильтрации.
Классификации ХПН по креатинину (по Ратнеру):
- При первой стадии уровень креатинина 178-440 мкмоль/л;
- 2 стадия 441-882 мкмоль/л;
- Третья стадия 883-1325 мкмоль/л;
- 4 стадия свыше 1326 мкмоль/л.
Современные специалисты модифицировали классификацию по Ратнеру и считают более практичным считать 1 стадию ХПН при креатинине более 100 мкмоль/л. Подход позволяет раньше начать лечение, что предотвратит осложнения.
Классификация ХПН по скорости фильтрации (по Тарееву):
- Легкая скорость фильтрации свыше 50 мл в минуту;
- Умеренная от 10-ти до 30-ти;
- Тяжелая скорость фильтрации в пределах 5-10 мл в минуту;
- Терминальная фильтрация менее 5 мл в минуту.
В Советское время отечественные врачи пользовались подробной классификацией, учитывающей скорость фильтрации и уровень креатинина:
- Начальная креатинин более 180 мкмоль/л, скорость фильтрации 50 мл/мин;
- Средняя креатинин 181-200 мкмоль/л, клубочковая фильтрация 20-40 мл/мин;
- Терминальная креатинин более 280 мкмоль/л, скорость фильтрации менее 20 мл/мин.
Новый термин под названием «хроническая болезнь почек» был введен в 2002 году, когда поражение почечной ткани у пациентов прослеживалось более 3 месяцев, независимо от природы патологии.
Независимо от используемой классификации важно выявить поражение почек на ранней стадии, когда с помощью консервативных процедур еще удается остановить прогрессирование.
Как проявляется почечная недостаточность у человека
При почечной недостаточности накапливается мочевина, креатинин и другие токсические продукты в сыворотке крови. Попадание их во внутренние органы способствует отравлению, развитию множества вторичных симптомов, которые сочетаются между собой. У большинства пациентов заболевание развивается медленно и постепенно прогрессирует.
Периоды ремиссии и обострений характерны для хронического течения, но при присоединении инфекций заболевание способно к быстрому прогрессированию, что приведет к смертельным осложнениям. Острые респираторные инфекции становятся основным провоцирующим фактором, приводящим к обострению ХПН у пациентов со сниженной активностью иммунной системы, иммунодефицитными состояниями.
Симптомы латентной формы скрыты. Обнаружить патологию на этом этапе удается только на основе лабораторных показателей повышение креатинина, постепенное нарастание анемического синдрома.
Как определить почечную недостаточность по изменению кожных покровов
Начальные этапы ХПН сопровождаются бледностью кожи. Состояние связано с недостатком полноценного кровоснабжения, вследствие скопления токсинов в крови, образования метгемоглобина. Сниженной доставки кислорода.
Дополнительным фактором цианотичности является нарушение выработки эритропоэтина почками вещества, влияющего на процесс образования красных кровяных телец (эритроцитов). На следующем этапе ХПН кожные покровы становятся желтоватыми.
Состояние обусловлено токсичным действием повышенной концентрация мочевины и креатинина на печень. Поражение гепатоцитов приводит к увеличению количества билирубина крови, обуславливающего симптомы желтухи.
Одновременно при нарушении выделения урохромов с мочой кожа приобретает бронзовый оттенок.
При терминальной стадии ХПН кожа становится беловатой, что связано с отложением на ней кристаллов мочевины. Состояние снижает местный иммунитет, поэтому кожные покровы подвергаются действию бактерий с присоединением гнойных инфекций, появляется кожный зуд.
Симптомы поражения костей и нервов при ХПН
Проблемы с выведением кальция сопровождаются увеличением концентрации паратгормона. Вымывание этого минерала из костной ткани сопровождается ломкостью, хрупкостью. У пациентов повышается вероятность формирования патологических переломов.
Увеличение содержания мочевой кислоты становится дополнительным агрессивным фактором, приводящим к опасным обострениям. Накопление соединения в суставах приводит к нарушению подвижности мелких сочленений кистей и стоп по причине развития подагрического артрита.
Интоксикация крови обуславливает негативное влияние на нервную систему. Вначале пациенты осознают смену настроения, суицидальные мысли. Аналогичное поведение характерно для онкологических больных.
Психиатры выделяют целый ряд специфических симптомов, характерных для пациентов с почечной недостаточностью:
- Изменение поведения, отношения к окружающим из-за некоторых ограничений, связанных с патологией;
- Депрессивные расстройства;
- Поиск препаратов, способов лечения отличных от рекомендаций врача;
- Постоянная агрессия по отношению к окружающим людям;
- Отрицание проблемы.
Скопление продуктов обмена белка, азотистых оснований обусловливает постоянные мышечные подергивания, так как ураты, соли других соединений скапливаются в мышечных волокнах, ограничивают сократительные способности. Длительное сохранение состояния обуславливает атрофию мышц и полинейропатию (множественное поражение нервов).
Как влияет печеночно-почечная недостаточность на сердце
Существует прямая связь между почками и сердцем в отношении регуляции давления, так как оба органа влияют сосудистый тонус, объем циркулирующей крови. При нарушении почечной микроциркуляции активируется ренин-ангиотензин-альдостероновая система, запускающая цикл реакций контроля гипертензии.
Сердечно-сосудистая система также участвует в регуляции давления путем корректировки выброса определенного объема крови. Если у пациента с артериальной гипертензией (гипертоническая болезнь) прослеживается сложность коррекции давления медикаментозными препаратами, — это повод для проверки почек на болезни.
Почечно-печеночная недостаточность приводит к серьезным осложнениями со стороны сердца. Оба органа участвуют в выведении токсинов из организма. При их поражении возникает сильная интоксикация крови с последующим развитием перикардита, аритмии, поражения сердечных клапанов, миокардита и даже инфаркта миокарда. Сердечно-сосудистая патология приводит к сопутствующему поражению органов дыхания.
Развитие нефрогенного легочного отека из-за наличия мочевины повышает вероятность появления бронхитов, трахеитов, ларингитов, которые сложно лечатся и быстро возникают повторно из-за снижения местного иммунитета.
Мочевина проникает через стенку желудочно-кишечного тракта, обеспечивая раздражение желудка и кишечника с последующим развитием гастрита, колита, язвенной болезни, дисбактериозов.
Таким образом, симптомы почечной недостаточности многочисленные и неспецифичные.
Отсутствие признаков на ранних стадиях делает затруднительным раннее лечение, поэтому у пациентов часто прослеживается клиника поражения нескольких систем уже на стадии компенсации ХПН.
Консервативное лечение и диета
Консервативное лечение заболевания направлено на устранение патогенетических нарушений, предотвращение прогрессирования основного заболевания. Устранить причины патологии не всегда удается, поэтому важное направление при терапии — борьба с провоцирующими факторами.
Инфекционные заболевания лечатся антибиотиками, антисептиками, укреплением иммунитета. Нефротоксичные лекарства для лечения вторичных болезней следует заменить альтернативными средствами с отсутствием побочного влияния на почечные клетки. Гиперлипидемия, гиперфосфатемия, анемический синдром вторичные состояния, развивающиеся при поражении почечного интерстиция.
Коррекция нарушений достигается малобелковой диетой, основанной на модификациях лечебного стола №7. Организация правильного рациона питания позволяет предотвратить почечную гипертензию, опасные последствия патологии фосфорно-кальциевого обмена.
Не только почечная недостаточность увеличивает интенсивность гипертонии. Обратное состояние также правомерно, когда артериальная гипертензия у человека обостряет почечную патологию. Для исключения ситуации важна оптимизация водно-солевого обмена.
Задержка натрия в организме при ХПН устраняется ограничением потребления пищевой соды. Излишки натрия в крови выводятся с мочой после стимуляции антидиуретическими препаратами маннитол, фуросемид.
Нельзя назначать при ХПН тиазидные диуретики (гипотиазид, гигрон).
С осторожностью вводятся калийсберегающие препараты (верошпирон, амилорид). Специфическое лечение почек зависит от основной причины, вызвавшей заболевание.
Для коррекции состояния, нефропатии, применяются стероиды. Если этиологическим фактором стала диабетическая нефропатия требуется коррекция уровня глюкозы.
При всех формах болезни назначаются нефропротекторы, блокаторы АПФ, витамины группы D.
В заключение добавим, что терминальная стадия ХПН лечится только пересадкой почки. Вторичные изменения, вызванные уремией, не устраняются, поэтому до данного состояния патологию лучше не запускать.
Источник: http://vnormu.ru/pochechnaya-nedostatochnost-simptomy-lechenie-stadii.html
Почечная недостаточность

По клиническому течению различают острую и хроническую почечную недостаточность.
Острая почечная недостаточность
Острая почечная недостаточность развивается внезапно, как следствие острого (но чаще всего обратимого) поражения тканей почек, и характеризуется резким падением количества выделяемой мочи (олигурия) до полного ее отсутствия (анурия).
Причины острой почечной недостаточности
1) нарушение почечной гемодинамики (шок, коллапс и др.);
2) экзогенные интоксикации (яды, применяемые в народном хозяйстве и быту, укусы ядовитых змей и насекомых, лекарственные препараты);
3) инфекционные болезни (геморрагическая лихорадка с почечным синдромом и лептоспироз);
4) острые заболевания почек (острый гломерулонефрит и острый пиелонефрит);
5) обструкция мочевых путей (острое нарушение оттока мочи);
6) аренальное состояние (травма или удаление единственной почки).
Симптомы острой почечной недостаточности
— небольшое количество мочи (олигурия);
— полное отсутствие (анурия).
Состояние пациента ухудшается, это сопровождается тошнотой, рвотой, поносом, отсутствием аппетита, Возникают отеки конечностей, увеличивается в объеме печень. Больной может быть заторможен или наоборот наступает возбуждение.
В клиническом течении острой почечной недостаточности различают несколько стадий:
I стадия — начальная (симптоматика, обусловленная прямым воздействием причины, вызвавшей острую почечную недостаточность), длится от момента воздействия основной причины до первых симптомов со стороны почек имеет различную продолжительность (от нескольких часов до нескольких дней). Может появится интоксикация (бледность, тошнота, боли в животе);
II стадия — олигоанурическая (основной признак — олигурия или полная анурия, также характерно тяжелое общее состояние больного, возникновение и бурное накопление в крови мочевины и других конечных продуктов обмена веществ белков, вызывающее самоотравление организма, проявляющееся заторможенностью, адинамией, сонливостью, поносом, артериальной гипертонией, тахикардией, отеками тела, анемией, печеночной недостаточностью, причем одним из характерных признаков являются прогрессивно нарастающая азотемия — повышенное содержание в крови азотистых (белковых) продуктов обмена и тяжелая интоксикация организма);
III стадия — восстановительная:
— фаза раннего диуреза — клиника такая же, как и во II стадии;
— фаза полиурии (увеличенное образование мочи) и восстановления концентрационной способности почек — нормализуются почечные функции, восстанавливаются функции дыхательной и сердечно-сосудистой систем, пищеварительного канала, аппарата опоры и движения, ЦНС; стадия продолжается около двух недель;
IV стадия — выздоровление — анатомо-функциональное восстановление почечной деятельности до исходных параметров. Может затянуться на много месяцев, иногда требуется до одного года.
Хроническая почечная недостаточность
Хроническая почечная недостаточность — это постепенное снижение функции почек до ее полного исчезновения, вызванное постепенной гибелью почечной ткани в результате хронического заболевания почек, постепенному замещению почечной ткани соединительной тканью и сморщиванию почки.
Хроническая почечная недостаточность возникает у 200-500 из одного миллиона человек. В настоящее время количество больных хронической почечной недостаточностью увеличивается ежегодно на 10-12%.
Причины возникновения хронической почечной недостаточности
Причинами возникновения хронической почечной недостаточности могут стать различные заболевания, которые приводят к поражению почечных клубочков. Это:
— заболевания почек хронический гломерулонефрит, хронический пиелонефрит;
— болезни обмена веществ сахарный диабет, подагра, амилоидоз;
— врожденные заболевания почек поликистоз, недоразвитие почек, врожденные сужения почечных артерий;
— ревматические заболевания системная красная волчанка, склеродермия, геморрагические васкулиты;
— заболевания сосудов артериальная гипертензия, заболевания, приводящие к нарушению почечного кровотока;
— заболевания, приводящие к нарушению оттока мочи из почек мочекаменная болезнь, гидронефроз, опухоли, приводящие к постепенному сдавлению мочевыводящих путей.
Чаще всего причинами хронической почечной недостаточности бывают хронический гломерулонефрит, хронический пиелонефрит, сахарный диабет и врожденные аномалии развития почек.
Симптомы хронической почечной недостаточности
Выделяют четыре стадии хронической почечной недостаточности.
1) Латентная стадия. В этой стадии пациент может не предъявлять жалоб или же возникают утомляемость при физической нагрузке, слабость, появляющаяся к вечеру, сухость во рту. При биохимическом исследовании крови выявляют небольшие нарушения электролитного состава крови, иногда белок в моче.
2) Компенсированная стадия. В этой стадии жалобы больных те же, но возникают они чаще. Сопровождается это увеличением выделения мочи до 2,5 литров в сутки. Обнаруживаются изменения в биохимических показателях крови и в анализах мочи.
3) Интермиттирующая стадия. Работа почек еще сильнее уменьшается. Возникает стойкое повышение в крови продуктов азотистого обмена (обмена белка) повышение уровня мочевины, креатинина. У пациента возникает общая слабость, быстрая утомляемость, жажда, сухость во рту, аппетит резко снижается, отмечают неприятный вкус во рту, появляются тошнота и рвота.
Кожа приобретает желтоватый оттенок, становится сухой, дряблой. Мышцы теряют тонус, наблюдаются мелкие подергивания мышц, тремор пальцев и кистей. Иногда появляются боли в костях и суставах. У больного могут значительно тяжелее протекать обычные респираторные заболевания, ангины, фарингиты.
В эту стадию могут быть выражены периоды улучшения и ухудшения в состоянии пациента.
Консервативная (без хирургического вмешательства) терапия дает возможность регулировать гомеостаз, и общее состояние больного нередко позволяет ему еще работать, но увеличение физической нагрузки, психическое напряжение, погрешности в диете, ограничение питья, инфекция, операция могут привести к ухудшению функции почек и усугублению симптомов.
4) Терминальная (конечная) стадия. Для этой стадии характерны эмоциональная лабильность (апатия сменяется возбуждением), нарушение ночного сна, сонливость днем, заторможенность и неадекватность поведения. Лицо одутловатое, серо-желтого цвета, кожный зуд, на коже есть расчесы, волосы тусклые, ломкие.
Нарастает дистрофия, характерна гипотермия (пониженная температура тела). Аппетита нет. Голос хриплый. Изо рта ощущается аммиачный запах. Возникает афтозный стоматит. Язык обложен, живот вздут, часто повторяются рвота, срыгивания. Нередко — понос, стул зловонный, темного цвета. Фильтрационная способность почек падает до минимума.
Больной может чувствовать себя удовлетворительно на протяжении нескольких лет, но в эту стадию в крови постоянно повышено количество мочевины, креатинина, мочевой кислоты, нарушен электролитный состав крови. Все это вызывает уремическую интоксикацию или уремию (уремия моча в крови). Количество выделяемой мочи в сутки уменьшается до полного ее отсутствия.
Поражаются другие органы. Возникает дистрофия сердечной мышцы, перикардит, недостаточность кровообращения, отек легких. Нарушения со стороны нервной системы проявляются симптомами энцефалопатии (нарушение сна, памяти, настроения, возникновением депрессивных состояний). Нарушается выработка гормонов, возникают изменения в свертывающей системе крови, нарушается иммунитет.
Все эти изменения носят необратимый характер. Азотистые продукты обмена выделяются с потом, и от больного постоянно пахнет мочой.
Профилактика почечной недостаточности
Профилактика острой почечной недостаточности сводится к предотвращению причин, вызывающих ее.
Профилактика хронической почечной недостаточности сводится к лечению таких хронических заболеваний как: пиелонефрит, гломерулонефрит, мочекаменная болезнь.
Прогноз
При своевременном и правильном применении адекватных методов лечения большинство больных с острой почечной недостаточностью выздоравливают и возвращаются к нормальной жизни.
Острая почечная недостаточность обратима: почки в отличие от большинства органов способны восстанавливать полностью утраченную функцию. Вместе с тем острая почечная недостаточность — это крайне тяжелое осложнение множества заболеваний, нередко предвещающее смерть.
Однако у части больных снижение клубочковой фильтрации и концентрационной способности почек остается, а у некоторых почечная недостаточность принимает хроническое течение, важную роль при этом играет присоединившийся пиелонефрит.
В запущенных случаях смерть при острой почечной недостаточности чаще всего наступает от уремической комы, нарушений гемодинамики и сепсиса.
Хроническую почечную недостаточность нужно контролировать и начинать лечение на ранних стадиях болезни, иначе она может привести к полной утрате почечных функций и потребовать пересадки почки.
Что можете сделать вы?
Основная задача пациента вовремя заметить изменения, которые происходят с ним как со стороны общего самочувствия, так и со стороны количества мочи, и обратиться к врачу за помощью. Больные, у которых подтвержден диагноз пиелонефрита, гломерулонефрита, врожденных аномалий почки, системного заболевания, регулярно должны наблюдаться у нефролога.
И, конечно, нужно строго соблюдать назначения врача.
Что может сделать врач?
Врач определит в первую очередь причину, вызвавшую почечную недостаточность и стадию заболевания. После чего будет предприняты все необходимые меры по лечению и уходу за больным.
Лечение острой почечной недостаточности направлено в первую очередь на устранение причины, которая вызывает данное состояние. Применимы меры по борьбе с шоком, обезвоживанием, гемолизом, интоксикацией и пр. Больных с острой почечной недостаточностью переводят в реанимационное отделение, где им оказывается необходимая помощь.
Лечение хронической почечной недостаточности неотделимо от лечения заболевания почек, которое привело к почечной недостаточности.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник: https://health.mail.ru/disease/pochechnaya_nedostatochnost/
Почечная недостаточность: симптомы, причины и лечение

- Виды
- Причины
- Симптомы
- Лечение
- Диета
- Лечение народными средствами
Почечная недостаточность представляет собой синдром, который развивается в результате тяжелых нарушений почечных функций и приводит к расстройствам гомеостаза. При диагнозе почечная недостаточность симптомы возникают в результате нарушений кислотно-щелочного и водно-электролитного равновесия в организме.
Виды
Выделяют две формы почечной недостаточности: острую и хроническую. Острая почечная недостаточность (ОПН) проявляется внезапным ухудшением функций почек.
Этот синдром обусловлен резким замедлением или прекращением выведения продуктов азотистого обмена из организма.
ОПН приводит к расстройствам электролитного, водного, кислотно-щелочного, осмотического баланса, в результате чего нарушается нормальный состав крови.
Хроническая почечная недостаточность (ХПН) – это постепенно прогрессирующее состояние, вызванное уменьшением числа функционирующих нефронов. Симптомы ХПН нарастают медленно.
В начальных стадиях процесса функции почек остаются на должном уровне за счет активизации не функционирующих в норме нефронов.
При дальнейшей гибели почечной ткани нарастает дефицит почечных функций, что приводит к постепенной интоксикации организма продуктами собственного обмена.
Причины
Причиной ОПН являются заболевания, приводящие к внезапному ухудшению почечного кровотока. В результате снижается скорость клубочковой фильтрации, замедляется канальцевая реабсорбция.
Причинами ОПН могут стать:
- шок различного генеза;
- тяжелые инфекционные заболевания;
- массивные кровотечения;
- острая сердечная недостаточность;
- интоксикация нефротоксическими ядами;
- поражение сосудов почек;
- острые заболевания почек;
- обструкция мочевыводящих путей.
ХПН развивается в результате хронических болезней почек или других органов и систем:
- сахарный диабет,
- гипертоническая болезнь,
- склеродермия,
- системная красная волчанка,
- длительное применение некоторых лекарственных средств,
- хронические интоксикации,
- хронический гломерулонефрит, пиелонефрит,
- мочекаменная болезнь и др.
Симптомы
Симптомы острой и хронической форм почечной недостаточности различаются по времени возникновения. При ОПН они развиваются стремительно, а при адекватном лечении довольно быстро могут исчезнуть практически с полным восстановлением функции почек.
ХПН развивается постепенно, иногда годами и десятками лет. На первых порах она может протекать бессимптомно, а затем признаки неуклонно нарастают.
При диагнозе хроническая почечная недостаточность лечение может улучшить состояние больных, но полностью восстановить почечные функции практически невозможно.
Симптомы ОПН
На первой стадии ОПН наблюдаются симптомы состояния, являющегося причиной острого нарушения функций почек. При инфекционных заболеваниях это могут быть лихорадка, озноб, головная боль, боли в мышцах. Кишечные инфекции сопровождаются рвотой, диареей, головной болью.
При сепсисе, интоксикациях – желтуха, признаки анемии, судороги (в зависимости от типа яда). Шоковые состояния характеризуются спутанностью или потерей сознания, бледностью и потливостью, нитевидным пульсом, пониженным артериальным давлением.
Острый гломерулонефрит проявляется выделением кровавой мочи, болью в поясничной области.
Вторая (олигоанурическая) стадия ОПН характеризуется:
- резким уменьшением или полным прекращением выделения мочи;
- симптомами азотемии (тошнота, рвота, зуд кожных покровов, потеря аппетита);
- нарушениями сознания (спутанность, кома);
- увеличением массы тела в результате накопления жидкости;
- отеками подкожной клетчатки (лица, лодыжек, иногда всей подкожной клетчатки – анасарка);
- отеками жизненно важных органов (легких, головного мозга);
- скоплением жидкости в плевральной, перикардиальной, брюшной полости;
- общим тяжелым состоянием.
При благоприятном исходе через некоторое время наступает период восстановления диуреза. Сначала моча начинает выделяться в небольших количествах, а затем ее объем превышает нормальный (полиурия). Происходит выведение накопленной жидкости и азотистых шлаков. Затем количество выделяемой мочи нормализуется и наступает выздоровление.
В случае неправильного лечения или его отсутствия после второго периода наступает терминальная стадия.
В этот период признаки почечной недостаточности следующие:
- одышка, кашель, выделение пенистой мокроты розового цвета (за счет отека легких и наличия жидкости в плевральной полости);
- подкожные кровоизлияния, гематомы, внутренние кровотечения;
- спутанность сознания, сонливость, кома;
- спазмы или мышечные судороги;
- нарушения работы сердца (аритмия).
Как правило, такие случаи заканчиваются летально.
Симптомы ХПН
Признаки ХПН начинают проявляться при значительных изменениях почечной структуры. К ним относятся:
- уменьшение или увеличение объема выделяемой мочи;
- выделение в ночное время большего объема мочи, чем днем;
- отеки по утрам (особенно на лице);
- недомогание, слабость.
Конечная стадия ХПН проявляется симптомами уремии (накопления в крови солей мочевой кислоты) и нарушениями водно-электролитного обмена:
- массивные отеки подкожной клетчатки;
- скопление жидкости в полостях тела;
- одышка, кашель (сердечная астма или отек легких);
- стойкое повышение артериального давления;
- нарушения зрения;
- признаки анемии (бледность, тахикардия, ломкость волос и ногтей, слабость, утомляемость);
- тошнота, рвота, потеря аппетита;
- аммиачный запах изо рта;
- боли в животе;
- снижение массы тела;
- кожный зуд, «припудренные» кожные покровы;
- желтоватый оттенок кожи;
- ломкость сосудов (кровоточивость десен, подкожные кровоизлияния);
- у женщин – прекращение менструаций;
- нарушения сознания вплоть до комы.
Если в терминальной стадии ХПН не перевести больного на гемодиализ, то неизбежен летальный исход.
Лечение
Лечение острой почечной недостаточности включает в себя устранение причины, восстановление гомеостаза и нарушенных функций почек.
В зависимости от причины ОПН могут потребоваться:
- антибактериальные средства,
- дезинтоксикационная терапия (инфузии солевых растворов, энтеросорбенты, гемодиализ),
- восполнение жидкости (инфузии солевых и коллоидных растворов, переливание крови, ее компонентов и кровезаменителей);
- гормональные препараты и др.
Гемодиализ — один из способов — дезинтоксикационной терапии
Для дезинтоксикации организма и выведения азотистых шлаков прибегают к гемодиализу, плазмаферезу, гемосорбции. Чтобы восстановить диурез, назначают мочегонные препараты.
Кроме того, вводятся растворы солей калия, натрия, кальция и других электролитов в зависимости от типа нарушения кислотно-основного и водно-электролитного равновесия.
В стадию восстановления диуреза необходимо следить, чтобы не наступила дегидратация организма. Если при ОПН нарушается работа сердца, то применяют сердечные препараты.
Лечение хронической почечной недостаточности предусматривает воздействие на причину заболевания, поддержание функции почек и дезинтоксикационную терапию. Кроме того, большое значение имеет диета при почечной недостаточности.
В начальных стадиях лечение направлено на основное заболевание. Его целью является замедление прогрессирования или стойкая ремиссия. При артериальной гипертензии назначают гипотензивные средства. Проводится постоянная коррекция обмена веществ при сахарном диабете.
Если причина ХПН – аутоиммунные заболевания, то назначаются глюкокортикоидные гормоны и цитостатики. При хронической сердечной недостаточности применяют препараты, корректирующие работу сердца. Если ХПН обусловлена анатомическими изменениями, то выполняется хирургическое вмешательство.
Например, восстанавливается проходимость мочевых путей или удаляется большой конкремент, опухоль.
В дальнейшем на фоне постоянной терапии основного заболевания назначается симптоматическая терапия. Для уменьшения отеков используют мочегонные средства. При симптомах анемии необходимо назначение препаратов железа, витаминов и т.д.
В последних стадиях ХПН больной переводится на хронический гемодиализ (процесс искусственной фильтрации крови). Процедура производится 2-3 раза в неделю. Альтернативой гемодиализу является трансплантация почки.
В терминальной стадии почечной недостаточности развиваются необратимые изменения внутренних органов, поэтому вопрос о трансплантации лучше решить заблаговременно.
При хорошей совместимости и успешной пересадке почки пациент имеет большой шанс на выздоровление и полноценную жизнь.
Диета
Специальная диета при ХПН поможет снизить нагрузку на почки и замедлить прогрессирование процесса. Кроме того, правильное питание при почечной недостаточности значительно улучшит самочувствие.
Основные принципы диеты:
- ограничение потребления белковой пищи,
- высокая калорийность,
- достаточное содержание фруктов и овощей,
- контроль поступления поваренной соли и жидкости,
- разгрузочные фруктово-овощные дни 1-2 раза в неделю.
В начальной стадии ХПН количество белка в пище приближается к норме (около 1г/кг массы тела) при условии, что в неделю будут 1-2 разгрузочных дня. В более поздних стадиях ежедневное поступление белка не должно превышать 20-30 г.
В то же время, необходимо достаточное введение незаменимых аминокислот (ежедневная норма содержится в двух куриных яйцах). Высокая калорийности пищи достигается за счет жиров (в основном растительных) и углеводов.
Считается, что в таких условиях азотистые шлаки могут быть использованы для синтеза заменимых аминокислот.
Количество необходимой жидкости рассчитывается по формуле: объем выделенной за сутки мочи плюс 500-800 мл. При этом должна учитываться вся жидкость (питье, супы, фрукты, овощи). В случае отсутствия выраженной артериальной гипертензии и отеков при сохраненном водном балансе больной может получать в день 4-6 г поваренной соли.
Если медикаментозное лечение включает препараты натрия, то количество соли в пище соответственно уменьшают. Когда гипертония и отеки выражены, соль в ежедневном меню ограничивается до 3-4 г и менее.
Длительное значительное ограничение соли нежелательно, поэтому при уменьшении отеков и снижении артериального давления ее количество снова можно немного увеличить.
Лечение народными способами
При диагнозе почечная недостаточность лечение народными средствами может иметь хороший эффект, особенно на ранних стадиях. Для этой цели используются многие растения, которые обладают мочегонным действием.
Чаще всего применяют березовые почки, листья брусники, хвощ полевой, череду, листья черной смородины, ромашку, почечный чай. Иногда используют мяту, кукурузные рыльца, зверобой и другие растения, а также сборы из них.
Обычно их употребляют в виде настоев и отваров.
Источник: http://lechim-pochki.ru/pochechnaya-nedostatochnost
Почечная недостаточность симптомы у женщин
Расстройства гомеостаза — это прямое следствие такого заболевания, как почечная недостаточность. Этот синдром связан с тяжелыми нарушениями почечных функций. Возникновение симптомов почечной недостаточности у женщин очень тесно связанно с нарушением водно-электролитного или кислотно-щелочного равновесия в человеческом организме.
Виды
Интересно, что болезнь зависит от симптомов и формы недуга, это может быть острая почечная недостаточность или хроническая. Первый вариант связан с внезапными ухудшениями работы почек.
Расстройства водного, электролитного, осмотического или кислотно-щелочного баланса тесно связаны с таким негативным процессом, как резкое замедление или прекращение выведения продуктов азотистого обмена из человеческого организма женщины.
В результате почечной недостаточности симптомы которой очевидны, вполне вероятно такое неприятное явление, как нарушение нормального состава крови.
Если же у женщины хроническая почечная недостаточность, то связанно это с уменьшением числа функционирующих нефронов. Более того, для такой формы болезни характерно постепенное прогрессирующее состояние с медленным нарастанием симптомов почечной недостаточности.
По международной классификации хроническая почечная недостаточность у женщин код по мкб 10 имеет номер N18.
Хроническая почечная недостаточность симптомы имеющиеся у женщин, стадии по креатинину насчитывает 4. Отталкиваются от уровня его содержания в крови. На первой стадии его уровень растет до отметки 442,0 мкмоль на литр. На второй – до 884,0 мкмоль на литр. На третьей – до 1326,0 мкмоль на литр, а на четвертой все, что выше этого показателя.
Причины
Возникновение симптомов почечной недостаточности у женщин тесно связанно с заболеваниями, приводящими к резкому ухудшению почечного кровотока.
Подобные состояния могут возникать из-за шока различного генеза, тяжелых инфекционных заболеваний, массивных кровотечений, острой сердечной недостаточности, интоксикации нефротоксическими ядами, поражениями сосудов почек, острых заболеваний почек, обструкцией мочевыводящих путей.
Хроническая форма может быть связана с другими хроническими болезнямии их симптомами.
Речь идет о сахарном диабете, гипертонической болезни, склеродермии, системной красной волчанке, хронической интоксикации, пиелонефрите, гломерулонефрите, мочекаменной болезни у женщин.
Такие состояния могут возникать в том случае, если некоторые лекарственные средства применялись как адекватные методы лечения .
Почечная недостаточность у женщин такого плана — это реальная возможность быстро выздороветь и больше никогда не вспоминать об этой проблеме и симптомах. Намного хуже, если подтверждается факт наличия хронической формы.
Болезнь может протекать на протяжении нескольких лет, что катастрофически сказывается на состоянии организма человека. Кроме того, неуклонного нарастания признаков вряд ли удастся избежать.
Хроническую почечную недостаточность усложняет и тот факт, что возможность полного восстановления функций поврежденных органов практически отсутствует.
Острая форма и симптомы наблюдается на первой стадии у женщин, поэтому вылечить ее гораздо проще. Более того, симптомы почечной недостаточности вполне очевидны. Острое нарушение функций почек может проявляться в виде лихорадки, озноба, головной боли, боли в мышцах.
Часто возникает спутанность сознания или его потерей. Бледность, потливость, нитевидный пульс и пониженное артериальное давление — тоже являются малоприятными признаками даного заболевания.
Заболевание можно распознать и по наличию крови в моче, болезненных ощущений в пояснице.
Из-за несвоевременного обращения к врачу, часто наступает вторая стадия заболевания. Болезнь характеризуется такими симптомами, как резкое уменьшение или полное прекращение выделения мочи, азотермия, нарушение сознания, увеличение массы тела, отеки подкожной клетчатки, отеки жизненноважных органов, скопление жидкости в брюшной полости. Не исключение — наступление общего тяжелого состояния.
Благоприятный исход в процессе лечения почечной недостаточности связан с периодом восстановления диуреза. Сначала выделение мочи постепенно увеличивается, доходя до нормы, а потом становится еще больше. Это свидетельствует о начале процесса выведения жидкости из организма, которая накопилась за время развития недуга.
В случае неправильной борьбы с почечной недостаточностью возникает вероятность наступления терминальной стадии. Она характеризуется одышкой, кашлем, выделением пенистой мокроты розового цвета, подкожными кровоизлияниями, гематомами, внутренними кровотечениями.
На уровне нервной системы речь идет о спутанности сознания, сонливости, коме, спазмах или мышечных судорогах. Вполне вероятны нарушения работы сердечно-сосудистой системы.
Людям, имеющим проблемы со здоровьем такого плана, обязательно нужно регулярно проверяться у врача для того, чтобы не допустить возникновения заболевания.
Симптомы почечной недостаточности
Главное различие между острой и хронической формой заболевания у женщин— время возникновения симптомов почечной недостаточности.
В первом случае речь идет о стремительном развитии, но плюс этого момента заключается в том, что возможно полное восстановление функций почек у женщин, если применять адекватные методы лечения почечной недостаточности.
Почечная недостаточность у женщин такого плана — это реальная возможность быстро выздороветь и больше никогда не вспоминать об этой проблеме. Намного хуже, если подтверждается факт наличия постоянной формы.
Болезнь может протекать на протяжении нескольких лет, что катастрофически сказывается на состоянии организма женщины. Кроме того, неуклонного нарастания признаков вряд ли удастся избежать. Хроническую почечную недостаточность усложняет и тот факт, что возможность полного восстановления функций поврежденных органов практически отсутствует.
На первых этапах развития болезни, ее наличие можно определить по признакам и симптомах. Дальше речь уже идет о более значительных изменениях структуры тканей почек.
Непосредственным признаком начала этого процесса у женщин является увеличение количества мочи, которая выделяется в ночное время. Более того, на лице могут появляться отеки, особенно по утрам.
Сопровождается это слабостью и недомоганием.
Болезнь на последней стадии тесно связанна с симптомами у женщин, которые являются характерными для уремии. Более того, вполне вероятно нарушение водно-электролитного обмена. Избежать летального исхода можно только в том случае, если вовремя применить гемодиализ.
Симптомы почечной недостаточности и признаки у женщин
Почки – важнейший орган выделительной системы. Его спонтанный отказ приводит к страшным последствиям. Если вовремя среагировать и предпринять меры, то можно успеть предотвратить неминуемое. Очень важно знать главные симптомы почечной недостаточности у женщин, чтобы срочно последовать в поликлинику.
- Первое, что должно показаться странным, это симптомы в виде слишком скудных и редких мочевыделений, несмотря на привычное потребление жидкости. Говорить может о том, что почки перестали выводить ее.
- Из-за этого последует следующий признак – отеки и увеличение в весе и объеме. Ведь лишняя вода в норме выходит, чего не случилось на этот раз.
- Человек теряет аппетит, его беспричинно тошнит. Рвота – следующий знак осложнения положения.
- Может появиться симптом в виде боли в животе и зуда по телу.
- Больная женщина все время чувствует себя апатично и устало.
- Моча неприемлемо темная (иногда с кровью).
Симптомы почечной недостаточности и признаки у мужчин
Признаки болезни у мужчин полностью идентичны женским. В результате ухудшения состояния люди испытывают отдышку по причине того, что в легких накапливается жидкость, на теле могут образовываться синяки. Общее состояние можно охарактеризовать, как сонливое. Спазмы и судороги затрагивают мышцы. Потеря сознания это критически.
Лечение почечной недостаточности
Первым этапом лечения острой формы является устранение причины. Более того, необходимо как можно быстрее восстановить гомеостаз и нарушенных функций почек. Более конкретные средства, используемые для лечения почечной недостаточности зависят от особенностей протекания болезни и состояния пациента.
Речь может идти об антибактериальных средствах, дезинтоксикационной терапии, восполнении жидкости, гормональных препаратах. Дезинтоксикацию организма и выведение азотистых шлаков производится с помощью гемодиализа, плазмафереза, гемосорбции. Для восстановления диуреза лучшим вариантом является правильный подбор мочегонных препаратов.
Практикуется также введение натрия, солей калия, кальция, что помогает восстановить водно-электролитическое равновесие.
При лечении запущенной стадии, главным принципом является воздействие на причину заболевания. Более того, необходимо обратить внимание на дезинтоксикационную терапию и поддержание нормального функционирования почек. Важный аспект — особая диета.
Начальная стадия лечения почечной недостаточности связанна с необходимостью добиться замедления или стойкой ремиссии основного заболевания. В дальнейшем возможно назначение симптоматической терапии совместно с постоянными мерами. Например, уменьшить отеки можно с благодаря назначению мочегонных средств. Если возникает угроза развития анемии, то не обойтись без витаминов и препаратов железа.
Последние стадии связаны с необходимостью гемодиализа, который еще называется искусственной фильтрацией крови. Такую процедуру назначают с периодичностью 2-3 раза в неделю. Хорошей, но не всегда доступной альтернативной этой процедуре является трансплантация органа.
Подробнее о диалезе на видео:
Питание и диета
Диета должна быть очень питательной. К основным принципам относится ограничение потребления пищи, которая содержит белок. Более того, необходимо обеспечить высокую калорийность и употребление большего количества овощей и фруктов. Запущенная форма неразрывно связана с фруктово-овощными разгрузочными днями, которые рекомендуют использовать несколько раз в неделю.
Высокую калорийность пищи можно обеспечить за счет растительных жиров и углеводов. Для того, чтобы определить количество жидкости, которую нужно употребить за сутки, используется специальная формула. Для начала необходимо измерить количество мочи, которое выделяется за сутки, а потом прибавить к этому числу 500-800 мл.
При выраженных отеках и гипертонии, необходимо включить в рацион 3-4 г поваренной соли. В том случае, если в процессе лечения почечной недостаточности используется препарат натрия, то дозировку соли необходимо существенно уменьшить.
Вместе с тем, слишком продолжительное ограничение количества потребляемой соли может привести к негативным последствиям. Если в процессе лечения у женщин достигается позитивный результат, то необходимо вернуть прежнюю норму. Что касается белка, то его поступления не должны превышать 20-30 г.
Важный момент — введение незаменимых аминокислот. Для того, чтобы потреблять их достаточное количество, нужно ежедневно выпивать два куриных яйца.
Лечение почечной недостаточности народными средставми
На ранних стадиях очень эффективным оказывается лечение почечной недостаточности народными средствами. Специалисты рекомендуют использовать настои и отвары из растений, имеющих мочегонное воздействие.
Речь идет о березовых почках, листьях брусники, хвоща полевого, череды, листьях черной смородины, ромашке, почечном чае. Допустимо использование мяты, кукурузных рылец, зверобоя и других растений или сборов из них.
Впрочем, и в этом случае не стоит забывать о необходимости предварительной консультации с врачом. Обратите внимание, но то, что применение некоторых средств народной медицины может быть крайне опасно для организма человека. Тем более, если речь идет о таком серьезном недуге.
Народная медицина вместе со своими методами является скорее вспомогательным лечением, чем основным. Ответственность за то, как лечить заболевание лежит только на Вас, ведь именно Вам нужны рабочие почки для жизни.
Источник: http://MedPortal.net/pochechnaya-nedostatochnost/
Хроническая почечная недостаточность

Хроническая почечная недостаточность – постепенное угасание почечных функций, обусловленное гибелью нефронов вследствие хронического заболевания почек. Постепенное ухудшение функции почек приводит к нарушению жизнедеятельности организма, возникновению осложнений со стороны различных органов и систем.
Выделяют латентную, компенсированную, интермиттирующую и терминальную стадии ХПН. Диагностика пациентов с хронической почечной недостаточностью включает клинические и биохимические анализы, пробы Реберга и Зимницкого, УЗИ почек, УЗДГ почечных сосудов.
Лечение ХПН основано на терапии основного заболевания, симптоматическом лечении и повторных курсах экстракорпоральной гемокоррекции.
Хроническая почечная недостаточность (ХПН) – необратимое нарушение фильтрационной и выделительной функций почек, вплоть до полного их прекращения, вследствие гибели почечной ткани. ХПН имеет прогрессирующее течение, на ранних стадиях проявляется общим недомоганием.
При нарастании ХПН – выраженные симптомы интоксикации организма: слабость, потеря аппетита, тошнота, рвота, отеки, кожные покровы — сухие, бледно-желтые. Резко, иногда до нуля, снижается диурез.
На поздних стадиях развивается сердечная недостаточность, склонность к кровотечениям, отек легких, энцефалопатия, уремическая кома. Показаны гемодиализ и пересадка почки.
Этиология, патогенез
Хроническая почечная недостаточность может становиться исходом хронического гломерулонефрита, нефритов при системных заболеваниях, наследственных нефритов, хронического пиелонефрита, диабетического гломерулосклероза, амилоидоза почек, поликистоза почек, нефроангиосклероза и других заболеваний, которые поражают обе почки или единственную почку.
В основе патогенеза лежит прогрессирующая гибель нефронов. Вначале почечные процессы становятся менее эффективными, затем нарушается функция почек. Морфологическая картина определяется основным заболеванием. Гистологическое исследование свидетельствует о гибели паренхимы, которая замещается соединительной тканью.
Развитию у больного хронической почечной недостаточности предшествует период страдания хроническим заболеванием почек длительностью от 2 до 10 и более лет. Течение болезни почек до начала развития ХПН можно условно подразделить на ряд стадий. Определение этих стадий представляет практический интерес, поскольку влияет на выбор тактики лечения.
Выделяют следующие стадии хронической почечной недостаточности:
- Латентная. Протекает без выраженных симптомов. Обычно выявляется только по результатам углубленных клинических исследований. Клубочковая фильтрация снижена до 50-60 мл/мин, отмечается периодическая протеинурия.
- Компенсированная. Пациента беспокоит повышенная утомляемость, ощущение сухости во рту. Увеличение объема мочи при снижении ее относительной плотности. Снижение клубочковой фильтрации до 49-30 мл/мин. Повышен уровень креатинина и мочевины.
- Интермиттирующая. Выраженность клинических симптомов усиливается. Возникают осложнения, обусловленные нарастающей ХПН. Состояние пациента изменяется волнообразно. Снижение клубочковой фильтрации до 29-15 мл/мин, ацидоз, стойкое повышение уровня креатинина.
- Терминальная. Подразделяется на четыре периода:
- I. Диурез более одного литра в сутки. Клубочковая фильтрация 14-10 мл/мин;
- IIа. Объем выделяемой мочи уменьшается до 500 мл, отмечается гипернатриемия и гиперкальциемия, нарастание признаков задержки жидкости, декомпенсированный ацидоз;
- IIб. Симптомы становятся более выраженными, характерны явления сердечной недостаточности, застойные явления в печени и легких;
- III. Развивается выраженная уремическая интоксикация, гиперкалиемия, гипермагниемия, гипохлоремия, гипонатриемия, прогрессирующая сердечная недостаточность, полисерозит, дистрофия печени.
Поражение органов и систем при ХПН
- Изменения крови: анемия при хронической почечной недостаточности обусловлена как угнетением кроветворения, так и сокращением жизни эритроцитов. Отмечают нарушения свертываемости: удлинение времени кровотечения, тромбоцитопению, уменьшение количества протромбина.
- Осложнения со стороны сердца и легких: артериальная гипертензия (более чем у половины больных), застойная сердечная недостаточность, перикардит, миокардит. На поздних стадиях развивается уремический пневмонит.
- Неврологические изменения: со стороны ЦНС на ранних стадиях — рассеянность и нарушение сна, на поздних – заторможенность, спутанность сознания, в некоторых случаях бред и галлюцинации. Со стороны периферической нервной системы – периферическая полинейропатия.
- Нарушения со стороны ЖКТ: на ранних стадиях – ухудшение аппетита, сухость во рту. Позже появляется отрыжка, тошнота, рвота, стоматит. В результате раздражения слизистой при выделении продуктов метаболизма развивается энтероколит и атрофический гастрит. Образуются поверхностные язвы желудка и кишечника, нередко становящиеся источниками кровотечения.
- Нарушения со стороны опорно-двигательного аппарата: для ХПН характерны различные формы остеодистрофии (остеопороз, остеосклероз, остеомаляция, фиброзный остеит). Клинические проявления остеодистрофии – спонтанные переломы, деформации скелета, сдавление позвонков, артриты, боли в костях и мышцах.
- Нарушения со стороны иммунной системы: при ХПН развивается лимфоцитопения. Снижение иммунитета обуславливает высокую частоту возникновения гнойно-септических осложнений.
В период, предшествующий развитию хронической почечной недостаточности, почечные процессы сохраняются. Уровень клубочковой фильтрации и канальцевой реабсорбции не нарушен. В последующем клубочковая фильтрация постепенно снижается, почки теряют способность концентрировать мочу, начинают страдать почечные процессы. На этой стадии гомеостаз еще не нарушен. В дальнейшем количество функционирующих нефронов продолжает уменьшаться, и при снижении клубочковой фильтации до 50-60 мл/мин у больного появляются первые признаки ХПН.
Пациенты с латентной стадией ХПН жалоб обычно не предъявляют. В некоторых случаях они отмечают нерезко выраженную слабость и снижение работоспособности.
Больных с ХПН в компенсированной стадии беспокоит снижение работоспособности, повышенная утомляемость, периодическое ощущение сухости во рту. При интермиттирующей стадии ХПН симптомы становятся более выраженными.
Слабость нарастает, больные жалуются на постоянную жажду и сухость во рту. Аппетит снижен. Кожа бледная, сухая.
Пациенты с терминальной стадией ХПН худеют, их кожа становится серо-желтой, дряблой. Характерен кожный зуд, сниженный мышечный тонус, тремор кистей и пальцев, мелкие подергивания мышц. Жажда и сухость во рту усиливается. Пациенты апатичны, сонливы, не могут сосредоточиться.
При нарастании интоксикации появляется характерный запах аммиака изо рта, тошнота и рвота. Периоды апатии сменяются возбуждением, больной заторможен, неадекватен. Характерна дистрофия, гипотермия, охриплость голоса, отсутствие аппетита, афтозный стоматит. Живот вздут, частая рвота, понос. Стул темный, зловонный.
Больные предъявляют жалобы на мучительный кожный зуд и частые мышечные подергивания. Нарастает анемия, развивается геморрагический синдром и почечная остеодистрофия.
Типичными проявлениями ХПН в терминальной стадии являются миокардит, перикардит, энцефалопатия, отек легких, асцит, желудочно-кишечные кровотечения, уремическая кома.
Диагностика ХПН
При подозрении на развитие хронической почечной недостаточности пациенту необходима консультация нефролога и проведение лабораторных исследований: биохимический анализ крови и мочи, проба Реберга. Основанием для постановки диагноза становится снижение уровня клубочковой фильтрации, возрастание уровня креатинина и мочевины.
При проведении пробы Зимницкого выявляется изогипостенурия. УЗИ почек свидетельствует о снижении толщины паренхимы и уменьшении размера почек. Снижение внутриорганного и магистрального почечного кровотока выявляется на УЗДГ сосудов почек. Рентгенконтрастную урографию следует применять с осторожностью из-за нефротоксичности многих контрастных препаратов.
Лечение ХПН
Современная урология располагает обширными возможностями в лечении хронической почечной недостаточности.
Своевременное лечение, направленное на достижение стойкой ремиссии нередко позволяет существенно замедлить развитие ХПН и отсрочить появление выраженных клинических симптомов.
При проведении терапии больному с ранней стадией ХПН особое внимание уделяется мероприятиям по предотвращению прогрессирования основного заболевания.
Лечение основного заболевания продолжается и при нарушении почечных процессов, но в этот период увеличивается значение симптоматической терапии. Больному необходима специальная диета.
При необходимости назначают антибактериальные и гипотензивные препараты. Показано санаторно-курортное лечение.
Требуется контроль уровня клубочковой фильтрации, концентрационной функции почек, почечного кровотока, уровня мочевины и креатинина.
При нарушениях гомеостаза проводится коррекция кислотно-щелочного состава, азотемии и водно-солевого баланса крови. Симптоматическое лечение заключается в лечении анемического, геморрагического и гипертонического синдромов, поддержании нормальной сердечной деятельности.
Диета
Больным с хронической почечной недостаточностью назначается высококалорийная (примерно 3000 калорий) низкобелковая диета, включающая незаменимые аминокислоты. Необходимо снизить количество соли (до 2-3 г/сут), а при развитии выраженной гипертонии – перевести больного на бессолевую диету.
Содержание белка в рационе в зависимости от степени нарушения почечных функций:
- клубочковая фильтрация ниже 50 мл/мин. Кол-во белка уменьшается до 30-40 г/сут;
- клубочковая фильтрация ниже 20 мл/мин. Кол-во белка уменьшается до 20-24 г/сут.
Симптоматическое лечение
При развитии почечной остеодистрофии назначают витамин D и глюконат кальция. Следует помнить об опасности кальцификации внутренних органов, вызванной большими дозами витамина D при гиперфосфатемии. Для устранения гиперфосфатемии назначают сорбитол+гидроксид алюминия. Во время терапии контролируется уровень фосфора и кальция в крови.
Коррекция кислотно-щелочного состава проводится 5% раствором гидрокарбоната натрия внутривенно. При олигурии для увеличения объема выделяемой мочи назначают фуросемид в дозировке, которая обеспечивает полиурию. Для нормализации АД применяют стандартные гипотензивные препараты в сочетании с фуросемидом.
При анемии назначают препараты железа, андрогены и фолиевую кислоту, при снижении гематокрита до 25% проводят дробные переливания эритроцитной массы. Дозировка химиотерапевтических препаратов и антибиотиков определяется в зависимости от способа выведения.
Дозы сульфаниламидов, цефалоридина, метициллина, ампициллина и пенициллина уменьшают в 2-3 раза. При приеме полимиксина, неомицина, мономицина и стрептомицина даже в малых дозах возможно развитие осложнений (неврит слухового нерва и др.).
Больным ХПН противопоказаны производные нитрофуранов.
Использовать гликозиды при терапии сердечной недостаточности следует с осторожностью. Дозировка уменьшается, особенно при развитии гипокалиемии. Больным с интермиттирующей стадией ХПН в период обострения назначают гемодиализ. После улучшения состояния пациента вновь переводят на консервативное лечение. Эффективно назначение повторных курсов плазмофереза.
При наступлении терминальной стадии и отсутствии эффекта от симптоматической терапии больному назначают регулярный гемодиализ (2-3 раза в неделю).
Перевод на гемодиализ рекомендован при снижении клиренса креатинина ниже 10 мл/мин и повышении его уровня в плазме до 0,1 г/л.
Выбирая тактику терапии, следует учитывать, что развитие осложнений при хронической почечной недостаточности уменьшает эффект гемодиализа и исключает возможность трансплантации почки.
Устойчивая реабилитация и существенное продление срока жизни возможно при своевременном проведении гемодиализа или пересадке почки. Решение о возможности проведения этих видов лечения принимается трансплантологами и врачами центров гемодиализа.
Источник: http://www.krasotaimedicina.ru/diseases/zabolevanija_urology/chronic_renal_failure
Почечная недостаточность — причины, симптомы, стадии развития заболевания
Функциональная единица почки – это нефрон, который состоит из множества капиллярных клубочков. Здесь происходят процессы фильтрации мочи.
А процессы обратного всасывания с целью последующего выведения происходят в канальцах. В каждой почке человека насчитывается около одного миллиона нефронов.
Когда выходят из строя 90% нефронов, начинается почечная недостаточность, при которой почки не справляются с обычной нагрузкой.
Почечная недостаточность: причины
В системе кровотока организма почки являются органами периферическими. При любых стрессовых ситуациях происходит централизация кровообращения.
В первую очередь, кислородом и питательными веществами снабжаются жизненно важные органы: сердце – головной мозг – легкие.
Несмотря на важность функций почек, они оказываются «за бортом» и получают кровь в минимальном количестве. Поэтому почки считаются «шоковыми органами».
Практически любая затянувшаяся стрессовая ситуация так или иначе сказывается на работе мочевыделительной системы. Почечная недостаточность имеет следующие причины:
- Шок любой природы;
- Коллапс – резкое снижение артериального давления;
- Травматическое повреждение почек;
- Острые поражения почечной паренхимы при воспалительных и аутоиммунных заболеваниях (пиелонефрит, гломерулонефрит);
- Повреждение или удаление единственной почки;
- Острое отравление организма любой природы: от природных ядов до лекарственных веществ;
- Заболевания, приводящие к нарушению оттока мочи;
- Поздний гестоз;
- Опухолевые заболевания почек.
При централизации кровообращения почечные нефроны «выключаются» из общего кровотока, и кровь проходит по открывшимся резервным капиллярам, минуя стадию фильтрации. При заболеваниях почек разрушаются капилляры почечных клубочков, вследствие чего развивается острая почечная недостаточность, симптомы которой заключаются в основной функции органов – выделительной.
Почечная недостаточность: симптомы
Когда поражается тот или иной орган, все симптомы указывают не недостаточность, либо отсутствие его функций.
Поскольку почки выводят из крови обезвреженные печенью вещества, когда развивается острая почечная недостаточность, все метаболиты продолжают циркулировать в крови по всему организму, включая головной мозг.
На него действуют специфические токсины, в первую очередь, кетоновые тела. У больного отмечаются расстройства сознания: от ступора до комы. Изменяется настроение: либо возникает эйфория, либо – депрессия.
Отсутствует аппетит, но появляется рвота, которая не приносит никакого облегчения. Как компенсаторная реакция, появляется диарея – излишняя жидкость выводится через желудочно-кишечный тракт. Появляются системные отеки, которые отличаются от сердечных стремительным нарастанием – буквально за несколько часов.
Острая почечная недостаточность, в первую очередь, проявляется основными, кардинальными симптомами:
При олигурии выделение мочи составляет менее 400 мл в сутки. При анурии выделяется 50 мл за 24 часа.
Стадии почечной недостаточности
При острой недостаточности функций почек различают три последовательных стадии:
- Начальную;
- Олигурическую;
- Восстановительную.
В начальной стадии проявления болезни имеют причинный характер. Если это шок или отравление, в первую очередь отмечаются симптомы шока или интоксикации. Общие симптомы слабости не указывают прямо на то, что развивается почечная недостаточность, лечение которой в этот период чаще всего не проводится.
При олигурии имеется ярко выраженная картина заболевания, поэтому принимаются экстренные меры. Используются препараты, улучшающие кровоснабжение почек. Восполняется объем циркулирующей крови.
Проводится борьба с отеками: инфузии солевых и белковых растворов. Диуретики при второй фазе не используются.
Стимуляция мочеиспускания не имеет патогенетических обоснований, так как мочегонные препараты не улучшают кровоснабжения нефронов.
Восстановительная стадия характеризуется полиурией. Увеличенное количество мочи свидетельствует о том, что действует фильтрационная функция почек.
Почечная недостаточность прекращается, следовательно, возвращаются к норме пищеварительная, дыхательная и двигательная системы. Если человек находился в коме, сознание к нему возвращается.
В этот период проводятся терапевтические мероприятия, направленные на восполнение потери жидкости.
Восстановление работы почек зависит от воздействия поражающего фактора. Лечение заключительной стадии почечной недостаточности проводится в амбулатории, под контролем показателей анализов мочи.
Почечная недостаточность: симптомы у детей
У детей заболевание протекает более стремительно, чем у взрослых. Это связано с анатомо-физиологическими особенностями и причинами, по которым развивается почечная недостаточность у детей разного возраста:
- Период новорожденности – тромбоз сосудов почек или синдром диссеминированного внутрисосудистого свёртывания крови;
- От грудного возраста до трёх лет – гемолитико-уремический синдром – заболевание, связанное с системой крови;
- Дошкольный и школьный возраст – гломерулонефрит или острый пиелонефрит.
Лечение зависит от причины заболевания, но все процедуры производятся так же, как и для взрослых. Изменяются только дозировки медикаментов.
Хроническая почечная недостаточность: симптомы
При хроническом течении почечная недостаточность проявляется не только дизурическими расстройствами, а отмечаются нарушения всех функций почек:
- Повышается кровяное давление;
- Снижается гемоглобин крови;
- Теряется кальций, развивается остеопороз;
- Изменяется сократительная функция миокарда.
Как правило, хроническая почечная недостаточность, лечение вынуждает проходить постоянно, в отделении гемодиализа.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Поделиться:
Знаете ли вы, что:
На лекарства от аллергии только в США тратится более 500 млн долларов в год. Вы все еще верите в то, что способ окончательно победить аллергию будет найден?
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Импотенция – это не болезнь
Только 10% мужчин при возникновении сексуальных расстройств обращаются к врачу и благодаря грамотному лечению избавляются от проблемы. Остальные же предпочитают…
Источник: http://www.neboleem.net/pochechnaja-nedostatochnost.php