Данная статья предназначена для пациентов. Речь пойдёт об операциях на печени – для чего их проводят, какие операции бывают. Вы узнаете как проходит подготовка к операции и послеоперационная реабилитация.
Чаще всего резекцию печени (удаление части печени) выполняют при ситуациях, когда раковые клетки из других органов попадают в печень. Такой вид рака называется метастазом.
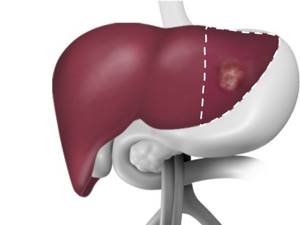
Также операция на печени (резекция печени) проводится в тех случаях, когда есть опухоль самой печени или опухоль желчных протоков.
Причины, по которым может потребоваться резекция печени:
- Метастазы в печень рака ободочной кишки;
- Гепатоцеллюлярная карцинома (рак печени);
- Холангиокарцинома (рак желчных протоков);
- Некоторые доброкачественные опухоли или предраковые состояния;
- Если Вы являетесь донором фрагмента печени для трансплантации печени другому человеку.
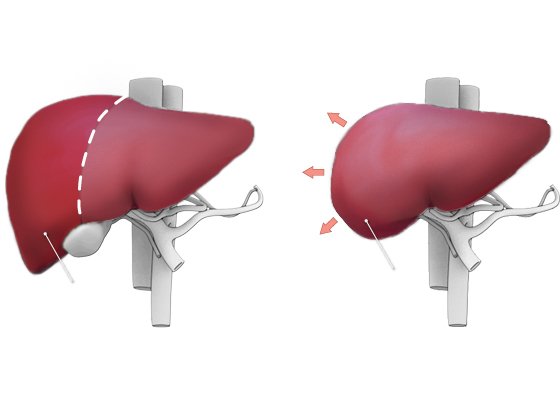
Резекция печени – операция по удалению части печени. Объём удаленной печени зависит от размера и местоположения больной части (или фрагмента донорской части печени).
Поскольку печень может регенерировать, значительная ее часть может быть удалена. Для восстановления нормальной функции печени требуется около месяца. Большинство людей возвращаются к своей обычной деятельности после операции на печени.
В зависимости от того, какая часть печени должна быть удалена, желчный пузырь также может быть удален.
Операция может быть выполнена двумя способами – открытым или лапароскопическим. Как правило, лечащий врач сообщает об объёме и способе вмешательства незадолго до операции.
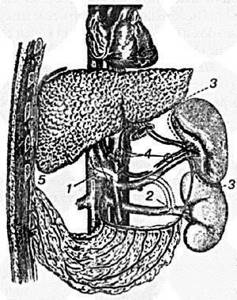
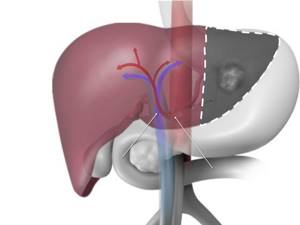
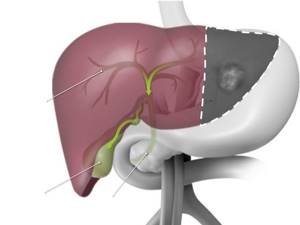
- Стрелками показаны артерия печени и воротная вена.
- Кровь из печени по венам поступает в полую вену, а затем в предсердие
- Желчь из печени и желчного пузыря выводится в общий желчный проток, а затем попадает в кишечник
- Значительная часть печени может быть удалена
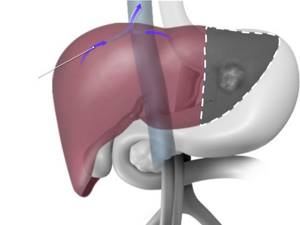
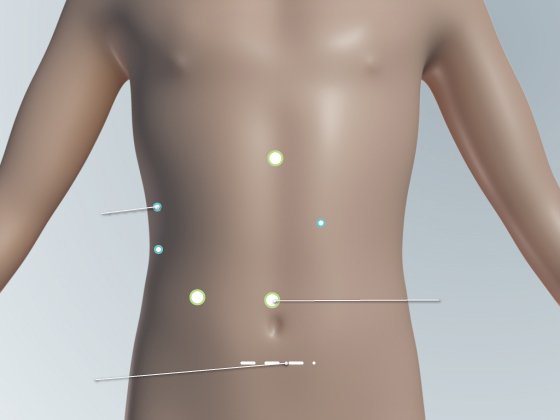
- Точками обозначены места установки портов.
Над лоном – разрез для изъятия удалённого фрагмента печени.
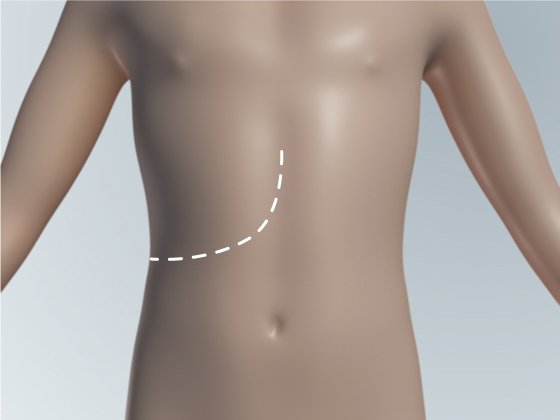
Хирург работает через один разрез в вашем животе. Разрез может быть прямой, а может быть J-образный (похож на хоккейную клюшку).
Лапароскопическая резекция печени
Хирург работает через пять или шесть небольших разрезов в вашем животе, используя камеру и специальные инструменты. Один из разрезов длиной 8-10 см. Этот разрез используется для изъятия части удалённой печени из брюшной полости.
Как и при любом хирургическом вмешательстве, при операциях на печени существуют риски и осложнения. Наиболее частые:
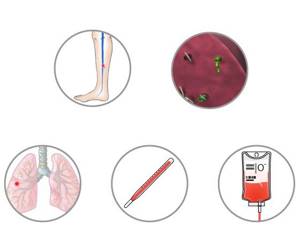
- У 10-20 человек из 100 может развиться кровотечение, и у такого же числа пациентов могут развиться инфекционные осложнения.
- Около 5 человек в 100 могут иметь тромбоз глубоких вен нижних конечностей;
- У 1 – 2-х человек из 100 может развиться легочная эмболия (сгусток крови в легких);
- Ваш риск развития печеночной недостаточности зависит от объёма резекции и других факторов.
Дисфункция печени (печеночная недостаточность)
После удаления части печени ткани могут начать работать неэффективно (развивается печёночная недостаточность после резекции печени). Это может произойти при удалении как небольшого, так и большого фрагмета печени. Плохо работающая печень может привести к:
- Асциту (скоплению жидкости в брюшной полости);
- Кровотечению (нарушение свертывания крови);
- Другие проблемы, связанные с хроническим заболеванием печени.
Некоторые факторы такие как цирроз или жировая дистрофия печени, могут способствовать дисфункции печени ещё до резекции печени.
Печень является единственным органом в нашем организме (кроме кожи), который обладает способностью восстанавливаться после удаления её части.
Если после операции у человека остаётся достаточная по объёму и относительно здоровая оставшаяся часть, и если у оставшейся части есть адекватное кровоснабжение и желчеотток, то печень будет регенерировать и будет восстановлена через несколько недель после операции.
Однако у каждого пациента регенеративные способности различаются. Ваш врач будет наблюдать за Вашей печенью после операции и отслеживать её восстановление.
Прочитайте статью “Как подготовиться к хирургической операции?”
Будьте активны
Простые физические упражнение (даже ходьба) поможет Вашему организму проще перенести операцию. Если Вы уже активны, продолжайте вести прежний образ жизни.
Если Вы этого не сделаете, начните добавлять физическую активность в свою жизнедеятельность. Упражнения не должны быть чересчур напряженными.
Вы можете совершать пешие прогулки на улице в течение получаса – это считается хорошей активностью.
Еда и питье
Здоровая сбалансированная диета должна соблюдаться в течение нескольких недель до операции. Цель состоит в том, чтобы поддерживать вес тела до операции.
Если Вы донор фрагмента печени – прочтите статью “Диета потенциального донора фрагмента печени.”.
Бросьте курить
Если Вы курите, постарайтесь хотя бы временно избавиться от этой вредной привычки перед операцией, чтобы снизить риск возникновения проблем с легкими.
Ограничьте алкоголь
Не употребляйте алкоголь в течение минимум недели до операции. Алкоголь может взаимодействовать с лекарствами, которое Вы будете получать в больнице.
Планирование
При возвращении домой из больницы вам может понадобиться помощь во время самообслуживания, приёма пищи, гигиенических мероприятий и т.д. Запасите свой холодильник и морозильник пищей, которую можно легко приготовить. Попросите Ваших родственников или друзей быть рядом с Вами, чтобы у Вас была помощь.
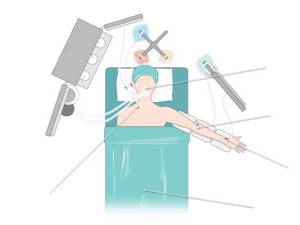
Во время подготовки к операции, Вы будете помещены на операционный стол, где Вам проведут комбинированное анестезиологическое пособие.
Несколько катетеров будут установлены для мониторинга и для введения лекарств и растворов:
- Артериальный катетер;
- Центральный венозный катетер;
- Периферический венозный катетер;
- Иногда, по показаниям, устанавливается эпидуральный катетер (в спину) для наркоза
- Мочевой катетер также может быть установлен в мочевой пузырь.
- Иногда требуется установка назогастрального зонда (в желудок), чтобы исключить рвоту и вдыхание рвотных масс во время операции.
Все эти трубки и катетеры будут на месте, когда вы выйдете из наркоза после операции. Они будут удалены как можно скорее.
После операции Вы проснётесь в отделении реанимации и интенсивной терапии. У Вас будут установлены некоторые трубки и катетеры, этого не стоит пугаться.
Реабилитация после операции на печени крайне важна.
Активизация
Нужна ранняя активизация после операции. Вам разрешат вставать на первые сутки после операции. При помощи медсестры или ухаживающего за Вами человека, необходимо будет совершать небольшие прогулки по отделению или по палате.
Дыхательная гимнастика
После операции на печени из-за болевых ощущений бывает трудно сделать полный вдох. Поверхностное дыхание и малоподвижный образ жизни в первые дни после операции, могут приводить к застою в лёгких с последующим развитием пневмонии. Необходимо выполнять дыхательные упражнения. Рекомендации даст Ваш лечащий врач.
Питание
В первые послеоперационные сутки Вам разрешено будет употреблять небольшое количество воды. Со вторых суток после операции на печени Вам будет разрешено частое дробное питание (диета №5).
Обезболивание
Важным аспектом реабилитации является адекватное обезболивание. Если Вы испытываете боли в зоне операции – сообщите Вашему врачу, чтобы он назначил Вам обезболивающие препараты.
После выписки
Выписка после операции на печени, при отсутствии осложнений, происходит на 5-7 послеоперационные сутки.
Ваш врач даст Вам рекомендации по приёму лекарств, питанию, обезболиванию.
Вы можете ощущать дискомфорт в области операционного шва в течение 2-3 недель операции. Болевые ощущения полностью уходят также через 2-3 недели после операции.
Душ
После лапароскопической операции на печени Вы можете принимать гигиенический душ через 3-4 дня после операции. Если у Вас была открытая операция на печени, то душ можно принимать через 6-7 дней после операции.
Послеоперационный шов
Если шов косметический и при зашивании использовался рассасывающийся шовный материал, то снимать такие швы не нужно.
Если необходимо снимать швы – врач сообщит Вам об этом.
Диета
Вы можете есть все продукты кроме тех, которые запретил Вам врач. Как правило, после операции на печени назначается диета №5.
Активность
После операции на печени нужно поддерживать активный образ жизни. Вы можете двигаться, много ходить. Нельзя поднимать вес более 3 кг первые 3 месяца после операции.
Спросите своего врача, когда Вы можете возвращаться к привычному образу жизни, в том числе, к Вашей работе.
Когда нужно звонить своему врачу
- У вас поднялась температура до 38 градусов Цельсия и выше;
- Ваша послеоперационная рана покраснела, стала горячей, и из неё подтекает жидкость;
- У вас регулярная рвота после приёма пищи или воды;
- У Вас появилась желтуха (жёлтые склеры глаз, тёмная моча);
- У вас сильные боли, которые не купируются приёмом анальгетиков.
Если Вы не можете связаться со своим врачом – срочно обратитесь в поликлинику или вызовите скорую помощь.
Послеоперационное обследование
Через некоторое время после операции врач будет назначать Вам скрининговые амбулаторные обследования, чтобы следить за Вашим состоянием. Не забывайте посещать врача на амбулаторном контроле.
Запишитесь на консультацию
Источник: https://doctorsemash.com/liver-surgery-for-patients/
Резекция печени — что это такое? Виды и типы операции, осложнения и реабилитация
Это средство с натуральным составом поможет печени даже в самых тяжелых случаях…
Резекция печени – это операция, при которой удаляется часть органа с патологией. Современные технологии позволяют проводить подобные операции без осложнений. Печень является важным органом в человеческом организме, отвечающим за множество различных функций. Именно поэтому ее заболевания обязательно необходимо лечить.
Некоторые из печеночных патологий можно устранить только с помощью операционного вмешательства. Так что это такое «резекция», и в каких случаях она проводится?
Общее описание
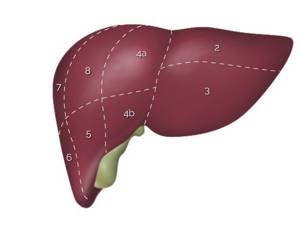
Существует два типа резекции – анатомическая (типичная) и атипичная. При анатомической операции удаляется часть печени, но при этом соблюдается ее сегментарное строение, а при атипичном удалении учитывается не строение органа, а распространение патологии.
Печень представлена двумя долями: левой и правой. Правая доля также подразделяется на квадратную и хвостатую доли. Все сегменты разделены между собой соединительно-тканными перемычками. При этом у них имеется собственная система кровоснабжения и желчевыводящие протоки.
Такое строение при проведении операции на печени обеспечивает главное преимущество, сводя потерю крови к минимальным объемам. К тому же, это позволяет не разрушать желчевыводящую систему печени.
Трудоспособность больного и дальнейший прогноз после резекции зависят от заболевания.
Данный метод хирургического лечения применяется более чем в половине случаев печеночных патологий. Непосредственно само же хирургическое вмешательство в большинстве случаев легко переносится. А реабилитационный период длится в среднем до полугода.
Кандидат медицинских наук, врач В. М. Савкин:Очистка печени поможет омолодить организм за несколько дней и подарит дополнительных 15 лет жизни…
Классификация
Операция по удалению части печени подразделяется на несколько видов:
- Радиочастотная абляция, т.е. оперативное вмешательство, проводимое при применении лапароскопа. Чтобы избежать кровотечения паренхима органа отсекается с помощью радиочастотного излучения.
- Полосное удаление части печени скальпелем.
- Химиоэмболизация – применяется при злокачественных патологиях печеночных сегментов на начальных стадиях развития. В кровяной сосуд сегмента, пораженного раком, вводятся химиопрепараты и цитостатики. Они предотвращают прогрессирование образования и убивают злокачественные клетки. Затем в сосуд вводится эмболизирующий препарат, который предотвращает вывод из сегмента печени использованных ранее лекарств.
- Алкоголизация – применение этанола, вводимого в пораженный сегмент органа, который под воздействием препарата начнет разрушаться. Инъекция осуществляется с помощью шприца, а ее введение контролируется УЗИ.
Резекция также классифицируется по анатомическим особенностям:
- Секциоэктомия, при которой удаляется несколько печеночных сегментов;
- Сегментэктомия, подразумевающая удаление одного пораженного сегмента;
- Мезогепатэктомия, т.е. удаление целых секций или сегментов в центре печени;
- Гемигепатэктомия (гепатолобэктомия) – операционное вмешательство, при котором удаляется вся доля;
- Расширенная гемигепатэктомия, заключающаяся в отсечении доли и еще секции или сегмента органа.
Атипичная операция разделяется на виды с учетом формы удаления:
- Плоскостная – иссечение патологии, расположенной около диафрагмальной поверхности печени;
- Краевая резекция, при которой происходит удаление паренхимы вблизи верхней или нижней поверхности органа;
- Поперечное удаление, при котором иссекается пораженная паренхима, расположенная сбоку печени;
- Клиновидная операция, т.е. отсечение той части, которая располагается на переднем клиновидном крае или диафрагмальной поверхности.
Анатомическая резекция печени согласно американской классификации:
| Трисементэкгомия правой доли | 1, 4-8 |
| Лобэктомия правой доли | 5-8 |
| Трисегментэктомия левой доли | 1-5, 8 |
| Лобэктомия левой доли | 1-4 |
| Боковая сегментэктомия левой доли | Вся доля |
| Субсегментэктомия | По решению хирурга |
Для профилактики, а также лечения заболеваний печени наши читатели успешно используют эффективное средство…
Показания к операции
Резекция печени назначается при наличии кист паразитарного (эхинококкоз, альвеококкоз) и непаразитарного характера.
Также она может быть применена при наличии следующих патологий:
- Доброкачественные образования (аденома, гемангиома или очаги узловой гиперплазии);
- Злокачественные образования (гемангиоэндотелиома, рак гепатоцеллюлярного, плоскоклеточного или холангиоцеллюлярного типа, фибросаркома, гепатобластома, мезотелиома, ангиосаркома, тератома и опухоль желчного пузыря).
Часть печени также может быть удалена при появлении метастаз. Это состояние появляется в результате попадания раковых клеток в другие органы через систему кровообращения.
При этом может развиться несколько различных стадий метастаз, требующих удаления:
- 1 стадия – одно метастатическое поражение, занявшее до ¼ всего объема паренхимы печени;
- 2 стадия – 2 и более очага метастаз, занимающие в общей сложности до ½ паренхимы органа;
- 3 стадия – многочисленные метастазы или один крупный очаг объемом более ½ всей печени.
Резекция является одним из методов лечения повреждений, травм и абсцессов печени, т.е. полостей с гноем, появившихся в результате бактериального заражения или септического инфицирования.
Еще одной причиной иссечения части органа является наследственная болезнь Кароли, при которой во внутрипеченочных желчных протоках развиваются кистозные образования.
Этапы подготовки к операции
Первым шагом подготовки к резекции является физикальный врачебный осмотр разными специалистами.
Далее проводятся лабораторные исследования:
- общий анализ крови и мочи;
- биохимический анализ крови;
- анализ на свертываемость крови (коагулограмма);
- печеночные пробы;
- определение группы крови;
- определение резус-фактора;
- выявление маркеров на гепатита В и С;
- выявление маркеров онкологии печени;
- липидограмма;
- анализ на наличие сифилиса (РВ);
- выявление ВИЧ-инфекции и СПИДа.
Найдено натуральное средство, вызывающее отвращение к алкоголю! Елена Малышева: «Наверняка вам известно, что до недавнего времени единственным действенным средством для борьбы с алкогольной зависимостью было…»
Далее проводятся инструментальные методы обследования, к которым относится рентген грудной клетки, УЗИ, ЭКГ и компьютерная томография. Также назначается ангиография печеночных сосудов, проводимая с использованием рентгеноконтрастного вещества.
К категории назначаемого инструментального обследования также относится тонкоигольная биопсия, которая необходима при опухолевых образованиях. Ее проведение контролируется с помощью УЗИ.
За несколько дней до этого назначается специальная разгрузочная диета, исключающая из рациона питания продукты, которые способны вызвать процессы брожения. А в день самой операции рекомендуется вообще не есть и не пить.
Наркоз
При полостной резекции печени применяется наркоз эндотрахеального типа. При этом также используется аппарат искусственного дыхания и внутривенные инъекции снотворных и успокоительных препаратов.
Эндотрахеальный наркоз
Для проведения радиочастотной абляции применяется спинномозговая анестезия. Осуществляется она пункционной иглой, вводимой между 3-им и 4-ым позвонками. Такая анестезия устраняет у пациента чувствительность тела ниже пояса, что позволяет проводить операции без ощущения боли.
Также больному может быть введено снотворное, благодаря которому он проспит всю операцию. Для проведения химиоэмболизации и алкоголизации применяется местная анестезия.
Проведение операций
Полостная резекция части печени бывает двух типов. Различаются они по доступу к органу.
Ход данной операции заключается в следующих шагах:
- Разрез кожного покрова и мышечной ткани передней брюшной стенки.
- Осмотр печени.
- Окончательное определение размеров очага патологии.
- Отсечение пораженных долей или сегментов печени.
- Перевязывание отсеченных желчных протоков и сосудов.
- Аспирация крови из брюшной полости.
- Обработка печени антисептическим раствором, а затем его дальнейшая аспирация.
- Зашивание раны, но с оставлением небольшого просвета для дренажной трубки.
В послеоперационный период назначается поддерживающая терапия, включающая:
- обезболивающие анальгетики из семейства наркотических (морфин или омнопон);
- антибактериальные средства широкого спектра действия (цефтриаксон, амикацин и карбапенемы);
- физиологический раствор внутривенно для нормализации процессов обмена;
- тромбоцитарные и эритроцитарные препараты при большой кровопотере;
- антикоагулянты для предотвращения тромбоза печеночных сосудов.
Радиочастотная абляция
Радиочастотная абляция относится к эндоскопическому хирургическому вмешательству. Проводится она через 3-4 надреза на передней брюшной стенке (лапароскопические методы операции). Их длина составляет максимум 3 см.
Операция проводится с использованием осветительного прибора, камеры, радиочастотного ножа и манипулятора с пинцетом. При этом ход всей процедуры контролируется УЗИ. С помощью радиочастотного ножа отсекается сегмент печени с патологическим очагом, а также прижигаются задетые при этом сосуды.
Химиоэмболизация
В артерию, которая снабжает опухолевое образование кровью, вводятся химиопрепараты и цитостатики. Далее данная артерия закупоривается, чтобы нарушить ее кровоснабжение и не дать введенному лекарству попасть в другие сегменты. Вводятся лекарства через катетер в вене, отвечающей за питание кровью патологического очага.
Реабилитация
Восстановление после резекции печени зависит от типа операции и размера очага патологии. Продолжительность реабилитационного периода составляет от 10 дней до полугода. При этом пациенты должны соблюдать режим покоя и диету, выполнять лечебную гимнастику и проходить физиопроцедуры. Также назначается медикаментозная терапия.
Чтобы убедиться в том, что печень восстанавливается нормально, необходимо регулярно проходить инструментальные и лабораторные обследования у врача.
После резекции могут возникнуть следующие осложнения:
- абсцессы;
- инфицирование раны;
- полосное кровотечение;
- холецистит:
- холангит;
- нарушение работы системы пищеварения.
Печень после резекции способна быстро восстановиться и снова выполнять свои функции. При этом также восстанавливается лимфатическая и сосудистая системы органа. Подобная способность регенерировать в большинстве случаев исключает серьезные последствия после операции.
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями печени пока не на вашей стороне…
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь печень — очень важный орган, а его правильное функционирование- залог здоровья и хорошего самочувствия. Тошнота и рвота, желтоватый оттенок кожи, горечь во рту и неприятный запах, потемнение мочи и диарея… Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Ольги Кричевской, как она вылечила печень… Читать статью >>
Источник: http://NashaPechen.com/lechenie/rezektsiya
Основные операции, производимые на печени
16782
Операционный доступ. Выбор доступа операции диктуется локализацией патологического процесса, его характером и объемом оперативного вмешательства. Существуют трансабдоминальные, трансплевралъные, комбинированные доступы и их отдельные варианты. При локализации патологического процесса в левой доли печени показан верхнесрединный разрез. При необходимости он может быть удлинен в сторону реберного хряща по IХ-ХII межреберному пространству (разрез Рио—Бранко). Применяют также разрезы параллельно правой реберной дуге (Федоров, Кохер), поперечный разрез (Шпренгер), разрез Петровского, Пачечаева и др. При трансплевральном доступе обнажается сферическая поверхность печени, что трудно осуществить при лапаротомии. При упомянутом разрезе диафрагма поднимается к межреберным мышцам, после чего операция приобретает брюшной характер. Этот доступ применяется при наличии эхинококковой и непаразитарной кист на сферической поверхности печени. Внеполостные (внебрюшинные и внеплевральные) доступы показаны лишь при вскрытии и дренировании кист, гнойников. Для подхода ко всем участкам печени (гемигепатэктомия и др.) применяется комбинированный доступ. Относительно больше распространена торакофрени-колапаротомия.
Ушивание ран печени, генатонексия. Перед ушиванием раны печени производится ее хирургическая обработка, объем которой зависит от места и характера повреждения органа. В практике неотложной хирургии выбором доступа является срединная лапаротомия.
Если повреждение локализовано в области купола правой доли печени, возникает необходимость этот доступ превратить в тораколапаротомию. При массивных повреждениях печени иногда приходится временно сдавливать гепатодуоденалъную связку, а иногда и НПВ.
Для обеспечения окончательного гемостаза на печень накладывают швы (рисунок 4). При этом операция должна производиться быстро, бережно, без излишнего травмирования печени, максимально сохраняя ткань печени и проходимость НПВ.
Параллельно с операцией осуществляются реанимационные мероприятия, в том числе и аутогемотрансфузия.
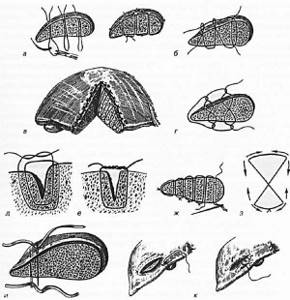
Рисунок 4. Швы печени: а — шов Джордона; б — шов Оарея; в — шов Оппеля; г — шов Лабокки; д — шов Замощина; в — шов Бетанели; ж—шов Варламова; з — шов Телкова; и — шов Гришина; к — специальный шов печени с дополнительными узлами
Если после тщательной обработки раны печени (удаление нежизнеспособных тканей, надежный гемостаз) она получает клиновидную форму, то рекомендуется ее края приблизить (сопоставить). П-образными или матрацными швами. А если после обработки ушибленной или рваной раны печени края не удается приблизить, то ее изолируют от брюшной полости, покрывая поверхность раны сальником или париетальной брюшиной (гепатопексия). Дно раны (при ее форме в виде желоба) дренируют, дренажные трубки выводят наружу через дополнительные разрезы брюшной стенки. Второй дренаж помешают в подпеченочном пространстве. После ушивания кровоточащих краев печени при колото-резаных глубоких ранах может образоваться внутрипеченочная гематома и возникнуть гемобилия. Во избежание этого осложнения вначале необходимо выяснить возможность кровотечения, его характер и жизнеспособность расположенной вблизи раны печени. После остановки кровотечения рану дренируют тонкой силиконовой трубкой и зашивают наглухо. Дренируется также подпеченочное пространство. В послеоперационном периоде необходимо следить за характером выделяемой через дренажную трубку жидкости.
Резекция печени. Различают типичные (анатомические) и нетипичные резекции печени. При анатомической резекции производят предварительный гемостаз и иссечение анатомически отделяемого участка печени.
Основными этапами операции являются перевязка сосудов в области ворот печени, перевязка ПВ в области ворот полой вены, иссечение печени по направлению фиссуры, отграничивающей резецируемую часть, окончательное отделение подлежащей резекции части печени, ее удаление и закрытие раневой поверхности.
Определенные трудности представляют отделение и перевязка глиссоновых элементов в области ворот печени, обработка печеночных вен и открытие междолевых щелей. Отмеченные этапы операции производят разными методами.
Главными из них являются: 1) перевязка сосудов в области ворот печени; 2) перевязка сосудов после обнаружения междолевой щели; 3) перевязка сосудов после гальетинной ампутации сегмента или доли; 4) отделение печени пальцами (дигитоклазия) и последовательное сшивание сосудов; 5) осуществление операции в момент сдавливания гепатодуоденальной связки; 6) комбинированное применение методов.
Правосторонняя гемигепатэктомия.Для этого вмешательства лучшим доступом считается торакофрениколапаротомия. Для удаления правой доли перевязывают правую ветвь ВВ, ПА и правый печеночный проток.
Из системы НПВ перевязывают правые протоки срединной ПВ, правую верхнюю ПВ, а также средние и нижние вены. Отделяют связки правой доли и перевязывают сосуды на расстоянии.
Затем пересекают печень по направлению к средней щели.
На поверхности разреза печени перевязывают мелкие сосуды. Культю печени покрывают сальником, который подшивают к краям разреза. После изоляции раневой поверхности печени зашивают перитонеальные листки и связки. Раны диафрагмы, живота и трудной клетки зашивают обычным способом. Левосторонняя гемыгепатэктомия. Это вмешательство технически легче выполнить, чем правостороннюю гемитепатэктомию. Левую долю печени относительно легче отделить, соотношение сосудов здесь выгодно отличается от сосудов правой доли. При этой операции более удобным считается применение срединной лапаротомии. Отделение и перевязка сосудов производятся по тем же принципам, что и при правосторонней гемигепатэктомии. Печень пересекается по направлению главной щели. Края ее раны зашиваются или покрьваются сальником.
Лобэктомия, сегментэктомия и субсегментэктомия. Осуществляются разными способами и их комбинацией. Сосулистосекреторную ножку перевязывают в области ворот печени или через ее рассеченную ткань. Удаление долей печени считается более трудной задачей, чем сегментэктомия. Для определения границ долей требуется применять специальные диагностические методы.
Портокавальные анастомозы (рисунок 5). Осуществляется лапарофреникотомическим разрезом с правой стороны через 10-е межреберное пространство. На передней стенке живота в косом или поперечном направлении обнажается подпеченочное пространство.
Поднимают край печени и рассекают брюшину, покрывающую гепатодуоденальную связку и НПВ. ОЖП перемещают кверху, а ВВ тупым путем отделяют на расстоянии 5-6 см. НПВ обнажают от печени до места слияния с правой ПВ.
Освобождая НПВ и ВВ, на первую (ближе к печени) накладывают окончатый зажим, а на ВВ — зажим Сатинского. Обе вены, приближая друг к другу, фиксируют узловыми швами в границах предусмотренного анастомоза. Затем на стенках ВВ и НПВ открывают полуовальные отверстия длиной 10-15 мм.
На задней стенке анастомоза накладывают непрерывный шов, концы швов завязывают с концами узлов прежних швов-держалок. Такой шов накладывают и на передней стенке анастомоза.
Рисунок 5. Схема операций при портальной гипертензии: 1 — портокавальный анастомоз: 2 — силеноренальный анастомоз; 3 — перевязка селезеночной, печеночной и левой желудочной артерий; 4,5 — подшивание сальника к стенке живота (по Хельлеру)
Зажимы снимают последовательно, сначала с ВВ, а затем — с НПВ. При наложении анастомоза конец в бок рассекают стенку ВВ на максимально близком к печени участке. Проксимальный конец перевязывают, а дистальный подводят к НПВ. Операцию завершают зашиванием раны наглухо.
Спленоренальный венозный анастомоз. Этот анастомоз накалывается по типу конец в бок. При этой операции применяется лапарофреникотомный разрез. После удаления селезенки выделяют ее вену на расстоянии не менее 4-6 см. Затем выделяют почечную вену также на расстоянии не менее 5-6 см от ворот.
На выделенную вену накладывают зажим Сатинского. На стенке вены открывают овальное отверстие соответственно диаметру селезеночной вены. Конец селезеночной вены подводят к ПВ и снимают наложенный на дистальном конце этой вены зажим, освежают края вены, а просвет промывают гепарином.
Подведенные друг к другу сосуды сшивают концом в бок. Зажимы снимают последовательно, сначала из почечной вены, а затем — селезеночной. При кровотечении из области анастомоза на края сосудов накладывают дополнительные узловые швы.
Когда необходимо сохранить селезенку, накладывается спленоренальный анастомоз бок в бок или дистальный конец селезеночной вены сшивают в бок почечной вены (спленоренальный селективный анастомоз).
Мезентерико-кавальный анастомоз. Производится широкая лапаратомия. В области брыжейки ТК по направлению ПЖ рассекают брюшину и находят верхнюю брыжеечную вену. Тупым и острым путем выделяют ее на расстоянии не менее 4-5 см.
Затем обнажают НПВ, непосредственно под горизонтальной частью ДПК на выделенных венах в продольном направлении накладывают зажимы. На свободных от зажимов стенках открывают отверстия диаметром 1,5-2 см и накладывают анастомоз наподобие буквы «Н», т.е. вены присоединяют между собой сосудистым протезом или аутовенозным трансплантатом.
При мезентерикокавальном анастомозе проксимальный конец пересеченной вены подшивают к боковой части верхней брыжеечной вены выше бифуркации НПВ.
Перевязка вен желудка и пищевода (рисунок 6). Эти вены перевязывают подслизистым способом. Верхнесрединным разрезом вскрывают брюшную полость. Производят широкую гастротомию, начиная от дна желудка до малой кривизны в косом направлении.
Желудок освобождают от содержимого и переходят к перевязке расширенных вен, через слизистую покрывавшую данный участок. Вначале прошиванием перевязывают вены кардиального отдела, а затем вены пищевода. Операция завершается зашиванием стенки желудка двухрядными швами.
Рану брюшной стенки зашивают наглухо.
Рисунок 6. Гастротомия, прошивание и перевязка расширенных вен
Перейти к списку условных сокращений Р.А. Григорян
Опубликовал Константин Моканов
Источник: https://medbe.ru/materials/khirurgiya-pecheni/osnovnye-operatsii-proizvodimye-na-pecheni/
12. Трансплантация печени (показания, противопоказания, виды и этапы операции)
Показания:
Острая (фульминантная) печеночная
недостаточность врезультате: вирусных
гепатитов; отравления гепатотоксическим
ядом; отравления грибами; острой жировой
дистрофии печени беременных; прочие
причины острой печеночной недостаточности.
Цирроз печени вирусной этиологии и в
исходе холестатических и аутоиммунных
заболеваний печени. Билиарная атрезия.
Врожденные нарушения метаболизма,
приводящие к развитию цирроза печени
(α-1-Антитрипсина дефицит; болезнь
Вильсона; тирозинемия; I тип гликогеноза;
IV тип гликогеноза; синдром Криглера-Найяра;
I тип гипероксалурии; нарушения цикла
синтеза мочевины). Семейный холестатический
синдром. Неонатальный (гигантоклеточный)
гепатит. Синдром Бадда-Киари.
Доброкачественные опухоли печени:
гемангиоматоз; аденоматоз; гамартоматоз;
поликистоз печени; Первичные злокачественные
опухоли печени: Гепатоцеллюлярный рак
печени. Гепатобластома. Гемангиоэндотелиома.
Холангиоцеллюлярная карцинома
проксимальных внепеченочных протоков.
Метастатический рак печени: метастазы
нейроэндокринных опухолей.
Показания
к трансплантации печени при наличии
метастатического поражения могут в
некоторых случаях возникнуть при
отсутствии внепеченочного распространения
опухоли и радикальном удалении первичного
очага, а также при ожидаемой пользе от
операции для пациента. Альвеококкоз.
Ретрансплантация (хроническое отторжение,
первично нефункционирующий трансплантат,
хроническая дисфункция трансплантата
в результате рецидива диффузных
заболеваний, некурабельные билиарные
стриктуры, цирроз печени, развившийся
в трансплантате).
Противопоказания
(относительные):
Пожилой возраст (60-70 лет, в зависимости
от центра трансплантологии). Тромбоз
воротной вены. Холангиокарцинома.
Стойкая легочная гипертензия. Хронический
гепатит В. Печеночно-клеточный рак.
Противопоказания
(абсолютные): вирусный гепатит в активной форме,
туберкулез, сифилис, злокачественные
новообразования других органов; тяжелые
сопутствующие системные заболевания;
сепсис, не поддающийся терапии; острый
респираторный дистресс-синдром; тяжелая
необратимая легочная гипертензия;
диффузное поражение коронарных артерий
(хирургическое лечение или ангио-пластика
невыполнимы); застойная сердечная
недостаточность.
Виды
операций
-
трансплантация частей печени — уменьшенной – reduced size или разделённой печени (каждая из долей донорского органа пересаживается разным реципиентам, т.н. сплит-трансплантация),
-
трансплантация печени от живого родственного донора, когда кровный родственник больного отдаёт ему часть своей печени,
-
ортотопическая трансплантация печени – пересадка донорской печени на место удалённой печени реципиента,
-
гетеротопическая трансплантация добавочной печени – в этом случае донорская ткань печени пересаживается реципиенту и при этом сохраняется его собственная печень.
Хирургическую
операцию по пересадке печени можно
условно разделить на три основных
периода или этапа: 1) гепатэктомия —
удаление собственной (пораженной) печени
реципиента; 2) беспеченочный период
(БП); 3) имплантация донорской печени. В
процессе гепатэктомии производится
рассечение связочного аппарата печени,
т. е.
мобилизация органа и препарирование
сосудов, осуществляющих кровообращение
печени. Гепатэктомия заканчивается
пересечением правой и левой печеночных
артерий, общего желчного протока,
воротной вены и нижней полой вены (НПВ)
под диафрагмой (выше почечных вен) и под
печенью, после чего печень удаляется
из брюшной полости.
С целью сохранения
адекватного притока крови к правым
отделам сердца на время беспеченочного
периода у взрослых реципиентов
осуществляется вено-венозное шунтирование
из правой подвздошной вены и из воротной
вены в правую подмышечную.
Кровоток по
шунтирующим магистралям осуществляется
с помощью специального электромагнитного
центробежного насоса. Продолжительность
БП зависит от сложности оперативного
вмешательства, состояния системы
свертывания крови реципиента, условий
и техники наложения сосудистых анастомозов
и составляет в среднем от 1 до 3 ч.
В это
время осуществляют мониторирование и
коррекцию показателей свертывания
крови, электролитного баланса, особенно
кальция. После тщательной остановки
кровотечения на раневой поверхности
ложа удаленной печени начинается
имплантация печени донора в позицию
удаленной печени реципиента.
При этом
интра-печеночный отрезок НПВ донорского
органа замещает дефект НПВ реципиента,
остающийся после гепатэктомии.
Восстанавливается непрерывность
воротной вены путем анастомозирования
конец в конец, после чего возобновляется
портальный кровоток, что соответствует
окончанию БП.
Трансплантация печени
заканчивается одним из вариантов
восстановления артериального кровотока
и желчеотведения. При восстановлении
артериального кровотока обычно формируют
анастомоз между общей печеночной артерий
реципиента в области отхождения
желудочно-двенадцатиперстной артерии
и общей печеночной артерией трансплантата.
Выбор других вариантов реконструкции
артериального кровоснабжения трансплантата
определяется возможностью наложения
максимально широкого артериального
анастомоза. Реконструкция желчеотведения
является заключительным этапом ОТП. В
большинстве случаев накладывается
холедохо-холедохоанастомоз конец в
конец на Т-образном дренаже.
Источник: https://studfile.net/preview/5362682/page:11/
Как проводится резекция печени
Резекция печени является серьезным видом хирургического вмешательства в организм человека. Она требует определенной подготовки. В дальнейшем немаловажным является правильное поведение пациента в постоперационный период, чтобы обеспечить быстрое восстановление.
Резекция печени является серьезным видом хирургического вмешательства в организм человека
Показания и противопоказания
Резекция печени – это такое вмешательство, которое требует специальных показаний. Удаление части печени делают при наличии следующих обстоятельств:
- Наличие новообразований любого генезиса (злокачественные или доброкачественные опухоли). Они могут локализироваться в непосредственной близости к органу, отрицательно влияя на его функции.
- Если имеется нарушение кровообращения в околопеченочных кровеносных сосудах. Кровоснабжение происходит плохо, это влияет негативно на функции органа.
- Аномальное развитие, при котором существует высокий риск развития заболеваний.
- Механическое повреждение печеночной вены либо тканей.
- Наличие растущих метастаз, которыми поражается правая доля органа либо полностью вся печень.
- Гепатэктомия или резекция показана в случае необходимости трансплантации.
После операции восстановление длительное. Поврежденный орган восстанавливается, в зависимости от объема вмешательства, от выполнения врачебных рекомендаций, от индивидуальных особенностей организма.
Существуют также и определенные противопоказания к проведению процедуры:
- воспалительный процесс в брюшных стенках;
- наличие ожирения;
- острый перитонит;
- серьезные формы нарушений работы сердечного аппарата;
- наличие острой непроходимости в тонком или толстом кишечнике.
Виды резекции
По характеру разделяют такие виды вмешательства, как лапароскопия или лапаротомия
Резекция печени может быть типичной либо атипичной.
Операция на печени предполагает удаление правой половины или левой доли либо же орган удаляется полностью.
Хирургом рассекается орган, проводятся необходимые манипуляции, при этом не нарушается кровообращение в соседних органах и тканях. Если же требуется трансплантация, удаление будет полным. При наличии метастаз удаляется только часть.
По характеру разделяют такие виды вмешательства, как лапароскопия или лапаротомия. Для проведения резекции с помощью лапароскопии, в брюшной полости выполняются небольшие надрезы. А лапаротомия – это полостное вмешательство.
Вид вмешательства определяется врачом, учитывая особенности заболевания, выраженность клинических проявлений. Если нужно делать операцию на небольшом участке, обычно выбирается метод лапароскопии.
При необходимости удалить большой участок выбирают лапаротомию.
Суть процесса и его длительность
Удаление печени или ее части требует предварительной подготовки, тщательно проведенных диагностических процедур
Удаление печени или ее части требует предварительной подготовки, тщательно проведенных диагностических процедур.
Помимо врачебного осмотра, назначается ультразвуковое исследование, томография, магнитно-резонансная томография.
За семь дней до предполагаемой даты оперативного вмешательства нужно прекратить прием аспирина и любых разжижающих препаратов, поскольку они могут отрицательно повлиять на ход операции.
Резекция выполняется с использованием общего наркоза. Используемые лекарства блокируют боль и предупреждают развитие болевого шока. С помощью анестезии становится возможным выполнить хирургическое вмешательство. Спустя время человек выходит из сна, после чего ему вводятся обезболивающие средства.
Учитывая выбранный метод вмешательства, врачом выполняется один разрез или несколько. Когда доля печени удалена, в некоторых случаях требуется провести резекцию желчного пузыря. Хирург должен быть уверен в том, что пораженный участок полностью иссечен.
Во время выполнения процедуры специалистом применяются датчики, специальные дренажные трубки, с помощью которых выводятся лишняя жидкость и кровь. По окончанию процедуры накладывают швы. В течение первых двух суток после выполненного хирургического вмешательства пациент пребывает в реанимационном отделении.
Ему регулярно измеряют артериальное давление, контролируется общее состояние, измеряется температура тела.
Общая длительность операции составляет от трех до семи часов, в зависимости от того, насколько сложной и запущенной является обнаруженная патология.
Послеоперационный уход в больнице и дома
После операции на печени два дня пациент находится в реанимации, там контролируют его состояние в послеоперационный период. Если осложнения после процедуры хирургии отсутствуют, пациента переводят из блока интенсивной терапии в общую палату. Обычно пребывание здесь не дольше недели в случае отсутствия осложнений.
Вначале питание осуществляется с помощью капельницы, после чего разрешается самостоятельный прием пищи, обязательно с соблюдением печеночной диеты. После процедуры вставляется катетер для выведения мочи, спустя несколько дней, когда пациенту разрешат вставать, катетер удаляется. Также врачом назначается обезболивающее при необходимости.
Когда пациента выпишут, в домашних условиях ему также понадобиться уход:
- понадобиться периодически менять повязку;
- разрешается принимать душ после того, как рана полностью заживет;
- любые медикаменты должны быть назначены доктором, прием из осуществляется строго по рекомендациям специалиста;
- состояние пациента улучшается примерно через три недели после проведения резекции;
- обязательно посещать специалиста для прохождения планового осмотра.
Реабилитация
Жизнь после резекции печени кардинально меняется. Чтобы реабилитация прошла успешно, понадобиться соблюдать определенные правила:
- диетическое питание;
- умеренные физические нагрузки;
- ведение правильного образа жизни;
- употребление назначенных медикаментов, с помощью которых можно убрать последствия в виде болевых ощущений.
Когда произошло удаление доли печени, в постоперационный период следует отказаться от занятий спортом в течение полного периода восстановления. Единственное, что можно делать – прогуливаться на свежем воздухе. Нельзя бегать, прыгать, в противном случае это вызывает осложнения в виде кровотечений и ухудшения кровотока.
Чтобы восстановление всех функций проходило как можно быстрее, врачами назначается витаминное лечение после операции, также назначаются седативные медикаментозные средства, с помощью которых улучшится сон и восстановится функция центральной нервной системы.
Дополнительно назначается прием препаратов для восстановления функций печени – гепатопротекторов. В составе своем они содержат компоненты растительного характера – карсил, гепабене, эссенциале. Все дозировки и длительность курса приема определяются лечащим доктором, учитывая тяжесть вмешательства и вид патологии.
Диета после удаления части органа является очень важным этапом восстановления
Диета
Диета после удаления части органа является очень важным этапом восстановления. Питание должно быть дробным, принимать пищу маленькими порциями, не менее шести раз в день. С помощью такого режима можно снизить нагрузку на органы пищеварительной системы. Полностью отказаться от употребления острых и жирных продуктов, от спиртных напитков.
Нельзя курить и употреблять наркотические вещества. Также следует ограничиться от сладостей и хлебобулочных изделий. В рацион должны входить легкие блюда, насыщенные белками, углеводами и витаминными веществами. После того, как закончится восстановительный период, по усмотрению доктора рацион расширяется.
Осложнения
Резекция печени чревата определенными последствиями. Чаще всего бывают такие осложнения после операции на печени:
- внутреннее кровотечение;
- если в венозные сосуды проникнет много воздуха, они могут лопнуть;
- может также возникать реакция на анестезию, вследствие чего ухудшается работа сердца;
- лимфоцеле.
При правильном выполнении специалистом всех манипуляций, при соблюдении всех врачебных рекомендаций в постоперационный период риск возникновения осложнений существенно минимизируется. Полное восстановление происходит не ранее месяца.
Но при необходимости по рекомендации лечащего специалиста диетическое питание продолжается и дольше. Прием препаратов для восстановления может длится до полугода.
В течение всего этого периода необходимо будет посещать врача для прохождения контрольного осмотра и диагностики.
Видео
Резекция печени.
Источник: https://pechen.org/bolezni/kak-provoditsya-rezektsiya-pecheni.html
Резекция печени
Резекция печени – это удаление части органа, в которой развился патологический очаг. Выделяют два основных вида удаления частей печени:
- Анатомическая резекция печени – удаление части органа с соблюдением сегментарного строения печени;
- Атипичная резекция печени – удаление части печени, которое опирается не на анатомическое строение, а на распространения патологического процесса в органе.
Печень состоит из правой (большой) и левой (малой) доли, и имеет две поверхности – диафрагмальную (верхнюю) и висцеральную (нижнюю). На висцеральной поверхности расположен желчный пузырь и ворота печени. В ворота печени входят печеночная артерия и воротная вена, а выходят желчевыводящие сосуды и печеночные вены.
Печеночная артерия кровоснабжает непосредственно печень, воротная вена несет кровь из всех органов брюшной полости для фильтрации, в ходе которой чистая кровь по печеночным венам идет к сердцу, а затем к легким для насыщения кислородом.
Вредные и токсические вещества, которые образовались, после фильтрации крови по желчевыводящим протокам оттекают в желчный пузырь и затем, в виде желчи, порционно поступают в желудочно-кишечный тракт. Желчь способствует перевариванию пищи и стимулирует моторную функцию кишечника.
После выполнения всех функций желчь с калом и мочой выводится из организма.
Резекция печени довольно распространенный вид хирургического лечения и выполняется в 55% от всех заболеваний печени. Прогноз для жизни и трудоспособности после резекции зависит от основного заболевания, при котором выполнялось оперативное вмешательство, сама же операция переносится хорошо и реабилитационный период занимает не более 6 месяцев.
Классификация резекций печени
- Полосное удаление части органа с применением скальпеля.
- Радиочастотная абляция – удаление части органа при помощи лапароскопа. Для такой манипуляции во избежание кровотечения паренхиму печени отсекают путем воздействия радиочастотного излучения.
- Химиоэмболизация – выполняется только при злокачественном поражении сегмента печени, которое было выявлено на раннем этапе. В сосуд, кровоснабжающий сегмент печени, пораженный раковой опухолью, вводят большую дозу цитостатиков и химиопрепаратов, которые блокируют дальнейшее разрастание опухоли и вызывают гибель уже образовавшихся злокачественных клеток. После проведения данной манипуляции в сосуд вводят эмболизирующее средство, блокирующее выход препаратов из сегмента.
- Алкоголизация – введение в сегмент печени этанола с последующим его разрушением. Этанол в печень вводится шприцом под контролем УЗИ-аппарата.
Виды резекций печени
В зависимости от объема операции анатомические резекции делят на:
- сегментэктомию – удаление одного сегмента;
- секциоэктомию – удаление нескольких сегментов;
- гемигепатэктомию – удаление доли печени;
- мезогепатэктомию – удаление центральных сегментов или секций;
- расширенную гемигепатэктомию – удаление доли печени и сегмента или секции.
Атипичные резекции разделяют по форме проводимого удаления части органа:
- Краевая резекция – удаление паренхимы печени у нижней или верхней поверхности.
- Клиновидная резекция – удаление части органа на диафрагмальной поверхности или по переднему краю в форме клина.
- Плоскостная резекция – удаление патологического очага в печени, который находится вблизи от диафрагмальной поверхности.
- Поперечная резекция – удаление паренхимы печени с патологическим процессом, который находится на боковых поверхностях органа.
Европейская классификация анатомической резекции печени:
| Правосторонняя расширенная гемигепатэктомия | IV, V, VI, VII, VIII + I | 1 |
| Правосторонняя гемигепатэктомия | V, VI, VII, VIII | 2 |
| Левосторонняя расширенная гемигепатэктомия | II, III, IV, V, VIII + I | 3 |
| Левосторонняя гемигепатэктомия | II, III, IV+I | 4 |
| Левосторонняя лобэктомия | II, III | 5 |
| Сегментэктомия | Указываются номера сегментов хирургом | — |
Американская классификация анатомической резекции печени:
| Правосторонняя трисементэкгомия | I, IV, V, VI, VII, VIII |
| Правосторонняя лобэктомия | V, VI, VII, VIII |
| Левосторонняя трисегментэктомия | I, II, III, IV, V, VIII |
| Левосторонняя лобэктомия | II, III, IV+I |
| Левосторонняя боковая сегментэктомия | Удаление левой доли печени |
| Субсегментэктомия | Номера сегментов указываются хирургом |
Показания к выполнению резекции печени
- Доброкачественные опухоли печени:
- гемангиомы печени;
- аденома печени;
- узловая очаговая гиперплазия;
- Злокачественные опухоли печени:
- гепатоцеллюлярный рак;
- гемангиоэндотелиома;
- гепатобластома;
- ангиосаркома;
- фибросаркома;
- лейомиосаркома;
- тератома;
- мезотелиома;
- плоскоклеточный рак;
- холангиоцеллюлярный рак;
- рак желчного пузыря.
- Метастатическое поражение печени – развитие рака печени вследствие попадания злокачественных клеток через кровоток из других органов (почки, желудок, поджелудочная железа, простата, яичники, матка). Различают несколько стадий метастатического поражения печени:
- I стадия – это единичный метастаз (скопление раковых клеток), который занимает не более 25% объема печеночной паренхимы.
- II стадия – это два и более метастаза, занимающих 25% паренхимы органа или единичный метастаз, занимающий от 25 до 50% объема.
- III стадия – это множественные метастазы с объемом 25 – 50% или единичный метастаз с объемом более 50% от печени.
- Непаразитарные кисты печени, поликистоз печени.
- Паразитарные кисты:
- Альвеококкоз;
- Эхинококкоз.
- Болезнь Кароли – наследственное заболевание, характеризующееся расширениями кистозного тапа мелких внутрипеченочных желчных проток.
- Абсцессы печени – гнойные полости в паренхиме, которые образовались вследствие размножения бактериальной инфекции или при септическом состоянии организма.
- Травмы и повреждения печени.
Подготовка к оперативному вмешательству
Физикальное обследование – осмотр терапевта, кардиолога, гастроэнтеролога и хирурга онколога.
Лабораторное обследование:
- Общий анализ крови;
- Общий анализ мочи;
- Биохимия крови (мочевина, креатинин, электролиты (калий, кальций, магний, хлор), альфа-амилаза, щелочная фосфатаза, глюкоза);
- Печеночные пробы (билирубин, белковые фракции, тимоловая проба, аланинаминотрансфераза, аспартатаминотрансфераза);
- Коагулограмма – свертываемость крови;
- Липидоргамма;
- Группа крови и резус-фактор;
- Анализ крови на ВИЧ (вирус иммунодефицита человека) и СПИД (синдром приобретенного иммунодефицита);
- РВ (Реакция Васермана) – анализ крови на сифилис;
- Онкологические печеночные маркеры;
- Маркеры на вирусные гепатиты В и С.
Инструментальное обследование:
- Рентген органов грудной полости;
- ЭКГ (электрокардиограмма);
- Ультразвуковое обследование печени;
- КТ (компьютерная томография) печени;
- Ангиография печени – исследование сосудов печени с помощью введения в них рентгеноконтрастного вещества;
- Тонкоигольная биопсия печени – обследование выполняется при опухолях печени. В паренхиму органа вводится длинная игла под контролем УЗИ.
За 3 – 4 дня до операции рекомендована разгрузочная диета (исключение продуктов которые вызывают брожение в кишечнике и запоры).
Непосредственно в день операции запрещается употреблять любую пищу и воду.
Наркоз
При полосном удалении части органа с применением скальпеля выполняется эндотрахеальный наркоз, с подключением к аппарату искусственного дыхания. Также внутривенно вводятся успокоительные и снотворные медикаменты.
При радиочастотной абляции выполняется спинномозговая анестезия. В позвоночник, между 3 и 4 поясничным позвонком вводится пункционная игла и через нее вводится наркотические обезболивающие препараты.
После такой манипуляции человек теряет чувствительность нижней половины тела и не ощущает боли.
В зависимости от психического состояния пациента или по его желанию, могут вводиться внутривенно снотворные препараты, и человек будет спокойно спать весь период операции.
При химиоэмболизации выполняется местное обезболивание места, куда вводится игла с препаратом.
При алкоголизации также выполняется только местное обезболивание.
Ход операции при полосном удалении части органа с применением скальпеля
После разреза кожи и мышц передней брюшной стенки выполняется осмотр и ревизия печени и интраоперационное (в ходе операции) УЗИ исследование. В ходе обследования врачи уже окончательно определяются в размерах удаляемого патологического очага.
При помощи скальпеля отсекаются сегменты или доли печени, сосуды и желчевыводящие протоки отсеченных участков перевязываются. Остатки крови аспирируются из брюшной полости специальным прибором, печень заливается антисептическим веществом, которое также аспирируется и операционная рана ушивается. Остается не ушитым лишь небольшой участок, в который вставляют дренажные трубки.
- Обезболивающие наркотические анальгетики – омнопон 2% — 2 мл или морфин 1% — 1 мл.
- Антибактериальные препараты широкого спектра действия, направленные в большей степени на грамотрицательную флору внутримышечно, внутривенно или внутривенно капельно – амикацин, цефтриаксон, карбапенем.
- Внутривенное вливание физиологических растворов (Рингер, Реосорбилакт, Глюкоза) для воспаления объема циркулирующей крови и нормализации обменных процессов (гомеостаза).
- При массивной кровопотере во время операции – вливания тромбоцитарной, эритроцитарной массы и плазы с альбумином.
- Антикоагулянты для профилактики тромбозов сосудов печени – гепарин, фраксипарин подкожно.
Ход операции при радиочастотной абляции
Ход операции при химиоэмболизации
При помощи ангиографии определяют артерию в печени, через которую идет кровоснабжение опухоли. Лекарства вводят, используя катетер, который ведут в печень через вены нижних конечностей, реже – через вены на руках.
Ход операции при алкоголизации
Послеоперационный период
Послеоперационный период зависит от объема оперативного вмешательства и техники операции. В среднем реабилитационный период составляет 10 дней – 6 месяцев.
Пациенты нуждаются в диете, покое, лечебной гимнастике, физиопроцедурах, приеме медикаментов, осмотре специалистов, контроле лабораторных и инструментальных данных. Объем послеоперационного лечения назначается в каждом конкретном случае вашим лечащим врачом.
Осложнения резекции печени
- полосные кровотечения;
- абсцессы печени;
- холангит (воспаление желчных проток);
- холецистит (воспаление желчного пузыря);
- инфицирование послеоперационной раны;
- хроническое нарушение процессов пищеварения, сопровождающихся неустойчивым стулом, болями и вздутием живота.
Источник: http://gepatus.ru/operacii/rezekciya

 Это средство с натуральным составом поможет печени даже в самых тяжелых случаях…
Это средство с натуральным составом поможет печени даже в самых тяжелых случаях… 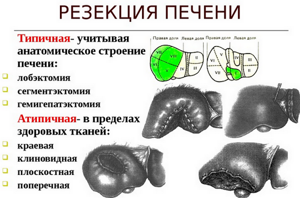
 Кандидат медицинских наук, врач В. М. Савкин:Очистка печени поможет омолодить организм за несколько дней и подарит дополнительных 15 лет жизни…
Кандидат медицинских наук, врач В. М. Савкин:Очистка печени поможет омолодить организм за несколько дней и подарит дополнительных 15 лет жизни…  Радиочастотная абляция, т.е. оперативное вмешательство, проводимое при применении лапароскопа. Чтобы избежать кровотечения паренхима органа отсекается с помощью радиочастотного излучения.
Радиочастотная абляция, т.е. оперативное вмешательство, проводимое при применении лапароскопа. Чтобы избежать кровотечения паренхима органа отсекается с помощью радиочастотного излучения.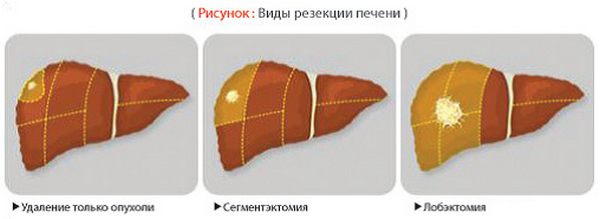
 1 стадия – одно метастатическое поражение, занявшее до ¼ всего объема паренхимы печени;
1 стадия – одно метастатическое поражение, занявшее до ¼ всего объема паренхимы печени; общий анализ крови и мочи;
общий анализ крови и мочи; Эндотрахеальный наркоз
Эндотрахеальный наркоз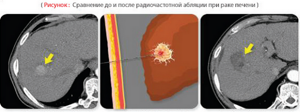
 абсцессы;
абсцессы;